Альгодистрофический синдром коленного сустава лечение
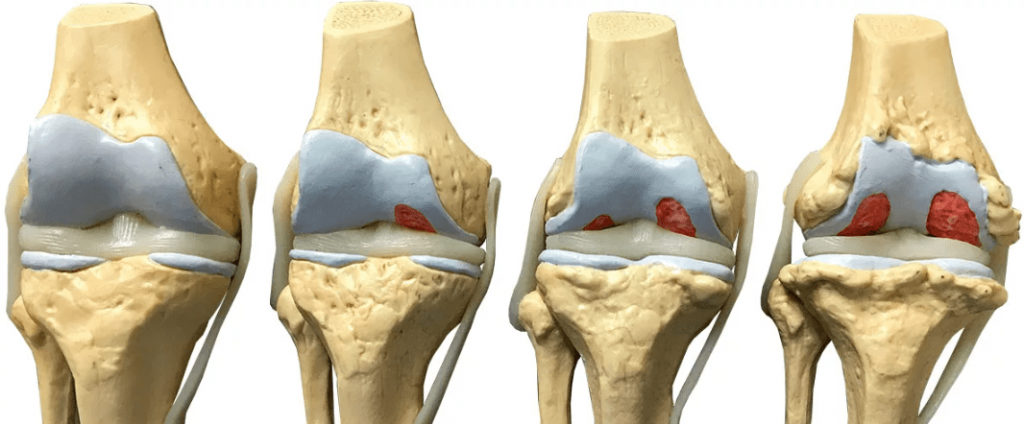

Альгодистрофия – болезненное состояние части конечности (плечевого сустава, плеча, предплечья, ягодицы, стопы и т. д.), вызванное изменениями суставов или близлежащих тканей. При этом отмечается интенсивный местный прилив крови. Альгодистрофия всегда является вторичным поражением; ее продолжительность может составлять от 3 до 9 месяцев.
Вспомогательные исследования при альгодистрофии
1. Визуализационна дяиагностика: РГ поврежденной конечности – выявляет остеопороз (названный в данном случае дистрофией Зудека), наиболее выражен в районе суставов, в виде полос или имеет неравномерный (неправильный) характер поражения; видимый отек мягких тканей. МРТ – выявляет отек костного мозга.
2. Функциональные исследования вегетативной системы: блокада симпатической системы (например, после в/в введения фентоламина) считается вспомогательным диагностическим тестом; клиническое улучшение – в пользу диагноза альгодистрофия.
Диагностические критерии при альгодистрофии
Диагностика при альгодистрофии требует наличия всех критериев:
1) боль без явной причины или гиперестезия участка, большего по объему, чем иннервированный одним нервом, и значительно большей интенсивности, чем могло бы возникать по причине одной травмы;
2) отек, нарушение кровоснабжения или увеличенная потливость в области боли – присутствие этих поражений на момент постановки диагноза не является обязательным (достаточно наличия данных в анамнезе);
3) исключение других известных причин данной симптоматики.
Дифференциальный диагноз альгодистрофии
Каузалгия (поражение [главным образом боль], вызванная повреждением нерва); артрит; воспаление жировой ткани; остит и остеомиелит; тромбоз глубоких вен; опухоли костей; полинейропатия.
Лечение альгодистрофии
Точные данные, подтверждающие эффективность любого лечения альгодистрофии отсутствуют. Важен инструктаж больного, иногда применяют психотерапию.
1. Ликвидация боли:
1) блокады и другие методы воздействия на нервную систему – местная или паравертебральная блокада симпатической системы, субдуральная лидокаиновая блокада, блокада плечевого или поясничного сплетения, черезкожная стимуляция нерва, стимуляция спинного мозга;
2) фармакотерапия – бисфосфонаты, НПВП, опиоидные анальгетики, антидепрессанты, антиэпилептические ЛС (например, карбамазепин), ГК, кальцитонин, клонидин, ингибиторы свободных радикалов (ацетилцистеин п/о, местно диметилсульфоксид), капсаицин (местно при бледности и гипотермии). Лучший задокументированный эффект от применения бисфосфонатов (алендроновой, клодроновой и памидроновой кислот): они приводят к уменьшению интенсивности боли и отека и улучшению функционального состояния. Данные по эффективности других методов являются эпизодическими.
2. Физиотерапия: применяют тепло или холод в зависимости от фазы болезни и состояния больного; в случае отека возвышенное положение конечности, иногда дренирующий массаж; профилактика контрактур. Рекомендуется трудотерапия.
3. Хирургическое лечение: показания возникают очень редко – симпатэктомия, ампутация конечности.
Профилактика альгодистрофии
Избегать повреждений нервов во время хирургических операций, ранняя мобилизация больных после операций, физиотерапия, прием вит. С (500 мг/сут в течение ≈2 мес.) после перелома запястья и перед операционным лечением переломов стопы.
В музее А. С. Грина данная выставка – первая персональная экспозиция автора. Ранее Елена Юшина участвовала в традиционных Выставках феодосийских художников, проводимых в гриновских залах (2012–2013; 2013–2014).
Источник
Другие названия: комплексный региональный болевой синдром 1 типа, болезнь Зудека, рефлекторная симпатическая дистрофия. Синдром (боль, нарушение кровообращения, трофические изменения и нарушение функции) развивается чаще всего после действия повреждающего фактора. Касается главным образом конечностей, но охватывает большую площадь, чем площадь, иннервируемая одним нервом, и имеет значительно большую интенсивность, чем воздействие одного раздражителя.
Провоцирующие факторы: травмы (до 70 % случаев, напр., у 1/3 больных после перелома Коллеса), инвазивные процедуры (декомпрессия при карпальном туннельном синдроме, артроскопия, операции на позвоночнике), болезни внутренних органов (инфаркт миокарда, туберкулез легких, злокачественные новообразования, фиброз легких), инсульт с гемиплегией, травмы головного мозга; у ≈20 % больных этиология неизвестна. Возникает нейрогенное воспаление, высвобождаются нейропептиды с воспалительным действием, в дальнейшем возникают изменения в микроциркуляции, а также повреждения костей, мышц, суставов и отек костного мозга.
КЛИНИЧЕСКАЯ КАРТИНА И ЕСТЕСТВЕННОЕ ТЕЧЕНИЕ наверх
Чаще всего повреждаются суставы запястья, реже — колено, стопа, голеностопный сустав, а иногда и вся конечность (синдром плечо–рука или бедро–стопа), хотя иногда могут вовлекаться лицо или туловище. Поражения обычно несимметричные; если появляются с двух сторон, то изменения в другой конечности развиваются позже.
1. Симптомы:
1) сильная, жгучая боль вне области травмы (не касается мышц и суставов); гиперчувствительность к механическим или тепловым воздействиям (напр., мытье теплой водой), а также болевым раздражителям; гипералгезия, аллодиния (чувство боли после воздействия слабых раздражителей, не вызывающих боли в нормальных условиях) и гиперпатия (появление боли после воздействия легких, особенно повторяющихся раздражителей); гиперчувствительность к раздражителям уменьшается после поднятия конечности вверх, а увеличивается при пассивных и активных движениях, изменениях температуры окружающей среды, во время эмоционального стресса;
2) трофические изменения и нарушения двигательной активности — слабость мышц, невозможность выполнять движения, тремор, мышечные судороги, спазмы, кожная атрофия, гиперкератоз, атрофия кожных складок, кончиков пальцев, изменение роста волос (волосы густые) и ногтей (утолщенные, белого или коричневатого цвета с бороздками);
3) сосудистые и вегетативные нарушения — бледность или покраснение кожных покровов, повышенные тепловые ощущения кожи или ее охлаждение, отек (у >80 % больных; изначально мягкий, потом твердый), повышенное потоотделение.
2. Естественное течение: стадии по классификации Стейнброкера (присутствуют не у всех больных): 1 стадия (острая), обычно 1–3 мес., до 12 мес. — боль, гиперальгезия, изменение тепловых ощущений, нарушение потоотделения (в большинстве случаев болезнь заканчивается на этой стадии); 2 стадия (дистрофическая), может длиться 1–2 года — боль, трофические изменения кожи, волос, ногтей, охлаждение кожи; 3 стадия (атрофическая или хроническая), длится несколько лет — атрофия кожи, спазмы, костные поражения, нарушение функции конечности.
ДИАГНОСТИКАнаверх
Дополнительные методы исследования
Визуализирующие методы исследования: рентгенография пораженной конечности — выявляется околосуставной остеопороз (в этом случае заболевание называется дистрофией Зудека) лентообразного или нерегулярного характера, а также отек мягких тканей. МРТ — указывает на отек костного мозга в области пораженного сустава.
Диагностические критерии
Для постановки диагноза учитываются следующие критерии:
1) боль без видимой причины или гиперальгезия области большей, чем иннервируемая одним нервом, но значительно большей, чем может быть вызвана причиненной травмой;
2) отек, нарушение кровообращения или потоотделения в болезненном месте — эти изменения могут не присутствовать во время постановки диагноза (достаточно данных анамнеза);
3) исключение других известных причин заболевания.
Дифференциальная диагностика
Каузалгия (изменения [главным образом, боль], вызванная повреждением нерва), артриты, панникулит, остеомиелит, тромбоз глубоких вен, новообразования кости, полинейропатии.
ЛЕЧЕНИЕ наверх
Нет достоверных данных, подтверждающих эффективность какого-либо лечения альгодистрофии. Важным является обучение больного, нередко используется психотерапия.
1. Борьба с болью:
1) блокады и стимуляции нервной системы — местная или паравертебральная блокада симпатической нервной системы, эпидуральная блокада лидокаином, блокада плечевого или поясничного сплетения, чрескожная стимуляция нерва, стимуляция спинного мозга;
2) фармакологическое лечение — бисфосфонаты, НПВП, опиоидные анальгетики, антидепрессанты, противосудорожные препараты (напр. карбамазепин), ГКС, кальцитонин, клонидин, антиоксиданты (ацетилцистеин п/о, местно-диметилсульфоксид), капсаицин (местно в фазе бледности и похолодания конечности). Наиболее эффективными являются бисфосфонаты (алендронат, клодронат и памидронат) — вызывают уменьшение интенсивности боли и отека, а также функциональное улучшение.
2. Физиотерапия: применяется тепло либо холод в зависимости от стадии болезни и состояния больного; при отеке — возвышенное положение конечности, иногда дренирующие массажи; профилактика контрактур. Рекомендована трудотерапия.
3. Оперативное лечение: показано очень редко — ампутация конечности, симпатэктомия неэффективна.
Профилактиканаверх
Избегать повреждения нервов во время хирургических операций, ранняя активность пациентов после операции, физиотерапия, прием вит. C (500 мг/сут в течение ≈2 мес.) после дистального перелома костей предплечья и перед хирургическим лечением перелома костей стопы и лодыжки.
Источник
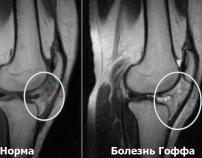
Болезнь Гоффа – это хроническое воспаление и перерождение жировой ткани в области крыловидных связок, расположенных по передней поверхности коленного сустава под надколенником и его собственной связкой. Проявляется болями, хрустом, выбуханием по обеим сторонам связки надколенника, ограничением движений, и повторными скоплениями жидкости в суставе. Диагностируется на основании жалоб, характерной клинической картины, данных МРТ, артропневмографии и артроскопического исследования. Лечение – иммобилизация, физиотерапия, медикаментозная терапия. При грубых изменениях показано иссечение тел Гоффа.
Общие сведения
Болезнь Гоффа (липоартрит) – широко распространенное заболевание. Характерные изменения жировых тел в области коленного сустава выявляются у 12% населения. Преимущественно страдают женщины в пременопаузе и менопаузе, а также молодые физически активные люди обоих полов. У представителей первой группы перерождение тел Гоффа нередко сочетается с гонартрозом, у представителей второй – с повреждениями менисков. В ряде случаев наблюдается тяжелое течение с выраженным ограничением функции сустава.
Болезнь Гоффа
Причины
Основной причиной развития болезни Гоффа считается хроническая травматизация при повторяющихся движениях или интенсивных нагрузках. В зависимости от вида физической активности выделяют две основные группы причин:
- Чрезмерные профессиональные нагрузки. Патология обычно развивается у молодых людей: артистов балета, спринтеров, акробатов и представителей других специальностей, которым приходится постоянно ходить или бегать, часто и резко приседать. Связь с полом выражена слабо. Основным провоцирующим фактором болезни является постоянная перегрузка сустава.
- Постоянные умеренные нагрузки. У женщин среднего возраста существенную роль также играют физические нагрузки, но обычно не интенсивные, а однообразные, например, длительное пребывание на коленях при работе на даче. Определенное значение имеет изменение гормонального фона и его влияние на восстановление тканей в предклимактерическом и климактерическом периоде.
У молодых пациентов болезнь Гоффа иногда возникает в результате значительной однократной прямой травмы. В подобных случаях повреждение крыловидных складок обычно сочетается с разрывами менисков.
Патогенез
Тела Гоффа – жировые скопления, которые располагаются по передней части колена, сразу за надколенником, и играют роль амортизаторов, уменьшающих нагрузку на синовиальную оболочку сустава при движениях. Ткань скоплений укреплена каркасом из фиброзных тяжей. В ней много нервных окончаний и кровеносных сосудов, поэтому острые и хронические травмы этой области сопровождаются обильными кровоизлияниями и ранним развитием болевого синдрома.
На фоне повторных кровоизлияний, ущемлений жировой клетчатки между бедренной и большеберцовой костью развивается асептическое воспаление. Тела Гоффа гипертрофируются, в ткани скапливаются фибрин и гемосидерин. Макрофаги проникают внутрь жировых клеток, вызывая их перерождение. Мягкая жировая «подушка» постепенно замещается грубой неэластичной фиброзной тканью.
Симптомы болезни Гоффа
Начало заболевания обычно постепенное, реже – острое на фоне травмы. Пациенты жалуются на боли в передней части сустава, усиливающиеся при движениях. Отличительной особенностью болезни Гоффа является зависимость болевого синдрома от положения конечности. При незначительном сгибании боль уменьшается, при разгибании – усиливается. Возможен хруст. При осмотре выявляется ограничение сгибания и разгибания сустава, припухлость по его передне-нижней поверхности.
По бокам от собственной связки видны выбухания, при их ощупывании определяется мягкое похрустывание. При длительном течении болезни развивается незначительная либо умеренная атрофия квадрицепса. Ущемления жировой ткани между большеберцовой и бедренной костью могут стать причиной блокады сустава. При обострении воспаления возникают рецидивирующие синовиты, повышается риск формирования гонартроза.
Диагностика
Диагноз устанавливается травматологом-ортопедом. Ведущую роль в диагностике болезни обычно играют клинико-анамнестические данные, визуализирующим методикам отводится второстепенная роль – с их помощью уточняется тяжесть и распространенность процесса, выявляются сопутствующие изменения в суставе. План обследования включает:
- Сбор анамнеза. В пользу болезни Гоффа свидетельствуют повторяющиеся нагрузки у женщин старше 45-50 лет, определенные виды профессиональной деятельности у лиц молодого возраста, типичные предшествующие травмы.
- Объективное обследование. Патология подтверждается при локализации болей в передних отделах сустава, наличии характерного выпячивания по бокам собственной связки, похрустывании при пальпации, ограничении движений, изменении интенсивности болей при движениях.
- МРТ коленного сустава. Позволяет детально изучить состояние связок и мягких тканей сустава. При болезни Гоффа препателлярная жировая подушка гипертрофирована, максимальная интенсивность сигнала отмечается не под нижним полюсом надколенника, а выше него. Жировая ткань внедрена в щель между суставными поверхностями.
- Артропневмография. После появления МРТ применяется редко. Наибольшей информативностью отличается боковой снимок сустава, на котором хорошо просматриваются контуры тел Гоффа. По рентгенограммам оценивают выраженность гипертрофии жировой прослойки, выявляют кальцинаты в крыловидных связках.
- Артроскопия коленного сустава. Обычно носит лечебно-диагностический характер, выполняется при острых травмах с подозрением на повреждение мениска и при тяжелом течении заболевания.
Дифференциальный диагноз проводят синдромом инфрапателлярной складки и отрывом инфрапателлярной складки. Иногда требуется различение с деформирующим артрозом, менископатиями, тендинозами и бурситами в зоне нижнего полюса надколенника, хроническими синовитами различного генеза, свободными телами коленного сустава.
Лечение болезни Гоффа
Лечение направлено на устроение блокировок сустава, устранение воспаления, снижение интенсивности перерождения жировой ткани, восстановление функций конечности. В большинстве случаев показана консервативная терапия. При неэффективности консервативных мероприятий, повторяющихся эпизодах нетрудоспособности, грубых изменениях жировых тел по данным МРТ и артропневмографии требуются операции.
Консервативная терапия
Обычно осуществляется в амбулаторных условиях. В период обострений конечность в течение 2-3 недель фиксируют гипсовой лонгетой, рекомендуют соблюдать покой, прикладывать к колену теплую грелку. План лечения болезни включает следующие процедуры:
- Внутрисуставная оксигенотерапия. Для повышения эффективности терапии и обеспечения противовоспалительного эффекта на начальном этапе в жировые тела вводят кортикостероиды, а затем через ту же иглу, продвинутую в полость сустава, инъецируют кислород. Курс состоит из 1-3 манипуляций с интервалом в 1 неделю.
- Физиотерапия. Внутрисуставные инъекции дополняют курсами лазеротерапии в количестве 10-15 процедур. При выраженной атрофии четырехглавой мышцы применяют миоэлектростимуляцию.
- Лечебная физкультура. Комплекс состоит из традиционных упражнений для восстановления квадрицепса, изометрических упражнений для укрепления разгибателей голени и техник для восстановления правильного стереотипа движений.
Хирургическое лечение
Суть вмешательств заключается в иссечении измененных жировых тканей для устранения блокад и препятствий движениям, профилактики развития артроза. Операция выполняется путем артротомии или с использованием артроскопического оборудования. Крыловидные складки осматривают, пораженные участки удаляют, синовиальную оболочку по возможности сохраняют и ушивают. В послеоперационном периоде осуществляют иммобилизацию, назначают ЛФК.
Прогноз и профилактика
Прогноз у пациентов с болезнью Гоффа благоприятный. После консервативного или оперативного лечения функции сустава полностью восстанавливаются, пациенты возвращаются к прежней работе и привычным физическим нагрузкам. Профилактика заключается в предупреждении травм, исключении перегрузок, использовании ортопедических приспособлений для разгрузки сустава.
Литература 1. Болезнь Гоффа коленного сустава/ Башуров К.// Травматология и ортопедия России – 1995 – №4. 2. Диагностика болезни Гоффа методом магнитно-резонансной томографии/ Стулов А.С., Тарасов А.Н.// Травматология и ортопедия России – 2019 – №2. 3. Болезнь Гоффа/ Берглезов М.А., Угнивенко В.И., Вялько В.В. – 1998. | Код МКБ-10 M23.8 |
Болезнь Гоффа – лечение в Москве
Источник
СОДЕРЖАНИЕ
- Общая информация
- Виды
- Степени
- Причины
- Симптомы
- Диагностика
- Лечение гонартроза
- Лечение острой боли
- Поддерживающая терапия
- Хирургическое лечение
- Профилактика
- Диета
- Последствия и осложнения
- Лечение в клинике «Энергия здоровья»
- Преимущества клиники
Гонартроз – это хроническое денегенативное заболевание коленного сустава, при котором происходит истончение и разрушение хрящевой ткани с последующим формированием обширных костных разрастаний. По мере прогрессирования болезни человек может полностью утратить способность к самостоятельному передвижению. Своевременная диагностика и лечение гонартроза дает возможность остановить патологический процесс и избавить человека от боли.

Общая информация
Полноценная работа сустава возможна лишь при соблюдении нескольких условий:
- идеальная гладкость соприкасающихся поверхностей костей;
- правильная конфигурация суставных поверхностей;
- наличие синовиальной жидкости, выполняющей роль смазки;
- хорошее состояние мышц, связок, суставной сумки и других вспомогательных элементов;
- полноценное кровоснабжение.
При появлении нарушений запускается патологический процесс, который в конечном итоге может привести к полному разрушению сустава.
Гонартроз начинается с появления в хрящевой ткани микротрещин и очагов уплотнения. Это приводит к истончению хрящевой прослойки и утрате гладкости. В результате усиливается трение костей между собой при движениях, что еще больше повреждает хрящ. Конфигурация поверхностей изменяется и отдельные участки начинают испытывать повышенную нагрузку. По мере прогрессирования заболевания по краям сустава появляются костные разрастания (остеофиты), которые постепенно распространяются на всю площадь, ограничивая движения и вызывая боль. Одновременно происходит изменение состава синовиальной жидкости и уменьшение ее количества, что тоже повышает трение.
Дальнейшие изменения распространяются на другие зоны. Суставная капсула истончается, связки теряют эластичность. Сустав становится нестабильным, повышается риск вывихов и подвывихов. Происходит компенсаторное сокращение мышечных волокон. Колено, а в дальнейшем и сама нога деформируются. К тому времени человек уже не может нормально передвигаться из-за боли.
Записаться на прием
Виды
В зависимости от причины заболевания остеоартроз коленного сустава может быть:
- первичный: возникает сам по себе на фоне повышенной нагрузки или несостоятельности хрящевой ткани;
- вторичный: появляется как осложнение других заболеваний или травм; в рамках этого вида выделяют специфические разновидности: подагрический, посттравматический и т.п.
Выделяют также односторонний (поражающий только правое или только левое колено) и двусторонний гонартроз.
Степени
Врачи выделяют 4 степени гонартроза, определяющие стадию заболевания и объем поражения:
- 1 степень: заболевание обнаруживается только на рентгене, где видны единичные остеофиты;
- 2 степень характеризуется заметным сужением суставной щели и выраженными дистрофическими очагами в хрящевой ткани;
- 3 степень: сустав деформирован, внутри полости обнаруживается большое количество крупных остеофитов;
- 4 степень: хрящевая ткань полностью разрушена, кости деформированы и нередко сращены между собой.
Причины
Все причины развития гонартроза можно разделить на несколько групп:
- связанные с сильным повреждением частей сустава:
- внутрисуставные переломы;
- повреждения мениска;
- вывихи;
- растяжения связок;
- операции на суставе;
- воспалительные процессы и их последствия (артриты различного происхождения);
- связанные с хронической травматизацией:
- повышенная масса тела;
- работа на ногах;
- профессиональный спорт;
- частое ношение тяжестей;
- беременность;
- заболевания опорно-двигательного аппарата: плоскостопие, врожденный вывих бедра или его дисплазия, сколиоз и т.п.;
- постоянное ношение неправильной обуви;
- сниженная свертываемость крови, сопровождающаяся частыми кровоизлияниями в коленный сустав;
- связанные с патологией хрящевой ткани:
- врожденная дисплазия соединительной;
- аутоиммунные заболевания: системная красная волчанка, ревматоидный артрит;
- нарушения микроциркуляции (атеросклероз);
- связанные с нарушением обмена веществ и гормональными сбоями:
- сахарный диабет;
- подагра;
- беременность;
- климакс.
Наличие суставной патологии у родителей или близких родственников также повышает шанс развития гонартроза.
Симптомы
Симптомы гонартроза зависят от степени поражения тканей. Наиболее заметным и выраженным является боль. На начальных этапах развития она представлена легким дискомфортом после чрезмерной нагрузки на колено (например, подъем по лестнице с тяжелым предметом в руках или длительные пешие прогулки). После отдыха все неприятные ощущения исчезают.
В дальнейшем боль становится сильнее и начинает возникать после привычной нагрузки, усиливаясь к концу дня. Простого отдыха становится недостаточно для быстрого снятия симптомов. На последних стадиях колено болит постоянно, а любые движения усугубляют проблему.
Еще один характерный признак гонартроза – ограничения движений. Скованность сначала появляется только по утрам и связана с повреждением хряща. В дальнейшем ограничения связаны с разрастанием остеофитов. По мере прогрессирования болезни амплитуда движений становится меньше вплоть до полного анкилоза.
В это время проявляются хорошо заметные со стороны признаки поражения: деформация колена и выраженная хромота. Деформация возникает за счет изменения очертаний головок костей, а также появления остеофитов. В дальнейшем в процесс вовлекаются мышцы и связки, что еще больше меняет контуры сустава и всей ноги.
Хромота, как и боль, возникает постепенно. Сначала она связана исключительно с болевыми ощущениями, человек вынужден щадить ногу. Ситуация усугубляется по мере нарастания скованности и деформации. На поздних стадиях гонартроза человек не может ходить самостоятельно.
Диагностика
При подозрении на гонартроз необходимо обратиться к ортопеду-травматологу. Специалист осматривает и опрашивает пациента, оценивая состояние сустава и объем движений в нем. Затем в обязательном порядке назначается рентгенография. Исследование позволяет выявить основные признаки артроза:
- сужение суставной щели;
- деформацию головок костей;
- наличие остеофитов;
- очаги дегенерации хряща.
Для получения данных о состоянии мягких тканей и хряща назначается УЗИ или МРТ сустава. В некоторых случаях требуется выполнить диагностическую пункцию, в ходе которой в полость колена вводят видеокамеру. Этот метод позволяет осмотреть хрящ изнутри и оценить степень разрушения тканей. Одновременно могут быть введены лекарственные препараты (например, обезболивающие длительного действия) или взят анализ синовиальной жидкости.
Лабораторная диагностика дополняет картину. С ее помощью врачи оценивают наличие воспаления, уровень мочевой кислоты и других соединений, которые могут стать причиной артроза.
При вторичном характере заболевания назначаются консультации врачей соответствующего профиля (эндокринолог при сахарном диабете и т.п.).

Лечение гонартроза
Лечение гонартроза коленного сустава – это сложный и длительный процесс, требующий от пациента соблюдения всех рекомендаций лечащего врача.
Лечение острой боли
При наличии острого болевого синдрома на первый план выходит лекарственная терапия. Все обезболивающие препараты можно разделить на три группы:
- нестероидные противовоспалительные средства (НПВС): кетопрофен, диклофенак, мелоксикам и другие; назначаются в виде таблеток или капсул для приема внутрь, в инъекционной форме, в виде кремов и мазей для местного применения; препараты помогают уменьшить боль и облегчить состояние пациента;
- кортикостероиды: гормональные препараты, обладающие мощным противовоспалительным и обезболивающим действием; особенно эффективны при внутрисуставном введении;
- средства для снятия спазма мышц: мидокалм и его аналоги; используются в качестве вспомогательных в запущенных стадиях гонартроза;
Конкретные обезболивающие препараты, их дозировки и кратность приема определяются только врачом. При бесконтрольном применении анальгетики могут стать причиной ускоренного разрушения хрящевой ткани, развития гастрита и других осложнений.
Поддерживающая терапия
Когда острый болевой синдром купирован, врачи назначают препараты, останавливающие разрушение хряща и стимулирующие регенерацию тканей:
- хондропротекторы: средства на основе глюкозамина и хондроитина; при длительном приеме способствуют сохранению хряща; наиболее эффективны на ранних стадиях заболевания;
- препараты для улучшения микроциркуляции: пентоксифиллин, никотиновая кислота и т.п.; улучшают питание тканей и снабжение их кислородом.
Помимо лекарственных средств ортопеды активно используют физиотерапевтические методики. Воздействие электрического тока, ультразвука, лазерных лучей или магнитных волн способствует повышению кровоснабжения пораженной области, разрушению остеофитов. В зависимости от ситуации врачи используют:
- ударно-волновую терапию;
- магнитотерапию;
- прогревание тканей лазерным излучением;
- стимуляцию мышц электрическим током;
- электрофорез, фотофорез: введение лекарств с помощью ультразвука или электрического тока; значительно повышает эффективность анальгетиков и хондропротекторов.
Физиотерапевтические процедуры назначаются врачом и проходят под постоянным контролем специалиста. При необходимости время и интенсивность воздействия могут быть скорректированы.
Дополнить эффект от физиотерапии и лекарств помогает массаж и лечебная физкультура. Они не только улучшают микроциркуляцию, но и способствуют формированию качественного мышечного каркаса, обеспечивающего дополнительную поддержку пораженного сустава.
Хирургическое лечение
Препараты и физиотерапия эффективны лишь на ранней и средней стадиях заболевания. Если у пациента диагностирован гонартроз 3 или 4 степени, единственным действительно эффективным вариантом лечения является хирургия.
Эндопротезирование коленного сустава – это сложная, но действенная операция. Пораженный сустав удаляется и заменяется протезом. Современные изделия обладают достаточным запасом прочности, чтобы служить обладателю долгие годы. После завершения периода восстановления пациент забывает от боли при ходьбе и может жить полноценной жизнь.
Если эндопротезирование противопоказано, врачи могут выбрать более легкое вмешательство:
- артродез: создание искусственного анкилоза путем соединения костей между собой; процедура полностью блокирует движения в суставе, но зато пациент получает возможность безболезненно опираться на пораженную ногу;
- корригирующая остеотомия: часть костной ткани иссекается и закрепляется так, чтобы снять нагрузку с наиболее деформированных участков сустава.
Артродезирование и остеотомия в настоящее время проводятся нечасто. К ним прибегают, в основном, в период ожидания эндопротезирования для облегчения состояния пациента.
Записаться на прием
Профилактика
Профилактика заболеваний суставов – это несложно. Если следовать правилам, вопрос как лечить гонартроз вряд ли станет актуальным. Сохранить здоровье суставов помогут:
- умеренная двигательная активность: пешие прогулки, бассейн, тренажерный зал и т.п.; главное – не стремиться к рекордам и званиям, поскольку профессиональный спорт вовсе не полезен;
- минимум стрессов и полноценный сон;
- сбалансированное и рациональное питание с достаточным количеством витаминов и микроэлементов;
- вес в пределах нормы;
- минимум вредных факторов на работе: людям, склонным к развитию артроза, стоит избегать ношения тяжестей и длительного нахождения на ногах;
- хорошая, удобная обувь (желательно, ортопедическая);
- регулярное комплексное обследование организма даже при хорошем самочувствии.
Эти же правила актуальны для людей, уже страдающих от артроза, поскольку они помогают замедлить прогрессирование заболевания.
Диета
Соблюдение диеты при гонартрозе помогает уменьшить риск воспалительного процесса в суставе и отложение солей, а также способствует снижению массы тела и сокращении нагрузки на колено. Врачи рекомендуют придерживаться следующих принципов питания:
- сбалансированный по жирам, белкам и углеводам рацион;
- контроль калорийности пищи: при избыточной массы тела следует снизить потребление на 15-20% от стандартной потребности;
- резкое ограничение чрезмерно жирных, острых, соленых блюд, консервов и продуктов с искусственными ароматизаторами;
- полное исключение из рациона алкогольных напитков, газировки.
В пище должны в достаточном количестве присутствовать витамины всех групп, микроэлементы. Особое внимание следует уделить продуктам с повышенным содержанием коллагена: холодцы, желе, заливное. Он является естественным хондропротектором и стимулирует восстановление хрящевой ткани. Аналогичным действием обладают кислоты омега-3, которые, к тому же, способны останавливать воспалительные процессы. Они в большом количестве содержатся в жирной северной рыбе.
Последствия и осложнения
Многие думают, что гонартроз – это всего лишь хруст и периодические боли в колене. На самом деле без лечения это заболевание приносит немало мучений и превращает человека в инвалида. На последних стадиях человека ждет:
- выраженная деформация ноги и ее укорочение;
- невозможность сгибания и разгибания колена;
- поражения других отделов опорно-двигательного аппарата: тазобедренного сустава, позвоночника, голеностопа;
- невозможность самостоятельного передвижения;
- постоянные интенсивные боли в колене.
Не допустить этих проблем можно, если своевременно обратиться к врачу и досконально выполнять его рекомендации. В этом случае процесс можно успешно затормозить и даже обратить вспять, особенно на первой стадии развития.
Лечение в клинике «Энергия здоровья»
Ортопеды клиники «Энергия здоровья» приглашают всех пройти обследование для выявления возможного гонартроза. Мы предлагаем каждому клиенту самые эффективные и быстрые методы диагностики и современные схемы лечения. Если врач обнаружит артроз, он примет все необходимые меры для сохранения функции колена:
- назначит лекарственные препараты;
- направит к физиотерапевту для усиления эффекта медикаментов;
- дополнит лечение массажем, PRP-терапией и лечебной физкультурой по показаниям.
При острых болях мы проведем лечебную пункцию коленного сустава с последующим введением искусственной синовиальной жидкости или обезболивающих средств с пролонгированным действием. Все методы лечения подбираются индивидуально в зависимости от показаний и противопоказаний.
Преимущества клиники
«Энергия здоровья» – это многопрофильный медицинский центр, занимающийся диагностикой, лечением и профилактикой заболеваний. Каждого клиента ждут:
- врачи с большим опытом работы, регулярно обновляющие и подтверждающие свои знания;
- современная диагностическая и лечебная аппаратура;
- максимальный комфорт с первых минут пребывания в клинике;
- собственный дневной стационар;
- доступные цены на все услуги.
Гонартроз – это коварное заболевание, способное полностью изменить Вашу жизнь. Не дайте боли лишить Вас возможности передвигаться, обратитесь к ортопеду клиники «Энергия здоровья». Лечитесь своевременно!
Источник
