Альтернирующие синдромы характерны для опухолей с локализацией

Альтернирующие синдромы — это неврологические нарушения, включающие одностороннее поражение черепных нервов и контрлатеральные ему двигательные и/или сенсорные расстройства. Разнообразие форм обусловлено различным уровнем поражения. Диагностика осуществляется клинически в ходе неврологического обследования. Для установления этиологии заболевания проводится МРТ головного мозга, исследования церебральной гемодинамики, анализ ликвора. Лечение зависит от генеза патологии, включает консервативные, хирургические способы, восстановительную терапию.
Общие сведения
Альтернирующие синдромы получили название от латинского прилагательного «альтернанс», означающего «противоположный». Понятие включает симптомокомплексы, характеризующиеся признаками поражения черепно-мозговых нервов (ЧМН) в сочетании с центральными двигательными (парезы) и чувствительными (гипестезия) нарушениями в противоположной половине тела. Поскольку парез охватывает конечности половины тела, он носит название гемипарез («геми» – половина), аналогично сенсорные расстройства обозначаются термином гемигипестезия. Из-за типичной клинической картины альтернирующие синдромы в современной неврологии имеют синоним «перекрёстные синдромы».
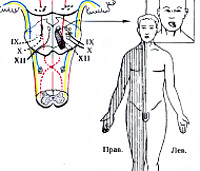
Альтернирующие синдромы
Причины альтернирующих синдромов
Характерная перекрёстная неврологическая симптоматика возникает при половинном поражении церебрального ствола. В основе патологических процессов могут лежать:
- Нарушения церебрального кровообращения. Инсульт наиболее частая причина, обуславливающая альтернирующие синдромы. Этиофактором ишемического инсульта становится тромбоэмболия, спазм в системе позвоночной, базилярной, мозговой артерии. Геморрагический инсульт возникает при кровоизлиянии из указанных артериальных сосудов.
- Опухоль головного мозга. Альтернирующие синдромы появляются при непосредственном поражении ствола опухолью, при сдавлении стволовых структур увеличивающимся в размерах рядом расположенным новообразованием.
- Воспалительные процессы: энцефалиты, менингоэнцефалиты, абсцессы головного мозга вариабельной этиологии с локализацией воспалительного очага в стволовых тканях.
- Травма мозга. В ряде случаев альтернирующей симптоматикой сопровождаются переломы костей черепа, формирующих заднюю черепную ямку.
Альтернирующие симптомокомплексы внестволовой локализации диагностируются при нарушениях кровообращения в средней мозговой, общей или внутренней сонной артерии.
Патогенез
Ядра черепных нервов расположены в различных отделах церебрального ствола. Здесь же проходит двигательный тракт (пирамидный путь), несущий эфферентную импульсацию от церебральной коры к нейронам спинного мозга, чувствительный тракт, проводящий афферентные сенсорные импульсы от рецепторов, мозжечковые пути. Двигательные и чувствительные проводящие волокна на уровне спинного мозга образуют перекрест. В результате иннервация половины тела осуществляется нервными путями, проходящими в противоположной части ствола. Одностороннее стволовое поражение с одновременным вовлечением в патологический процесс ядер ЧМН и проводящих трактов клинически проявляется перекрёстной симптоматикой, характеризующей альтернирующие синдромы. Кроме того, перекрёстные симптомы возникают при одновременном поражении двигательной коры и внестволовой части ЧМН. Патология среднего мозга отличается двусторонним характером, не приводит к альтернирующей симптоматике.
Классификация
По расположению очага поражения выделяют внестволовые и стволовые синдромы. Последние подразделяются на:
- Бульбарные — связаны с очаговым поражением продолговатого мозга, где расположены ядра IX-XII черепных нервов, нижние ножки мозжечка.
- Понтинные — обусловлены патологическим очагом на уровне моста с вовлечением ядер IV-VII нервов.
- Педункулярные — возникают при локализации патологических изменений в ножках мозга, где располагаются красные ядра, верхние мозжечковые ножки, проходят корешки III пары ЧМН, пирамидные тракты.
Клиника альтернирующих синдромов
Основу клинической картины составляют альтернирующие неврологические симптомы: признаки дисфункции ЧМН на стороне поражения, сенсорные и/или двигательные расстройства с противоположной стороны. Поражение нервов носит периферический характер, что проявляется гипотонусом, атрофией, фибрилляциями иннервируемых мышц. Двигательные нарушения представляют собой центральные спастические гемипарезы с гиперрефлексией, патологическими стопными знаками. В зависимости от этиологии альтернирующие симптомы имеют внезапное либо постепенное развитие, сопровождаются общемозговой симптоматикой, признаками интоксикации, внутричерепной гипертензией.
Бульбарная группа
Синдром Джексона формируется при поражении ядра XII (подъязычного) нерва и пирамидных путей. Проявляется периферическим параличом половины языка: высунутый язык девиирует в сторону поражения, отмечается атрофия, фасцикуляции, затруднения произношения сложно артикулируемых слов. В контрлатеральных конечностях наблюдается гемипарез, иногда — потеря глубокой чувствительности.
Синдром Авеллиса характеризуется парезом мышц гортани, глотки, голосовых связок вследствие дисфункции ядер языкоглоточного (IX) и блуждающего (X) нервов. Клинически наблюдается попёрхивание, нарушения голоса (дисфония), речи (дизартрия) с гемипарезом, гемигипестезией противоположных конечностей. Поражение ядер всех каудальных ЧМН (IX-XII пара) обуславливает вариант Шмидта, отличающийся от предыдущей формы парезом грудинно-ключично-сосцевидной и трапециевидной мышц шеи. С поражённой стороны наблюдается опущение плеча, ограничение подъёма руки выше горизонтального уровня. Затруднён поворот головы в сторону паретичных конечностей.
Форма Бабинского-Нажотта включает мозжечковую атаксию, нистагм, триаду Горнера, перекрёстно — парез и расстройство поверхностной чувствительности. При варианте Валленберга-Захарченко выявляется аналогичная клиника, дисфункция IX, Х и V нервов. Может протекать без пареза конечностей.
Понтинная группа
Синдром Мийяра-Гюблера появляется при патологии в области ядра VII пары и волокон пирамидного тракта, представляет собой сочетание лицевого пареза с гемипарезом противоположной стороны. Аналогичная локализация очага, сопровождающаяся раздражением ядра нерва, обуславливает форму Бриссо-Сикара, при которой вместо лицевого пареза наблюдается лицевой гемиспазм. Вариант Фовилля отличается наличием периферического пареза VI черепного нерва, дающего клинику сходящегося косоглазия.
Синдром Гасперини — поражение ядер V-VIII пар и чувствительного тракта. Отмечается лицевой парез, сходящееся косоглазие, гипестезия лица, тугоухость, возможен нистагм. Контрлатерально наблюдается гемигипестезия по проводниковому типу, моторика не нарушена. Форма Раймона-Сестана обусловлена поражением моторных и сенсорных путей, средней мозжечковой ножки. Диссинергия, дискоординация, гиперметрия обнаруживаются на стороне очага, гемипарез и гемианестезия — контрлатерально.
Педункулярная группа
Синдром Вебера — дисфункция ядра III пары. Проявляется опущением века, расширением зрачка, поворотом глазного яблока в сторону наружного угла глаза, перекрёстным гемипарезом или гемигипестезией. Распространение патологических изменений на коленчатое тело прибавляет к указанной симптоматике зрительные нарушения (гемианопсию). Вариант Бенедикта — патология глазодвигательного нерва сочетается с дисфункцией красного ядра, что клинически проявляется интенционным тремором, атетозом противоположных конечностей. Иногда сопровождается гемианестезией. При варианте Нотнагеля наблюдается глазодвигательная дисфункция, мозжечковая атаксия, расстройства слуха, контрлатеральный гемипарез, возможны гиперкинезы.
Внестволовые альтернирующие синдромы
Гемодинамические нарушения в системе подключичной артерии обуславливают появление вертигогемиплегической формы: симптомы дисфункции вестибуло-кохлеарного нерва (шум в ухе, головокружение, падение слуха) и перекрёстный гемипарез. Оптикогемиплегический вариант развивается при дисциркуляции одновременно в глазничной и средней мозговой артерии. Характеризуется сочетанием дисфункции зрительного нерва и перекрёстного гемипареза. Асфигмогемиплегический синдром возникает при окклюзии сонной артерии. Наблюдается противоположный гемипарезу гемиспазм мышц лица. Патогномоничный признак — отсутствие пульсации сонной и лучевой артерий.
Осложнения
Альтернирующие синдромы, сопровождающиеся спастическим гемипарезом, приводят к развитию контрактур суставов, усугубляющих моторные расстройства. Парез VII пары обуславливает перекос лица, который становится серьёзной эстетической проблемой. Результатом поражения слухового нерва является тугоухость, доходящая до полной утраты слуха. Односторонний парез глазодвигательной группы (III, VI пары) сопровождается двоением (диплопией), существенно ухудшающей зрительную функцию. Наиболее грозные осложнения возникают при прогрессировании поражения мозгового ствола, его распространении на вторую половину и жизненно важные центры (дыхательный, сердечно-сосудистый).
Диагностика
Установить наличие и вид перекрёстного синдрома позволяет осмотр невролога. Полученные данные дают возможность определить топический диагноз, то есть локализацию патологического процесса. Ориентировочно судить об этиологии можно по течению болезни. Опухолевые процессы отличаются прогредиентным нарастанием симптоматики в течение нескольких месяцев, иногда — дней. Воспалительные поражения зачастую сопровождаются общеинфекционными симптомами (повышение температуры тела, интоксикация). При инсульте альтернирующие симптомы возникают внезапно, быстро нарастают, протекают на фоне изменений артериального давления. Геморрагический инсульт отличается от ишемического размытой атипичной картиной синдрома, что обусловлено отсутствием чёткой границы патологического очага в связи с выраженными перифокальными процессами (отёк, реактивные явления).
Для установления причины возникновения неврологической симптоматики проводятся дополнительные исследования:
- Томография. МРТ головного мозга позволяет визуализировать воспалительный очаг, гематому, опухоль ствола, область инсульта, дифференцировать геморрагический и ишемический инсульт, определить степень сдавления стволовых структур.
- Ультразвуковые методы. Наиболее доступный, достаточно информативный метод диагностики нарушений церебрального кровотока – УЗИ церебральных сосудов. Обнаруживает признаки тромбоэмболии, локального спазма внутримозговых сосудов. В диагностике окклюзии сонных, позвоночных артерий необходима УЗДГ экстракраниальных сосудов.
- Нейровизуализация сосудов. Наиболее информативным способом диагностики острых нарушений мозгового кровообращения является МРТ сосудов головного мозга. Визуализация сосудов помогает точно диагностировать характер, локализацию, степень их поражения.
- Исследование цереброспинальной жидкости. Люмбальная пункция проводится при подозрении на инфекционно-воспалительный характер патологии, в пользу которого свидетельствуют воспалительные изменения ликвора (мутность, цитоз за счёт нейтрофилов, наличие бактерий). Бактериологические и вирусологические исследования позволяют выявить возбудителя.
Лечение альтернирующих синдромов
Терапия проводится в отношении основного заболевания, включает консервативные, нейрохирургические, реабилитационные методы.
- Консервативная терапия. К общим мероприятиям относится назначение противоотёчных, нейропротекторных средств, коррекция АД. Дифференцированное лечение осуществляется соответственно этиологии заболевания. Ишемический инсульт является показанием к тромболитической, сосудистой терапии, геморрагический — к назначению препаратов кальция, аминокапроновой к-ты, инфекционные поражения — к проведению антибактериальной, противовирусной, антимикотической терапии.
- Нейрохирургическое лечение. Может потребоваться при геморрагическом инсульте, поражении кровоснабжающих мозг магистральных артерий, объёмных образованиях. По показаниям проводится реконструкция позвоночной артерии, каротидная эндартерэктомия, формирование экстра-интракраниального анастомоза, удаление опухоли ствола, удаление метастатической опухоли и пр. Вопрос о целесообразности хирургического вмешательства решается совместно с нейрохирургом.
- Реабилитация. Осуществляется совместными усилиями реабилитолога, врача ЛФК, массажиста. Направлена на предупреждение контрактур, увеличение объёма движения паретичных конечностей, адаптацию больного к своему состоянию, послеоперационное восстановление.
Прогноз и профилактика
Соответственно этиологии альтернирующие синдромы могут иметь различный исход. Гемипарез приводит к инвалидизации большинства пациентов, полное восстановление наблюдается в редких случаях. Более благоприятный прогноз имеют ограниченные ишемические инсульты в случае быстро начатого адекватного лечения. Восстановление после геморрагического инсульта менее полное и более длительное, чем после ишемического. Прогностически сложными являются опухолевые процессы, особенно метастатического генеза. Профилактика неспецифична, состоит в своевременном эффективном лечении цереброваскулярной патологии, предупреждении нейроинфекций, ЧМТ, онкогенных воздействий.
Источник
А. Синдромы повреждений продолговатого мозга
Повреждения проводников на этом уровне ствола мозга может приводить к моноплегии, гемиплегии, альтернирующей (перекрёстной) гемиплегии и разнообразным сенсорным расстройствам. Может иметь место нижняя параплегия или децеребрационная ригидность. Вовлечение эфферентных волокон от обоих ядер блуждающего нерва или их компрессия могут вести к глубоким нарушениям кардиальных и респираторных функций, артериального давления и смерти.
Повреждения продолговатого мозга может быть острым, подострым или хроническим и иметь многообразную этиологию. Это могут быть опухоли, туберкулёма, саркоидоз, сосудистые повреждения (геморрагии, тромбоз, эмболия, аневризмы, мальформации), полиоэнцефалит, полиомиелит, рассеянный склероз, сирингобульбия, прогрессирующий бульбарный паралич (БАС), врождённые аномалии, инфекционные, токсические и дегенеративные процессы. Экстрамедуллярные синдромы могут быть вызваны травмой, переломами костей основания черепа, нарушениями развития скелета, острыми и хроническими воспалениями оболочек и внезапным повышением внутричерепного давления, приводящего к ущемлению продолговатого мозга в большом затылочном отверстии. К близкой картине может привести опухоль мозжечка.
I. Медиальный медуллярный синдром (передний бульбарный синдром Дежерина (Dejerine)
- Ипсилатеральный парез, атрофия и фибрилляции языка (обусловленные поражением XII нерва). Девиация языка в сторону очага. Редко функция XII нерва может быть сохранной.
- Контралатеральная гемиплегия (обусловленная вовлечением пирамиды) с сохранными функциями мышц лица.
- Контралатеральное снижение мышечно-суставной и вибрационной чувствительности (обусловленные вовлечением медиальной петли). Так как остаётся невовлечённым спиноталамический тракт, расположенный более дорсолатерально), болевая и температурная чувствительность сохранны.
Если очаг повреждения распространяется дорзально, затрагивая медиальный продольный пучок, может появиться нистагм «бьющий вверх». Иногда медиальный медуллярный синдром развивается с двух сторон (билатерально), приводя к квадриплегии (с сохранными функциями VII нерва), двусторонней плегии языка и снижению мышечно-суставной и вибрационной чувствительности во всех четырёх конечностях.
Синдром обусловлен окклюзией передней спинальной артерии или позвоночной артерии. Передняя спинальная артерия снабжает ипсилатеральную пирамиду, медиальную петлю и XII нерв с его ядром.
Вовлечение передней спинальной артерии или травма могут иногда приводить к перекрёстной гемиплегии (синдром перекреста пирамид) с контралатеральным спастическим парезом ноги и ипсилатеральным спастическим парезом руки. При этом наблюдается также вялый парез и атрофия ипсилатеральных кивательной и трапецевидной мышцы и, иногда, ипсилатеральной половины языка. Более экстенсивные повреждения над перекрестом может приводить к спастической тетраплегии.
Вариантом медиального медуллярного синдрома является синдром Авеллиса.
Медиальный медуллярный инфаркт трудно диагностировать без МРТ.
II. Латеральный медуллярный синдром Валленберга (Wallenberg) – Захарченко.
- Ипсилатеральное снижение болевой и температурной чувствительности на лице (в связи с вовлечением nucleus tractus spinalis digemini). Иногда наблюдается ипсилатеральная лицевая боль.
- Контралатеральное снижение болевой и температурной чувствительности на туловище и конечностях, обусловленное повреждением спиноталамического тракта.
- Ипсилатеральный паралич мягкого нёба, глотки и голосовой связки с дисфагией и дизартрией в связи с вовлечением nucleus ambiguus.
- Ипсилатеральный синдром Горнера (обусловленный вовлечением нисходящих симпатических волокон).
- Головокружение, тошнота и рвота (обсловленные вовлечением вестибулярных ядер).
- Ипсилатеральные мозжечковые знаки (в связи с вовлечением нижней ножки мозжечка и частично самого мозжечка).
- Иногда икота и диплопия (последняя наблюдается в случае вовлечения нижних отделов варолиева моста).
Синдром обусловлен повреждением латеральной медуллярной области и нижних отделов мозжечка. Он чаще всего развивается при окклюзии интракраниальной части позвоночной артерии или задней нижней мозжечковой артерии. Другие причины: спонтанное расслоение позвоночной артерии, злоупотребление кокаином, медуллярные опухоли (обычно метастазы), абсцессы, демиелинизирующие заболевания, радиационные повреждения, гематома (при разрыве сосудистой мальформации), манипуляции во время манульной терапии, травма.
При данном синдроме описаны также разнообразные нарушения движений глаз и зрения: косая девиация (обусловлена подъёмом контралатерального глазного яблока), ипсилатеральный наклон головы с торзией глазных яблок (ocular tilt реакция) с жалобами на двоение или наклон видимых окружающих предметов, различные виды нистагма, «нистагм век» и другие окулярные феномены.
К вариантам этого синдрома некоторые исследователи относят синдром Сестана-Шене (Chestan-Chenais) и синдром Бабинского-Нажотта (strongabinski-Nageotte) в виде комбинированного медиального и латерального инфаркта.
В то же время такие симптомокомплексы, как синдром Джексона и синдром Шмидта (как и синдромы Тэпиа, Берне, Вилларе, Колле-Сикара и другие) относят преимущественно к «невральным» синдромам (синдромам поражения краниальных нервов), при которых вовлечение вещества мозга наблюдается редко.
Что касается альтернирующего синдрома Авеллиса (Avellis), проявляющекгося поражением X пары (ипсилатеральный паралич мягкого нёба и голосовой связки), а также спиноталамического тракта и нисходящих окулосимпатических волокон (контралатеральная гемианестезия и ипсилатеральный синдром Горнера), то он относится, по-видимому, к таким раритетам, что в последнее время перестал упоминаться в неврологических монографиях и руководствах.
III. Гемимедуллярный синдром.
Редко может наблюдаться комбинированный синдром (медиальный и латеральный медуллярные синдромы (гемимедуллярный синдром), обычно обусловленный окклюзией интракраниальной позвоночной артерии.
В целом клиническая картина медуллярных инфарктов очень гетерогенна и зависит от степени распространения ишемии в продолговатом мозге; иногда они распространяется нижние отделы варолиева моста, верхние отделы спинного мозга и мозжечок. Кроме того они могут быть односторонними и двусторонними.
Повреждения каудальных отделов мозгового ствола может приводить к нейрогенному отёку лёгких.
IV. Латеральный понто-медуллярный синдром.
В этом случае наблюдается клиническая картина латерального медуллярного синдрома плюс несколько мостовых симптомов, включающих:
Ипсилатеральную слабость мимических мышц (обусловленную вовлечением VII нерва)
Ипсилатеральный шум в ухе и иногда нарушение слуха (в связи с вовлечением VIII нерва).
[7], [8], [9], [10], [11], [12], [13], [14]
В. Синдромы повреждений варолиевого моста (понтинные синдромы).
I. Вентральные понтинные синдромы.
- Мийара-Гублера (Millard-Gubler) синдром обусловлен очагом поражения в нижнем отделе моста (чаще инфаркт или опухоль). Ипсилатеральный периферический парез мимических мышц (VII краниальный нерв). Контралатеральная гемиплегия.
- Раймона (Raymond) синдром обусловлен теми же процессами. Ипсилатеральный парез m. rectus lateralis (VI краниальный нерв). Парез взора в сторону очага. Контралатеральная гемиплегия, обусловленная вовлечением пирамидного тракта.
- «Чистый» (моторный) гемипарез. Локальные повреждения в области основания варолиева моста (особенно лакунарные инфаркты), затрагивающие кортикоспинальныи тракт, могут вызвать чистый двигательный гемипарез. (Другие локализации повреждений, способных вызывать такую картину, включают: заднее бедро внутренней капсулы, ножки мозга и медуллярные пирамиды.)
- Синдром дизартрии и неловкой руки.
Локальные повреждения в основании моста (особенно лакунарные инфаркты) на границе верхней трети и нижних двух третей моста могут вызвать такой синдром. При этом синдроме слабость мимических мышц и тяжёлая дизартрия и дисфагия развиваются вместе с парезом руки, на стороне которого может быть гиперрефлексия и симптом Бабинского (при сохранной чувствительности).
(Аналогичная картина может наблюдаться при повреждениях колена внутренней капсулы или при маленьких глубоких геморра-гиях в мозжечке).
- Атактический гемипарез.
Локальные повреждения в основании моста (чаще – лакунарные инфаркты) той же локализации могут приводить к контралатеральной гемиатаксии и парезу ноги (иногда выявляется дизартрия, нистагм и парестезии) на той же стороне тела.
(Этот синдром описан также при таламокапсулярных повреждениях, процессах в области заднего бедра внутренней капсулы, красного ядра и при поверхностных инфарктах в парацентральной области.)
- Синдром «запертого человека» (Locked-in syndrome).
Билатеральное повреждение вентральных отделов моста (инфаркт, опухоль, кровоизлияние, травма, центральный понтинный миелинолиз, реже – другие причины) могут приводить к развитию этого синдрома (состояние деэфферентации). Клинические проявления включают следующие проявления:
Квадриплегия, обусловленная билатеральным вовлечением кортикоспинальных трактов в основании моста. Афония, обусловленная вовлечением кортикобульбарных волокон, идущих к ядрам нижних краниальных нервов. Иногда нарушение горизонтальных движений глазных яблок в связи с вовлечением корешков VI краниального нерва. Так как ретикулярная формация ствола мозга при этом синдроме не повреждается, больные находятся в состоянии бодрствования. Вертикальные движения глаз и моргания интактны.
Состояние деэфферентации наблюдается также при чисто периферических повреждениях (полиомиелит, полинейропатия, миастения).
II. Дорзальные понтинные синдромы
Фовилля (Foville) синдром обусловлен повреждениями в дорзальных отделах покрышки каудальной трети моста: Контралатеральная гемиплегия (гемипарез).
Ипсилатеральный периферический паралич мимических мышц (корешок или/и ядро VII нерва). Неспособность содружественно перемещать глаза в ипсилатеральную сторону из-за вовлечения парамедианной ретикулярной формации моста или ядра VI (abducens) нерва, либо того и другого.
Раймон-Сестана (Raymond-Cestan) синдром наблюдается при ростральных повреждениях дорзальных отделов моста. При этом синдроме наблюдается:
Мозжечковая атаксия с грубым «рубральным» тремором, обусловленным вовлечением верхней ножки мозжечка.
Контралатеральное снижение всех видов чувствительности за счёт вовлечения медиальной петли и спиноталамического тракта.
При вентральном распространении очага поражения может иметь место конралатеральный гемипарез (вовлечение кортикоспинального тракта) или паралич взора в сторону очага (вовлечение парамедианной ретикулярной формации моста).
III. Парамедианный понтинный синдром
Парамедианный понтинный синдром может быть представлен несколькими клиническими синдромами:
- Унилатеральный медио-базальный инфаркт: грубый фацио-брахио-круральный гемипарез, дизартрия и гомолатеральная илибилатеральная атаксия.
- Унилатеральный медио-латеральный базальный инфаркт:лёгкий гемипарез с атаксией и дизартрией, атактический гемипарез или синдром дизартрии – неловкой руки.
- Унилатеральный медио-центральный или медио-тегментальный инфаркт: синдром дизартрии – неловкой руки; атактический гемипарез с сенсорными нарушениями или нарушениямидвижений глаз; гемипарез с контралатеральным параличом мимических мышц или m. rectus lateralis (VII или VI нервы).
- Билатеральный центро-базальный инфаркт: у этих больныхразвивается псевдобульбарный паралич и билатеральные сенсо-моторные расстройства.
Самыми частыми причинами парамедианных понтинных инфарктов являются лакунарные инфаркты, вертебрально-базилярная недостаточность с инфарктами, кардиогенная эмболия.
IV. Латеральные понтинные синдромы
Мари-Фуа (Marie-Foix) синдром развивается при латеральных повреждениях моста, особенно если поражаются средние ножки мозжечка, и включает в себя:
Ипсилатеральную мозжечковую атаксию, обусловленную вовлечением связей с мозжечком. Контралатеральный гемипарез (вовлечение кориткоспинального тракта).
Вариабельную контралатеральную гемигипестезию болевой и температурной чувствительности, обусловленную вовлечением спиноталамического тракта.
С. Синдром универсальной диссоциированной анестезии
Универсальная диссоциативная анестезия является редким синдромом, описанным у больных с комбинированной окклюзией правой верхней мозжечковой артерии и левой задней нижней мозжечковой артерии. Поражение первой артерии приводит к латеральному верхнему инфаркту моста, поражение второй артерии – к левостороннему латеральному медуллярному синдрому Валленберга-Захарченко. Больной имеет снижение болевой и температурной чувствительности на лице, шее, туловище и на всех конечностях, в то время, как тактильная, вибрационная и мышечно-суставная чувствительность сохранны (диссоциированное снижение чувствительности).
Геморрагические повреждения моста сопровождаются нарушением сознания, комой и имеют несколько иную клинику.
[15], [16], [17], [18], [19], [20], [21]
Д. Синдромы повреждения мезенцефалона
I. Вентральный синдром корешка III краниального нерва Вебера (Weber).
Повреждения в ножке мозга, затрагивающие волокна пирамидного тракта и корешок III нерва, проявляются следующей картиной: Контралатеральная гемиплегия. Ипсилатеральный паралич мышц, иннервируемых Ш нервом.
II. Дорзальный синдром корешка III краниального нерва Бенедикта (Вenedikt)
Вызывается повреждением покрышки мезенцефалона с вовлечением красного ядра, верхних ножек мозжечка и корешка III краниального нерва:
Ипсилатеральный паралич мышц, иннервируемых III нервом.
Контралатеральные непроизвольные движения, включая интенционный тремор, гемихорею, гемибаллизм, обусловленные вовлечением красного ядра.
Аналогичные клинические проявления развиваются при более дорзальном повреждении покрышки среднего мозга, которое захватывает дорзальные части красного ядра и верхние ножки мозжечка и носит название синдрома Клода (Claude), в котором преобладают мозжечковые (контралатеральная гемиатаксия, гипотония) симптомы и нет гемибаллизма.
III. Дорзальный мезенцефальный синдром
Проявляется главным образом нейроофтальмологическими феноменами. Дорзальный мезенцефальный синдром (синдром силь-виева водопровода или синдром Парино (Parinaud) чаще всего выявляется на фоне гидроцефалии или опухоли гипофизарной области и включает в себя все следующие (или некоторые из них) знаки:
- Паралич взора вверх (иногда вниз).
- Зрачковые нарушения (обычно широкие зрачки с диссоциацией реакции на свет и на аккомодацию с конвергенцией).
- Конвергирующий и ретракторный нистагм при взгляде вверх.
- Патологическая ретракция век.
- Отставание век.
IV. Верхний базилярный синдром
Вызывается окклюзией ростральных отделов основной артерии (обычно вследствие эмболии), приводя к инфаркту среднего мозга, таламуса, и частично височных и затылочных долей. Синдром описан также у больных с гигантской аневризмой этой части основной артерии, при её васкулите и после церебральной ангиографии. Вариирующие проявления этого синдрома включают в себя:
- Расстройства движений глаз (унилатеральный или билатеральный паралич взора вверх или вниз, нарушения конвергенции, паралич псевдо-абдуценс, конвергирующий и ретракторный нистагм, нарушения отведения глазных яблок, отставание и ретракция верхних век, косая девиация).
- Зрачковые нарушения.
- Нарушения поведения (гиперсомния, педункулярный галлюциноз, нарушения памяти, делирий).
- Нарушения зрения (гемианопсия, корковая слепота, синдром Балинта (Вalint).
- Моторный и сенсорный дефицит.
[22], [23], [24], [25], [26], [27], [28], [29], [30]
Источник
