Анатомический синдром что это такое
Текущая версия страницы пока не проверялась опытными участниками и может значительно отличаться от версии, проверенной 25 октября 2018; проверки требуют 14 правок.
Синдро́м (др.-греч. συνδρομή «стечение, скопление»; от συν- «с-, со-» + δρόμος «бег, движение») — совокупность симптомов с общими этиологией и единым патогенезом.[B: 1][B: 2]
В широком смысле синдром представляет собой комплекс органически связанных между собой признаков, объединённых единым механизмом возникновения и развития рассматриваемого явления, не обязательно связанного с патологией (заболеванием).[источник?]
Исторические замечания[править | править код]
Авиценна в «Каноне медицины» (изд. 1025) впервые предложил идею синдрома в диагностике конкретных заболеваний.[B: 3] Концепция медицинского синдрома получила дальнейшее развитие в 17 веке Томасом Сиденхамом.[B: 4]
Использование в медицине[править | править код]
В медицине и клинической (медицинской) психологии cовокупность симптомов, объединенных единым патогенезом, называется синдромом; иногда
этим термином обозначают самостоятельные нозологические единицы или стадии (формы) какой-либо болезни.[1] Многие синдромы называются именами учёных, впервые их описавших: синдром Дауна, синдром Туретта и так далее[2].
Характерной чертой синдрома является то, что он может быть следствием влияния на организм разных патогенных причин. Организм часто однозначно реагирует на различные «вредности», отвечает ограниченным числом общих типовых реакций (например, воспалением).
Один и тот же синдром может наблюдаться при разных заболеваниях; и вместе с тем одно и то же
заболевание (в разных стадиях и клинических формах) может проявляться различными синдромами. Таким образом, разница между болезнью и синдромом соответствует различию между сущностью и явлением. Синдромы проявляются и изменяются в зависимости от развития и стадии болезни, они могут возникать под влиянием различных причин и в первую очередь отражать особенности реакции организма. После установления синдрома врач должен определить причину и условия возникновения наблюдаемых функциональных и органических нарушений в организме больного.[1]
Различают простые и сложные, или большие, синдромы. Большой синдром представляет сочетание симптомов, патогенетически связанных между собой и охватывающих весь организм. Например, при диффузных заболеваниях почек различают большие синдромы — азотемический, хлоруремический и гипертензивный.[1]
Различают два вида синдромов — анатомические и функциональные.[1]
Сочетания физических симптомов или признаков, которые соответствуют структурным изменениям органов, называют анатомическим синдромом.
Например, притупление перкуторного звука в области лёгкого, бронхиальное дыхание, усиление голосового дрожания, бронхофонии составляют анатомический синдром инфильтрации легочной ткани.[1]
Сочетание функциональных симптомов дает физиологический, или функциональный, синдром.
Например, уменьшение щелочного резерва крови, увеличение содержания аммиака в моче, снижение парциального напряжения углекислого газа (PaCO2) в альвеолярном воздухе составляет функциональный синдром негазового ацидоза.[1]
При обнаружении синдромов переходят от констатации симптомов к установлению более глубоких связей и причинных зависимостей между ними у данного больного. На основании отдельных симптомов и синдромов врач делает первый вывод об анатомическом и функциональном состоянии органов. Переходя от симптомов к синдрому, врач отбирает одни диагностические предположения и исключает другие.
На профессиональном медицинском языке, синдром касается только набора обнаруженных характеристик.[источник?] Специфическая болезнь, условие, или непорядок, возможно, идентифицируется как основная причина.[источник?] Как только физическая причина была идентифицирована, слово «синдром» иногда остаётся в имени болезни.
Использование в психологии[править | править код]
В общей психологии, психологии личности, психологии труда, социальной психологии (и социологии) понятие синдрома используется ещё в более широком смысле — для характеристики совокупности психических свойств и их проявлений, сочетаний их определённых признаков. Л. С. Выготский выдвинул идею, согласно которой в психологии, как и в медицине, для описания особенностей психики ребёнка следует использовать не перечень отдельных показателей (симптомов), а более крупную единицу — синдром. Понятие «личностные синдромы» использует А. Маслоу при изучении самоуважения и защищённости личности. Э. Фромм пишет о «синдроме роста». Т. Адорно[A: 1] использует понятие синдрома для описания типов личности, в частности, авторитарная личность. А. Л. Венгер использует[A: 2] понятие синдрома при анализе неблагоприятных вариантов психического развития ребёнка, эмоционального выгорания в профессиональной деятельности; он же предложил[A: 3] общую схему взаимосвязей между симптомами, которая обеспечивает устойчивость синдрома и направление его изменения. Понятие «стокго́льмский синдром» вышло за пределы употребления в психологии и получило широкую известность.
В психологии труда синдромный подход используется при изучении индивидуального профессионализма. Профессионализм человека при этом рассматривается не как совокупность признаков (симптомов), а как более сложную единицу — симтомокомплекс, или синдром, объединяющие эти взаимосвязанные признаки.[B: 5]
Преимущество синдромного подхода (по сравнению со «симтоматическим») здесь определяется тем же, что и в медицине: возможностью формулировать «диагноз» (становление профессионализма, а также развитие его профессиональных деформаций) в терминах, задающих направленность психологической коррекции.[A: 4]
За недавние десятилетия[уточнить] термин был использован и за пределами медицины, для описания схожих явлений.
См. также[править | править код]
Теория диагноза[править | править код]
Примечания[править | править код]
Литература[править | править код]
- Книги
- ↑ Elsevier. Dorland’s Illustrated Medical Dictionary (англ.). — Elsevier.
- ↑ Гребенев А.Л. Пропедевтика внутренних болезней (рус.). — М.: Медицина, 2001. — 592 с. — 10 000 экз. — ISBN 5-225-04704-1.
- ↑ Lenn Evan Goodman. Islamic Humanism (англ.). — Yale Oxford University Press, 2003. — P. 155. — ISBN 0-19-513580-6.
- ↑ Natelson, Benjamin H. Facing and fighting fatigue: a practical approach (англ.). — New Haven, Conn: Yale University Press, 1998. — P. 30. — ISBN 0-300-07401-8.
- ↑ Дружилов С. А. Психологический синдром профессионализма // Ананьевские чтения: Б. Г. Ананьев и комплексные исследования человека в психологии Материалы научно-практич. конф. / Под ред. Л. А. Цветковой, Л. А. Головей. — СПб.: Изд-во Санкт-Петербургского университета, 2003. — С. 131—133.
- Статьи
- ↑ Адорно Т. Типы и синдромы. Методологический подход (фрагменты из «Авторитарной личности») (рус.) // Социологические исследования : журнал. — 1993. — № 3. — С. 75—85.
- ↑ Венгер А. Л. Психологические синдромы: подходы к построению содержательной диагностики развития (рус.) // Культурно историческая психология : журнал. — 2014. — № 1. — С. 20—25.
- ↑ Венгер А. Л. Структура психологического синдрома (рус.) // Вопросы психологии : журнал. — 1994. — № 4. — С. 89—92.
- ↑ Дружилов С. А. Профессионализм человека как психологический синдром // Гуманитарные научные исследования. — 2014. — № 8 (36). — С. 65—71.
Источник
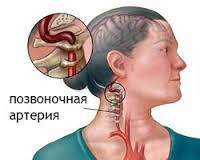
Синдром позвоночной артерии — ряд расстройств вестибулярного, сосудистого и вегетативного характера, возникающих в связи с патологическим сужением позвоночной артерии. Чаще всего имеет вертеброгенную этиологию. Клинически проявляется повторяющимися синкопальными состояниями, приступами базилярной мигрени, ТИА, синдромом Барре-Льеу, офтальмическим, вегетативным, вестибуло-кохлеарным и вестибуло-атактическим синдромами. Постановке диагноза способствует проведение рентгенографии и РЭГ с функциональными тестами, МРТ и КТ позвоночника и головного мозга, офтальмоскопии, аудиометрии и пр. Терапия включает применение венотоников, сосудистых и нейропротекторных препаратов, симптоматических средств, массажа, физиотерапии, ЛФК.
Общие сведения
Синдром позвоночной артерии (СПА) — сложный симптомокомплекс, возникающий при уменьшении просвета позвоночной артерии (ПА) и поражении ее периартериального нервного сплетения. По собранным данным, в практической неврологии СПА встречается в 25-30% случаев нарушений церебрального кровообращения и является причиной до 70% ТИА (транзиторных ишемических атак). Наиболее значимым этиопатогенетическим фактором возникновения синдрома выступает патология шейного отдела позвоночника, которая также имеет распространенный характер. Большая распространенность, частая встречаемость среди трудоспособных категорий населения делают синдром позвоночной артерии актуальной социальной и медицинской проблемой современности.
Анатомия позвоночной артерии
У человека имеется 2 позвоночные артерии. Они обеспечивают до 30% церебрального кровоснабжения. Каждая из них отходит от подключичной артерий соответствующей стороны, направляется к шейному отделу позвоночника, где идет через отверстия в поперечных отростках СVI–СII. Затем позвоночная артерия делает несколько изгибов и сквозь большое затылочное отверстие проходит в полость черепа. На уровне начала моста позвоночные артерии сливаются в одну основную артерию. Эти три артерии образуют вертебробазилярный бассейн (ВББ), кровоснабжающий шейные сегменты спинного мозга, продолговатый мозг и мозжечок. Посредством веллизиевого круга ВББ взаимодействует с каротидным бассейном, кровоснабжающим остальную часть мозга.
В соответствии с топографическими особенностями ПА выделяют ее экстра- и интракраниальные отделы. Чаще всего синдром позвоночной артерии связан с поражением экстракраниального отдела артерии. Причем он может возникать не только при сдавлении и др. изменениях самой артерии, но и при неблагоприятных воздействиях на ее вегетативное периваскулярное симпатическое сплетение.

Синдром позвоночной артерии
Причины синдрома позвоночной артерии
Синдром позвоночной артерии компрессионной этиологии встречается наиболее часто. Его причиной выступают экстравазальные факторы: остеохондроз позвоночника, нестабильность позвонков, шейный спондилоартроз, межпозвоночные грыжи, опухоли, структурные аномалии (платибазия, синдром Клиппеля-Фейля, аномалия Кимерли, аномалии строения I шейного позвонка, базилярная импрессия), тоническое напряжение шейных мышц (длинной, лестничных, нижней косой). При этом СПА зачастую развивается не вследствие сужения просвета артерии из-за ее механического сдавления, а в результате рефлекторного спазма, обусловленного сдавливающим воздействием на симпатическое периартериальное сплетение.
В других случаях синдром позвоночной артерии возникает вследствие ее деформации — аномалий строения сосудистой стенки, наличия перегибов или кинкинга (патологической извитости). Еще одной группой этиофакторов СПА выступают окклюзионные поражения ПА при атеросклерозе, системных васкулитах, эмболиях и тромбозах различного генеза. В силу существующих компенсаторных механизмов воздействие только экстравазальных факторов редко приводит к развитию СПА. Как правило, синдром наблюдается, если компрессия артерии происходит на фоне патологических изменений ее сосудистой стенки (гипоплазии или атеросклероза).
Классификация синдрома позвоночной артерии
Патогенетически СПА классифицируют по типу расстройств гемидинамики. Согласно данной классификации, синдром позвоночной артерии компрессионного типа вызван механическим сдавлением артерии. Ангиоспастический вариант возникает при рефлекторном спазме, обусловленном раздражением рецепторного аппарата в зоне пораженного позвоночного сегмента. Он проявляется преимущественно вегето-сосудистыми расстройствами, слабо зависящими от движений головой. Ирритативный СПА возникает при раздражении волокон периартериального симпатического сплетения. Наиболее часто синдром позвоночной артерии носит смешанный характер. Компрессионно-ирритативный тип СПА типичен для поражения нижне-шейного отдела, а рефлекторный ассоциируется с патологией верхне-шейных позвонков.
Клиническая классификация разделяет СПА на дистонический и ишемический, представляющие собой стадии одного патологического процесса. Дистонический вариант является функциональным. На этой стадии клиническая картина характеризуется цефалгией (головной болью), кохлео-вестибулярными и зрительными симптомами. Цефалгия пульсирующая или ноющая, сопровождается вегетативными симптомами, является постоянной с периодами усиления, часто спровоцированными движениями в шее или ее вынужденным положением.
Ишемический СПА является органической стадией, т. е. сопровождается морфологическими изменениями в церебральных тканях. Клинически проявляется ОНМК в вертебробазилярном бассейне, которые могут носить транзиторный (обратимый) характер или вызывать стойкий неврологический дефицит. В первом случае говорят о ТИА, во втором — об ишемическом инсульте. На ишемической стадии СПА наблюдается вестибулярная атаксия, тошнота с рвотой, дизартрия. Преходящая ишемия мозгового ствола ведет к возникновению дроп-атаки, аналогичный процесс в зоне ретикулярной формации — к синкопальному пароксизму.
Клинические варианты синдрома ПА
Обычно клиника СПА представляет собой сочетание нескольких из нижеуказанных вариантов, но ведущее место может занимать один конкретный синдром.
Базилярная мигрень протекает с цефалгией в затылочной области, вестибулярной атаксией, многократной рвотой, шумом в ушах, иногда — дизартрией. Часто базилярная мигрень проявляется как классическая мигрень с аурой. Аура характеризуется зрительными нарушениями: располагающимися в обоих глазах мерцающими пятнами или радужными полосами, помутнением зрения, появлением «тумана» перед глазами. По характеру ауры базилярная мигрень является офтальмической.
Синдром Барре — Льеу носит также название задне-шейный симпатический синдром. Отмечаются боли в шее и затылке, переходящие на теменные и лобные отделы головы. Цефалгия возникает и усиливается после сна (в случае неподходящей подушки), поворотов головой, тряской езды или ходьбы. Ей сопутствуют вестибуло-кохлеарные, вегетативные и офтальмические симтомы.
Вестибуло-атактический синдром — преобладают головокружения, провоцируемые поворотом головы. Отмечается рвота, эпизоды потемнения в глазах. Вестибулярная атаксия выражается в чувстве неустойчивости во время ходьбы, пошатывании, нарушении равновесия.
Офтальмический синдром включает утомляемость зрения при нагрузке, преходящие мерцающие скотомы в поле зрения, транзиторные фотопсии (кратковременные вспышки, искры в глазах и т. п.). Возможны временные частичные или полные двусторонние пароксизмальные выпадения зрительных полей. У некоторых пациентов отмечается конъюнктивит: покраснение конъюнктивы, боль в глазном яблоке, ощущение «песка в глазах».
Вестибуло-кохлеарный синдром проявляется головокружением, ощущением неустойчивости, постоянным или преходящим шумом в ушах, характер которого варьирует в зависимости от расположения головы. Может возникнуть легкая степень тугоухости с нарушением восприятия шепотной речи, что находит свое отражение в данных аудиограммы. Возможна паракузия — более лучшее восприятие звуков на фоне шума, чем в полной тишине.
Синдром вегетативных расстройств обычно сочетается с другими синдромами и всегда наблюдается в периодах обострения СПА. Для него характерны приливы жара или холода, гипергидроз, похолодание дистальных отделов конечностей, ощущение нехватки воздуха, тахикардия, перепады АД, ознобы. Могут отмечаться нарушения сна.
Транзиторные ишемические атаки характеризуют органический СПА. Наиболее типичны временные двигательные и сенсорные расстройства, гомонимная гемианопсия, головокружение с рвотой, не обусловленная головокружением вестибулярная атаксия, диплопия, дизартрия и дисфагия.
Синдром Унтерхарншайдта — кратковременное «отключение» сознания, провоцируемое резким поворотом головы или ее неудобным положением. Длительность может варьировать. После восстановления сознания некоторое время сохраняется слабость в конечностях.
Дроп-атаки — эпизоды транзиторной резкой слабости и обездвиженности всех четырех конечностей с внезапным падением. Возникают при быстром запрокидывании головы. Сознание остается сохранным.
Диагностика синдрома позвоночной артерии
Синдром позвоночной артерии диагностируется неврологом, дополнительно возможно консультирование пациента отоларингологом, офтальмологом, вестибулологом. При осмотре могут выявляться признаки вегетативных нарушений, в неврологическом статусе — неустойчивость в позе Ромберга, легкая симметричная дискоординация при выполнении координаторных проб. Рентгенография позвоночника в шейном отделе проводится с функциональными пробами в 2-х проекциях. Она определяет разнообразную вертебральную патологию: спондилез, остеохондроз, гипермобильность, подвывих суставных отростков, нестабильность, аномалии строения. При необходимости получения более точной информации проводится КТ позвоночника, для оценки состояния спинного мозга и его корешков — МРТ позвоночника.
С целью исследования сосудистых нарушений, сопровождающих СПА, выполняется реоэнцефалография с функциональными пробами. Как правило, она диагностирует снижение кровотока в ВББ, возникающее либо усиливающееся при проведении ротационных проб. В настоящее время РЭГ уступает место более современным исследованиям кровотока — дуплексному сканированию и УЗДГ сосудов головы. Установить характер морфологических изменений церебральных тканей, возникших вследствие ОНМК в органической стадии СПА, позволяет МРТ головного мозга. По показаниям проводится визиометрия, периметрия, офтальмоскопия, аудиометрия, калорическая проба и др. исследования.
Лечение синдрома позвоночной артерии
В случаях, когда синдром позвоночной артерии сопровождается ОНМК, необходима ургентная госпитализация пациента. В остальных случаях выбор режима (стационарный или амбулаторный) зависит от тяжести синдрома. С целью снижения нагрузки на шейный отдел рекомендовано ношение воротника Шанца. Для восстановления должного анатомического расположения структур шейного отдела возможно применение мягкой мануальной терапии, для снятия тонического напряжения мышц шеи — постизометрической релаксации, миофасциального массажа.
Фармакотерапия обычно имеет комбинированный характер. В первую очередь назначают препараты, уменьшающие отек, усугубляющий компрессию ПА. К ним относятся троксорутин и диосмин. С целью восстановления нормального кровотока в ПА используют пентоксифиллин, винпоцетин, нимодипин, циннаризин. Назначение нейропротекторных препаратов (гидролизата головного мозга свиньи, мельдония, этилметилгидроксипиридина, пирацетама, триметазидина) направлено на профилактику нарушений метаболизма мозговых тканей у пациентов с риском развития церебральной ишемии. Подобная терапия особенно актуальна у больных с ТИА, дроп-атаками, синдром Унтерхарншайдта.
Одновременно в зависимости от показаний осуществляется симптоматическая терапия антимигренозными препаратами, спазмолитиками, миорелаксантами, витаминами гр. В, гистаминоподобными лекарственными средствами. Положительный эффект оказывает применение в качестве дополнительных лечебных методик физиотерапии (ультрафонофореза, магнитотерапии, электрофореза, ДДТ), рефлексотерапии, массажа. Вне острой фазы СПА рекомендованы занятия ЛФК для укрепления шейных мышц.
При невозможности устранения этиологического фактора, недостаточной эффективности консервативных мероприятий, угрозе ишемического поражения головного мозга рассматривается вопрос о хирургическом лечении. Возможна хирургическая декомпрессия позвоночной артерии, удаление остеофитов, реконструкция позвоночной артерии, периартериальная симпатэктомия.
Источник
