Ангина по мкб код по мкб 10 у детей

Связанные заболевания и их лечение
Описания заболеваний
Национальные рекомендации по лечению
Стандарты мед. помощи
Содержание
- Описание
- Дополнительные факты
- Причины
- Патогенез
- Классификация
- Симптомы
- Диагностика
- Лечение
- Прогноз
- Профилактика
- Основные медицинские услуги
- Клиники для лечения
Названия
Название: Ангина у детей.
Ангина у детей
Описание
Ангина у детей. Острое воспаление лимфоидной ткани глоточных (чаще небных) миндалин у ребенка, носящее инфекционно – аллергический характер. Ангина у детей протекает с высокой лихорадкой, выраженными признаками интоксикации, болью при глотании, увеличением подчелюстных и шейных лимфоузлов, гнойным налетом на миндалинах. Диагностика ангины у детей проводится детским отоларингологом с помощью физикального осмотра, фарингоскопии, исследования мазка из глотки на микрофлору, ИФА крови. Лечение ангины у детей включает патогенетическую терапию (антибиотики, противовирусные средства), симптоматическую терапию (жаропонижающие, десенсибилизирующие препараты) и местную терапию (аэрозоли, полоскания горла антисептиками и травами).
Дополнительные факты
Ангина у детей (острый тонзиллит) – инфекционно-аллергическое заболевание, при котором воспаляются небные миндалины. Заболеваемость ангиной в детской популяции колеблется от 4,2 до 6,7%, уступая по частоте только ОРВИ. Ввиду высокой распространенности и заразности ангины у детей, заболевание является предметом пристального внимания педиатрии и детской отоларингологии. Ангина у ребенка опасна своими ранними (отит, паратонзиллярный, боково-глоточный и заглоточный абсцессы) и отдаленными осложнениями, среди которых – ревматизм, ревматоидный артрит, гломерулонефрит и тд.
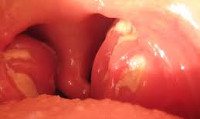
Ангина у детей
Причины
В большинстве случаев ангина у детей вызывается бактериальной или вирусной инфекцией. В 80-85% случаев возбудителем выступает β-гемолитический стрептококк группы А. В 10% – золотистый стафилококк; реже – пневмококк, гемофильная палочка, вирусы (энтеровирусы, аденовирусы, герпес-вирус, вирус Эпштейна-Барра и тд ), микоплазмы, хламидии, грибы, микст-инфекция. Как правило, ангина у детей до 3-х лет связана с вирусными возбудителями; у детей старше 5 лет преобладает бактериальная инфекция. Наибольшая заболеваемость стрептококковой ангиной у детей приходится на возраст 5-10 лет. Внутриклеточные возбудители являются причиной тонзиллитов и фарингитов у дошкольников в 10% случаев. В ряде случаев ангина у детей может вызываться условно-патогенными бактериями, живущими в полости рта, в ситуации их массивного роста и высокой плотности микробных клеток.
Преимущественным путем проникновения инфекции в миндалины является экзогенный (воздушно-капельный, контактно-бытовой, энтеральный). Травматические ангины нередко развиваются после операций на носоглотке и задних отделах полости носа (например, после аденотомии у детей). Эндогенная аутоинфекция возможна при обострении хронического тонзиллита, кариесе зубов, синусите, гастроэнтерите.
Предрасполагающими факторами развития ангины у детей служат аномалии конституции (лимфатико-гиперпластическая конституция), изменения регионарного и общего иммунитета при переохлаждении, резкой смене климата, авитаминозе и тд.
Патогенез
В основе развития ангины у детей лежит реакция аллергически-гиперергического типа. В лакунах миндалин содержится богатая непатогенная флора, задерживаются патогенные микроорганизмы и продукты белкового распада, которые могут выступать факторами сенсибилизации организма. На фоне предварительной сенсибилизации различные эндогенные или экзогенные инфекционные возбудители могут инициировать развитие ангины у детей. Многочисленные экзотоксины, выделяемые возбудителями, вызывают иммунный отклик с образованием ЦИК, поражающих ткани сердечной мышцы, почек и тд внутренних органов.
Местная реакция миндалин на внедрение и размножение возбудителей характеризуется набуханием лимфоидной ткани, гнойным расплавлением фолликулов, скоплением гнойных масс в лакунах, некрозом эпителия, а в некоторых случаях и ткани миндалин.
Классификация
С учетом причин воспаления миндалин выделяют первичную, вторичную и специфическую ангину у детей. При первичной ангине инфекция изначально развивается в миндалинах. Вторичная или симптоматическая ангина у детей часто встречается при других инфекционных заболеваниях: скарлатине, кори, дифтерии, мононуклеозе и пр. К специфическим ангинам у детей относят поражения миндалин, обусловленные специфической флорой – возбудителями гонореи, микоплазмоза, хламидиоза, кандидоза и тд Течение ангины у детей может быть острым, часто рецидивирующим и хроническим.
В зависимости от характера изменения миндалин, среди клинических форм ангины у детей встречаются следующие: катаральная, фолликулярная, лакунарная, фибринозная, флегмонозная и гангренозная.
При катаральной ангине у детей осмотр зева выявляет увеличение и гиперемию миндалин, а также небных дужек. Гнойный налет отсутствует; на фоне рыхлого и десквамированного эпителия определяется тонкий слой серозного белесоватого налета. Микроскопически выявляется густая инфильтрация эпителия миндалин лимфоцитами и нейтрофилами.
Признаком фолликулярной ангины у детей служат просвечивающие через эпителиальный покров миндалин гнойные точечные фолликулы величиной до 3 мм («картина звездного неба»). Морфологические изменения в паренхиме миндалин (полнокровие, гиперемия) более выражены; гнойные фолликулы представляют собой лейкоцитарные инфильтраты с явлениями некроза.
Лакунарная ангина у детей протекает с наличием линейного гнойного налета желтоватого цвета, расположенного в лакунах между долями миндалин. Поверхность миндалин ярко гиперемирована и отечна; островки налета в устьях лакун склонны к объединению и образованию широких сливных гнойных очагов. При микроскопическом исследовании обнаруживаются множественные изъязвления эпителия, лейкоцитарная инфильтрация слизистой, гнойное расплавление фолликулов, тромбозы мелких сосудов.
При фибринозной ангине у детей миндалины покрываются пленчатым белесым полупрозрачным налетом. Флегмонозная ангина у детей встречается редко; сопровождается гнойным расплавлением участка миндалины и формированием интратонзиллярного абсцесса (обычно одностороннего).
При гангренозной ангине имеет место язвенно-некротическое изменение эпителия и паренхимы миндалин. При осмотре зева на миндалинах выявляется беловато-серый налет, содержащий в себе большое количество бактерий, лейкоцитов, некротизированную ткань, фибрин. После размягчения и отторжения налета обнажаются язвы с неровными краями. Распространенный некротический процесс может осложниться разрушением, а в дальнейшем – рубцеванием мягкого неба и линии глотки. Некротическая ангина наблюдается при остром лейкозе у детей, дифтерии, скарлатине.
Симптомы
Ангина у ребенка протекает тяжелее, чем у взрослого: с более высокой температурой, выраженной интоксикацией, частыми осложнениями. У детей возможен последовательный переход одной формы ангины в другую (катаральной в фолликулярную, затем в лакунарную) или непрогрессирующее течение.
Для катаральной ангины у детей характерно острое начало с чувства першения, жжения, сухости и боли в горле, усиливающейся при глотании. Температура тела повышается до 38-39 °С, дети вялые, жалуются на недомогание и головную боль. Язык сухой, покрыт белесым налетом; регионарные лимфоузлы могут быть незначительно увеличены и слегка болезненны. Катаральная ангина у детей обычно продолжается 5-7 дней.
При фолликулярной ангине у детей ярко выражены признаки интоксикации: слабость, апатия, отсутствие аппетита, артралгии, головная боль. Имеет место высокая лихорадка с ознобами, рвотой, помрачением сознания, судорогами. Типична сильная боль в горле, нередко с иррадиацией в ухо, вынуждающая ребенка отказываться от еды и питья. Симптомы фолликулярной ангины у детей нарастают в течение 2-х суток; на 3-4 день наступает улучшение, связанное с очищением поверхности миндалин; однако боль при глотании сохраняется еще 2-3 суток. Клиническое выздоровление ребенка наступает через 7-10 дней.
Лакунарная ангина у детей также протекает с тяжелым интоксикационным синдромом. Вследствие отечности и инфильтрации миндалин и мягкого неба ребенок с трудом открывает рот, при этом его речь приобретает невнятное звучание, а голос – гнусавый оттенок. Дети жалуются на выраженную боль в горле и неприятный привкус во рту. Регионарные лимфоузлы увеличены и вызывают болезненные ощущения при поворотах головы. Течение лакунарной ангины у детей составляет 10-14 дней.
Вирусные ангины у детей сочетаются с респираторными симптомами (ринитом, кашлем), стоматитом, конъюнктивитом, диареей.
Ассоциированные симптомы: Боль в горле. Лейкоцитоз. Недомогание. Нейтрофилез. Озноб. Отсутствие аппетита. Першение в горле. Понос (диарея). Рвота. Судороги. Тонические судороги. Увеличение СОЭ. Увеличение лимфоузлов. Увеличение подчелюстных лимфоузлов. Увеличение шейных лимфоузлов.
Диагностика
При появлении у ребенка температуры и болей в горле следует обратиться к педиатру или детскому отоларингологу. Характерные для ангины объективные признаки детский врач обнаруживает уже при осмотре слизистой зева, пальпации подчелюстных и шейных лимфатических узлов.
В общем анализе крови присутствует нейтрофильный лейкоцитоз, палочкоядерный сдвиг влево, увеличение СОЭ. Исследования мазка из глотки на микрофлору позволяет выявить возбудителя ангины у детей. При необходимости проводится серологическая диагностика (ИФА): выявление антител к микоплазме, кандида, хламидиям, вирусу герпеса и тд ; присутствие β-гемолитического стрептококка подтверждается определением АСЛ-О.
Фарингоскопия у детей определяет разлитую гиперемию миндалин и дужек, инфильтрацию, наличие налета, характер которого позволяет судить о клинической форме ангины. Гнойный налет при ангине легко снимается шпателем, растирается по стеклу и не оставляет кровоточащей поверхности (в отличие от трудноудаляемого налета при дифтерии).
Лечение
Легкие и среднетяжелые формы ангины у детей лечатся амбулаторно; при тяжелом течении ангины может потребоваться госпитализация в инфекционное отделение.
В лечении ангины у детей важно соблюдение постельного режима и покоя, изоляция больного ребенка, использование индивидуальных предметов ухода (посуды, полотенец), организация щадящего питания и обильного питья.
При бактериальной ангине у детей назначается системная противомикробная терапия препаратами, к которым чувствителен возбудитель (при выделении β-гемолитического стрептококка – пенициллины, макролиды, цефалоспорины, карбапенемы). Наряду с антибактериальной терапией показан прием антигистаминных препаратов, витаминов группы В и аскорбиновой кислоты, иммуномодуляторов.
Важное место при ангине у детей занимает местное лечение: полоскание горла растворами антисептиков (нитрофурал, мирамистин) и отварами трав (календулы, ромашки, шалфея), распыление в глотку аэрозолей.
При вирусной ангине у детей показано назначение противовирусных препаратов, орошение глотки интерфероном.
К хирургическому лечению – вскрытию паратонзиллярного/заглоточного абсцесса прибегают при абсцедирующих осложнениях. В случае рецидивирующего течения ангины у детей определяются показания к тонзиллэктомии.
Прогноз
Перенесенная ребенком стрептококковая ангина требует выполнения ЭКГ, исследования в динамике общего анализа мочи и крови, при необходимости – консультации детского ревматолога, детского нефролога, иммунолога. При своевременно начатом и полном лечении ангина у детей заканчивается реконвалесценцией. В противном случае вероятен переход в хронический тонзиллит, развитие регионарных или общих осложнений.
Профилактика
Профилактика ангины у детей требует ограничения контакта с инфекционными больными, повышения общей резистентности, санации гнойных очагов, обеспечения полноценного витаминизированного питания.
Основные медуслуги по стандартам лечения | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Клиники для лечения с лучшими ценами
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Источник
РЦРЗ (Республиканский центр развития здравоохранения МЗ РК)
Версия: Клинические протоколы МЗ РК – 2013
Категории МКБ:
Хронический тонзиллит (J35.0)
Разделы медицины:
Оториноларингология детская, Педиатрия
Общая информация
Краткое описание
Утвержден протоколом заседания
Экспертной комиссии по вопросам развития здравоохранения
№ 18 МЗ РК от 19 сентября 2013 года
Острый тонзиллит (ОТ) – это острое инфекционное заболевание с местными проявлениями в виде острого воспаления небных миндалин (по Солдатову И.Б.)
Хронический тонзиллит (ХТ) – это инфекционно-аллергическое заболевание с местными проявлениями в виде стойкой воспалительной реакции небных миндалин, морфологически выражающейся альтерацией, экссудацией и пролиферацией.
I. ВВОДНАЯ ЧАСТЬ
Название протокола: “Острый и хронический тонзиллит у детей”
Код протокола:
Код(ы) МКБ-10:
J03 Острый тонзиллит
J03.0 Стрептококковый тонзиллит
J03.8 Острый тонзиллит, вызванный другими уточненными возбудителями
J03.9 Острый тонзиллит неуточненный
J 35.0 Хронический тонзиллит
Сокращения, используемые в протоколе:
АлТ – аланинтрансфераза
АсТ – аспартаттрансфераза
АСЛО – Антистрептолизин-О
ОАК – общий анализ крови
ОАМ – общий анализ мочи
ОТ – острый тонзиллит
СОЭ – скорость оседания эритроцитов
ХТ – хронический тонзиллит
ЭКГ – электрокардиограмма
BL – бацилла Леффлера
Дата разработки протокола: апрель 2013 г
Категория пациентов: дети от 0 до 15 лет с диагнозом «Тонзиллит»
Пользователи протокола: врачи общей практики, оториноларингологи, инфекционисты, врачи-гематологи, педиатры
Облачная МИС “МедЭлемент”
Облачная МИС “МедЭлемент”
Классификация
Клиническая классификация (по Солдатову И.Б.)
ОТ:
1. Первичные ангины:
– катаральная,
– лакунарная,
– фолликулярная,
– язвенно-пленчатая ангины.
2. Вторичные ангины:
– при острых инфекционных заболеваниях – дифтерии, скарлатине, туляремии, брюшном тифе;
– при заболеваниях системы крови – инфекционном агранулоцитозе, алиментарно-токсической алейкии, лейкозах.
ХТ:
1. Неспецифические:
– компенсированная форма;
– декомпенсированная форма.
2. Специфические:
– при инфекционных гранулемах;
– туберкулезе;
– склероме;
– сифилисе;
– склероме.
Диагностика
II. МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ И ЛЕЧЕНИЯ
Перечень основных и дополнительных диагностических мероприятий
ОТ
Перечень основных диагностических мероприятий:
1. Общий анализ крови, гематокрит.
2. Общий анализ мочи.
3. Фарингоскопия.
4. Консультация педиатра.
Перечень дополнительных диагностических мероприятий:
1. Бактериологический посев с миндалин на патологическую флору и чувствительность к антибиотикам.
2. Мазок из зева BL.
3. ЭКГ.
4. Консультация инфекциониста.
5. Консультация стоматолога, кардиолога, нефролога, невропатолога, ЛОР врача – по показаниям.
6. R- органов грудной клетки.
ХТ
Перечень основных диагностических мероприятий до госпитализации:
1. Общий анализ крови, свертываемость, длительность кровотечения, гематокрит.
2. Определение группы крови и резус фактора.
3. Коагулограмма.
4. Биохимический анализ крови (общий белок, остаточный азот, билирубин, АсТ, АлТ, мочевина, креатинин, сахар крови).
5. Общий анализ мочи.
6. Бактериальный посев из миндалин.
7. Мазок из зева BL.
8. ЭКГ.
9. Исследование кала на я/гл.
10. Консультация педиатра.
Перечень дополнительных диагностических мероприятий:
1. Консультация стоматолога, кардиолога, невропатолога, нефролога, инфекциониста, ревматолога – по показаниям.
2. УЗИ сердца.
3. R- органов грудной клетки.
4. Ревмопробы (АСЛО, сиаловые кислоты, С реактивный белок, ревматоидный фактор) при наличии метатонзиллярных и соматических осложнений.
Диагностические критерии
Жалобы и анамнез:
ОТ, жалобы на:
– боль в горле;
– слабость;
– головную боль;
– повышение температуры тела;
– озноб;
– снижение аппетита.
ХТ, жалобы на:
– частые ангины, простудные заболевания;
– боль в горле, неприятные ощущения в глотке;
– боль в мышцах, суставах;
– слабость, вялость, быструю утомляемость.
Физикальное обследование
ОТ, при пальпации – увеличение и болезненность регионарных лимфатических узлов.
ХТ, при фарингоскопии:
– жидкий гной или казеозно-гнойные пробки в лакунах, разрыхленная поверхность миндалин;
– признак Гизе – застойная гиперемия краев небно-язычных дужек;
– признак Зака – отечность верхних краев передних небных дужек;
– признак Преображенского – валикообразное утолщение краев небно-язычных дужек;
– сращения и спайки миндалин с дужками и треугольной складкой.
Общие признаки:
– субфебрильная температура (периодическая);
– тонзилогенная интоксикация, периодические боли в суставах;
– шейный лимфаденит;
– функциональные нарушения острого и хронического характера почек, сердца, сосудистой системы, суставов, печени и других органов и систем.
Инструментальные исследования
При фарингоскопии – при катаральной ангине – преимущественно поверхностное поражение небных миндалин, они увеличены, гиперемированы и инфильтрированы, при лакунарной ангине видны гнойные налеты, иногда сливающиеся и покрывающие значительную часть поверхности миндалин, при фолликулярной ангине на фоне увеличенных и гиперемированных миндалин видны множественные беловато-желтоватые нагноившиеся фолликулы.
Показания для консультации специалистов (ОТ и ХТ):
При патологических изменениях в показателях свертывания и длительности кровотечения крови показана консультация гематолога, при изменениях на ЭКГ – консультация кардиолога, ревматолога, при заболеваниях почек – нефролога.
Лабораторная диагностика
ОТ: в ОАК – отмечается умеренное повышение СОЭ, лейкоцитоз со сдвигом влево, появление С-реактивного белка.
ХТ:
– ОАК выявляет наличие у больных хроническим тонзиллитом повышения уровня лейкоцитов нейтрофильного ряда (лейкоцитоз), может быть незначительно увеличено количество эозинофильных лейкоцитов. СОЭ ускорена.
– в биохимическом анализе крови определяется увеличение белков острой фазы воспаления в период обострения тонзиллита.
Дифференциальный диагноз
ОТ
| Симптомы | Острый тонзиллит | Инфекционный мононуклеоз | Грибковая ангина |
| Возбудитель | Streptococcus, Staphylococcus | Epstein-Barr virus | Candida albicans |
| Начало | Острое | Острое. Медленное развитие симптомов | На фоне других заболеваний при лечении антибиотиками |
| Признаки интоксикации | Выражены | Умеренно выражены | Отсутствуют |
| Температура тела | Высокая, соответствует выраженности местного процесса | 38-390С, волнообразная, длительная, иногда субфебрилитет | Нормальная |
| Боль при глотании | Выраженная | Умеренно выраженная | Отсутствует |
| Гиперемия зева | Яркая, разлитая | Умеренная | Отсутствует |
| Отек миндалин | Отсутствует | Легкий отек миндалин, язычка | Отсутствует |
| Расположение налетов | Округлые или в виде полос исходят из крипт | Исходят из лакун, иногда в виде рыхлых наложений | Помимо миндалин располагаются на слизистых рта и глотки |
| Цвет и характер налетов | Желтовато-белые, тусклые, негомогенные, легко снимаются, растираются | Беловато-желтые, рыхлые, неравномерной толщины, бугристые, легко растираются | Белые, рыхлые, легко снимаются, чаще у детей до 2 лет, у старших детей наложения в виде шипов, трудно снимаются |
| Лимфатические узлы | Нижнечелюстные, болезненные | Увеличение всех групп периферических л/у | Не увеличены |
| Изменения других органов | Отсутствуют | Увеличение печени и селезенки, | Стоматит, глоссит |
| Течение | Выздоровление за 4-7 дней | Волнообразное, благоприятное | Острое или хроническое |
| Дополнительные методы диагностики | Обнаружение возбудителя | Лимфоцитоз, моноцитоз, атипичные мононуклеары | Мицелий в мазках из зева |
ХТ
| Признак | Хронический тонзиллит | Гипертрофия небных миндалин | Новообразования миндалин | Фарингомикоз |
| Интоксикация | Тонзиллогенная интоксикация | нет | нет | нет |
| Гиперплазия небных миндалин, характер налетов | Признаки воспаления, обе миндалины увеличены | Без признаков воспаления, обе миндалины увеличены | Одностороннее увеличение «+» ткань | Налеты белесоватого цвета выступают на поверхности миндалин |
| Лимфатические узлы | Увеличены шейные л/у | Не увеличены | Увеличены при наличии метастазов | Не увеличены |
| Сопряженные заболевания | Есть | Нет | Нет | Нет |
Онлайн-консультация врача
Посоветоваться с опытным специалистом, не выходя из дома!
Консультация по вопросам здоровья от 2500 тг / 430 руб
Интерпретация результатов анализов, исследований
Второе мнение относительно диагноза, лечения
Выбрать врача
Лечение
Цели лечения
ОТ:
– ликвидация острых воспалительных процессов небных миндалин;
– предотвращение общих и местных осложнений.
ХТ:
– устранение очага хронической инфекции.
Тактика лечения
Немедикаментозное лечение
ОТ:
– режим: изоляция пациента, постельный.
– диета – щадящая диета (молочно-растительная, витаминизированная), обильное питье.
ХТ:
– режим – в послеоперационном периоде строгий постельный.
– диета – в раннем послеоперационном стол № 0 и №1.
Медикаментозное лечение
ОТ:
1. Местная терапия: полоскание и орошение ротоглотки антисептическими растворами.
2. Жаропонижающая терапия:
– парацетамол при температуре свыше 38,50 С 10-15 мг/кг – разовая доза и не более 4 раз/сут;
– ибупрофен внутрь 10-30 мг/кг/сут в 2-3 приема;
– парацетамол внутрь или в свечах 30-50 мг/кг/сут в 4-6 приемов.
3. Антибактериальная терапия:
– при легких формах – амоксициллин + клавулановая кислота 20-40 мг/кг х 3 раза в сутки, энтерально – 10 дней;
– при ср/тяжелой и тяжелой форме – бензилпенициллина натриевую соль 100-150 тыс Ед/кг/сут на 4 раза- 7-10 дней, при невозможности пенициллинотерапии используются макролиды: кларитромицин гранулы для приготовления суспензии 125 мг или 250 мг 7,5мг/кг 2 раза в сутки, азитромицин 12мг/кг в 1 прием – 5дней, цефалоспорины 1-2 поколения: цефтриаксон – 20-75мг/кг/сут в 1 – 2 введения, цефепим– детям старше 2 мес по 50 мг/кг/сут в 3 введения, цефтазидим 1-6 г/сутки-10 дней.
4. Дезинтоксикационная терапия:
– 5% раствор глюкозы 150-400 мл в/в капельно,
– растворы электролитов 150-400 мл + 5% раствор тиамина 0,5-2 мл в/в капельно (по показаниям).
5. Антигистаминные средства:
– 2% раствор хлоропирамина в/м до года – 0,1-0,25 мл, 1-4 года – 0,3 мл, 5-9 лет – 0,4-0,5 мл, 10-14 лет – 0,75-1 мл 1-2 раза/сут- 5-7 дней;
– клемастин 6-12 лет по 1/2табл. 2 раза в день, детям старше 12 лет по 1 табл.2раза в день;
– лоратадин детям внутрь: от 2 до 12 лет –5 мг/сут (при массе тела меньше 30 кг), или 10 мг/сут (при массе тела 30 кг и больше) – 7 дней.
6. Противогрибковые лекарственные средства: суспензия флуконазола по 1 чайной ложке (50 мг) или таблетка 3 мг/кг/сут.
7. Муколитики: ацетилцистеин внутрь детям: до 2-х лет по 100 мг 2 раза/сут, от 2 до 6 лет по 100 мг 3 раза/сут, старше 6 лет по 200 мг 2-3 раза/сут.
8. Кортикостероиды по показаниям: преднизолон 2-15 мг 2-3 раза/сут внутрь.
ХТ:
1. Местная терапия: полоскание и орошение ротоглотки антисептическими растворами.
2. Антибактериальная терапия по показаниям:
– амоксициллин 50 мг/кг/сут 3 раза/сут внутрь – 7 дней,
– ампициллин 50 мг/кг/сут в/м 4 раза/сут – 7-10 дней,
– цефазолин 50-100 мг/кг/сут в/м 2-3 раза/сут – 7 дней,
– цефотаксим 50-100 мг/кг/сут 2 раза/сут в/м или в/в – 8 дней,
– цефтриаксон 20-80 мг/кг детям младшего возраста 1 раз/сут, 1-2г старше 12 лет 1 раз/сут, 2раза/сут 7-10 дней.
3. Обезболивание:
– детям до года 50% раствор метамизола 0,01 мл/кг,
– детям старше года – 50% раствор метамизола 0,1 мл на год жизни или фентанил в разовой дозе 2 мкг/кг в/м или в/в.
4. Инфузионная терапия по показаниям: 5% раствор глюкозы + растворы электролитов в/в капельно (объем инфузии в зависимости от возраста ребенка).
5. Жаропонижающая терапия по показаниям:
– парацетамол при температуре свыше 38,50 С 10-15 мг/кг – разовая доза и не более 4 раз/сут,
– ибупрофен внутрь 10-30 мг/кг/сут в 2-3 приема,
– парацетамол внутрь или в свечах 30-50 мг/кг/сут в 4-6 приемов.
6. Гемостатическая терапия по показаниям:
– этамзилат 0,1-0,25 г внутрь в 2-3 приема,
– 5% аминокапроновая кислота 100,0 в/в по показаниям.
7. Средства иммунокоррекции по показаниям – аутосеротерапия, применение иммуностимулирующих препаратов.
8. Витаминотерапия.
Другие виды лечения
ХТ:
– физиолечение: УФО, УВЧ, ультразвуковое воздействие, магнитотерапия, гелий-неоновое лазерное излучение;
– промывание миндалин по Н.В. Белоголововому и с помощью аппарата Тонзилор;
– средства рефлекторного воздействия: различного вида новокаиновые блокады, иглорефлексотерапия;
– гальванокаустика, диатермокоагуляция миндалин, криовоздействие на миндалины, лазерная лакунотомия.
Хирургическое лечение
ОТ: при появлении осложнений – паратонзиллярный абсцесс, шейный лимфаденит, сопровождающийся нагноением – вскрытие и дренирование абсцесса.
ХТ: тонзиллэктомия – полное удаление миндалин с прилежащей соединительной тканью – капсулой.
Профилактические мероприятия ОТ и ХТ:
– избегать простудных заболеваний;
– своевременная и адекватная терапия при острых тонзиллитах.
Дальнейшее ведение ОТ и ХТ:
– диспансерное наблюдение у ЛОР-врача и педиатра; осмотр 1раз в 3 месяца, при отсутствии обострений 2раза в год;
– профилактическое лечение 2 раза в год.
Индикаторы эффективности лечения и безопасности методов диагностики и лечения, описанных в протоколе
ОТ:
– ликвидация местного воспалительного процесса (отсутствие гноя на миндалинах);
– купирование симптомов интоксикации.
ХТ:
– устранение симптомов интоксикации и осложнений.
Препараты (действующие вещества), применяющиеся при лечении
| Азитромицин (Azithromycin) |
| Аминокапроновая кислота (Aminocaproic acid) |
| Амоксициллин (Amoxicillin) |
| Ампициллин (Ampicillin) |
| Ацетилцистеин (Acetylcysteine) |
| Бензилпенициллин (Benzylpenicillin) |
| Декстроза (Dextrose) |
| Ибупрофен (Ibuprofen) |
| Кларитромицин (Clarithromycin) |
| Клемастин (Clemastine) |
| Лоратадин (Loratadine) |
| Метамизол натрия (Metamizole) |
| Парацетамол (Paracetamol) |
| Преднизолон (Prednisolone) |
| Тиамин (Thiamin) |
| Фентанил (Fentanyl) |
| Флуконазол (Fluconazole) |
| Хлоропирамин (Chloropyramine) |
| Цефазолин (Cefazolin) |
| Цефепим (Cefepime) |
| Цефотаксим (Cefotaxime) |
| Цефтазидим (Ceftazidime) |
| Цефтриаксон (Ceftriaxone) |
| Этамзилат (Etamsylate) |
Группы препаратов согласно АТХ, применяющиеся при лечении
| (A11) Витамины |
| (B05BB01) Электролиты |
Госпитализация
Показания для госпитализации с указанием типа госпитализации
ОТ: экстренная госпитализация при выраженной интоксикации, болевом синдроме и гипертермии.
ХТ: плановая госпитализация; оперативное лечение – 2-х сторонняя тонзилэктомия.
Информация
Источники и литература
- Протоколы заседаний Экспертной комиссии по вопросам развития здравоохранения МЗ РК, 2013
- 1. Солдатов И.Б. Лекции по оториноларингологии. – М.: Медицина.-1994.-288с.
2. Солдатов И.Б. Руководство по оториноларингологии. – М.:Медицина.-1997.-608с.
3. Ковалева Л.М. Аденоиды и сопутствующие заболевания. – СПб. 2003.-160с.
4. Цветков Э.А. Аденотонзиллиты и их осложнения у детей. СПб.-2003.-124с.
5. Плужников М.С., Лавренова Г.В., и др. Хронический тонзиллит. – Пб.-2010.-224с.
6. Ковалева Л.М., Лакоткина О.Ю. Ангины у детей. – Л.: Медицина, 1981.-160с.
- 1. Солдатов И.Б. Лекции по оториноларингологии. – М.: Медицина.-1994.-288с.
Информация
III. ОРГАНИЗАЦИОННЫЕ АСПЕКТЫ ВНЕДРЕНИЯ ПРОТОКОЛА
Список разработчиков протокола с указанием квалификационных данных:
Заведующий отделением оториноларингологии «Национальный научный центр материнства и детства», к.м.н., доцент Бекпан А.Ж.
Указание на отсутствие конфликта интересов: нет
Рецензенты:
Заведующий кафедрой оториноларингологии АО «Медицинский университет Астана», д.м.н., профессор, главный внештатный оториноларинголог МЗ РК Джандаев С.Ж.
Указание условий пересмотра протокола: по истечению 5 лет со дня публикации протокола
Прикреплённые файлы
Мобильное приложение “MedElement”
- Профессиональные ме
