Анкилозирующий спондилоартрит код по мкб 10 у взрослых

Анкилозирующий спондилоартрит (код по МКБ 10 – M45) – это хроническое воспалительное заболевание крестцово-подвздошных суставов и мелких суставов позвоночника, которое приводит в процессе прогрессирования к неподвижности суставов, обызвествлению спинальных связок, ограничению подвижности позвоночного столба и изменению осанки пациента. Первые проявления болезни появляются в 18-30 лет. Для диагностики анкилозирующего спондилоартрита все условия созданы в Юсуповской больнице:
- Пациенты находятся в уютных палатах с европейским уровнем комфорта;
- Ревматологи Юсуповской больницы применяют современные методы исследования;
- Обследование пациентов проводят с помощью новейшей аппаратуры европейских и американских производителей;
- Тяжёлые случаи заболевания профессора, доценты, врачи высшей категории обсуждают на заседании Экспертного Совета;
- Ведущие специалисты в области ревматологии коллегиально вырабатывают тактику ведения пациентов, страдающих анкилозирующим спондилоартритом;
- Врачи проводят комплексную терапию заболевания, применяют новейшие лекарства от анкилозирующего спондилоартрита, которые зарегистрированы в РФ, наиболее эффективны и обладают минимальным спектром побочных эффектов;
- Реабилитологи используют инновационные методики восстановительной терапии.
Врачи Юсуповской больницы при анкилозирующем спондилоартрите соблюдают клинические рекомендации по лечению заболевания, но каждому пациенту проводят индивидуальную терапию.
Причины и механизмы развития анкилостенозирующего спондилоартрита
Анкилостенозирующий спондилоартрит развивается у людей, с отягощённой наследственностью. Чаще других болеют носители гена HLA-B27. Определённую роль в развитии заболевания играют скрытые инфекции. Его провоцируют травмы, переохлаждения и вирусные инфекции. Возникновение анкилозирующего спондилоартрита может быть спровоцировано особенностями психики и нервной системы пациента, сильным или продолжительным стрессом.
При анкилостенозирующем спондилоартрите воспалительный процесс изначально затрагивает место соединения крестца и подвздошных костей, затем распространяется на поясничный отдел позвоночника и «поднимается» вверх по всему позвоночнику. Воспаление может возникать в других суставах. Чаще всего воспаляются коленные или голеностопные суставы, а также сухожилия подпяточной области или ахилловы сухожилия. Иногда поражение ахилловых или подпяточных сухожилий и болевые ощущения в области пяток вообще являются первым проявлением анкилозирующего спондилоартрита.
Со временем происходит «окостенение; связок позвоночника, межпозвонковых суставов и дисков. Постепенно позвонки сращиваются между собой, позвоночник утрачивает гибкость и подвижность. Ели не проводить должное лечение, за несколько лет может наступить полная обездвиженность позвоночника, потому что практически все позвонки срастаются в одну негнущуюся костную структуру. Это состояние называется анкилозированием.
Симптомы, осложнения и диагностика анкилозирующего спондилоартрита
Анкилозирующий спондилоартроз дебютирует в 10% случаев признаками поясничного или шейного радикулита. Пациент ощущает резкую «простреливающую» боль или из поясницы в одну либо обе ноги, или из шеи в руку. Гораздо чаще анкилозирующий спондилоартрит начинается исподволь, постепенно.
Поначалу симптомы заболевания могут напоминать признаки остеохондроза. Пациент предъявляет жалобы на умеренные боли в пояснице, которые усиливаются после покоя и отдыха, а при перемене погоды. После согреваний, массажа и лёгких физических упражнений неприятные ощущения уменьшаются.
Вначале боль уменьшается после приёма нестероидных противовоспалительных препаратов. Спустя несколько месяцев противовоспалительной терапии болевые ощущения не только не уменьшаются, но постепенно нарастают. Они усиливаются во второй половине ночи, между тремя и пятью часами утра, и слегка утихают днём, после полудня. Пациенты жалуются на наличие ярко выраженной утренней скованности поясницы, исчезающее к обеду.
У 50% пациентов в дебюте заболевания офтальмологи определяют воспаление глазного яблока. Их беспокоит ощущение песка в глазах, покраснение. Может повышаться температура тела и снижаться вес. У 60% пациентов, страдающих анкилостенозирующим остеоартрозом, воспаление позвонков сочетается с поражением суставов.
Самым характерным признаком анкилозирующего спондилоартроза является прогрессирующая тугоподвижность позвоночника и ограничение подвижности грудной клетки при дыхании. Ограничение экскурсии грудной клетки приводит к застойным явлениям в лёгких. Это отрицательно сказывается на общем самочувствии пациента и провоцирует различные осложнения: бронхиты, пневмонию. Окостенение позвоночника приводит к тому, что спина со временем утрачивает свою гибкость. Пациент вынужден наклоняться и поворачиваться всем телом.
Характерен внешний вид больного анкилозирующим спондилоартритом. В начальной стадии заболевания исчезает нормальный поясничный изгиб позвоночника, поясница становится прямой и плоской. В более поздней стадии формируется так называемая «поза просителя» – ноги больного при ходьбе всегда остаются слегка согнутыми в коленях.
Анкилозирующий остеоартрит характерен не только тем, что со временем обездвиживает весь позвоночник и суставы, но следующими осложнениями:
- У 20% пациентов возникают поражения сердца и аорты. Они проявляются одышкой, болью за грудиной и нарушением сердечного ритма;
- У 30% пациентов развивается амилоидоз – перерождение почек, которое приводит к почечной недостаточности;
- Уменьшение подвижности грудной клетки способствует заболеваниям лёгких и развитию туберкулёза.
Для того чтобы предотвратить осложнения, необходимо выявлять, диагностировать и лечить заболевание в наиболее ранние сроки. При подозрении на анкилозирующий спондилоартрит ревматолог направляет пациента на рентгенографию позвоночника и крестца. На рентгеновском снимке можно увидеть признаки воспаления крестцово-подвздошных сочленений, наметившееся «окостенение» позвоночника.
В клиническом и биохимическом анализе крови определяется увеличение скорости оседания эритроцитов и уровня С-реактивного белка. Если диагноз вызывает сомнение, пациента направляют на специфический анализ для выявления характерного для анкилозирующего остеоартрита антигена HLA-B27.
Лечение анкилозирующего остеоартрита
Медикаментозная терапия анкилозирующего спондилита направлена в первую очередь на снижение активности воспалительного процесса. Ревматологи Юсуповской больницы используют в составе комплексного лечения заболевания следующие группы лекарственных средств:
- Нестероидные противовоспалительные препараты (НПВП). Их механизм действия состоит в блокировании образования в организме пациента медиатора воспаления – простагландина. Все препараты этой группы обладают побочными эффектами. При их применении у пациентов может возникнуть тошнота, рвота, боли в животе, понос, желудочно-кишечные кровотечения, нарушения свёртывающей системы крови и почек;
- Глюкокортикоиды обладают мощным противовоспалительным эффектом. При их длительном приёме может развиться остеопороз, появиться отёки, повыситься уровень глюкозы в крови;
- Иммуносупрессоры – подавляют активность иммунной системы. Их назначают только в случае неэффективности терапии НПВП или глюкокортикоидами. Препараты этой группы обладают высокой токсичностью. Они могут вызывать поражения костного мозга, почек, печени;
- Биологические препараты являются антагонистами факторов некроза опухолей. Эти лекарственные средства наиболее эффективны в терапии болезни Бехтерева. Они подавляют активность практически всех основных факторов воспалительного процесса. Наиболее эффективно лечение анкилозирующего спондилита на начальных стадиях заболевания.
Помимо медикаментозного лечения, врачи Юсуповской больницы в терапии анкилозирующего спондилоартрита используют физиотерапию, регулярные занятия лечебной физкультурой. Пациентам с анкилозирующим спондилитом рекомендуется вести активный образ жизни. Им полезно заниматься теннисом, волейболом, плаванием. Хорошим эффектом обладают занятия аэробикой.
Ортопеды рекомендуют пациентам спать на твёрдой и ровной поверхности. Необходимо систематически контролировать осанку тела. В течение рабочего дня при длительном пребывании в вынужденной позе обязательно делать перерывы: несколько раз вставать и выполнять комплекс упражнений лечебной физкультуры. Даже в период обострения заболевания, когда пациенты испытывают выраженные боли и находятся на постельном режиме, они выполняют упражнения ЛФК под руководством старшего методиста.
Если кинезотерапию и лечебную гимнастику проводить ежедневно по 30 минут, заметно уменьшается тугоподвижность позвоночника и суставов. Хорошим лечебным эффектом обладает лечебная физкультура в бассейне. При занятиях в воде хорошо снимается мышечный тонус. В клинике реабилитации для лечения анкилозирующего спондилоартрита используются качественное оборудование европейского уровня:
- Механические и роботизированные тренажеры;
- Вертикализаторы;
- Аппараты Экзарта, вертикализаторы;
- Подвесные системы для снижения нагрузки на опорно-двигательный аппарат, действующие аналогично бассейну.
Пациентам с анкилозирующим спондилоартритом проводят курсы массажа, который укрепляет мышцы спины. Массаж устраняет напряжение мышц, уменьшает выраженность боли в области спины.
Физиотерапевтические процедуры ускоряют процессы восстановления подвижности, уменьшает активность выраженность болевых ощущений и воспаления. Физиотерапию начинают в неактивной фазе заболевания или при минимальной интенсивности воспалительного процесса. Применяют следующие процедуры:
- Магнитотерапию;
- Токи Бернара;
- Рефлексотерапию;
- Индуктотермию;
- Ультразвук;
- Лазеротерапию;
- Фонофорез с гидрокортизоном;
В неактивной стадии заболевания и при условии, что пациент сохраняет необходимый для самообслуживания уровень подвижности, пациентам рекомендуют санаторно-курортное лечение с использованием следующих бальнеологических факторов:
- Лечебных грязей (Саки, Евпатория);
- Радоновых ванн (Пятигорск);
- Сероводородных ванн (Кемери, Нальчик, Сочи).
Санаторно-курортное лечение противопоказано при высокой активности воспалительного процесса и для пациентов с поражением внутренних органов. Терапия анкилозирующего остеоартрита эффективна в случае раннего выявления заболевания. По этой причине при появлении болей в спине, утренней скованности или иных неприятных ощущений в позвоночнике звоните по телефону Юсуповской больницы. Специалисты контакт центра предложат удобное вам время консультации опытного ревматолога. После обследования и установки окончательного диагноза врач подберёт то лечение, которое больше подходит пациенту.
Автор

Врач-пульмонолог, д.м.н, профессор
Список литературы
- МКБ-10 (Международная классификация болезней)
- Юсуповская больница
- Ревматология. Малая медицинская энциклопедия. — М.: Медицинская энциклопедия. 1991—96 гг..
- Багирова, Г. Г. Избранные лекции по ревматологии / Г.Г. Багирова. – М.: Медицина, 2011. – 256 c.
- Сигидин, Я. А. Биологическая терапия в ревматологии / Я.А. Сигидин, Г.В. Лукина. – М.: Практическая медицина, 2015. – 304 c.
Наши специалисты

Заместитель генерального директора по медицинской части, терапевт, гастроэнтеролог, к.м.н.

Врач-ревматолог, к.м.н.

Врач-ревматолог
Цены на услуги *
*Информация на сайте носит исключительно ознакомительный характер. Все материалы и цены, размещенные на сайте, не являются публичной офертой, определяемой положениями ст. 437 ГК РФ. Для получения точной информации обратитесь к сотрудникам клиники или посетите нашу клинику.
Скачать прайс на услуги
Мы работаем круглосуточно
Источник
Общие сведения
Анкилозирующий спондилоартрит (ankylosing spondylitis) или болезнь Бехтерева – это хроническая системная болезнь, поражающая суставы. Патологический процесс преимущественно локализуется в крестцово-подвздошных сочленениях, суставах позвоночника и паравертебральных мягких тканях. В процессе прогрессирования болезни постепенно развивается кальцификация спинальной связки. Код болезни Бехтерева по МКБ-10 — M45. Ее основные клинические проявления описал В. М. Бехтерев в 1982 году, предложив выделить заболевание как нозологическую форму. Это заболевание относится к группе, обобщенной под названием серонегативная спондилоартропатия или серонегативный спондилоартрит.
Как свидетельствует Википедия, частота встречаемости болезни составляет 0,8- 0,9%. В основном она развивается у мужчин 20-30-летнего возраста. Мужчин этот недуг поражает примерно в 3-4 раза чаще, чем женщин. Если происходит поражение позвоночника и периферических суставов, больной может стать инвалидом. Подробнее о заболевании можно узнать из этой статьи.
Патогенез
При анкилозирующем спондилоартрите иммунные клетки, функцией которых является перехват возбудителей заболевания, проникающих в организм, атакуют крестцовоподвздошные сочленения, суставы и другие ткани. Это приводит к воспалительным процессам и, как следствие, к деформации и потере подвижности позвоночника, суставов.
При болезни Бехтерева поражение осевого скелета при болезни доминирует над поражением периферических суставов. В основном поражаются суставы «хрящевого» типа — крестцово-подвздошные сочленения, грудинно-ключичные и реберно-грудинные сочленения, мелкие межпозвонковые суставы. Развитие воспалительного процесса в суставах связанно с иммунологическими механизмами. Это подтверждает инфильтрация лимфоцитами и макрофагами, а также активное развитие рубцовой фиброзной ткани. При этом не происходит грубых деструктивных изменений в суставах.
Есть данные о том, что некоторые штаммы Klebsiella (Клебсиелла) и других энтеробактерий отыгрывают определенную роль в развитии периферического артрита у больных анкилозирующим спондилоартритом. Также важным фактором патогенеза является семейная расположенность, маркер которой — антиген гистосовместимости HLA-B27. В процессе исследований было установлено, что наличие указанного гена повышает риск развития этого заболевания в 80 раз.
Важную роль в развитии болезни также отыгрывает фактор некроза опухоли альфа (ФНО-альфа). Это белок, входящий в группу цитокинов и поддерживающий воспалительные процессы в тканях. Он стимулирует процессы синтеза коллагена, фибробласты и активность гена, определяющего развитие эрозии костей. Деятельность ФНО-альфа ведет к тому, что костная ткань разрушается, а также образуется в аномальных местах и в аномальных количествах.
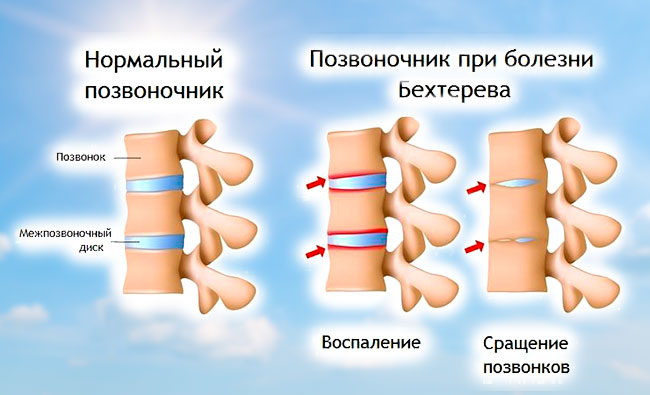
Позвоночник при болезни Бехтерева
Классификация
Выделяют три стадии заболевания:
- Первая – дорентгенологическая. На этой стадии не наблюдается достоверных рентгенологических изменений в позвоночнике и сакроилиальных суставах, но по данным МРТ имеется достоверный сакроилиит.
- Вторая – развернутая. Четких структурных изменений в позвоночнике в виде синдесмофитов нет, но на рентгенограмме определяется достоверный СИ.
- Третья – поздняя. На рентгенограмме определяются четкие структурные изменения в позвоночнике и достоверный СИ.
Согласно активности развития заболевания определяются следующие ее формы:
- низкая;
- умеренная;
- высокая;
- очень высокая.
Выделяется также несколько форм заболевания в зависимости от особенностей патологии.
- Центральная. Поражается только позвоночник. Болезнь развивается незаметно для человека, медленно. Сначала начинает болеть крестец, после чего постепенно боль распространяется на позвоночник. При движении и нагрузке болевые ощущения усиливаются. Они могут возникать в ночное время. Постепенно происходят изменения в осанке. Изгиб шейного позвоночника становится более выпуклым вперед, грудного отдела – выпуклым назад. Подбородок приближается к груди, голова наклоняется. Позвоночник согнут в грудном отделе, что ограничивает дыхательные движения грудной клетки. При таком состоянии на поздних стадиях болезни могут значительно ограничиваться движения. Развиваются судороги и приступы удушья, повышается артериальное давление.
- Ризомелическая. При такой форме поражаются крупные суставы. Как правило, патологический процесс развивается в плечевых и тазобедренных суставах. Заболевание прогрессирует постепенно. Боль может проявляться в тазобедренном суставе, бедре, ягодицах — в зависимости от пораженного сустава. Боль иногда отдает в колено, пах, плечо.
- Периферическая. Патология изначально развивается в крестцово-подвздошных сочленениях. После этого, через месяцы или годы, поражаются голеностопные и коленные суставы. В них развивается деформирующий артроз. Эта форма чаще всего диагностируется у подростков.
- Скандинавская. Симптомы напоминают периферическую форму, но при этом еще поражаются мелкие суставы кистей и стоп. Боль при таких поражениях несильная.
Причины
На данный момент точные причины возникновения болезни Бехтерева не выяснены. Принято считать причиной недуга нарушения в функции иммунной системы. Вследствие этого происходит поражение аутогенных клеток. Именно поэтому анкилозирующий спондилит иногда называют аутоиммунным заболеванием.
Определяется несколько предрасполагающих факторов к развитию заболевания:
- Наследственность. Чтобы ответить на вопрос, передается ли по наследству это заболевание, нужно учесть, что значимость фактора наследственности составляет около 20%.
- Перенесенные инфекции мочеполовой системы или кишечника.
- Клебсиелла. Повышенная активность вида Klebsiella pneumoniae, а также некоторых штаммов иерсиний (Yersinia enterocolitica).
Также в процессе недавних исследований было выявлено влияние на развитие болезни Бехтерева еще некоторых факторов:
- болезнь беспокойных ног;
- низкий вес при рождении (до 3 кг);
- перенесенные в детском возрасте инфекционные болезни.
Симптомы болезни Бехтерева
Изначально симптомы связаны с поражением связочного аппарата позвоночника. Больной жалуется на развитие болей в крестце и пояснице, отмечает состояние скованности в покое, особенно ближе к утру. При движении и выполнении упражнений скованность становится менее выраженной.
В процессе прогрессирования болезни симптомы болезни Бехтерева у мужчин и женщин проявляются усилением болезненности и расширением границ боли на весь позвоночник. Отмечается боль и увеличение подвижности в тазобедренных суставах. На этом этапе уже может проявиться один из характерных признаков — дугообразное искривление позвоночника и хроническая сутулость. Чаще проявляются такие симптомы у мужчин. Позже отмечается анкилозирование межпозвонковых суставов, ограничивается рост грудной клетки и резко снижается рост человека.
При периферической форме болезнь проявляется поражением крупных суставов. Могут отмечаться и внутрисуставные проявления заболевания. Развиваются ириты и иридоциклиты. Отмечаются сердечно-сосудистые симптомы: аортит, перикардит, недостаточность аортальных клапанов, нарушения ритма сердца. Возможен амилоидоз почек.
Таким образом, симптомы болезни Бехтерева у женщин и мужчин могут быть следующими:
- ощущение скованности по утрам;
- боль и скованность в позвоночнике, ощущения усиливаются в состоянии покоя;
- ассиметричный олигоартрит, поражающий тазобедренные, плечевые, крупные суставы нижних конечностей, а также мелкие суставы стоп и кистей;
- двухсторонний сакроилеит;
- энтезопатии – воспалительный процесс связок, сухожилий и мест, где они прикрепляются к костям;
- перемежающиеся боли в области ягодиц.
Внесуставные поражения могут затрагивать ряд систем:
- дыхательную;
- пищеварительную;
- сердечно-сосудистую;
- зрительную (слизистые оболочки глаз).
Если почитать тот или иной комментарий с описаниями течения заболевания, то можно получить подтверждение, что у всех пациентов заболевание протекает по-разному, о чем свидетельствует каждый тематический форум больных. Симптомы у женщин проявляются реже, чем у мужчин.
Одних пациентов больше мучают боли, других – скованность. Иногда болезнь протекает вяло, поэтому диагноз установить сложно. В некоторых случаях ее течение агрессивно, поэтому человек вынужден уходить на инвалидность. Недуг протекает с периодическими рецидивами, которые сменяются улучшением состояния. Постепенно прогрессирует окостенение позвоночника, он деформируется. На поздних стадиях может развиваться остеопороз.
Анализы и диагностика Бехтерева
 Не ранних стадиях диагностика усложняется тем, что заболевание сложно распознать. На этой стадии важен опыт врача и оценка клинических показателей. Еще несколько лет назад врачи могли подтвердить этот диагноз только через 7-8 лет после начала заболевания, так как одним из важных признаков болезни был сакроилеит, развивающийся через годы после начала анкилозирующего спондилита. Его выявляли только при рентгенографии.
Не ранних стадиях диагностика усложняется тем, что заболевание сложно распознать. На этой стадии важен опыт врача и оценка клинических показателей. Еще несколько лет назад врачи могли подтвердить этот диагноз только через 7-8 лет после начала заболевания, так как одним из важных признаков болезни был сакроилеит, развивающийся через годы после начала анкилозирующего спондилита. Его выявляли только при рентгенографии.
Современные специалисты способны определить диагноз на ранней стадии с помощью МРТ крестцово-подвздошных суставов, на котором можно обнаружить сакроилиит на ранних сроках.
Также проводится рентгенографическое исследование для сравнительного анализа по мере развития болезни и исключения других патологий.
В ходе лабораторных анализов важное значение имеет определение показателей СОЭ и С-реактивного белка (СРБ) с целью понимания, насколько активен воспалительный процесс.
Если существует подозрение на то, что у пациента спондилоартропатия, проводится исследование на носительство HLA-В27; если анализ на наличие этого гена позитивный, это считается важным аргументом в пользу подтверждения болезни Бехтерева.
Важно дифференцировать болезнь Бехтерева от остеохондроза, спондилеза, ревматоидного артрита.
Лечение болезни Бехтерева
Если лечение анкилозирующего спондилита проводят правильно и целенаправленно, а пациент выполняет все рекомендации врача, это существенно влияет на выраженность симптомов болезни.
Практикуется медикаментозная терапия, специальная гимнастика и массаж. Как дополнительный метод, возможно лечение болезни Бехтерева народными средствами. Однако лечить заболевание любыми народными средствами можно только в том случае, если их использование одобрил врач.
Доктора
Лекарства
Так как полностью вылечить болезнь невозможно, лечение применяется с целью снятия болевых симптомов и уменьшения выраженности воспалительного процесса. Применяются следующие препараты:
- Нестероидные противовоспалительные препараты, уменьшающие боль и степень воспалительного процесса. Применяют Диклофенак, Индометацин, Нимесулид, Мелоксикам.
- Иммунодепрессанты — Лефлуномид, Метотрексат, Сульфасалазин.
- Глюкокортикоиды – Преднизолон, Дексаметазон.
- Ингибиторы ФНО-а – Адалимумаб, Инфликсимаб.
- Ингибитор активации В-клеток – Ритуксимаб.
При необходимости применяются другие медикаментозные средства для симптоматического лечения.
Процедуры и операции
В процессе лечения болезни Бехтерева важно не только применение лекарственных средств, но и использование других методов. Важно следить за тем, чтобы пациент придерживался рекомендаций врача и осознанно относился к собственному состоянию здоровья.
Возможно применение лечебного массажа, но при этом не следует проводить массаж в местах прикрепления сухожилий. Массаж дает возможность снять спазм мышц и разогреть околопозвоночные области разных отделов.
Применяются методы физиотерапии, однако их назначают только в период ремиссии. Практикуют их только в условиях стационара или в период санаторного лечения.
В случае обострения болезни может проводиться электрофорез противовоспалительных лекарств (хлористый литий, хлористый кальций) на пораженную область позвоночника.
Важным этапом лечения является ЛФК при болезни Бехтерева. Практикуется дыхательная гимнастика, которую применяют, чтобы приостановить развитие неподвижности грудной клетки. Применение ЛФК предусматривает выполнение индивидуального комплекса упражнений. Как правило, упражнения выполняют дважды в день по 30 минут. Комплекс упражнений специалист подбирает индивидуально. При этом нагрузки на шею, спину и грудь противопоказаны.
Больному очень важно правильно подобрать постель. На начальных стадиях заболевания не стоит использовать валик или подушку под шею. Важно, чтобы у больного не развивался шейный спондилез, лордоз. На более поздних стадиях можно использовать тонкую подушку.
Если развивается контрактура суставов, тугоподвижность позвоночника, применяют грязелечение, нафталанотерапию. Полезны радоновые ванны, подводный массаж и др.
Существует мнение, что можно вылечить болезнь Бехтерева по методу Бубновского. Эта методика предусматривается применение специального комплекса упражнений на многофункциональном тренажере Бубновского (МТБ). Терапия по методу Бубновского направлена на разгрузку напряженных и жестких мышц по типу динамического вытяжения, а также на вытяжение мышц, в которых развивается атрофия. Такая лечебная гимнастика при условии профессионального подхода к ее проведению может улучшить состояние. Но все же важно понимать, что болезнь Бехтерева является хроническим недугом, поэтому вылечить ее полностью невозможно.
Лечение народными средствами
Облегчить состояние больного может лечение народными методами. Рекомендуется пить травяные сборы, принимать ванны, делать компрессы и др. Перед тем, как использовать любое из перечисленных ниже средств, следует посоветоваться с врачом.
- Лечебные ванны. Облегчить состояние помогут ванны из лекарственных растений. Необходимо взять равные пропорции ольхи, багульника, донника, вяза, сабельника, вероники, березы, сосны, смородины, одуванчика, руты, земляники, сныти. Все смешать и 300 г смеси засыпать в мешочек из хлопчатобумажной ткани, после чего залить 5 л воды и варить 20 минут. Через 2 часа вылить отвар в ванну с водой, температура которой составляет 40 градусов. Следует проводить такие ванны 2 раза в неделю на протяжении 3 месяцев.
- Травяной отвар. Для приготовления взять по одной части календулы, чистотела, шишек хмеля, по 2 части шиповника, череды и материнки. Все измельчить, смешать. Взять 3 ст. л. смеси и залить 1 л воды. Прокипятить, настоять 6 часов. Пить по 100 г отвара трижды в день перед едой.
- Другие сборы. Аналогично предыдущему можно готовить другие отвары трав. Первый – душица, череда, шишки хмеля. Второй – боярышник (плоды), зверобой, мята, сосновые почки, душица, чабрец, эвкалипт, фиалка.
- Отвар из трав (второй вариант). Взять по две части цветков липы, лабазника вязолистного, корней петрушки и бузины, по три части почек тополя черного, листьев и почек березы. 2 ст. л. смеси залить 0,5 л кипятка, варить 10 минут. Настоять 1 час, процедить. Добавить 1 ст. л. меда. Пить по 100 г 3 раза в день перед едой. Курс лечения 2 месяца.
- Настой из подсолнечника. Это средство положительно влияет на подвижность суставов. Необходимо взять 6 молодых корзинок подсолнечника (срывать в тот период, пока они не распустились), измельчить их, залить 1 л водки и настаивать под солнечными лучами на протяжении месяца. Принимать настойку по 1 ст. л. трижды в день перед едой.
- Средство для растирания. Натереть брусок детского мыла на терке, добавить 15 г камфоры, 60 г нашатырного спирта, 0,5 л водки. Взболтать все, чтобы в итоге получилась однородная смесь. Растирание такой настойкой помогает уменьшить боль в суставах и снять отеки.
- Средство для растирания (второй вариант). Смешать по 50 г горчицы и камфоры со 100 г спирта. Все перемешать до однородной массы и добавить 100 г взбитого белка. Все взболтать и натирать пораженные места перед сном.
Профилактика
Чтобы не допустить рецидива заболевания, людям с болезнью Бехтерева очень важно следовать некоторым правилам. Большинство этих рекомендаций являются актуальными и для здоровых людей – они могут уменьшить риск развития болезни.
- Больному нужно полноценно отдыхать ночью. Спать следует в правильном положении на удобном и жестком матрасе. На ранней стадии болезни нужно спать без подушки, позже использовать тонкую подушку.
- Следует практиковать оптимальную двигательную активность, заниматься физкультурой, выполняя рекомендованные врачом упражнения. Очень важно начинать утро с лечебной гимнастики. При необходимости долго сидеть или стоять в одном положении периодически нужно делать перерыв и проводить разминку. Если болезнь у человека в развернутой стадии, ему противопоказано бегать, заниматься любыми контактными видами спорта. Нельзя оказывать статическую нагрузку на позвоночник. В этот период очень полезно плавать.
- Полезно закаляться, практикуя дозированные процедуры.
- Следует своевременно лечить все заболевания, чтобы не допустить наличия очагов хронической инфекции.
- В положении сидя и стоя необходимо сохранять правильную осанку. Сидеть нужно ровно, максимально разгибая позвоночник в поясничном отделе.
- Следует использовать подголовник, управляя автомобилем. Он будет поддерживать шею.
У мужчин
Болезнь Бехтерева у мужчин диагностируется в 3-4 раза чаще, чем у женщин. Как правило, заболевание развивается у молодых мужчин – в 20-30 лет. В возрасте после 40 лет анкилозирующий спондилит возникает редко.
У женщин
В процессе диагностики болезнь Бехтерева у женщин следует отличать от ревматоидного артрита, которым страдают в основном женщины. Симптомы этих заболеваний схожи, но при ревматоидном артрите суставы поражаются симметрично, присутствуют ревматоидные узелки, определяется ревматоидный фактор в сыворотке крови.
При беременности
На отдаленный прогноз заболевания беременность не влияет, однако в период вынашивания ребенка анкилозирующий спондилит может как обостриться, так и перейти в стадию ремиссии.
Диета

Диета при болезни Бехтерева
- Эффективность: лечебный эффект, стойкая ремиссия
- Сроки: пожизненно
- Стоимость продуктов: 1500-1700 рублей в неделю
У больных этим недугом питание должно быть сбалансированным и полноценным. Важно формировать рацион так, чтобы питание не приводило к увеличению веса, так как это усиливает нагрузку на суставы и позвоночник. Однако если в острой стадии заболевания человек теряет вес, это является тревожным знаком. В таком случае важно потреблять продукты с высоким содержанием железа (гречка, яблоки, гранат, зелень).
В меню должны быть продукты, содержащие большое количество витаминов, минералов и антиоксидантов.
Из рациона нужно исключить следующие продукты:
- Спиртное.
- Напитки с кофеином.
- Маргарин, спред, майонез.
- Колбасу и мясные полуфабрикаты. Мясо не следует есть чаще 2 раз в неделю.
Последствия и осложнения
В качестве осложнений могут проявиться следующие заболевания и состояния:
- Атеросклероз.
- Остеопороз.
- Амилоидоз.
- Аортальный порок сердца.
- Перелом синдесмофитов.
- Шейно-грудной кифоз.
- Нарушение функции тазобедренных суставов.
Прогноз
Прогноз при болезни Бехтерева является условно неблагоприятным. Однако при условии своевременного и правильного лечения развитие болезни замедляется, а качество жизни повышается. Но, несмотря на то, что в целом прогноз для жизни при болезни Бехтерева благоприятный, много больных со временем теряют трудоспособность и вынуждены получать группу инвалидности. Впрочем, часто люди, болеющие этим недугом, способны поддерживать активный образ жизни еще много лет.
Список источников
- «Клиническая ревматология», под редакцией профессора В. И. Мазурова, Санкт-Петербург, 2001 г.
- Клионер И.Л. Старческие и дегенеративные изменения в суставах и позвоночнике. М.: Медгиз, 1962.
- Ревматология. Клинические лекции / под ред. проф. В. В. Бадокина // М.: Литера. – 2012. – 592 с.
- Справочник по ревматологии / А. Хаким, Г. Клуни, И. Хак; пер. с англ. под ред. О. М. Лесняк // М.: ГЭОТАР – Медиа. – 2010. – 560 с.
Источник
