Антифосфолипидный синдром в акушерстве гинекологии
В настоящее время все большее внимание уделяется изучению роли иммунопатологических процессов в патогенезе акушерских осложнений и перинатальной патологии.
При решении этой проблемы особое значение приобретает исследование влияния аутоиммунных реакций к фосфолипидам — универсальным компонентам важнейших структур организма — клеточных мембран и митохондрий.
В клинике невынашивания беременности доказана роль антифосфолипидных антител (АФА) в патогенезе неразвивающихся беременностей, задержке внутриутробного развития плода, вплоть до антенатальной гибели плода во 2-м и 3-м триместрах.
Во всех вышеуказанных случаях предвестником осложнений является развитие хронический формы ДВС синдрома.
С ранних сроков беременности отмечается повышение функциональной активности тромбоцитов, снижается белковосинтезирующая и гормональная функция плаценты.
При отсутствии адекватной терапии присоединяется гиперкоагуляция в плазменном звене гемостаза, что ведет к нарастанию нарушений в микроциркуляторном русле, развитию плацентарной недостаточности, хронической гипоксии и гибели плода.
Согласно литературным данным, без проведения лечения гибель эмбриона/плода наблюдается у 90—95% женщин, имеющих АФА.
Впервые способность сывороток больных реагировать с фосфолипидными экстрактами была установлена в 1906 г. при разработке серологических методов диагностики сифилиса — реакции Вассермана.
В начале 50-х годов было показано, что положительные серологические реакции могут выявляться у больных с аутоиммунными, хроническими воспалительными и гематологическими заболеваниями при отсутствии каких-либо признаков сифилитической инфекции. Это послужило основанием для формирования представления о ложноположительной реакции Вассермана.
Так, в тот же период было обнаружено, что сыворотка больных СКВ способна in vitro подавлять фосфолипидзависимые коагуляционные реакции, не влияя на активность специфических факторов свертывания крови.
Циркулирующий в крови сывороточный ингибитор, названный «волчаночным антикоагулянтом», представляет собой популяцию антител, относящихся к различным классам иммуноглобулинов, специфически реагирующих с фосфолипидным компонентом протромбиназы активаторного комплекса.
Эти данные позволили предположить, что своеобразная активность ВА и развитие ложноположительной реакции Вассермана обусловлены продукцией антител к фосфолипидам, в частности к кардиолипину, являющемуся основным антигеном РВ и входящему в состав комплекса прокоагулянтных фосфолипидов.
В начале 60-х годов в процессе клинических наблюдений за больными, в сыворотке которых обнаруживали ВА, E.W. Bowie и соавт. обратили внимание на парадоксальный факт — присутствие ВА ассоциируется не с кровоточивостью, как это можно было ожидать с учетом способности антител in vitro удлинять время свертывания крови, а с частым развитием тромботических осложнений.
Это наблюдение привлекло внимание к возможному участию иммунологических механизмов, в частности аутоиммунных реакций в нарушении свертывания крови.
В процессе клинических наблюдений за больными СКВ, в сыворотке крови которых обнаруживали ВА, антитела к кардиолипину, было установлено, что присутствие этих антител часто ассоциируется с развитием своеобразного довольно четко очерченного симптомокомплекса, проявляющегося венозным и артериальным тромбозом различной локализации, акушерской патологией, тромбоцитопенией, неврологической и сосудистой патологией, причем перечисленные проявления часто выходили на первый план в клинической картине заболевания и определяли его тяжесть.
Обобщая накопленные данные, GR,VHughes и соавт. в 1986 г. впервые высказали мнение о существовании особого синдрома, в основе которого лежит развитие аутоиммунной реакции к широко распространенным фосфолипидным детерминантам, присутствующим на мембранах тромбоцитов, клеток эндотелия сосудов, клеток нервной ткани.
Этот синдром, впервые описанный в рамках СКВ, был вначале назван «антикардиолипиновым» синдромом.
В дальнейшем было доказано первостепенное значение гетерогенной группы антител к фосфолипидам в развитии нарушений системы гемостаза и других клинических проявлений, в связи с чем те же авторы предложили более общее определение «антифосфолипидный синдром» (АФС). Позже оказалось, что различные признаки синдрома могут развиваться не только при СКВ, но и при отсутствии достоверных клинических и лабораторных признаков этого заболевания. В настоящее время АФС изучается учеными различных медицинских специальностей: невропатологами, акушерами, кардиологами, сосудистыми хирургами, ревматологами.
В последние годы разработаны и стандартизированы чувствительные и специфичные радиоиммунологический и иммуноферментный методы определения антител к «чистым» фосфолипидным антигенам, что позволило провести широкие исследования распространенности антител при различных заболеваниях человека.
В настоящее время считается общепризнанным, что антитела к фосфолипидам представляют собой гетерогенную группу антител, различающихся по иммунохимической специфичности. Это в первую очередь связано с существованием нескольких классов мембранных фосфолипидов, различных по структуре и иммуногенности.
Антитела, содержащиеся в сыворотке больных, реагируют с различными фосфолипидными антигенами: фосфатидилхолином, фосфатидилэтаноламином, фосфатидилсерином, фосфатидилинозитолом.
Данная группа антител, называемая «волчаночный антикоагулянт» (ВА), удлиняет in vitro фосфолипидзависимые коагуляционные реакции, воздействуя на Са++ зависимое связывание протромбина и фактора Ха, Va в процессе сборки протромбинактиваторного комплекса (протромбиназы).
В отдельную группу выделены антитела к кардиолипину, присутствующему на внутренней мембране митохондрий. Антикардиолипиновые антитела (АКЛ) определяются иммунологическими тестами на основе кардиолипина. АКЛ и ВА обладают не одинаковой иммунологической активностью. Можно полагать, что антикардиолипиновые антитела являются чувствительным, но в отличие от ВА не специфичным серологическим маркером АФС, так как встречаемость АКЛ при различных заболеваниях значительно выше, чем частота развития АФС. Однако выявление АКЛ может иметь и прогностическое значение, указывая на возможность развития АФС.
Результаты недавно проведенных исследований свидетельствуют о возможных перекрестных реакциях антител к фосфолипидам с другими аутоантигенами, в частности с ДНК, Fc фрагментом IgG, мембраной тромбоцитов, эндотелия сосудов, эритроцитов.
Аутоантитела к фосфолипидам могут образовываться под влиянием эндогенных и экзогенных стимулов.
Антителообразование под действием экзогенных стимулов (наиболее часто инфекционных агентов) носит преходящий характер, не вызывает тромбоэмболических нарушений и не требует терапии. При повторном исследовании через 6—8 недель ВА в венозной крови не выявляется.
Антитела, образующиеся под воздействием эндогенных стимулов, связаны с нарушением эндотелиального гемостаза, их концентрация в сыворотке высокая, персистирующая, присутствует патогенетическая связь с АФС.
В клинической практике для определения антител к фосфолипидам используют несколько взаимодополняющих подходов. Для выявления ВА наиболее распространены функциональные тесты, основанные на подавлении in vitro сывороткой больных фосфолипидзависимых коагуляционных реакций. Определение АКЛ производится радиоиммунологическим или иммуноферментным методом.
Однако с клинической точки зрения для диагностики антифосфолипидного синдрома важной представляется комплексная оценка анамнестических, клинических и лабораторных данных, что позволяет правильно оценить риск осложнений и своевременно назначить необходимую терапию.
Для классического симптомокомплекса АФС характерно:
— выявление ВА в венозной крови;
— наличие в анамнезе у женщины в молодом возрасте до 45 лет венозных или артериальных тромбозов, в частности инфарктов, инсультов, преходящих нарушений мозгового кровообращения, тромбоэмболии легочной артерии, тромбоза сосудов сетчатки;
— тромбоцитопения, которая может проявляться клинически или быть бессимптомной;
— наличие в анамнезе потерь плода на разных сроках беременности.
Частота встречаемости АФС среди пациенток с привычным невынашиванием беременности составляет 27—42%. В популяции по данным американских авторов частота АФС составляет 5%.
Различают первичный АФС и вторичный при наличии какого-либо системного аутоиммунного заболевания. Предположить развитие АФС можно при наличии привычного невынашивания беременности неясного генеза, аутоиммунных заболеваний, при раннем развитии гестоза, гипотрофии плода в течение предыдущих беременностей, тромбоцитопении неясной этиологии, ложноположительных реакциях Вассермана.
При истинном аутоиммунном процессе патогенетическое действие антифосфолипидных антител реализуется через развитие хронической формы ДВС синдрома. Существует множество теорий, объясняющих роль АФА в развитии коагулопатии.
Доказано, что ВА in vitro подавляет активность белков С и S, а также тромбомодуллина, который является кофактором эндотелия. Активированный белок С обладает высокой антикоагулянтной активностью, вызывая деградацию факторов Va и Villa в присутствии фосфолипидов и белка S. Недостаточность белков С и S приводит к развитию тромбозов, особенно в системе микроциркуляции.
L.O. Carreras и J.G. Vermylen (1982) показали, что ВА in vitro, культивируемыми эндотелиальными клетками и миометрием, подавляют синтез простациклина. Дефицит простациклина, обладающего мощным сосудорасширяющим и антиагрегатным действием, также может являться одной из причин коагулопатии.
Учитывая осложненное течение беременности, послеродового периода, увеличение риска антенатальных и перинатальных потерь у женщин, страдающих АФС, чрезвычайно важной представляется проблема обследования данного контингента больных вне беременности, своевременная диагностика и коррекция гемостазиологических, метаболических и иммунных нарушений, динамический контроль на протяжении всей беременности и послеродового периода.
В случаях выявления ВА вне беременности и при наличии в анамнезе потерь плода, тромбозов и других клинических проявлений АФС считается целесообразным назначение глюкокортикоидной терапии. Наиболее эффективно назначение преднизолона уже во II фазе предполагаемого фертильного цикла в начальной дозе 5 мг. Доза преднизолона или метипреда должна быть адекватной, то есть подавлять аутоиммунные реакции. Если доза в 5 мг недостаточна, то она увеличивается на 2,5 мг до исчезновения ВА, но не более 10—15 мг.
Стероидная терапия должна быть длительной на протяжении всей беременности и 10—15 дней послеродового периода с последующей постепенной отменой. Особое внимание уделяется коррекции гемостазиологических нарушений. При гиперфункции тромбоцитов назначаются антиагреганты — курантил 75—150 мг в сут. за 1 ч до еды, трентал 300—600 мг или теоникол 0,015 мг 3 раза в день во время еды. Контроль гемостазиологических показателей целесообразно осуществлять 1 раз в 2 недели, при необходимости — ежедневно.
В случаях когда патологическая активность тромбоцитов сочетается с гиперкоагуляцией в плазменном звене и появлением маркеров внутрисосудистого свертывания (ПДФ, РКМФ, комплекс тромбин-антитромбин III), а также снижением антитромбина III и протеина С патогенетически обосновано раннее применение малых доз гепарина (15000 ЕД в сутки подкожно). Возможно применение малых доз гепарина — 10000 ЕД в сутки в/в капельно на 400 мл реополиглюкина.
Длительность гепаринотерапии определяется степенью выраженности гемостазиологических нарушений.
Назначение гепарина позволяет стабилизировать параметры хронометрической коагуляции, вызвать лизис фибриновых сгустков, предотвратить инфаркты в плацентарной ткани, улучшить фетоплацентарный кровоток и предупреждает развитие тромбоэмболических нарушений у беременной.
Возможно также назначение малых доз аспирина 100 мг в сутки.
Несмотря на выраженный положительный эффект гепаринотерапии, у ряда пациенток отмечается толерантность к препарату, а в некоторых случаях аллергическая реакция в виде покраснения, отека, зуда в местах инъекций.
В связи с этим приобретает особую актуальность использование эфферентных методов терапии, в частности плазмафереза.
Плазмаферез может быть использован как в качестве подготовки к беременности, так и во время беременности. Применение данного метода позволяет нормализовать реологические свойства крови, снизить гиперкоагуляцию, уменьшить дозу кортикостероидных препаратов и гепарина, что особенно важно при плохой их переносимости.
Под действием плазмафереза происходит деблокирование естественных систем детоксикации, изменение направленности иммунного ответа и повышается чувствительность к медикаментозным веществам. Плазмаферез можно проводить в дискретном или непрерывном режиме с использованием в качестве плазмозамещающих растворов кристаллоидных, коллоидных и белковых препаратов.
Процедуру целесообразно повторить 3 раза с интервалами в 2 дня. Объем удаляемой плазмы за 1 сеанс составляет 30% объема циркулирующей плазмы (600—900 мл).
Для профилактики тромбообразования в/в вводится гепарин в дозе 5—10 тысяч ед. Соотношение объема удаляемой плазмы к объему плазмозамещающих растворов должно быть вне беременности 1:1,2, во время беременности 1:2.
Необходимость повторения курса процедур определяется индивидуально в зависимости от клинических и лабораторных данных.
По нашим данным, после сеансов плазмафереза происходит улучшение гемостазиологических показателей — нормализация параметров в плазменном и тромбоцитарном звене, снижение уровня АФА в циркулирующей крови, нормализация биохимических показателей, в том числе кислотно-основного состояния, транспорта кислорода, восстановление активности иммунокомпетентных клеток
Таким образом, применение плазмафереза является эффективным методом лечения у больных АФС и может быть использован как в качестве базовой терапии, так и в комплексе с другими медикаментозными средствами.
Помимо мониторинга гемостазиологических показателей необходим контроль за состоянием фетоплацентарной системы. Особую ценность приобретает ультразвуковая допплерометрия, которая проводится с 24 недель с интервалом 3—4 недели до родоразрешения. Допплерометрия позволяет своевременно диагностировать снижение фетоплацентарного кровотока и служит критерием эффективности проводимой терапии.
Для лечения плацентарной недостаточности у пациенток с АФС используется в/в капельное введение растворов актовегина, инстенона, эссенциале-форте, альвезина, а также пероральный прием троксевазина, эссенциале.
Данные КТГ, информативные с 34 недель беременности, также позволяют оценить состояние плода и способствуют выбору сроков и способов родоразрешения.
В родах необходим тщательный кардиомониторный контроль в связи с наличием хронической внутриутробной гипоксии плода той или иной степени выраженности, а также повышенного риска отслойки нормально расположенной плаценты, развития острой в/у гипоксии плода на фоне хронической.
Желателен контроль гемостазиограммы непосредственно перед родами или в родах для предотвращения кровотечений в III и в раннем послеоперационном периодах.
Особое значение приобретает наблюдение за состоянием родильниц, т.к. именно в послеродовом периоде возрастает риск тромбоэмболических осложнений. Стероидная терапия продолжается в течение двух недель с постепенной отменой. Целесообразно проводить контроль системы гемостаза на 3 и 5 сутки после родов. При выраженной гиперкоагуляции необходим короткий курс гепаринотерапии — 10 дней 10—15 тыс. ЕД в сутки подкожно, назначение аспирина 100 мг в течение месяца.
Родильнице рекомендуется диета с ограничением продуктов, повышающих потенциал свертывания крови и исследование гемостаза 1 раз в 6 мес.
Таким образом, своевременная диагностика, подготовка и рациональное ведение беременности у женщин с АФС с использованием как медикаментозных, так и эфферентных методов терапии уменьшает риск осложнений во время беременности и способствует рождению доношенных жизнеспособных детей.
В.Н. Кулаков, В.Н. Серов, A.M. Абубакирова, Т.А. Федорова
Опубликовал Константин Моканов
Источник

Антифосфолипидный синдром – аутоиммунная патология, в основе которой лежит образование антител к фосфолипидам, являющимся главными липидными компонентами клеточных мембран. Антифосфолипидный синдром может проявляться венозными и артериальными тромбозами, артериальной гипертензией, клапанными пороками сердца, акушерской патологией (привычным невынашиванием беременности, внутриутробной гибелью плода, гестозом), поражением кожи, тромбоцитопенией, гемолитической анемией. Основными диагностическими маркерами антифосфолипидного синдрома являются Ат к кардиолипину и волчаночный антикоагулянт. Лечение антифосфолипидного синдрома сводится к профилактике тромбообразования, назначению антикоагулянтов и антиагрегантов.
Общие сведения
Антифосфолипидный синдром (АФС) – комплекс нарушений, вызванных аутоиммунной реакцией к фосфолипидным структурам, присутствующим на клеточных мембранах. Заболевание было детально описано английским ревматологом Hughes в 1986 году. Данные об истинной распространенности антифосфолипидного синдрома отсутствуют; известно, что незначительные уровни АТ к фосфолипидам в сыворотке крови обнаруживаются у 2-4% практически здоровых лиц, а высокие титры – у 0,2%. Антифосфолипидный синдром в 5 раз чаще диагностируется среди женщин молодого возраста (20-40 лет), хотя заболеванием могут страдать мужчины и дети (в т. ч. новорожденные). Как мультидисциплинарная проблема, антифосфолипидный синдром (АФС) привлекает внимание специалистов в области ревматологии, акушерства и гинекологии, кардиологии.
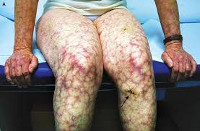
Антифосфолипидный синдром
Причины
Основополагающие причины развития антифосфолипидного синдрома неизвестны. Между тем, изучены и определены факторы, предрасполагающие к повышению уровня антител к фосфолипидам. Так, транзиторное нарастание антифосфолипидных антител наблюдается на фоне вирусных и бактериальных инфекций (гепатита С, ВИЧ, инфекционного мононуклеоза, малярии, инфекционного эндокардита и др.). Высокие титры антител к фосфолипидам обнаруживаются у пациентов с системной красной волчанкой, ревматоидным артритом, болезнью Шегрена, узелковым периартериитом, аутоиммунной тромбоцитопенической пурпурой.
Гиперпродукция антифосфолипидных антител может отмечаться при злокачественных новообразованиях, приеме лекарственных средств (психотропных препаратов, гормональных контрацептивов и др.), отмене антикоагулянтов. Имеются сведения о генетической предрасположенности к повышенному синтезу антител к фосфолипидам у лиц-носителей антигенов HLA DR4, DR7, DRw53 и у родственников больных антифосфолипидным синдромом. В целом иммунобиологические механизмы развития антифосфолипидного синдрома требуют дальнейшего изучения и уточнения.
В зависимости от структуры и иммуногенности различают «нейтральные» (фосфатидилхолин, фосфатидилэтаноламин) и «отрицательно заряженные» (кардиолипин, фосфатидилсерин, фосфатидилинозитол) фосфолипиды. К классу антифосфолипидных антител, вступающих в реакцию с фосфолипидами, относятся волчаночный антикоагулянт, Ат к кардиолипину, бета2-гликопротеин-1-кофакторзависимые антифосфолипиды и др. Взаимодействуя с фосфолипидами мембран клеток эндотелия сосудов, тромбоцитов, нейтрофилов, антитела вызывают нарушение гемостаза, выражающиеся в склонности к гиперкоагуляции.
Классификация
С учетом этиопатогенеза и течения различают следующие клинико-лабораторные варианты антифосфолипидного синдрома:
- первичный – связь с каким-либо фоновым заболеванием, способным индуцировать образование антифосфолипидных антител, отсутствует;
- вторичный – антифосфолипидный синдром развивается на фоне другой аутоиммунной патологии;
- катастрофический – острая коагулопатия, протекающая с множественными тромбозами внутренних органов;
- АФЛ-негативный вариант антифосфолипидного синдрома, при котором серологические маркеры заболевания (Ат к кардиолипину и волчаночный антикоагулянт) не определяются.
Симптомы антифосфолипидного синдрома
Согласно современным взглядам, антифосфолипидный синдром представляет собой аутоиммунную тромботическую васкулопатию. При АФС поражение может затрагивать сосуды различного калибра и локализации (капилляры, крупные венозные и артериальные стволы), что обусловливает чрезвычайно разнообразный спектр клинических проявлений, включающий венозные и артериальные тромбозы, акушерскую патологию, неврологические, сердечно-сосудистые, кожные нарушения, тромбоцитопению.
Наиболее частым и типичным признаком антифосфолипидного синдрома являются рецидивирующие венозные тромбозы: тромбоз поверхностных и глубоких вен нижних конечностей, печеночных вен, воротной вены печени, вен сетчатки. У больных с антифосфолипидным синдромом могут возникать повторные эпизоды ТЭЛА, легочная гипертензия, синдром верхней полой вены, синдром Бадда-Киари, надпочечниковая недостаточность. Венозные тромбозы при антифосфолипидном синдроме развиваются в 2 раза чаще артериальных. Среди последних преобладают тромбозы церебральных артерий, приводящие к транзиторным ишемическим атакам и ишемическому инсульту. Прочие неврологические нарушения могут включать мигрень, гиперкинезы, судорожный синдром, нейросенсорную тугоухость, ишемическую нейропатию зрительного нерва, поперечный миелит, деменцию, психические нарушения.
Поражение сердечно-сосудистой системы при антифосфолипидном синдроме сопровождается развитием инфаркта миокарда, внутрисердечного тромбоза, ишемической кардиомиопатии, артериальной гипертензии. Довольно часто отмечается поражение клапанов сердца – от незначительной регургитации, выявляемой с помощью ЭхоКГ, до митрального, аортального, трикуспидального стеноза или недостаточности. В рамках диагностики антифосфолипидного синдрома с сердечными проявлениями требуется проведение дифференциальной диагностики с инфекционным эндокардитом, миксомой сердца.
Почечные проявления могут включать как незначительную протеинурию, так и острую почечную недостаточность. Со стороны органов ЖКТ при антифосфолипидном синдроме встречаются гепатомегалия, желудочно-кишечные кровотечения, окклюзия мезентериальных сосудов, портальная гипертензия, инфаркт селезенки. Типичные поражения кожи и мягких тканей представлены сетчатым ливедо, ладонной и подошвенной эритемой, трофическими язвами, гангреной пальцев; опорно-двигательного аппарата – асептическими некрозами костей (головки бедренной кости). Гематологическими признаками антифосфолипидного синдрома служат тромбоцитопения, гемолитическая анемия, геморрагические осложнения.
У женщин АФС часто выявляется в связи с акушерской патологией: повторным самопроизвольным прерыванием беременности в различные сроки, задержкой внутриутробного развития плода, фетоплацентарной недостаточностью, гестозом, хронической гипоксией плода, преждевременными родами. При ведении беременности у женщин с антифосфолипидным синдромом акушер-гинеколог должен учитывать все возможные риски.
Диагностика
Антифосфолипидный синдром диагностируется на основании клинических (сосудистый тромбоз, отягощенный акушерский анамнез) и лабораторных данных. Основные иммунологические критерии включают выявление в плазме крови средних или высоких титров Ат к кардиолипину класса IgG/IgM и волчаночного антикоагулянта дважды в течение шести недель. Диагноз считается достоверным при сочетании, по меньшей мере, одного основного клинического и лабораторного критерия. Дополнительными лабораторными признаками антифосфолипидного синдрома являются ложноположительная RW, положительная реакция Кумбса, повышение титра антинуклеарного фактора, ревматоидного фактора, криоглобулинов, антител к ДНК. Также показано исследование ОАК, тромбоцитов, биохимического анализа крови, коагулограммы.
Беременные с антифосфолипидным синдромом нуждаются в мониторинге показателей свертывающей системы крови, проведении динамического УЗИ плода и допплерографии маточно-плацентарного кровотока, кардиотографии. Для подтверждения тромбозов внутренних органов выполняется УЗДГ сосудов головы и шеи, сосудов почек, артерий и вен конечностей, глазных сосудов и др. Изменения створок сердечных клапанов выявляются в процессе ЭхоКГ.
Дифференциально-диагностические мероприятия должны быть направлены на исключение ДВС-синдрома, гемолитико-уремического синдрома, тромбоцитопенической пурпуры и др. Учитывая полиорганность поражения, диагностика и лечение антифосфолипидного синдрома требуют объединения усилий врачей различных специальностей: ревматологов, кардиологов, неврологов, акушеров-гинекологов и др.
Лечение антифосфолипидного синдрома
Основной целью терапии антифосфолипидного синдрома служит предотвращение тромбоэмболических осложнений. Режимные моменты предусматривают умеренную физическую активность, отказ от долгого нахождения в неподвижном состоянии, занятий травматичными видами спорта и длительных авиаперелетов. Женщинам с антифосфолипидным синдромом не следует назначать пероральные контрацептивы, а перед планированием беременности необходимо обязательно обратиться к акушеру-гинекологу. Беременным пациенткам в течение всего периода гестации показан прием малых доз глюкокортикоидов и антиагрегантов, введение иммуноглобулина, инъекции гепарина под контролем показателей гемостазиограммы.
Медикаментозная терапия при антифосфолипидном синдроме может включать назначение непрямых антикоагулянтов (варфарина), прямых антикоагулянтов (гепарина, надропарина кальция, эноксапарина натрия), антиагрегантов (ацетилсалициловой кислоты, дипиридамола, пентоксифиллина). Профилактическая антикоагулянтная или антиагрегантная терапия большинству больных с антифосфолипидным синдромом проводится длительно, а иногда пожизненно. При катастрофической форме антифосфолипидного синдрома показано назначение высоких доз глюкокортикоидов и антикоагулянтов, проведение сеансов плазмафереза, переливание свежезамороженной плазмы и т. д.
Прогноз
Своевременная диагностика и профилактическая терапия позволяют избежать развития и рецидивирования тромбозов, а также надеяться на благоприятный исход беременности и родов. При вторичном антифосфолипидном синдроме важным представляется контроль за течением основной патологии, профилактика инфекций. Прогностически неблагоприятными факторами служат сочетание антифосфолипидного синдрома с СКВ, тромбоцитопения, быстрое нарастание титра Ат к кардиолипину, стойкая артериальная гипертензия. Все пациенты с диагнозом «антифосфолипидный синдром» должны находиться под наблюдением ревматолога с периодическим контролем серологических маркеров заболевания и показателей гемостазиограммы.
Источник
