Аутосомно доминантные болезни и синдромы с недостаточным количеством зубов
ГЕННЫЕ БОЛЕЗНИ
Генные болезни – это разнообразная по клинической картине группе заболеваний, обусловленная мутациями единичных генов.
При генных болезнях наблюдаются два вида изменения белковых продуктов:
· болезни, связанные с качественными изменениями белковых молекул
· заболевания характеризующиеся количественными изменениями содержания нормального белка в клетке (повышенное, пониженное), что вызвано чаще всего мутациями функциональных генов.
Как и для любой группы заболеваний, классификация генных болезней условна и многокомпонентна. По меньшей мере, три разных принципа могут быть положены в основу классификации генных болезней: генетический, клинический, патогенетический. В соответствии с генетическим принципом классификации генные болезни можно подразделить на группы согласно типам наследования:
· аутосомно-доминантные,
· аутосомно-рецессивные,
· сцепленные с половыми хромосомами
Отнесение болезни к той или иной группе помогает врачу сориентироваться относительно ситуации в семье и определить вид медико-генетической помощи.
Аутосомно-рецессивные заболевания.
Известно более 1600 таких болезней. Аутосомно-рецессивные заболевания проявляются только у гомозигот, которые получили по одному рецессивному гену от каждого из родителей. Аутосомно-рецессивные болезни чаще всего обусловлены дефектами ферментов, реже – дефектами структурных белков. Именно поэтому многие врожденные нарушения обмена веществ попадают в эту группу болезней.
Нарушения аминокислотного обмена.
Самая многочисленная группа наследственных болезней обмена веществ. Почти все они наследуются по аутосомно-рецессивному типу.
Фенилкетонурия
— аутосомно-рецессивная болезнь аминокислотного обмена.
Частота в европейских странах 1:10000 новорожденных.
Эта болезнь характеризуется дефицитом печеночного фермента фенилаланингидроксилазы. Локус фенилкетонурии (фенилаланингидроксилазы) расположен в длинном плече 12-й хромосомы.
Ребенок рождается бессимптомном заболевания, но с началом кормления в организм начинает поступать фенилаланин с молоком матери и возникают первые симптомы. В первые месяцы жизни ребенок может быть беспокойным или вялым, снливым. Отмечается гипопигментация кожи, волос, радужной оболочки. От ребенка исходит «мышиный запах». У части детей наблюдается микроцефалия. К полугодию выявляется задержка психомоторного развития. В это же время изменения на коже и судорожные приступы.
Ранняя диагностика фенилкетонурии и профилактическое лечение (искусственная диета) предупреждают развитие клинической картины болезни.
Дети, родившиеся с таким диагнозом, еще некоторое время назад были обречены на тяжелую умственную отсталость, поскольку поступающий с пищей фенилаланин не подвергался необходимым превращениям. В результате страдали функции мозга. Сейчас можно избежать столь тяжелых последствий, если сразу же после рождения больного ребенка исключить из пищи продукты, содержащие фенилаланин. Такие диеты разработаны и применяются. Диагностика фенилкетонурии у новорожденных не представляет трудностей, поэтому при всеобщем скрининге новорожденных и применении диетотерапии частота умственной отсталости вследствие фенилкетонурии может быть снижена. Диагноз ставится на основании клинической картины и результатов биохимического исследования мочи (фенилпировиноградная кислота) или крови (фенилаланинемия).
Нарушение липидного обмена.
Наследственные болезни обмена липидов – обширная группа различных по генезу состояний, патогенетически связанных с нарушением жирового обмена, в том числе – плазматические липидозы, для которых характерно накопление липидных субстанций внутри клеток.нарушения обмена липопротеидов.
Болезнь Тея-Сакса– это аутосомно-рецессивное генетическое заболевание, которое вызывает прогрессирующее ухудшение умственных и физических способностей ребенка. В основе заболевания лежит нарушение обмена ганглиозидов, сопровождающееся повышением их уровня в сером веществе мозга в 100-300 раз. Ганглиозиды накапливаются также в печени, селезенке. При болезни Тея-Сакса определяется дефицит гексозамининидазы А – одной из форм лизосомального фермента. Локализация гена – на 15-й хромосоме. Частота заболевания 1 : 250 000, среди евреев-ашкенази – 1 : 4000.
При рождении и в первые 3-4 мес жизни дети не отличаются от здоровых сверстников. Заболевание развивается медленно, ребенок становится менее активным, теряет приобретенные навыки, утрачивает интерес к игрушкам. Психомоторные нарушения начинают развиваться у детей с 4-6 мес. Дети становятся апатичными, перестают интересоваться окружающим, у них наблюдается мышечная гипотония. К концу 1 -го года жизни развивается слепота, обусловленная атрофией зрительных нервов; интеллект снижается до уровня идиотии. Постепенно развивается полная обездвиженность, наблюдаются судороги, не поддающиеся терапии. Смерть обычно наступает в возрасте 2-4 года.
Болезнь Гоше
Болезнь Гоше (керазиновый ретикулоэндотелиоз, цереброзидоклеточный липидоз) — редкое семейное заболевание, обусловленное накоплением в ретикулогистиоцитарных клетках глюкоцереброзида. В большинстве случаев болезнь наследуется по аутосомно-рецессивному, некоторых случаях — по доминантному типу. В общей популяции данная патология встречается у из 60 000 человек. Основные нарушения имеются на первом этапе утилизации глюкоцереброзида и обусловлены дефицитом глюкоцереброзидазы. Активность фермента при хронической форме болезни Гоше снижена на 65 %, а при острой — практически отсутствует.
Основные проявления болезни Гоше обусловлены накоплением клеток, перегруженных «шлаками», и нарушением функции этих клеток. Накопление клеток в различных органах приводит к увеличению их размеров (селезенка, печень) и нарушению структуры и функции (кости, костный мозг, легкие). Нарушение работы клеток (макрофагов), перегруженных шлаками, имеет следствием развитие малокровия, кровоточивости, истощения, хрупкости костей, болевых кризов. Это связано с тем, что круг «профессиональных обязанностей» макрофагов в организме человека очень широкий и включает регуляцию многих жизненно важных процессов: кроветворения, свертывания крови, обмена костной ткани и др.
Наиболее типичными проявлениями болезни Гоше служат увеличение размеров селезенки и печени, развитие анемии, тромбоцитопении, хронические боли в костях или развитие внезапных приступов сильнейших болей в костях (костные кризы). Последние сопровождаюются лихорадкой и местными островоспалительными явлениями (отек, покраснение), напоминающими картину остеомиелита. Реже болезнь может впервые проявиться переломом кости вследствие незначительной травмы. Поражение костей зачастую представляет основную клиническую проблему и может привести к тяжелой инвалидизации (обездвиженность вследствие многочисленных патологических переломов, деформации костей и суставов, необходимость замены разрушенных тазобедренных или плечевых суставов).
Выделяются три типа болезни Гоше:
– тип I – характеризуется отсутствием признаков поражения нервной системы;
– тип I I (острый нейронопатический) – встречается у детей раннего возраста и отличается тяжелым поражением головного мозга, больные редко доживают до возраста 2 лет;
– тип I I I (хронический нейронопатический) – объединяет более разнородную группу больных, у которых признаки поражения нервной системы могут проявляться как в раннем, так и в подростковом возрасте.
Тип I является наиболее частым клиническим вариантом болезни Гоше и встречается как у детей, так и взрослых. Средний возраст больных в момент диагностики заболевания варьирует от 30 до 40 лет. Спектр клинических проявлений – очень широкий: на одном конце – «бессимптомные» пациенты (заболевание может случайно обнаруживаться при диспансерном обследовании), на другом – больные с тяжелым течением: массивным увеличением печени и селезенки, глубокой анемией и тромбоцитопенией, выраженным истощением и развитием тяжелых, жизненно опасных осложнений (кровотечения, инфаркты селезенки, разрушение костей). В промежутке между этими полярными клиническими группами находятся больные с умеренным увеличением селезенки и почти нормальным составом крови, с наличием или без поражения костей.
Тяжесть клинических признаков при болезни Гоше находится в прямой зависимости от энзимного дефекта. Чем больше снижена активность фермента, тем в более раннем возрасте и в более тяжелой форме проявляется заболевание.
Сфингомиелиноз (болезнь Нимана-Пика)
– внутриклеточный липидоз, характеризующийся накоплением в клетках ретикулоэндотелия фосфолипида сфингомиелина из-за нарушения активности сфингомиелиназы. Тип наследования – аутосомно-рецессивный. Частота заболевания составляет 1:10 000. Болезнь генетически гетерогенна: выделяются 4 варианта – А, В, С, D. При вариантах А и В отмечается дефицит сфингомиелиназы, при вариантах С и D активность энзима нормальная.
Заболевание встречается только в раннем детском возрасте и характеризуется злокачественным течением. Начало заболевания сопровождается отказом от еды, срыгиванием и рвотой. Затем выявляются задержка психомоторного развития и прогрессирующая гепатоспленомегалия. В дальнейшем развиваются спастический тетрапарез, глухота и слепота. Наблюдается умеренное генерализованное увеличение лимфатических узлов. Кожа приобретает коричневый оттенок. На глазном дне обнаруживается вишнево-красное пятно. При варианте болезни А (классическая форма) имеются тяжелые поражения нервной системы, которые сочетаются с выраженной гепатоспленомегалией. Вариант В отличается более поздними сроками манифестации (2- 6 лет), отсутствием неврологической симптоматики и хроническим течением. Чрезвычайной вариабельностью начала характеризуется вариант болезни С, при котором у 40% больных отмечается пролонгированная желтуха, исчезающая к 2-4 мес жизни, типична гепатоспленомегалия. Вариант D по клинической картине сходен с вариантом С, у больных часто наблюдаются миоклонические судороги.
Нарушение обмена гормонов.
Адреногенитальный синдром относится к группе наследственных нарушений биосинтеза стероидных гормонов. Известно несколько разновидностей наследственных дефицитов ферментов, обеспечивающих синтез стероидов. Ген стероид-21-гидроксилазы (СУР21В) локализован в коротком плече 6-й хромосомы. Частота дефицита 21-гидроксилазы – 1:5000 новорожденных. Недостаточность 21-гидроксилазы определяет до 90% всех случаев врожденной гиперплазии надпочечников. Известны два классических варианта этой болезни – сольтеряющая и простая вирильная форма. Другие формы встречаются значительно реже.
Сольтеряющая форма характеризуется полным дефицитом фермента и проявляется нарушением солевого обмена (дефицит минералокортикоидов). В патологический процесс вовлекается ренин-ангиотензинная система. У новорожденного отмечаются срыгивание, рвота, симптомы недостаточности периферического кровообращения, сонливость, потеря массы тела. Обезвоживание вызывает повышенную жажду. При биохимических исследованиях выявляются гиперкапиемия, гипонатриемия, ацидоз.
Простая вирильная форма характеризуется прогрессирующей вирилизацией, ускоренным соматическим развитием, повышенной экскрецией гормонов коры надпочечников. У новорожденных девочек при кариотипе 46,XX отмечается различная степень маскулинизации (от умеренной гипертрофии клитора до полного срастания губно-мошоночных складок с формированием мошонки и пениса). У мальчиков заболевание проявляется на 5-7-м году жизни преждевременным половым развитием.
ГЕННЫЕ БОЛЕЗНИ
Генные болезни – это разнообразная по клинической картине группе заболеваний, обусловленная мутациями единичных генов.
При генных болезнях наблюдаются два вида изменения белковых продуктов:
· болезни, связанные с качественными изменениями белковых молекул
· заболевания характеризующиеся количественными изменениями содержания нормального белка в клетке (повышенное, пониженное), что вызвано чаще всего мутациями функциональных генов.
Как и для любой группы заболеваний, классификация генных болезней условна и многокомпонентна. По меньшей мере, три разных принципа могут быть положены в основу классификации генных болезней: генетический, клинический, патогенетический. В соответствии с генетическим принципом классификации генные болезни можно подразделить на группы согласно типам наследования:
· аутосомно-доминантные,
· аутосомно-рецессивные,
· сцепленные с половыми хромосомами
Отнесение болезни к той или иной группе помогает врачу сориентироваться относительно ситуации в семье и определить вид медико-генетической помощи.
Аутосомно-доминантные заболевания
Известно более 3700 таких болезней. Как правило, они обусловлены дефектами структурных белков или нарушениями регуляции экспрессии (выраженности)генов.
Эти болезни поражают мужчин и женщин с одинаковой частотой. Исключение составляют аутосомные дефекты, наследование которых зависит от пола. Для аутосомно-доминантных болезней характерен фенотипический полиморфизм ( внутри одной семьи).
Синдром Марфана (СМ)
Синдром Марфана – наследственная доминантная болезнь соединительной ткани.
Причиной синдрома Марфана являются мутации в гене фибриллина (локализация в хромосоме 15q).
Наиболее специфичными для синдрома Марфана являются нарушения скелета, вывих хрусталика, сердечно-сосудистые изменения, эктазия твердой мозговой оболочки.
1. Мышечно-скелетная система: арахнодактилия, высокий рост, длинные конечности, деформация позвоночника (сколиоз, грудной лордоз, гиперкифоз), деформация передней стенки грудной клетки (вдавленная грудь, «куриная» грудь или оба варианта), ненормальная подвижность суставов (гиперподвижность, врожденные контрактуры или оба варианта), плоская стопа, высокое арковидное нёбо, недоразвитие вертлужной впадины, мышечная гипотония.
2. Глаза: вывих хрусталика, миопия, отслоение сетчатки, большая роговица, удлиненная ось глазного яблока, уплощение роговицы.
3. Сердечно-сосудистая система: аортальная регургитация, аневризма восходящей части аорты, расслоение аорты, митральная регургитация, застойные сердечные нарушения, пролапс митрального клапана, кальцификация митрального отверстия, аритмия.
4. Наружные покровы: паховые грыжи, атрофические стрии.
5. Легочная система: спонтанный пневмоторакс.
6. Нервная система: эктазия твердой мозговой оболочки, аномалии развития нервной системы.
При синдроме Марфана ростовые скачки и закрытие зон роста скелета наблюдаются на 2,4 года раньше у лиц мужского пола и на 2,2 года раньше у лиц женского пола. Рост взрослых мужчин равен в среднем 191 см, женщин – 175 см.
Частота синдрома Марфана в популяции равна 1:10 000- 1:15 000. Популяционных и этнических различий в частоте и клинической картине болезни не отмечено.
Нейрофиброматоз (болезнь Реклингхаузена).
Тяжелая многосистемная болезнь с аутосомно-доминантным типом наследования. Распространенность нейрофиброматоза I типа равна примерно 1:3500-5000 новорожденных, одинакова у обоих полов, у всех рас и этнических групп. Ген расположен на 17 хромосоме.
Симптоматика НФ разнообразна, в патологический процесс вовлекаются несколько систем. Диагноз НФ можно поставить при наличии у пациента не менее двух из перечисленных признаков, но при условии, что они не являются симптомами какой-нибудь другой болезни:
1) светло-коричневые пятна на коже; пигментные пятна появляются в детстве, и их число увеличивается с возрастом;
2) наличие двух и более нейрофибром любого типа или одной плексиформной нейрофибромы; их количество с возрастом увеличивается;
3) множественные, похожие на веснушки пигментные пятна в подмышечной ямке, паховой области, на других участках тела со складками;
4) костные изменения (дисплазия крыла крыловидной кости, врожденное искривление или утончение длинных трубчатых костей, ложный сустав);
5) глиома зрительного нерва; узелки Лиша (два и более) на радужной оболочке.
Лечение нейрофиброматоза I типа в основном хирургическое или симптоматическое. В настоящее время идет разработка патогенетической терапии (антифиброзные средства).
Серповидноклеточная анемия.
Характеризуется присутствием неправильных красных кровяных клеток (эритроцитов), устойчивой, серповидной формы. Ее наледование зависит от доминантного гена S, ответсвенного за синтез гемоглобина HbS. Симптомы:
-всегда наблюдается анемия, которая может привести к потере сознания, делает больного физически менее выносливым и может вызвать желтуху (связанную с чрезмерным распадом гемоглобина).
-первыми признаками серповидноклеточной анемии у младенца обычно являются опухание и болезненность кистей рук или стоп, слабость и искривление конечностей и иногда, несколько позднее, отказ от ходьбы.
-ребенок с серповидноклеточной анемией обычно выглядит бледным, возможно, слегка желтушным, но в остальных отношениях, как правило, здоров.
-у взрослых с серповидноклеточной анемией могут обнаруживаться симптомы хронической (постоянной или длительной) закупорки капилляров легких и почек, и может развиться хроническая легочная или почечная недостаточность. Эти два осложнения приводят к ранней смерти некоторых пациентов с серповидноклеточной анемией.
Патология зрения: катаракта и глаукома. Кактаракта – помутнение хрусталика. Глаукома – следствие повышенного внутриглазного давления. Оба заболевания приводят к слепоте, но в настоящее время излечиваются оперативным путем.
Патология скелета:брахидактилия – аномалия развития рук или ног, укорочение пальцев.
Полидактилиия – анатомическое отклонение, характеризующееся бо́льшим, чем в норме, количеством пальцев на руках или ногах у человека.
Синдактилия – проявляется в полном или неполном сращивании пальцев кисти или стопы в результате не наступившего их разъединения в процессе эмбрионального развития.
Ахондроплазия – общее заболевание костной системы: нарушение роста эпифизарных хрящей трубчатых костей, деформация основания черепа и носовых костей. Это приводит к развитию очень коротких конечностей при нормальном туловище и голове.
Источник
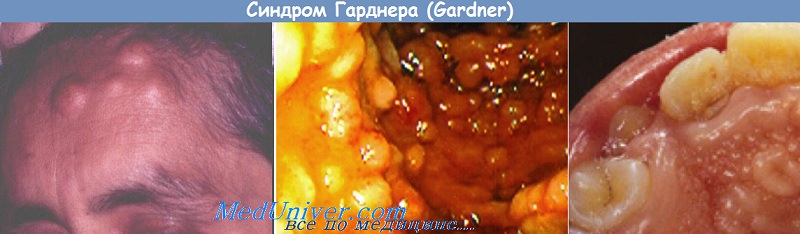
Гипердентия. Клейдокраниальный дизостоз. Синдром Гарднера.Гипердентия. Под гипердентией понимают избыточное количество молочных или постоянных зубов. Аномалия — следствие очаговой пролиферации развивающейся зубной пластинки. Её чаще наблюдают на верхней челюсти, чем на нижней (8:1), чаще у мужчин, чем у женщин (2:1). Гипердентию молочных зубов наблюдают реже (0,5%), чем постоянных (1%), и она чаще бывает односторонней. Чаще всего сверхкомплектный зуб располагается по средней линии между медиальными резцами. Обычно он имеет небольшие размеры, короткий корень и коническую коронку, суживающуюся по направлению к режущему краю. Однако иногда форма и размеры этого зуба бывают нормальными. Вторым по частоте сверхкомплектным зубом является верхний четвёртый моляр, который может быть нормально развитым или иметь небольшие размеры. Если четвёртый моляр растёт рядом с прорезавшимся третьим со стороны язычной или щёчной его поверхности, его называют парамоляром. Если же он располагается дистальнее третьего моляра, то правильнее его называть дистомоляром. Третьими по частоте сверхкомплектными зубами бывают нижние премоляры. Они обычно имеют ненормальное расположение (эктопическое прорезывание) из-за позднего прорезывания в зубном ряду. Прорезывание сверхкомплектного зуба может быть нарушено или не произойти вовсе. В ретенированных зубах часто развивается киста. Описано прорезывание сверхкомплектных зубов на десне, нёбе, верхнечелюстном бугре, в полости носа и стенке глазницы. Недостаточное пространство на альвеолярной дуге часто становится причиной прорезывания сверхкомплектного зуба на щёчной или язычной поверхности десны. Такие зубы обычно не несут функциональной нагрузки и часто воспаляются, становятся местом скапливания остатков пищи, нарушают прорезывание нормальных зубов, могут затруднить жевание и вызвать эстетический дискомфорт. Вообще сверхкомплектные зубы подлежат удалению для нормального роста и развития нормальных зубов и коррекции нарушений прикуса. Появление одного сверхкомплектного зуба можно наблюдать как спорадически, так оно может носить и семейный характер. Семейная гипердентия, по-видимому, связана с дефектом определённого гена, который ещё не идентифицирован. Наличие нескольких сверхкомплектных зубов обычно наблюдают при некоторых врождённых синдромах, например, при клейдокраниальном дизостозе и синдроме Гарднера, реже при синдроме Халлерманна-Штрайффа-Франсуа и ротопальцелицевом дизостозе. При выявлении сверхкомплектных зубов следует исключить эти синдромы. Клейдокраниальный дизостозКлейдокраниальный дизостоз — аномалия развития с аутосомно-доминантным типом наследования, связана с дефектом гена CBЕA1, локализующегося на хромосоме 6. В большинстве случаев аномалия имеет наследственный характер, но у 40% пациентов она бывает результатом спонтанной мутации. Клейдокраниальный дизостоз одинаково часто встречают среди мужчин и женщин и обычно обнаруживают в детском или подростковом возрасте. Клиническая картина характеризуется нарушением процесса окостенения ключицы и черепа в сочетании с поражением полости рта и длинных трубчатых костей. Отмечают задержку закрытия родничков, низкий рост, выдающиеся лобные бугры, малые размеры околоносовых пазух, недоразвитие верхней челюсти с узким нёбом, относительную прогнатию нижней челюсти. Голова по сравнению с коротким телом кажется непропорционально большой, шея длинная, плечи узкие и покатые. Ключицы могут отсутствовать или недоразвиты, что придаёт плечам чрезмерную подвижность, при которой становится возможным свести их перед грудной клеткой. Поражения полости рта значительны, особенно на панорамных рентгенограммах, которые позволяют диагностировать данную аномалию в раннем возрасте. Нёбо обычно высокое, аркообразное, узкое и иногда расщеплено. Молочные зубы долго не прорезываются. Имеются непрорезавшиеся сверхкомплектные зубы, особенно в области моляров и премоляров. Прорезывание постоянных зубов также задерживается. Постоянные зубы часто имеют короткие корни и лишены клеточного (вторичного) цемента, что может стать причиной нарушения прорезывания. Лечение комплексное и заключается в обнажении ретенированных зубов хирургическим путём с последующей коррекцией прикуса ортодонтом и ортопедом. Синдром ГарднераСиндром Гарднера — аномалия развития с аутосомно-доминантным типом наследования, обусловленная мутацией гена аденоматозного полипоза толстой кишки, локализующегося на хромосоме 5. Синдром характеризуется выраженными изменениями в челюстно-лицевой области, в частности гипердентией, ретенцией сверхкомплектных зубов, одонтомами и остеомами челюстей. Кроме того, у больных обнаруживают множественные эпидермальные и дермоидные кисты и полипоз кишечника. Остеомы обычно поражают кости мозгового и лицевого отделов черепа, особенно нижнюю челюсть, околоносовые пазухи, однако возможны также остеомы длинных трубчатых костей. На рентгенограммах часто выявляют несколько сверхкомплектных зубов, множественные одонтомы, остеомы, а также диффузные эностозы, обусловливающие матовое затемнение челюстей на рентгенограммах. При подкожном расположении эти медленнорастущие опухоли пальпируют в виде узелков каменистой плотности. Кожные кисты (эпидермоидные, дермоидные или сальные) пальпируют в виде узлов с гладкой поверхностью. Для синдрома Гарднера характерно частое образование липом, фибром, лейомиом или десмоидных опухолей. Наиболее серьёзным проявлением синдрома Гарднера служит полипоз толстой кишки. Полипы часто озлокачествляются, и к 40 годам почти у 100% больных развивается рак толстой кишки. При раннем выявлении орофациальных проявлений синдрома Гарднера больных консультируют у гастроэнтеролога. Не реже 1 раза в год им проводят исследование толстой кишки. Целесообразно выполнение профилактической колэктомии. Остеому лица, вызывающую неприемлемый для больного косметический дефект, удаляют хирургическим путём.
– Также рекомендуем “Гипоплазия эмали зуба. Врождённый сифилис. Флюороз.” Оглавление темы “Патология зубов.”: |
Источник
