Болевой синдром при невралгии тройничного


Невралгия тройничного нерва (болевой тик Труссо, болезнь Фозергиля, тригеминальная невралгия) – это довольно распространенное заболевание периферической нервной системы, основным признаком которого является приступообразная, очень интенсивная боль в зоне иннервации (соединения с центральной нервной системой) одной из ветвей тройничного нерва. Тройничный нерв является смешанным нервом, он осуществляет чувствительную иннервацию лица и двигательную иннервацию жевательных мышц.
Большое разнообразие факторов, лежащих в основе болезни, мучительные боли, социальная и трудовая дезадаптация, длительное медикаментозное лечение при несвоевременном обращении, – далеко не весь спектр причин, удерживающих эту проблему на верхушке рейтинга неврологических заболеваний. Симптомы невралгии тройничного нерва достаточно легко узнаваемы даже непрофессионалами, но назначить лечение под силу только специалисту. Расскажем об этом недуге в данной статье.
Причины невралгии тройничного нерва
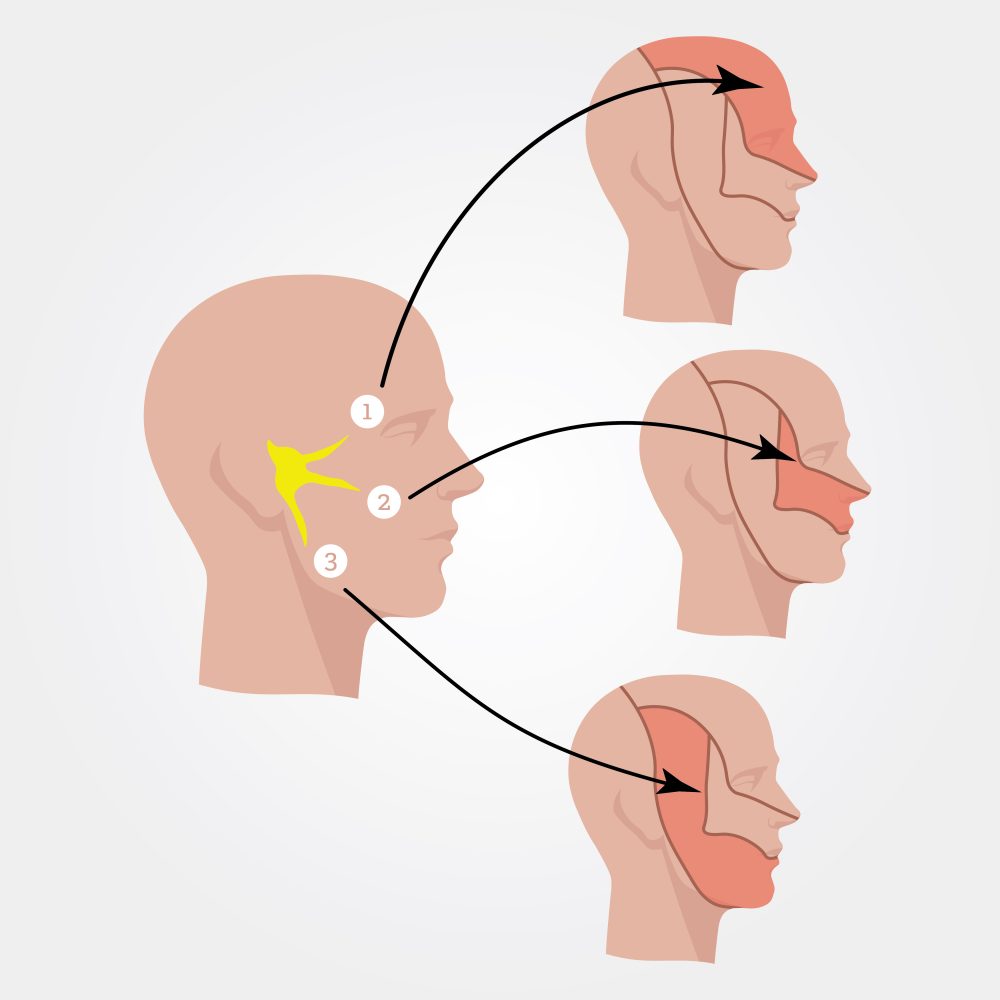 Зоны иннервации тройничного нерва.
Зоны иннервации тройничного нерва.
Тройничный нерв является 5-й парой черепно-мозговых нервов. У человека имеется два тройничных нерва: слева и справа; в основе заболевания лежит поражение его ветвей. Всего тройничный нерв имеет 3 основные ветви: глазной нерв, верхнечелюстной нерв, нижнечелюстной нерв, каждая из которых распадается на более мелкие веточки. Все они на своем пути следования к иннервируемым структурам проходят через определенные отверстия и каналы в костях черепа, где могут подвергаться сдавлению или раздражению. Основные причины этого можно систематизировать следующим образом:
- врожденное сужение отверстий и каналов по ходу ветвей;
- патологические изменения сосудов, расположенных рядом с нервом (аневризмы, или выпячивания стенок артерий, любые аномалии развития сосудов, атеросклероз) или их аномальное расположение (чаще верхней мозжечковой артерии);
- кистозно-слипчивые процессы в области разветвлений тройничного нерва как результат глазных, оториноларингологических, стоматологических заболеваний (воспаление пазух – фронтит, гайморит, этмоидит; одонтогенный периостит, пульпит, кариес, иридоциклит и др.);
- нарушение обмена веществ (сахарный диабет, подагра);
- хронические инфекционные заболевания (туберкулез, бруцеллез, сифилис, герпес);
- опухоли (любые, локализующиеся по ходу нерва);
- переохлаждения лица (сквозняк);
- травмы лица и черепа;
- рассеянный склероз;
- редко — стволовой инсульт.
Патологический процесс может затрагивать как весь нерв, так и отдельные его ветви. Чаще, конечно, встречается поражение одной ветви, но в большинстве случаев несвоевременное обращение приводит к прогрессированию болезни и вовлечению в патологический процесс всего нерва. В течении заболевания выделяют несколько стадий. На позднем этапе (третья стадия болезни) изменяется клиническая картина и значительно ухудшается прогноз относительно выздоровления. Установление причины заболевания в каждом конкретном случае позволяет наиболее эффективно подобрать лечение и соответственно ускорить исцеление.
Симптомы
Заболевание более характерно для людей среднего возраста, чаще диагностируется в 40-50 лет. Женский пол страдает чаще мужского. Чаще наблюдается поражение правого тройничного нерва (70% от всех случаев заболевания). Очень редко тригеминальная невралгия может быть двусторонней. Болезнь носит циклический характер, то есть периоды обострения сменяются периодами ремиссии. Обострения более характерны для осенне-весеннего периода. Все проявления недуга можно разделить на несколько групп: болевой синдром, двигательные и рефлекторные расстройства, вегетативно-трофические симптомы.
Болевой синдром
 Больных с невралгией тройничного нерва беспокоят приступы интенсивной боли в зоне иннервации пораженной ветви этого нерва.
Больных с невралгией тройничного нерва беспокоят приступы интенсивной боли в зоне иннервации пораженной ветви этого нерва.
Характер боли: боль приступообразная и очень интенсивная, мучительная, резкая, жгучая. Больные в момент приступа часто замирают и даже не шевелятся, сравнивают боль с прохождением электрического тока, прострелом. Длительность пароксизма от нескольких секунд до нескольких минут, однако в течение суток приступы могут повторяться до 300 (!) раз.
Локализация боли: боль может захватывать как зону иннервации одной из ветвей, так и весь нерв на одной стороне (правой или левой). Одной из особенностей заболевания является иррадиация (распространение) боли с одной ветви на другую с вовлечением всей половины лица. Чем длительнее существует заболевание, тем вероятнее распространение на другие ветви. Зоны локализации:
- глазной нерв: лоб, передняя волосистая часть головы, переносица, верхнее веко, глазное яблоко, внутренний угол глаза, слизистая оболочка верхней части носовой полости, лобная и решетчатая пазухи;
- верхнечелюстной нерв: верхняя часть щеки, нижнее веко, наружный угол глаза, верхняя челюсть и ее зубы, крыло носа, верхняя губа, гайморова (верхнечелюстная) пазуха, слизистая оболочка носовой полости;
- нижнечелюстной нерв: нижняя часть щеки, подбородок, нижняя челюсть и ее зубы, нижняя поверхность языка, нижняя губа, слизистые оболочки щек. Боль может отдавать в висок, затылок, шею. Иногда боль четко локализуется в области одного зуба, что побуждает больных идти на прием к стоматологу. Однако лечение этого зуба не устраняет боль.
Провокация боли: развитие болевого пароксизма можно вызвать прикосновением или легким надавливанием на так называемые курковые (триггерные) зоны. Эти зоны достаточно вариабельны у каждого конкретного больного. Чаще это внутренний угол глаза, спинка носа, бровь, носогубная складка, крыло носа, подбородок, угол рта, слизистая оболочка щеки или десны.Также провокация приступа возможна при надавливании на точки выхода ветвей на лицо: надглазничное, подглазничное, подбородочное отверстие. Боль также может вызываться разговором, жеванием, смехом, умыванием, бритьем, чисткой зубов, нанесением макияжа, даже дуновением ветра.
Поведение в момент приступа: больные не плачут, не кричат, а замирают, стараясь не двигаться, потирают зону боли.
Двигательные и рефлекторные расстройства:
- спазмы мышц лица (откуда и пошло название болезни «болевой тик»): во время болевого приступа развивается непроизвольное мышечное сокращение в круговой мышце глаза (блефароспазм), в жевательных мышцах (тризм), в других мышцах лица. Часто мышечные сокращения распространяются на всю половину лица;
- изменения рефлексов – надбровного, корнеального, нижнечелюстного, — что определяется при неврологическом осмотре.
Вегетативно-трофические симптомы: наблюдаются в момент приступа, на начальных стадиях выражены незначительно, при прогрессировании заболевания обязательно сопровождают болевой пароксизм:
- цвет кожи: локальная бледность или покраснение;
- изменения секреции желез: слезотечение, слюнотечение, насморк;
- поздние признаки: развиваются при длительном существовании заболевания. Могут быть отеки лица, сальность кожи или ее сухость, выпадение ресниц.
В позднюю стадию заболевания происходит формирование очага патологической болевой активности в зрительном бугре (таламусе) в головном мозге. Это приводит к изменению характера и локализации боли. Устранение причины заболевания в этом случае уже не приводит к выздоровлению. Отличительные особенности этого этапа заболевания следующие:
- боль распространяется на всю половину лица с начала пароксизма;
- к появлению боли приводит прикосновение к любому участку лица;
- к болевому пароксизму может приводить даже воспоминание о нем;
- боль может возникать в ответ на действие таких раздражителей, как яркий свет, громкий звук;
- боли постепенно утрачивают свой приступообразный характер и становятся постоянными;
- усиливаются вегетативно-трофические расстройства.
Диагностика

Основная роль в установлении диагноза принадлежит тщательно собранным жалобам и анамнезу заболевания. При неврологическом осмотре возможно выявление участков снижения или повышения чувствительности на лице, а также изменения следующих рефлексов:
- надбровного — то есть смыкания глаз при поколачивании по внутреннему краю надбровной дуги;
- корнеального — то есть эффекта смыкания глаз в ответ на внешние раздражители;
- нижнечелюстного — то есть сокращения жевательной и височной мышц при постукивании по нижней челюсти).
В период ремиссии неврологический осмотр может не выявить патологии. Для поиска причины невралгии больному может быть показана магнитно-резонансная томография (МРТ), однако она не всегда выявляет истину.
Лечение
К основным методам лечения невралгии тройничного нерва относят:
- медикаментозное;
- физиотерапевтическое;
- оперативное лечение.
Главным препаратом при медикаментозном лечении остается карбамазепин (тегретол). Он применяется в лечении данного заболевания с 1962г. Применяется по особой схеме: начальная доза составляет 200-400мг/сутки,  постепенно доза увеличивается и доводится до 1000-1200мг/сутки в несколько приемов. По достижении клинического эффекта (прекращение болевых атак) препарат в поддерживающей дозе применяется длительно для предотвращения возникновения приступов, затем доза также ступенчато снижается. Иногда больному приходится принимать препарат 6 месяцев и более. В настоящее время также применяют окскарбазепин (трилептал), который имеет тот же механизм действия, что и карбамазепин, но лучше переносится.
постепенно доза увеличивается и доводится до 1000-1200мг/сутки в несколько приемов. По достижении клинического эффекта (прекращение болевых атак) препарат в поддерживающей дозе применяется длительно для предотвращения возникновения приступов, затем доза также ступенчато снижается. Иногда больному приходится принимать препарат 6 месяцев и более. В настоящее время также применяют окскарбазепин (трилептал), который имеет тот же механизм действия, что и карбамазепин, но лучше переносится.
Кроме карбамазепина, с целью купирования болевого синдрома используются баклофен по 5-10мг 3р/д (препарат тоже следует отменять постепенно), амитриптилин 25-100мг/сутки. Из новых препаратов, синтезированных в последние десятилетия, применяется габапентин (габагамма, тебантин). При лечении габапентином также необходимо титрование дозы до достижения клинически эффективной (начальная доза обычно составляет 300 мг 3 р/д, а эффективная составляет 900-3600 мг/сутки), с последующим ступенчатым снижением вплоть до отмены препарата. С целью купирования тяжелого обострения могут применяться натрия оксибутират или диазепам внутривенно. В комплексной терапии используются никотиновая кислота, трентал, кавинтон, фенибут, пантогам, глицин, витамины группы В (мильгамма, нейрорубин).
Физиотерапевтическое лечение довольно разнообразно. Могут использоваться диадинамические токи, электрофорез с новокаином, ультрафонофорез с гидрокортизоном, иглорефлексотерапия, лазеротерапия. Физиотерапевтические методики применяются только в комплексе с медикаментозным лечением для достижения более быстрого и качественного эффекта.
При отсутствии эффекта от консервативного лечения, а также в случаях, когда тригеминальная невралгия вызвана сдавлением корешка анатомическим образованием, применяются хирургические методы лечения:
- если причиной сдавления является патологически измененный сосуд, то производится микроваскулярная декомпрессия. Суть операции заключается в разделении сосуда и нерва с применением микрохирургической техники. Эта операция имеет высокую эффективность, но весьма травматична;
- чрескожная стереотаксическая ризотомия: производится разрушение корешка нерва с применением электрического тока, подводимого к нерву с помощью иглы в виде электрода;
- чрескожная баллонная компрессия: прекращение болевой импульсации по нерву путем сдавления его волокон с помощью баллончика, подводимого к нерву с помощью катетера;
- глицериновые уколы: разрушение нерва с помощью инъекций глицерина в места разветвления нерва;
- разрушения нерва с использованием ионизирующего излучения: неинвазивная методика с применением облучения;
- радиочастотная абляция: разрушение нервных волокон с помощью высокой температуры;
- если причиной стал опухолевый процесс, то, конечно, на первый план выходит удаление опухоли.
Характерной особенностью всех хирургических методов является более выраженный эффект при раннем их проведении. Т.е. чем раньше проведена та или иная операция, тем выше вероятность излечения. Также следует иметь ввиду, что исчезновение болевых приступов происходит не сразу после хирургического лечения, а несколько отдаленно (сроки зависят от длительности заболевания, обширности процесса и вида оперативного вмешательства). Поэтому всем пациентам с невралгией тройничного нерва необходимо своевременное обращение к врачу. Ранее использовалась методика инъекций этилового спирта в места разветвления нерва. Такое лечение зачастую давало временный эффект, имело высокую частоту осложнений. С регенерацией нерва боли возобновлялись, поэтому на сегодняшний день такой метод лечения практически не применяется.
Профилактика
Конечно, повлиять на все вероятные причины возникновения заболевания не представляется возможным (например, врожденная узость каналов не может быть изменена). Однако можно предотвратить многие факторы развития этого заболевания:
- избегать переохлаждений лица;
- своевременно лечить заболевания, которые могут стать причиной тригеминальной невралгии (сахарный диабет, атеросклероз, кариес, гайморит, фронтит, герпетическая инфекция, туберкулез и т.д.);
- профилактика травм головы.
Также следует учитывать, что к методам вторичной профилактики (т.е. когда однажды заболевание уже проявило себя) относят качественное, полноценное и вовремя проведенное лечение.
Видео версия статьи:
Телеканал ТВЦ, передача «Врачи» на тему «Невралгия тройничного нерва»
Источник
Внимание! Самолечение может быть опасным для вашего здоровья.
Любая болезнь в большей или меньшей степени является причиной дискомфорта. Однако существуют заболевания, которые полностью лишают человека возможности жить обычной жизнью и приносят нестерпимые мучения. Невралгия тройничного нерва одна из таких патологий. Течение данной болезни характеризуется регулярными приступами сильнейшей боли, которая не позволяет человеку полноценно трудиться, отдыхать и даже может стать причиной панических атак и депрессии.

Что такое невралгия тройничного нерва
Это хроническое заболевание, обусловленное раздражением тройничного нерва. Тройничный нерв является 5 парой нервов черепа, он отвечает за иннервацию глазных яблок, век, носа и губ. Раздражение по ходу тройничного нерва может вызываться сдавливанием или воспалительным процессом в области нервных корешков.
Виды заболевания
Классификация патологического процесса зависит от ряда факторов.
В зависимости от причин болезни:
- первичная невралгия (или идиопатическая) – возникает в том случае, если нет возможных причин для развития патологии;
- симптоматическая невралгия – возникает вследствие сопутствующего заболевания (опухоль головного мозга, воспаление нерва, патологические изменения сосудов).
В зависимости от происхождения болевого синдрома:
- невралгия тройничного нерва центрального генеза. Данная форма патологии протекает наподобие локализованной эпилепсии, которая возникает вследствие воздействия на ядро тройничного нерва;
- невралгия тройничного нерва периферического генеза – в данном случае болевой синдром является последствием разрушения корешков нервов.
Причины
Заболевание наиболее часто поражает людей после 50 лет, но зафиксированы случаи проявления патологии у маленьких детей. Наиболее подвержены невралгии лица женского пола. В настоящее время невралгией тройничного нерва страдает почти 1 миллион человек.
Какие причины могут привести к развитию заболевания:
- Травмы головы.
- Опухоли головного мозга.
- Аневризма сосудов.
- Врожденные пороки развития сосудов.
- Тоннельный синдром (сужение костных каналов).
- Рассеянный склероз.
- Неправильный прикус.
- Инфекционно-воспалительные процессы (синусит, менингит, энцефалит, герпетическая инфекция).
- Переохлаждение.
- Частые стоматологические процедуры могут вызвать травмирование нерва.
- Частые инфекции верхних дыхательных путей.
- Наличие в анамнезе хронических заболеваний эндокринной, нервной и сосудистой систем.

Кроме того, выделяют следующие провоцирующие факторы для возникновения приступа боли:
- касание кожи лица;
- контакт с водой во время мытья лица;
- чистка зубов;
- активность мимических мышц во время разговора или улыбки;
- бритье лица;
- удар по лицу;
- метеозависимость;
- посещение стоматолога.
Нередко бывает такое, что человек, боясь спровоцировать новый приступ, игнорирует соблюдение гигиенических процедур и прекращает общение с окружающими.
К группе риска относят следующие категории населения:
- люди, подверженные частому воздействию низких температур;
- со склонностью к перееданию, вредным привычкам;
- с травмами головы в прошлом;
- со склонностью к частым аллергическим реакциям.
Как проявляется недуг: симптомы, признаки
В первое время заболевание протекает незаметно, без явных признаков. Однако со временем симптомы заболевания проявляются в полной мере. Наиболее характерный признак невралгии тройничного нерва – болевой синдром, причем пациент всегда может установить точный триггер, вызывающий приступ.
Какие особенности присущи болевым ощущениям при невралгии:
- Локализация боли. Болевые ощущения всегда расположены только с одной стороны головы в области глаз, губ, десен, челюсти. Нередки случаи, когда пациент обращается в первую очередь к стоматологу, т. к. боль распространяется по ротовой полости.
- Интенсивность. Во время приступа пациент испытывает сильнейшую боль, носящую жгучий, распирающий характер. Болевые ощущения настолько интенсивны, что человек теряет контроль и самообладание, не замечает никого и ничего, мечется, пытаясь принять удобное положение. Кроме того, на лице появляется страдальческая гримаса, наблюдается слезотечение, слюнотечение и выделение слизи из носа.
- Цикличность приступов. Боль во время приступа то усиливается, то утихает. Безболевой период длится в течение нескольких минут, затем боль вновь нарастает.
Еще одна характерная особенность невралгии тройничного нерва заключается в том, что для возникновения приступа боли достаточно легкого и незначительного воздействия на болевые зоны. Однако же при сильном нажатии на область иннервации тройничного нерва болевого синдрома обычно не наблюдается.
Помимо болевого синдрома для невралгии тройничного нерва выделяют следующие клинические признаки:
- во время приступа наблюдается повышенное потоотделение и подергивание мышц лица;
- повышенная чувствительность кожи или, наоборот, онемение в области иннервации тройничного нерва;
- покраснение белков глаз и кожных покровов;
- в наиболее тяжелых случаях: ассиметрия лица, повышение температуры тела, тремор, потеря сознания;
- в период ремиссии отсутствует неврологическая симптоматика.

Диагностика
Невралгия тройничного нерва – это весьма тяжелое заболевание, поэтому специалисты часто испытывают трудности в правильной постановке диагноза. Для наиболее корректной дифференциальной диагностики нужны консультации нейрохирурга, невролога, лора и стоматолога.
Наиболее точно установить диагноз помогут современные инструментальные методы обследования.
МР-ангиография
Данное исследование эффективно для выявления аневризмы сосудов или иных сосудистых патологий. Суть методики позволяет получить четкое трехмерное изображение кровеносных сосудов. Иногда для более точных данных во время исследования применяется контрастное вещество.
МРТ головного мозга
Данный способ наиболее информативен для диагностики симптоматической невралгии тройничного нерва. МРТ головного мозга позволяет получить объемное изображение таких изменений, как новообразования головного мозга, признаки рассеянного склероза, саркоидоз, инсульт. Кроме того, МРТ позволяет выявить очаги разрушения тройничного нерва.
КТ черепа
Компьютерная томография назначается в случае необходимости осмотра костных каналов черепных нервов. Также данный метод обследования дает возможность составить план операции при необходимости хирургического вмешательства.
Кроме вышеперечисленных способов исследования, диагностика включает в себя сбор анамнеза и жалоб пациента. Обязательно назначаются анализы крови и мочи для выявления инфекционно-воспалительных процессов и хронических заболеваний.
К дополнительным методам диагностики относят:
- РЭГ (реоэнцефалография) – исследование, помогающее изучить состояние сосудов головного мозга, а также их кровоток.
- Электромиография – данный метод диагностики дает информацию о состоянии и работе мышечной и нервной систем.
Методы лечения
Для лечения данной патологии применяется как консервативная терапия, так и хирургические методы. Успех лечения во многом зависит от правильно подобранных лекарственных средств и их дозировки, а также от вовремя принятого решения об операции.
Медикаментозное
Суть лекарственной терапии заключается в назначении препаратов нескольких групп.
К ним относят:
- Противоэпилептические препараты. Наиболее часто из этой группы препаратов назначают карбамазепин, ламотриджин. Противосудорожные средства весьма эффективно предотвращают болевой приступ, однако имеют ряд недостатков. Во-первых, вызывают побочные эффекты (сонливость, вялость, головокружение, тошнота). Во-вторых, возможно развитие привыкания к препарату и, соответственно, отсутствие должного эффекта.
- Спазмолитики и миорелаксанты. Данные препараты помогают снять мышечное напряжение и обладают болеутоляющим действием.
- Антидепрессанты используются в совокупности с противосудорожными средствами.
- Нестероидные противовоспалительные препараты также обладают обезболивающим эффектом. Кроме того, они необходимы для лечения сопутствующих воспалительных процессов.
- Для нормализации обменных процессов рекомендовано назначение антиоксидантов и ноотропных препаратов.
- Мультивитаминные комплексы, в особенности витамины группы В. Научно доказано положительное влияние приема витаминных комплексов при обострении невралгии. Витамины группы В ускоряют процессы регенерации нерва, а также обладают анальгезирующим действием.
- Антибиотики и противовирусные препараты применяются в качестве комплексной терапии для устранения причин невралгии.
Также консервативная терапия включает применение спиртовых блокад нерва. Суть методики заключается в введении 80%-ого этилового спирта в пораженную ветвь нерва. Нередко этанол соединяют с новокаином. Метод позволяет избавиться от болевого синдрома, однако эффект непродолжителен. Кроме того, вероятно развитие осложнений. Например, травмирование тройничного нерва, кровотечение, гематома в месте прокола.
При невозможности применения фармацевтических препаратов и проведения операции применяется введение ботулинического токсина А типа. Препарат вводится подкожно, оказывая местный терапевтический эффект. Методика дает успешный результат, однако используется редко из-за риска осложнений (например, паралич лицевого нерва).
Физиотерапевтическое
Физиотерапия зарекомендовала себя как действенный метод лечения во время ремиссии болезни.
Наиболее распространены следующие процедуры:
- лазеротерапия – суть методики заключается в воздействии лазерного излучения на кожу лица в области иннервации тройничного нерва;
- аппликации с парафином;
- иглорефлексотерапия;
- электрофорез;
- ультрафорез;
- электромагнитная терапия;
- ультразвуковая терапия;
- плазмоферез;
- гемосорбция;
- массаж и ЛФК;
- диадинамическая терапия.
Оперативное
Хирургическое лечение показано в случае прогрессирования патологии, когда другие методы больше не действуют.

Какие методы оперативной терапии применяют:
- Васкулярная декомпрессия. На сегодняшний день это самый эффективный метод лечения истинной невралгии тройничного нерва. Суть операции заключается в устранении сдавливания тройничного нерва сосудами. Для этого между пораженной областью и сосудом помещается специальная прокладка. Операция не имеет противопоказаний, за исключением тяжелых сопутствующих заболеваний.
- Стереотаксическая радиохирургия. Данный способ относится к малоинвазивным процедурам, т. е. он бескровен, не требует швов и длительной реабилитации. Суть методики заключается в следующем: корешок тройничного нерва дистанционно облучают ионизирующим излучением. Минус процедуры состоит в том, что она не всегда эффективна и оставляет вероятность рецидива болезни.
- Радиочастотная деструкция. Данный метод также не требует разрезов и швов. Эффект достигается путем термокоагуляции. Для проведения данной процедуры на место воздействия накладывается электрод, который вызывает нагревание тканей и деструкцию корешка тройничного нерва. Данная процедура обладает следующими преимуществами: не имеет противопоказаний и осложнений, во время проведения вмешательства есть возможность контролировать силу тока и нагревание тканей, а также обладает долгосрочным эффектом.
- Нейроэкзерез, т. е. удаление части нерва.
- Удаление тройничного нерва. Используется как крайняя мера, т. к. метод имеет множество осложнений, среди них – нарушение работы мимических мышц.
- Нейростимуляция коры головного мозга. Это один из новейших способов лечения невралгии тройничного нерва. Суть процедуры заключается в помещении электрода на область коры головного мозга под кости черепа. Данный электрод стимулирует мозговой кровоток, тем самым купируя болевой синдром.
Также для успешного лечения невралгии крайне важно устранить первопричину заболевания. При необходимости специалисты назначат лечение сопутствующих патологий.
Народная медицина
Народные средства послужат неплохим дополнением к вышеперечисленным методам лечения. Однако не стоит увлекаться нетрадиционной медициной, т. к. это может стать причиной тяжелой запущенности заболевания.
Вот некоторые способы, помогающие быстро снять болевой приступ в домашних условиях:
- Травяной отвар. 200 г свежей измельченной мяты соединить со 100 г корня валерианы, также добавить 100 г сухих цветков ромашки. Залить смесь 1 л воды, прокипятить 20 минут. Далее настой остудить и процедить. Принимать 3 раза в день по столовой ложке, желательно после приема пищи.
- Настой из лопуха и ромашки. Смешать по 200 г сухого сырья, залить 1 л воды и прокипятить в течение 20 минут. Остудить, процедить и дать настояться в течение суток. Принимать по 1 столовой ложке 3 раза в день. Кроме того, данным настоем можно полоскать рот во время очередного приступа боли.
- Настой из корней алтея. 1 столовую ложку корней алтея залить 0,5 л кипятка и дать настояться в течении 12 часов. Смочить полученным настоем марлю и приложить к проблемной области. Держать в течении 2 часов. Для усиления эффекта рекомендуется надеть на голову теплый шерстяной платок.
- Справиться с болью помогут эфирные масла. Для лечения невралгии самым лучшим средством является эфирное пихтовое масло. Как его применять? Несколько капель масла смешать с 1 чайной ложкой теплой воды. Затем полученной смесью смочить кусочек ватки и втереть его в проблемную область. Кроме масла пихты можно использовать эфирные масла лаванды, сосны, мяты, эвкалипта, можжевельника и бергамота. При их использовании следует соблюдать меры предосторожности, т. к. эфирные масла могут привести к сильным ожогам на коже.
- Сок алоэ известен своими лечебными свойствами. Для лечения невралгии тройничного нерва используется только свежевыжатый сок из листьев растения. Сок принимают по 1 чайной ложке 4 раза в день перед приемом пищи. Желательно использовать сырье от молодого растения.
- Весьма эффективным методом купирования приступа будет использование горячих мешочков. Для этого мешочек из натуральной ткани необходимо заполнить горячей солью или крупой. Затем приложить его к проблемному месту до исчезновения болевых ощущений.
- По тому же принципу используется горячее куриное яйцо. Для этого сваренное вкрутую яйцо разрезают на две части и прикладывают к области дискомфорта желтком вниз.
- Компресс из листьев герани. Это достаточно простой и быстрый метод купирования приступа. Необходимо измельчить несколько листьев герани до состояния кашицы и нанести на больные места на несколько часов.
- Черная редька является действенным средством снятия неврологической боли. Необходимо применять ее следующим образом. Выдавить несколько капель черной редьки, смешать с небольшим количеством оливкового масла и нанести на область иннервации тройничного нерва. Для большей эффективности рекомендуется добавить пару капель масла лаванды или пихты.
- Настойка из березовых почек. 4 столовые ложки березовых почек залить 0,5 л водки. Дать настояться 2 недели, а затем использовать в качестве примочек. Настойка обязательно должна храниться в темном месте.
- Настойка из листьев малины. Сухое сырье смешать с водкой или спиртом в соотношении 1:3. Настаивать в течение недели. Принимать по 30 капель один раз в день после еды. Курс лечения должен составлять 1 месяц.
- Чесночная настойка. 1 зубчик чеснока измельчить и залить 1 стаканом водки. Дать настояться 7 дней. Втирать в область дискомфорта несколько раз в день.
- Также облегчить состояние помогут горячие ванны. Достаточно просто заполнить ванну горячей водой и полежать в ней полчаса. Для усиления эффекта рекомендуется добавить несколько капель эфирного масла бергамота или иланг-иланга.
- Для профилактики приступов в ночное время перед сном можно выпить горячий чай из ромашки и мяты с медом.
Также не стоит забывать про лечебную гимнастику.
Выполняется она следующим образом:
- Необходимо сесть перед зеркалом в удобной позе.
- Совершать вращения головы по часовой стрелке в течение 1 минуты. Затем выполнять вращения против часовой стрелки также в течение 1 минуты. Движения ни в коем случае не должны быть резкими.
- Выполнять наклоны головы поочередно к правому и левому плечу в течении 5 минут.
- Набрать в рот воздух и плавно выдохнуть его через сложенные трубочкой губы.
- Втягивать щеки и находиться в таком положении 3 секунды. Выполнять 5-6 раз.
- Крепко зажмуривать и широко открывать глаза.
Не стоит исключать соблюдение диеты при наличии невралгии тройничного нерва. Из рациона рекомендуется убрать острые продукты с большим количеством специй, маринады, соления и алкоголь.
Как и любой метод лечения, все вышеперечисленные способы имеют противопоказания и побочные эффекты. Чтобы избежать осложнений, перед их применением необходимо проконсультировать со своим лечащим врачом.
Какие могут быть осложнения
Отсутствие лечения и неправильно подобранная терапия могут стать причиной тяжелых последствий, таких, как:
- парез лицевых мышц;
- нарушение мимики лица;
- хроническая бессонница;
- потеря чувствительности вкусовых рецепторов;
- потеря слуха;
- депрессия и нервная анорексия;
- изменение поведения: замкнутость, отстраненность от социума, потеря работоспособности.
Профилактика
Невралгию тройничного нерва гораздо легче предупредить, чем вылечить.
Для этого достаточно выполнять следующие меры профилактики:
- не запускать воспалительные процессы (гайморит, синусит и другие инфекции);
- регулярно посещать стоматолога и своевременно лечить зубы;
- не допускать переохлаждения, сквозняков и травм головы;
- вести активный образ жизни, заниматься физкультурой;
- ежедневно совершать прогулки на свежем воздухе;
- закаляться;
- ограничить вредные привычки;
- нормализовать режим дня;
- избегать стрессов и нервных перенапряжений.
Видео по теме
Источник
