Болевой синдром у новорожденного после родов


Болевой синдром у новорожденных и детей раннего возраста. Критерии диагностики, возможности лечения НГМУ, кафедра педиатрии и неонатологии Андрюшина Ирина Владимировна

БОЛЬ это неприятный чувствительный и эмоциональный опыт, возникший вследствие настоящего или бывшего повреждения тканей, или связанный с уже бывшими неприятными ощущениями (Международная ассоциация исследования боли, 1979)

Исторические сведения Гиппократ: новорожденные более чувствительны к боли чем взрослые и более старшие дети; Гален (130 -200 н. э. ): центром всех ощущений является мозг, который имеет связь с мягкими нервами (чувствительная функция), жесткими нервами (моторная функция) и специальными нервами (болевые ощущения). Плач новорожденного обусловлен болью; 16 -20 столетие: развитие взрослой и детской анестезиологии и общего обезболивания; Чарльз Дарвин (1872): охарактеризовал реакцию новорожденного на боль как одну из основных и первых эмоций младенца, направленных на самосохранение и выживание; Ещё в 70 -80 -х гг. 20 века применяли минимальную анестезию при операциях у новорожденных, не обезболивали проводимые манипуляции 21 век: более углубленные физиологические и клинические исследования боли, развитие хирургии и ИТ новорожденных, новый взгляд на боль, новые направления и перспективы лечения боли.

Революционеры Работы Anand и соавт. показали, что у недоношенных новорожденных после хирургического вмешательства с минимальной анестезией возникали более сильные ответные реакции ( катехоламинов, глюкагона, кс), у них наблюдалось больше послеоперационных осложнений, выше оказывалась смертность по сравнению с группой новорожденных, получивших полную анестезию. (Pain and its effects in the human neonate and fetus. 1987, NEJM. Landmark seminar paper) Mc. Crath и Unruh доказали, что незрелость новорожденных касается не их способности переживать боль, а исключительно неспособности сигнализировать о ней взрослым (Mc. Grath P. J. , Johnson G. , Goodman J. T. A Behavioral Scale for Rating Postoperative Pain in Children // Advances in Pain Researchand Therapy. — New York, NY: Raven Press, 1985. — Vol. 9. )

Этапы формирования болевой чувствительности у плода и новорожденных Срок Характеристика гестации, недели 6 Формируются межнейрональные связи между клет ками дорсальных рогов мозгового ствола 8 14 Начинается синтез большинства нейропептидов и дру гих веществ, являющихся нейротрансмиттерами боли 18 Отмечаются изменения мозгового кровотока в ответ на инвазивные манипуляции. В ответ на боль плод отвечает увеличением концентрации норадреналина, кортизола 24 Окончательно сформированы все болевые рецепторы и развиты все синаптические связи в коре головного мозга 28 30 Завершение формирования ноцицептивной системы

Особенности боли у новорожденного Неспособность локализовать боль – любое местное повреждение (боль) носит генерализованный характер её распространения Период ощущения боли у новорожденного ребенка составляет 30 -90 мин. , в то время как у взрослого – 510 мин. ; любое дотрагивание до ребенка в этот период может «симулировать» бывшее болевое раздражение Незрелая нервная система не способна к продолжительному сопротивлению к стрессу; если новорожденный не проявляет реакции на стресс, это еще не означает, что ему не больно У недоношенных детей все болевые реакции выражены сильнее, но «видны» гораздо меньше, нежели у доношенных новорожденных Болевой порог в верхних конечностях выше, чем в нижних (забор крови из пятки!!!)

Последствия боли и стресса у новорожденных (Mathew P. , Mathew J. , 2003) Ближайшие эффекты Отсроченные эффекты Отдаленные последствия Возбуждение Повышение катаболизма Память о боли Страх Изменение иммунного статуса Задержка выздоровления Задержка развития Нарушения сна и бодрствования Повышение потребления кислорода Нарушение эмоциональных связей Нарушения вентиляционно Повышение смертности? перфузионных отношений Уменьшение потребления нутриентов Внутрижелудочковые кровоизлияния, ПВЛ? Измененный ответ на последующую боль

Частота «интенсивных вмешательств» в неонатологии Здоровый доношенный младенец: забор крови на анализы, включая неонатальный скрининг, в/м викасол, вакцинация На долю недоношенного ребенка, который нуждается в лечении в отделении ИТ, 30% суточного времени приходится на манипуляции и процедуры (!) (K. M. Horns, 1998): это выражается 132 контактами с ребенком за 24 часа; частота манипуляций – 5. 5 раз/час. ; средняя продолжительность манипуляции 14 -20 мин. /час; на долю сестринских манипуляций приходится около 80% всех вмешательств Новорожденный, родившийся до 28 нед. гестационного возраста, во время госпитализации подвергается более 700 различным процедурам и манипуляциям! (F. L. Porter et al. , 1999)

Закон и профессиональная этика Основы законодательства Российской Федерации об охране здоровья граждан Раздел VI. ПРАВА ГРАЖДАН ПРИ ОКАЗАНИИ МЕДИКО СОЦИАЛЬНОЙ ПОМОЩИ При обращении за медицинской помощью и ее получении пациент имеет право на: … 5) облегчение боли, связанной с заболеванием и (или) медицинским вмешательством, доступными способами и средствами; … «…Оценка и лечение болевого синдрома – важные составные педиатрической практики, и отказ обеспечить адекватную анальгезию представляет собой неэтичное и непрофессиональное поведение» (Этика управления болью у новорожденных и старших детей. Walco GA, Cassidy RC, Schechter NL, NEJM, 1994: 331(8): 541 43)

Способы оценки боли (шкалы) 0 -2 года Шкала Показатели PIPP Гестационный возраст, поведение, ЧСС, Sp. O 2, выраже ние лица NIPS Выражение лица, движения конечностей, крик, дыхание DAN Выражение лица, плач, движения конечностей DSVNI Выражение лица, движения конечностей, цвет кожи, ЧСС, АД, Sp. O 2 CRIES Крик, потребность в О 2, ЧСС, АД, выражение лица, сон
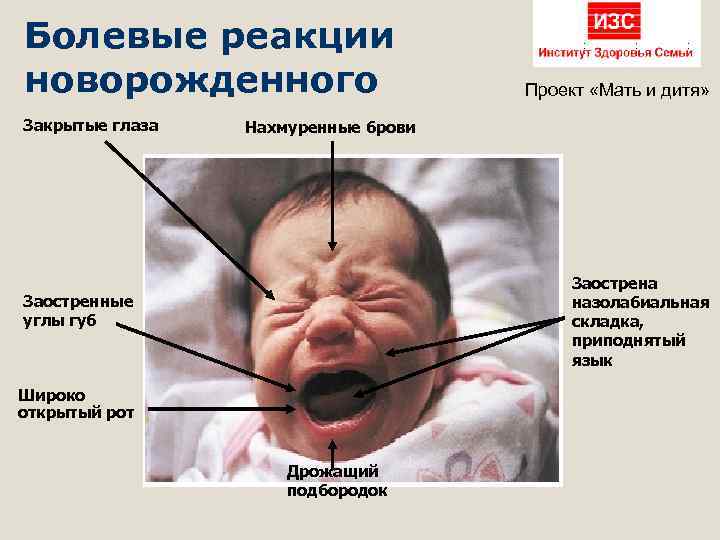
Болевые реакции новорожденного Закрытые глаза Проект «Мать и дитя» Нахмуренные брови Заострена назолабиальная складка, приподнятый язык Заостренные углы губ Широко открытый рот Дрожащий подбородок

Шкала DAN – оценка острой боли у новорожденных (Douleur Aigue du Nouuveau-ne, 1997) Выражение лица • Спокойное (0) • Хнычет, закрывает и открывает глаза(1) • Сильное зажмуривание глаз, насупливание бровей, носогубная складка: умеренная, эпизодически(2), умеренная(3), выраженная, постоянная(4) Движение конечностей • Спокойные, довольно плавные(0) • Педалирование, вытягивание и напряжение ног, растопыривание пальцев, хаотичные движение рук: умеренные, эпизодические(2), умеренные (3), выраженные, постоянные(4) Плач • Не кричит(0) • Периодические стоны; для интубированного ребенка –беспокойные взгляды(1) • Периодический плач; для интубированного ребенкажестикуляции, характерные для периодического плача(2) • Длительный плач; для интубированного ребенкажестикуляции, характерные для длительного плача(3)

Методы профилактики боли Создать чувство «удобства и безопасности» ребенку Ограничение количества пункций, уколов и т. п. Использование центральных катетеров Обеспечение адекватной премедикации перед инвазивными процедурами Применение соответствующего оборудования (маленькие иглы, автоматические ланцеты и т. п. ) Бережное удаление пластыря, отказ от его использования Болезненные процедуры должен осуществлять наиболее подготовленный персонал Обучение медицинских сестер, создание сестринских протоколов «обеспечения комфорта пациента» Поощрять родителей находиться рядом с ребенком, ухаживать за ним

Лечение боли у новорожденных Анальгезия – состояние, при котором восприятие ноцицептивных стимулов не интерпретируется как боль Методы купирования боли: Нефармакологические Фармакологические

Лечение боли у новорожденных детей Немедикаментозные средства: Могут использоваться как дополнительные средства или в отдельности для обезболивания при «малых процедурах» : ◦ катетеризации периферических сосудов ◦ забора крови их пятки или пальца ◦ вакцинации ◦ в/м введение витамина К и др. Пероральный концентрированный раствор сахарозы Сосание груди, пустышки Покачивание, поглаживание ребенка



Немедикаментозные средства: Пероральный концентрированный (25%) раствор сахарозы: ◦ сладкий раствор снижает боль, возможно, активируя эндогенные опиоиды (этот эффект снимается введением антагонистов опиоидов) Использование эффекта сосания: Одновременное использование обоих средств улучшает обезболивающий эффект (R. Carbajal et al. , 1999) ◦ cосание является мощным доминирующим сенсорным «раздражителем» для новорожденного ребенка, «притупляющим» восприятие боли; ◦ cосание пальца (пустышки)увеличивает возможность ребенка самостоятельно регулировать восприятие боли, отдавая “предпочтение” процессу сосания, как более приятному роду занятия (сосание, не связанное с приемом пищи, улучшает процессы ауторегуляции)
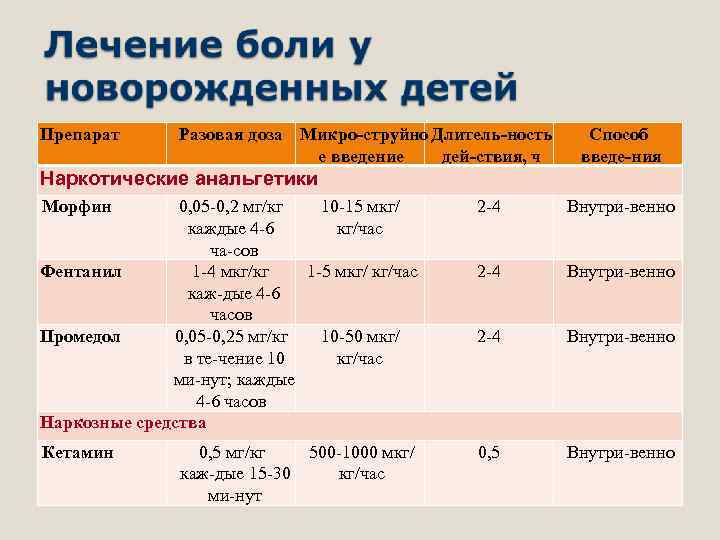
Препарат Разовая доза Микро струйно Длитель ность е введение дей ствия, ч Способ введе ния Наркотические анальгетики Морфин 0, 05 0, 2 мг/кг 10 15 мкг/ каждые 4 6 кг/час ча сов Фентанил 1 4 мкг/кг 1 5 мкг/ кг/час каж дые 4 6 часов Промедол 0, 05 0, 25 мг/кг 10 50 мкг/ в те чение 10 кг/час ми нут; каждые 4 6 часов Наркозные средства 2 4 Внутри венно Кетамин 0, 5 Внутри венно 0, 5 мг/кг каж дые 15 30 ми нут 500 1000 мкг/ кг/час

Наркотические анальгетики ПОЛОЖИТЕЛЬНЫЕ СТОРОНЫ Имеют хороший обезболивающий эффект во всех возрастных группах Имеют седативный эффект Не оказывают существенного влияния на гемодинамику Имеют умеренное сосудорасширящее воздействие на легочные сосуды Накоплен гораздо больший клинический опыт по сравнению с любыми другими обезболивающими препаратами ОТРИЦАТЕЛЬНЫЕ СТОРОНЫ Могут угнетать дыхание и вызывать апное; Большие дозы морфина могут вызвать артериальную гипотонию и угнетение миокарда; Слишком быстрое введение фентанила или чрезмерная его доза может вызвать ригидность грудной клетки; Морфин может вызвать спазм дыхательных путей при БЛД; Угнетает перистальтику кишечника; Продолжительное применение может явиться причиной привыкания и вызвать синром абстиненции

Ненаркотические анальгетики Парацетомол (разрешен с 1 мес. ) ◦ 10 -15 мг/кг каждые 4 -6 часов PO ◦ 20 -25 мг/кг каждые 4 -6 часов PR Перфалган (разрешен с 1 года) болевой синдром умеренной интенсивности, особенно после хирургического вмешательства; препарат показан для быстрого снятия боли, в т. ч. когда пероральный путь введения затруднен. лихорадочный синдром на фоне инфекционных заболеваний.

Медикаментозное лечение боли Седативные средства – они не обезболивают, а только угнетают сознание! Бензодиазепины ◦ Диазепам 0, 02 -0, 3 мг/кг в/в, в/м ◦ Лоразепам 0, 05 -0, 1 мг/кг в/в, медленно каждые 6 -8 часов ◦ Мидазолам 0, 05 -0, 2 мг/кг в/в медленно каждые 4 -8 часов, в/в инфузия 0, 2 -6 мкг/кг/мин Пропофол 3 мг/кг в/в; в/в инфузия 50 -200 Барбитураты мкг/кг/мин ◦ Фенобарбитал 5 -10 мг/кг, поддерживающая доза 2, 5 мг/кг каждые 12 часов

Местные анестетики Препарат ЭМЛА (EMLA — Еи tectic Mixture of local anesthetics) Лидокаин, 1 % раствор Инстиллагель Особенности применения Применяется за 30 60 минут до выполнения болезненной манипуляции (люмбальная пункция, постановка венозного катетера). Однократное применение не вызывает метгемоглобинемии (побочный эффект прилокаина) Вводится подкожно перед выполнением люмбальной пункции. Буферизация раствора лидокаина позволяет уменьшить время начала действия без влия на эффективность и продолжительность анестезии Гель на основе 2, 5 % лидокаина с противомикробным эффектом Используется при выполнении всех эндоско пических манипуляций, интубации трахеи. Адекватная анестезия возникает через 5 10 минут!

Протокол взятие крови из пятки Материал: 30% раствор глюкозы, автоматический ланцет Способ выполнения. 30% глюкоза за 2 мин + ненутритивное сосание (соска); согреть конечность перед уколом (снижение вазоконстрикции); 30% глюкоза непосредственно перед уколом (табл. расчет дозы); укол пятки латерально (снижен риск инфицирования и повреждения нервных окончаний) 30% глюкоза после укола; после взятия крови – неадгезивный компресс. А. С. Ваняркина, Н. Н. Мартынович, Н. И. Михеева, С. В. Молева, О. Г. Иванова, О. С. Федорова, А. Д. Апостолова Иркутский государственный медицинский университет Городской перинатальный центр, г. Иркутск

Доза 30% раствора глюкозы per os для новорожденных детей 3000 2 Масса тела, г Продолжительность действия: 5 10 минут. Частота использования: доношенные новорожденные – 6 8 раз в сутки, недоношенные новорожденные – 4 раза в сутки.

Анальгезия при санации ТБД в острую фазу заболевания — болюс фентанила 1 2 мкг/кг в течение 15 минут перед каждой манипуляцией; при снижении кратности санаций нефармакологические методы анальгезии. Анальгезия при офтальмоскопии охранительный режим 30% глюкоза за 2 мин + (не)нутритивное сосание локальная анестезия (1% тетракаин, капли в глазки) болюс фентанила (1 3 мкг/кг, если ребенок на ИВЛ).

Обезболивание при вакцинации Современные руководства по вакцинации детей в качестве обезболивающих препаратов рекомендуют использовать местные анестетики (МА) 5% лидокаин прилокаин крем и 4% тетракаин гель Они превосходят оральные анальгетики (ОА) в снижении инъекционной боли и сопоставимы с ними в уменьшении постинъекционных болевых ощущений Доказательств эффективности ОА для уменьшения как инъекционной, так и постинъекционной боли, нет. Anna Taddio et al. Routine Immunization Practices: Use of Topical Anesthetics and Oral Analgesics. Pediatrics, September 2007; 120; e 637 e 643. Статья-источник. Medline абстракт.

Обезболивание при вакцинации При использовании комбинированных вакцин против таких инфекций как корь, краснуха, эпидемический паротит, или внутримышечных комбинированных вакцин против дифтерии, коклюша, столбняка, полиомиелита и инфекции, вызванной Haemophilius influenzae типа b , а так же при вакцинации против гепатита B, применение крема ЭМЛА® не влияло на средний титр антител, скорость появления или исчезновения в сыворотке крови специфических антител или количество пациентов, достигших защитного или положительного титра антител после иммунизации. Инструкция по применениею «ЭМЛА» Эффективная анальгезия

Заключение Способность новорожденных чувствовать боль очевидна Квалифицированная оценка тяжести болевого синдрома – залог успешного лечения Анальгезия — необходимое условие для терапии основного заболевания и предотвращения отдаленных негативных последствий боли для пациентов, препятствие для накопления “болевого опыта”

Спасибо за внимание!
Источник
Cодержание:
- Причины
- Признаки
- Виды
- Кесарево сечение — спасение?
- Уход
- Последствия
- Профилактика
При появлении на свет дети могут получить родовые травмы — серьёзные повреждения органов и тканей. К ним также относят целостную реакцию организма на эти нарушения. От них не застрахован никто, но если есть такая угроза, врачи делают всё возможное, чтобы предотвратить любое, даже малейшее травмирование малыша. Однако процесс родоразрешения до самого конца непредсказуем и может пойти совершенно иначе, чем планировалось. Именно поэтому даже при современной медицинской технике и высокой квалифицированности врачей процент родовых травм достаточно высок. Объясняется это самыми разными факторами.
Причины

Слишком многое при появлении на свет малыша совершенно непредсказуемо. По-разному могут повести себя организмы матери и ребёнка, не исключены и врачебные упущения. Причинами могут стать как внешние, так и внутренние факторы. Согласно статистике, родовые травмы у новорождённых обусловлены следующими показателями.
«Материнские» факторы:
- ранний или поздний возраст женщины;
- гиперантефлексия, гипоплазия матки,
- гестоз;
- узкий таз;
- сердечно-сосудистые, гинекологические, эндокринные заболевания;
- профессиональные вредности (если женщина, например, работала в химической промышленности);
- переношенная беременность.
Патологии плода:
- тазовое предлежание;
- маловодие;
- крупные размеры;
- недоношенность;
- аномальное (с разворотом) положение плода;
- гипоксия;
- асфиксия;
- асинклитическое (неправильное) или разгибательное вставление головки.
Аномалии родовой деятельности:
- затяжные роды;
- стремительные роды;
- дискоординированная или сильная, а также слабая родовая деятельность.
Ошибки акушерства:
- поворот плода на ножку;
- применение щипцов (это основная причина родовой травмы ЦНС у детей, так как нередко повреждается не только конечность малыша, но и позвоночник со спинным мозгом);
- вакуум-экстракция плода;
- кесарево сечение.
Очень часто родовые травмы новорождённых обусловлены сочетанием сразу нескольких неблагоприятных факторов, которые нарушают нормальное течение родов. В результате нежелательного стечения обстоятельств некоторые внутренние органы или жизненные функции плода нарушаются, причём в различной степени. Какие-то из них настолько серьёзны, что диагностируются сразу. Однако в ряде случаев они могут проявить себя только с течением времени.
Согласно статистике. В России, согласно статистике, 18% родов заканчиваются травмами малыша. Но, учитывая проблемы диагностики в роддомах, статисты уверяют, что официальный показатель существенно занижен.
Признаки

В больницах травмы при родах у ребёнка диагностируются лишь в тех случаях, когда их признаки буквально видны невооружённым глазом и представляют собой открытые повреждения механического характера:
- переломы;
- разрывы;
- надрывы;
- вывихи;
- кровоизлияния (гематомы);
- сдавления.
Так как родовые травмы у детей требуют в некоторых случаях судебно-прокурорского расследования ввиду выявления врачебных ошибок, неонатологи и педиатры не слишком активно диагностируют их. Поэтому чаще всего симптомы выявляются уже после выписки из роддома и объясняются патологиями внутриутробного развития или неправильного ухода за новорождённым в первые дни его жизни.
Симптоматика повреждений мягких тканей:
- царапины, петехии (точечные кровоизлияния), ссадины, экхимозы (синяки);
- опухоли;
- отсутствие пульсации родничка, его безболезненность, нередко сопровождается желтухой и анемией.
Признаки травмирования костной системы:
- припухлости и отёки;
- невозможность выполнения активных движений повреждённой конечностью;
- болевой синдром, из-за которого ребёнок часто и много плачет;
- основные признаки внутричерепной родовой травмы — мышечная слабость, перепады температуры, приступы удушья, некоординированные движения конечностей, их дрожание, судороги, спонтанное движение глаз, выбухание родничка, сонливость, слабость крика;
- деформации, укорочение конечностей.
Симптомы травм внутренних органов:
- вздутие живота;
- мышечная гипотония, атония;
- угнетённые физиологические рефлексы;
- постоянные обильные срыгивания;
- артериальная гипотония;
- рвота.
Признаки нарушений ЦНС:
- вялость, арефлексия;
- мышечная гипотония;
- слабый крик;
- диафрагмальное дыхание;
- вегетативные нарушения: потливость, вазомоторные реакции;
- одышка, цианоз, выбухание груди;
- застойная пневмония;
- асимметрия лица, рта;
- смещение глазного яблока;
- затруднение сосания.
Большинство симптомов родовых травм у малыша проявляются не сразу, а только на 4-5 день после его появления на свет. Очень часто случается так, что вялость и сонливость мама списывает на обычное состояние крохи, а тем временем в наличии повреждение какого-либо внутреннего органа. Поставить правильный диагноз удаётся только после комплексного обследования и сдачи соответствующих анализов. Они будут зависеть от вида родовой травмы.
С миру по нитке. Обаятельная кривая улыбка голливудского актёра Сильвестра Сталлоне — не что иное, как последствие серьёзной родовой травмы. Как и тяжёлый дефект речи, от которого артисту пришлось долго избавляться.
Виды

В зависимости от причин и характера повреждений существуют различные виды родовых травм, основных классификаций которых две.
Классификация № 1 (по причинам)
- Если провоцирующими факторами явились именно внутриутробные патологии и аномалии плода, диагностируется неонатальная родовая травма у ребёнка. В некоторых случаях её можно предупредить, если заранее выявить посредством УЗИ.
- Спонтанная травма возникает при обычно протекающих родах.
- Акушерская травма обусловлена определёнными физическими действиями, манипуляциями врача.
Классификация № 2 (по повреждениям)
1. Повреждение мягких тканей: кожи, мышц, подкожной клетчатки, опухоль, кефалогематома.
2. Травмирование костно-суставной системы: переломы, трещины ключицы, бедренных, плечевых костей, эпифизеолиз плеча, подвывих суставов, повреждение костей черепа.
3. Нарушения в работе внутренних органов: кровоизлияния в печень, надпочечники, селезёнку.
4. Родовые травмы ЦНС:
- чаще остальных диагностируется внутричерепная родовая травма, так как мягкие кости черепа не выдерживают сжатия и давления родовыми путями;
- спинного мозга
- периферической нервной системы (паралич Дюшена-Эрба, Дежерин-Клюмпке, парез диафрагмы, лицевого нерва).
Каждое из повреждений опасно для жизни малыша и не проходит без последствий. Особенно часто диагностируется родовая травма головы, которая прокладывает путь всему телу и оказывается при этом сдавленной либо разбитой. Результат — нарушение функционирования ЦНС, которое практически не поддаётся лечению. Гораздо реже подобные случаи происходят при кесаревом сечении, но и оно не гарантирует 100% безопасное извлечение малыша на свет из материнской утробы.
Факты. У 90% женщин, которые имеют деток с ДЦП, родоразрешение искусственно вызывалось или ускорялось.
Кесарево сечение — спасение?

Согласно статистике, родовые травмы при кесаревом сечении случаются редко, но не исключены. Кажется, что при запланированной, продуманной операции можно избежать любых неожиданностей, но природа и здесь вносит свои коррективы. Врачи объясняют это разными факторами:
- Сильное сжатие ребёнка при прохождении родовых путей запускает работу его сердечно-сосудистой и дыхательной систем. При кесаревом этот механизм отсутствует, перестройка организма на функционирование вне матки происходит другими, неестественными путями, что в дальнейшем сказывается на развитии ЦНС ребёнка.
- Сами показания к кесареву могут привести к родовым травмам.
- Техника операции не исключает механические повреждения плода.
Так что у детей даже после кесарева врачи диагностируют травмы черепа, смещение сразу нескольких шейных позвонков, кровоизлияния в сетчатку глаза и другие повреждения. Те молодые мамы, которые сознательно настаивают на проведении операции при отсутствии медицинских показаний к ней, должны понимать, что уберечь малыша от травм таким способом не всегда получается.
Имейте в виду! При кесаревом сечении врач делает поперечный разрез на матке длиной в 25 см. А средняя окружность плечиков у большинства малышей составляет не менее 35 см. Соответственно, акушерам приходится прикладывать усилие, чтобы их извлечь. Поэтому родовая травма шейного отдела позвоночника так распространена у деток, появившихся на свет посредством данной операции.
Уход

Молодые мамочки должны иметь в виду особенности ухода за детьми, перенёсшими родовую травму, чтобы свести к минимуму ее негативные последствия. Лечение очень разнообразно, так как зависит от вида повреждений, степени их тяжести, отягощающих факторов. Если травмирование имеет очень серьёзный характер, а у женщины нет медицинского образования, часто приглашаются сиделки-нянечки, которые умеют профессионально ухаживать за такими детками.
Если повреждена костная система (конечности)
- Специальный уход не требуется.
- Постоянное наблюдение у участкового педиатра.
- Контроль хирурга в первые 2 месяца жизни малыша.
- Исключить повторное повреждение кости.
- Спустя 2 недели после родов проводится рентген и делается вывод о сращении костей.
Травмы позвоночника
- Регулярные занятия ЛФК.
- Постоянное диспансерное наблюдение.
- Лечебно-профилактический массаж.
- Очень опасна травма спинного мозга, но при соответствующем уходе младенцы живут долго: нужно предпринимать меры для предотвращения пролежней, проводить постоянное лечение мочевой системы и различных инфекций, а также периодически водить ребёнка на обследования для выявления уропатии.
При травмировании мягких тканей
- Уход сложности не представляет.
- Исключение грудного вскармливания в течение 3-5 дней. Поят сцеженным молоком.
- Ссадины обрабатываются раствором бриллиантовой зелени.
- Полный покой.
- Контроль за внешними симптомами родовой травмы.
Повреждение внутренних органов
- Посиндромное лечение.
- Постоянный контроль педиатра.
Внутричерепная травма
- Щадящий режим.
- При тяжёлом состоянии — нахождение ребенка в кувезе (специально оборудованном инкубаторе).
- При наличии судорог, нарушения дыхания, асфиксии исключаются любые перемещения ребенка. Нужно будет обеспечить ему максимальную неподвижность.
- Обработка кожи, кормление, пеленание производятся в кроватке.
- Любая травма головы при родах (как внутренняя, так и внешняя) предполагает кормление ложкой или пипеткой, возможно зондовое питание.
Массаж
Большое значение имеют ЛФК и лечебный массаж при повреждении позвоночника и конечностей, ДЦП. Они укрепляют ослабленные мышцы, улучшают кровообращение и обменные процессы в зоне поражения, восстанавливают координацию движений, борются с ограничением подвижности или искривлением позвоночника, общеукрепляюще действуют на организм. Родители пострадавших малышей должны знать особенности детского массажа при родовых травмах и обучиться ему, чтобы помогать крохе в домашних условиях.
- Для процедуры используют подогретые масла (лучше оливковое или пихтовое).
- Для расслабления повреждённых или атрофированных мышц применяются поглаживание, валяние, сотрясение, лёгкая вибрация.
- Для их стимуляции — строгание, глубокое поглаживание, разминания, растирания с отягощением, штрихование.
- Категорически запрещены приёмы поколачивания, выжимания.
- Производится массаж спины, воротниковой зоны, рук (начиная с плеча), ног (начиная с бедра), груди, живота.
- Продолжительность процедуры — от 5 до 15 минут.
- Курс включает в себя 20-35 сеансов.
- В год требуется от 4 до 6 курсов.
- Помимо классического, может быть назначен сегментарный или точечный массаж.
Если повреждения серьёзные и повлекли за собой необратимые последствия, за ребёнком необходим профессиональный уход, в частности родовая травма головного мозга требует нейрохирургической помощи в стационаре. Особенно тяжёлым является период в первые 1-5 месяцев жизни
