Болезнь и синдром иценко кушинга реферат
Ýòèìîëîãèÿ è ïàòîãåíåç ñèíäðîìà Èöåíêî-Êóøèíãà. Èçó÷åíèå êëèíè÷åñêèõ ïðîÿâëåíèé è ìåòîäîâ ëå÷åíèÿ áîëåçíè. Ñïåöèôèêà âåäåíèÿ áåðåìåííîñòè ïðè ãèïåðêîðòèöèçìå. Ïðèíöèïû âûáîðà òàêòèêè âåäåíèÿ ðîäîâ ñ ó÷åòîì âîçìîæíûõ îñëîæíåíèé äëÿ ðîæåíèöû è ïëîäà.
Ñòóäåíòû, àñïèðàíòû, ìîëîäûå ó÷åíûå, èñïîëüçóþùèå áàçó çíàíèé â ñâîåé ó÷åáå è ðàáîòå, áóäóò âàì î÷åíü áëàãîäàðíû.
Ðàçìåùåíî íà https://www.allbest.ru/
ÁÎËÅÇÍÜ ÈÖÅÍÊÎ-ÊÓØÈÍÃÀ
Ïëàí
1. Íàðóøåíèå ôóíêöèè êîðû íàäïî÷å÷íèêîâ – ãèïåðêîðòèöèçì
2. Îñîáåííîñòè òå÷åíèÿ, âåäåíèÿ áåðåìåííîñòè è ðîäîâ ó áåðåìåííûõ ñ ñèíäðîìîì Èöåíêî-Êóøèíãà
Çàêëþ÷åíèå
Ñïèñîê ëèòåðàòóðû
1. Íàðóøåíèå ôóíêöèè êîðû íàäïî÷å÷íèêîâ – ãèïåðêîðòèöèçì
Ñèíäðîì Èöåíêî-Êóøèíãà – ïàòîëîãè÷åñêèé ñèìïòîìîêîìïëåêñ, âîçíèêàþùèé âñëåäñòâèå ãèïåðêîðòèöèçìà, ò. å., ïîâûøåííîãî âûäåëåíèÿ êîðîé íàäïî÷å÷íèêîâ ãîðìîíà êîðòèçîëà ëèáî äëèòåëüíîãî ëå÷åíèÿ ãëþêîêîðòèêîèäàìè. Ñëåäóåò îòëè÷àòü ñèíäðîì Èöåíêî-Êóøèíãà îò áîëåçíè Èöåíêî-Êóøèíãà, ïîä êîòîðîé ïîíèìàþò âòîðè÷íûé ãèïåðêîðòèöèçì, ðàçâèâàþùèéñÿ ïðè ïàòîëîãèè ãèïîòàëàìî-ãèïîôèçàðíîé ñèñòåìû. Äèàãíîñòèêà ñèíäðîìà Èöåíêî-Êóøèíãà âêëþ÷àåò èññëåäîâàíèå óðîâíÿ êîðòèçîëà è ãèïîôèçàðíûõ ãîðìîíîâ, äåêñàìåòàçîíîâóþ ïðîáó, ÌÐÒ, ÊÒ è ñöèíòèãðàôèþ íàäïî÷å÷íèêîâ.
Ëå÷åíèå ñèíäðîìà Èöåíêî-Êóøèíãà çàâèñèò îò åãî ïðè÷èíû è ìîæåò çàêëþ÷àòñÿ â îòìåíå ãëþêîêîðòèêîèäíîé òåðàïèè, íàçíà÷åíèè èíãèáèòîðîâ ñòåðîèäîãåíåçà, îïåðàòèâíîì óäàëåíèè îïóõîëè íàäïî÷å÷íèêîâ. Ãëþêîêîðòèêîèäíûå ãîðìîíû ó÷àñòâóþò â ðåãóëÿöèè âñåõ âèäîâ îáìåíà âåùåñòâ è ìíîãèõ ôèçèîëîãè÷åñêèõ ôóíêöèé.
Ðàáîòó íàäïî÷å÷íèêîâ ðåãóëèðóåò ãèïîôèç ïóòåì ñåêðåöèè ÀÊÒà – àäðåíîêîðòèêîòðîïíîãî ãîðìîíà, àêòèâèçèðóþùåãî ñèíòåç êîðòèçîëà è êîðòèêîñòåðîíà. Äåÿòåëüíîñòüþ ãèïîôèçà óïðàâëÿþò ãîðìîíû ãèïîòàëàìóñà – ñòàòèíû è ëèáåðèíû.
Òàêàÿ ìíîãîñòóïåí÷àòàÿ ðåãóëÿöèÿ íåîáõîäèìà äëÿ îáåñïå÷åíèÿ ñëàæåííîñòè ôóíêöèé îðãàíèçìà è îáìåííûõ ïðîöåññîâ.
Íàðóøåíèå îäíîãî èç çâåíüåâ ýòîé öåïè ìîæåò âûçâàòü ãèïåðñåêðåöèþ ãëþêîêîðòèêîèäíûõ ãîðìîíîâ êîðîé íàäïî÷å÷íèêîâ è ïðèâåñòè ê ðàçâèòèþ ñèíäðîìà Èöåíêî-Êóøèíãà.
Ó æåíùèí ñèíäðîì Èöåíêî-Êóøèíãà âñòðå÷àåòñÿ â 10 ðàç ÷àùå, ÷åì ó ìóæ÷èí, ðàçâèâàÿñü, ïðåèìóùåñòâåííî, â âîçðàñòå 25-40 ëåò.
Ðàçëè÷àþò ñèíäðîì è áîëåçíü Èöåíêî-Êóøèíãà: ïîñëåäíÿÿ êëèíè÷åñêè ïðîÿâëÿåòñÿ òîé æå ñèìïòîìàòèêîé, íî â åå îñíîâå ëåæèò ïåðâè÷íîå ïîðàæåíèå ãèïîòàëàìî-ãèïîôèçàðíîé ñèñòåìû, à ãèïåðôóíêöèÿ êîðû íàäïî÷å÷íèêîâ ðàçâèâàåòñÿ âòîðè÷íî. Ó ïàöèåíòîâ, ñòðàäàþùèõ àëêîãîëèçìîì èëè òÿæåëûìè äåïðåññèâíûìè ðàññòðîéñòâàìè, èíîãäà ðàçâèâàåòñÿ ïñåâäî-ñèíäðîì Èöåíêî-Êóøèíãà.
Ïðè÷èíû è ìåõàíèçì ðàçâèòèÿ ñèíäðîìà Èöåíêî-Êóøèíãà.
Ñèíäðîì Èöåíêî-Êóøèíãà – øèðîêîå ïîíÿòèå, âêëþ÷àþùåå êîìïëåêñ ðàçëè÷íûõ ñîñòîÿíèé, õàðàêòåðèçóþùèõñÿ ãèïåðêîðòèöèçìîì. Ñîãëàñíî ñîâðåìåííûì èññëåäîâàíèÿ â îáëàñòè ýíäîêðèíîëîãèè áîëåå 80% ñëó÷àåâ ðàçâèòèÿ ñèíäðîìà Èöåíêî-Êóøèíãà ñâÿçàíî ñ ïîâûøåííîé ñåêðåöèåé ÀÊÒà ìèêðîàäåíîìîé ãèïîôèçà (áîëåçíü Èöåíêî-Êóøèíãà).
Ìèêðîàäåíîìà ãèïîôèçà ïðåäñòàâëÿåò íåáîëüøóþ (íå áîëåå 2 ñì.), ÷àùå äîáðîêà÷åñòâåííóþ, æåëåçèñòóþ îïóõîëü, ïðîäóöèðóþùóþ àäðåíîêîðòèêîòðîïíûé ãîðìîí. Ó 14-18% ïàöèåíòîâ ïðè÷èíîé ñèíäðîìà Èöåíêî-Êóøèíãà ÿâëÿåòñÿ ïåðâè÷íîå ïîðàæåíèå êîðû íàäïî÷å÷íèêîâ â ðåçóëüòàòå ãèïåðïëàñòè÷åñêèõ îïóõîëåâûõ îáðàçîâàíèé êîðû íàäïî÷å÷íèêîâ – àäåíîìû, àäåíîìàòîçà, àäåíîêàðöèíîìû.
1-2% çàáîëåâàíèÿ âûçûâàåòñÿ ÀÊÒÃ-ýêòîïèðîâàííûì èëè êîðòèêîëèáåðèí-ýêòîïèðîâàííûì ñèíäðîìîì – îïóõîëüþ, ñåêðåòèðóþùåé êîðòèêîòðîïíûé ãîðìîí (êîðòèêîòðîïèíîìîé). ÀÊÒÃ-ýêòîïèðîâàííûé ñèíäðîì ìîæåò âûçûâàòüñÿ îïóõîëÿìè ðàçëè÷íûõ îðãàíîâ: ëåãêèõ, ÿè÷åê, ÿè÷íèêîâ, òèìóñà, îêîëîùèòîâèäíûõ, ùèòîâèäíîé, ïîäæåëóäî÷íîé, ïðåäñòàòåëüíîé æåëåçû.
×àñòîòà ðàçâèòèÿ ëåêàðñòâåííîãî ñèíäðîì Èöåíêî-Êóøèíãà çàâèñèò îò ïðàâèëüíîñòè ïðèìåíåíèÿ ãëþêîêîðòèêîèäîâ â ëå÷åíèè ïàöèåíòîâ ñ ñèñòåìíûìè çàáîëåâàíèÿìè.
Ãèïåðñåêðåöèÿ êîðòèçîëà ïðè ñèíäðîìå Èöåíêî-Êóøèíãà âûçûâàåò êàòàáîëè÷åñêèé ýôôåêò – ðàñïàä áåëêîâûõ ñòðóêòóð êîñòåé, ìûøö (â òîì ÷èñëå è ñåðäå÷íîé), êîæè, âíóòðåííèõ îðãàíîâ è ò. ä., ñî âðåìåíåì ïðèâîäÿ ê äèñòðîôèè è àòðîôèè òêàíåé.
Óñèëåíèå ãëþêîãåíåçà è âñàñûâàíèÿ â êèøå÷íèêå ãëþêîçû âûçûâàåò ðàçâèòèå ñòåðîèäíîé ôîðìû äèàáåòà. Íàðóøåíèÿ æèðîâîãî îáìåíà ïðè ñèíäðîìå Èöåíêî-Êóøèíãà õàðàêòåðèçóåòñÿ èçáûòî÷íûì îòëîæåíèåì æèðà íà îäíèõ ó÷àñòêàõ òåëà è àòðîôèåé íà äðóãèõ ââèäó èõ ðàçíîé ÷óâñòâèòåëüíîñòè ê ãëþêîêîðòèêîèäàì.
Âëèÿíèå èçáûòî÷íîãî óðîâíÿ êîðòèçîëà íà ïî÷êè ïðîÿâëÿåòñÿ ýëåêòðîëèòíûìè ðàññòðîéñòâàìè – ãèïîêàëèåìèåé è ãèïåðíàòðèåìèåé è, êàê ñëåäñòâèå, ïîâûøåíèåì àðòåðèàëüíîãî äàâëåíèÿ è óñóãóáëåíèåì äèñòðîôè÷åñêèõ ïðîöåññîâ â ìûøå÷íîé òêàíè.  íàèáîëüøåé ñòåïåíè îò ãèïåðêîðòèöèçìà ñòðàäàåò ñåðäå÷íàÿ ìûøöà, ÷òî ïðîÿâëÿåòñÿ â ðàçâèòèè êàðäèîìèîïàòèè, ñåðäå÷íîé íåäîñòàòî÷íîñòè è àðèòìèé. Êîðòèçîë îêàçûâàåò óãíåòàþùåå äåéñòâèå íà èììóíèòåò, âûçûâàÿ ó ïàöèåíòîâ ñ ñèíäðîìîì Èöåíêî-Êóøèíãà ñêëîííîñòü ê èíôåêöèÿì.
Òå÷åíèå ñèíäðîìà Èöåíêî-Êóøèíãà ìîæåò áûòü ëåãêîé, ñðåäíåé è òÿæåëîé ôîðìû, ïðîãðåññèðóþùèì (ñ ðàçâèòèåì âñåãî ñèìïòîìîêîìïëåêñà çà 6-12 ìåñÿöåâ) èëè ïîñòåïåííûì (ñ íàðàñòàíèåì â òå÷åíèå 2-10 ëåò).
Êëèíè÷åñêèå ïðîÿâëåíèÿ.
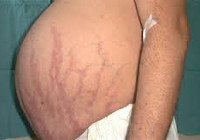
Ñèìïòîìû ïðè ñèíäðîìå Èöåíêî-Êóøèíãà (â ïîðÿäêå óáûâàíèÿ ÷àñòîòû âñòðå÷àåìîñòè): ïëåòîðà ëèöà, öåíòðàëüíîå îæèðåíèå (íàêîïëåíèå æèðà â öåíòðàëüíîé ÷àñòè òåëà ñ îäíîâðåìåííîé åãî ïîòåðåé íà áåäðàõ, ÿãîäèöàõ è ðóêàõ), æàæäà, ïîëèóðèÿ è ãëþêîçóðèÿ, ïðîêñèìàëüíàÿ ìèîïàòèÿ, ãèïåðòåíçèÿ, äåïðåññèÿ, ãèðñóòèçì, èìïîòåíöèÿ, îëèãî- èëè àìåíîðåÿ, àáäîìèíàëüíûå ñòðèè, îòåêè íîã, áîëè â ñïèíå èëè îñòåîïîðîçíûå ïåðåëîìû, ãîëîâíûå áîëè, ãèïåðïèãìåíòàöèÿ, êîæíûå èíôåêöèè (òàêèì áîëüíûì ïðèñóùè êîæíûå èíôåêöèè, íàïðèìåð îòðóáåâèäíûé ëèøàé, ìîëî÷íèöà è îíèõîìèêîç, ïðè÷åì êîæíûå ïîâðåæäåíèÿ çàæèâàþò ñ òðóäîì).
Åùå îäíèì êëèíè÷åñêèì ïðèçíàêîì ñèíäðîìà Èöåíêî-Êóøèíãà ñëóæàò èñòîí÷åíèå êîæè è ëîìêîñòü êàïèëëÿðîâ, ïðèâîäÿùèå ê ëåãêîìó è ÷àñòî ñïîíòàííîìó îáðàçîâàíèþ ñèíÿêîâ. Ê êëàññè÷åñêèì ïðèçíàêàì ñèíäðîìà Èöåíêî-Êóøèíãà ó âçðîñëûõ îòíîñÿòñÿ «ëóíîîáðàçíîå» ëèöî, öåíòðàëüíîå îæèðåíèå, ïëåòîðà ëèöà, áóéâîëèíûé ãîðá, íàäêëþ÷è÷íûå æèðîâûå ïîäóøå÷êè è ïåðèôåðè÷åñêèå îòåêè. Ó äåòåé ñàìûì ðàííèì ïðèçíàêîì ñëóæèò çàäåðæêà ðîñòà, íîðìàëüíàÿ êðèâàÿ ðîñòà ôàêòè÷åñêè èñêëþ÷àåò ñèíäðîì Èöåíêî-Êóøèíãà.
Ëå÷åíèå. Åñëè ãîâîðèòü î ëåêàðñòâåííîé (ÿòðîãåííîé) ïðèðîäå òàêîãî çàáîëåâàíèÿ, êàê ñèíäðîì Èöåíêî-Êóøèíãà, ëå÷åíèå ïîäðàçóìåâàåò ïîñòåïåííóþ îòìåíó ãëþêîêîðòèêîèäîâ è çàìåíó èõ íà èíûå èììóíîäåïðåññàíòû.  ñëó÷àå ýíäîãåííîé ïðèðîäû ñèíäðîìà íàçíà÷àþòñÿ ïðåïàðàòû, êîòîðûå ïîäàâëÿþò ñòåðîèäîãåíåç (ìèòîòàí, àìèíîãëþòåòèìèä, êåòîêîíàçîë, õëîäèòàí).
Ïðè îáíàðóæåíèè îïóõîëåâîãî ïîðàæåíèÿ ãèïîôèçà, íàäïî÷å÷íèêîâ, ëåãêèõ îñóùåñòâëÿåòñÿ îïåðàòèâíîå óäàëåíèå íîâîîáðàçîâàíèé.  ñëó÷àå íåâîçìîæíîñòè óäàëåíèÿ îïóõîëåé ïðîâîäèòñÿ ëó÷åâàÿ òåðàïèÿ ãèïîòàëàìî-ãèïîôèçàðíîé îáëàñòè èëè óäàëåíèå íàäïî÷å÷íèêîâ, ïîñëå êîòîðîãî íåîáõîäèìà ïîñòîÿííàÿ çàìåñòèòåëüíàÿ ãîðìîíàëüíàÿ òåðàïèÿ. Ëó÷åâàÿ òåðàïèÿ ÷àñòî êîìáèíèðóåòñÿ ñ ìåäèêàìåíòîçíûì èëè õèðóðãè÷åñêèì ëå÷åíèåì. Ñèìïòîìàòè÷åñêîå ëå÷åíèå ãèïåðêîðòèöèçìà ïîäðàçóìåâàåò ïðèìåíåíèå ñàõàðîñíèæàþùèõ, ãèïîòåíçèâíûõ, ìî÷åãîííûõ ïðåïàðàòîâ, à òàêæå ñåðäå÷íûõ ãëèêîçèäîâ, èììóíîìîäóëÿòîðîâ è áèîñòèìóëÿòîðîâ, ñåäàòèâíûõ ñðåäñòâ èëè àíòèäåïðåññàíòîâ, ìåäèêàìåíòîçíóþ òåðàïèþ îñòåîïîðîçà è âèòàìèíîòåðàïèþ.
2. Îñîáåííîñòè òå÷åíèÿ, âåäåíèÿ áåðåìåííîñòè è ðîäîâ ó áåðåìåííûõ ñ ñèíäðîìîì Èöåíêî-Êóøèíãà
Ó æåíùèí ñ áîëåçíüþ Èöåíêî-Êóøèíãà, íå ïîëó÷àâøèõ ëå÷åíèÿ, áåðåìåííîñòü íàñòóïàåò ðåäêî.  àêòèâíîé ôàçå çàáîëåâàíèÿ ÷àñòî íàáëþäàåòñÿ ñàìîïðîèçâîëüíîå åå ïðåðûâàíèå â ðàííèå ñðîêè. Òå÷åíèå áåðåìåííîñòè çàâèñèò îò èñõîäíîãî ñîñòîÿíèÿ æåíùèíû. Ëèøü ïðè ñòîéêîé ðåìèññèè çàáîëåâàíèÿ áåðåìåííîñòü ïðîòåêàåò áåç îñëîæíåíèé. Ïî íàøèì íàáëþäåíèÿì, íîðìàëüíîå òå÷åíèå áåðåìåííîñòè áûëî ëèøü ó 30% æåíùèí ñ áîëåçíüþ Èöåíêî-Êóøèíãà.  îñòàëüíûõ ñëó÷àÿõ íàáëþäàëèñü ðàçëè÷íûå îñëîæíåíèÿ áåðåìåííîñòè: óãðîæàþùèé âûêèäûø è ïðåæäåâðåìåííûå ðîäû, ãåñòîçû. Õàðàêòåðíûì ÿâëÿåòñÿ ïîçäíèé âûêèäûø ïðè ñðîêå áåðåìåííîñòè 23-25 íåä. Îáû÷íî ïðè ýòîì âûÿâëÿåòñÿ ãèïåðàíäðîãåíèÿ, ñâîéñòâåííàÿ áîëåçíè Èöåíêî-Êóøèíãà. Ýêñêðåöèÿ 17-ÊÑ ïîâûøàåòñÿ.
Íàèáîëåå ñåðüåçíûì îñëîæíåíèåì áåðåìåííîñòè ó áîëüíûõ, ñòðàäàþùèõ áîëåçíüþ Èöåíêî-Êóøèíãà, ÿâëÿåòñÿ ðàçâèòèå ãåñòîçà, ÷òî íàáëþäàåòñÿ ó êàæäîé òðåòüåé áîëüíîé. Ñèìïòîìû íåôðîïàòèè ïîÿâëÿþòñÿ â îòíîñèòåëüíî ðàííèå ñðîêè áåðåìåííîñòè. Ó òàêèõ áåðåìåííûõ íàáëþäàþòñÿ âûñîêàÿ ãèïåðòåíçèÿ, îòåêè, ïðîòåèíóðèÿ. Òÿæåëîå òå÷åíèå ãåñòîçà òðåáóåò ïðîâåäåíèÿ êîìïëåêñíîé èíòåíñèâíîé òåðàïèè è â íåêîòîðûõ ñëó÷àÿõ äîñðî÷íîãî ðîäîðàçðåøåíèÿ.  ñâÿçè ñ âûñîêîé ãèïåðòåíçèåé ðàçâèâàåòñÿ íåäîñòàòî÷íîñòü ïëàöåíòû, âñëåäñòâèå ÷åãî íàñòóïàåò âíóòðèóòðîáíàÿ ãèáåëü ïëîäà. Áåðåìåííîñòü ñïîñîáñòâóåò óõóäøåíèþ òå÷åíèÿ çàáîëåâàíèÿ.  àêòèâíîé ôàçå ïðîÿâëåíèé áîëåçíè Èöåíêî-Êóøèíãà áåðåìåííîñòü ïðîòèâîïîêàçàíà. Îäíàêî è ó òàêèõ áîëüíûõ áåðåìåííîñòü ìîæåò îñëîæíÿòüñÿ ïðåæäåâðåìåííûìè ðîäàìè, íåôðîïàòèåé.
 ðîäàõ ÷àñòî íàáëþäàþòñÿ ñëàáîñòü ðîäîâûõ ñèë, ãèïîêñèÿ ïëîäà, ãåñòîçû ñ âûñîêîé ãèïåðòåíçèåé, ÷àñòî – íåîáõîäèìîñòü îïåðàòèâíûõ âìåøàòåëüñòâ â ðîäàõ, êðîâîòå÷åíèå â ïîñëåäîâîì è ðàííåì ïîñëåðîäîâîì ïåðèîäàõ, îñòðàÿ íàäïî÷å÷íèêîâàÿ íåäîñòàòî÷íîñòü â ðàííåì ïîñëåðîäîâîì ïåðèîäå. Ïîñëåäíåå îñëîæíåíèå îáúÿñíÿåòñÿ âûêëþ÷åíèåì ïëàöåíòàðíûõ êîðòèêîñòåðîèäîâ. Êðîìå òîãî, îñëîæíåíèÿ ñî ñòîðîíû ñåðäå÷íî-ñîñóäèñòîé ñèñòåìû èëè êðîâîèçëèÿíèÿ â ìîçã.
Îäíèì èç îñëîæíåíèé ÿâëÿåòñÿ âíóòðèóòðîáíàÿ àñôèêñèÿ ïëîäà. Ïîñëå ðîäîâ – ðåöèäèâ îñíîâíîãî çàáîëåâàíèÿ.
Ðåêîìåíäóþòñÿ äèåòà ñ îãðàíè÷åíèåì ñîëè, óãëåâîäîâ, íàçíà÷åíèå âèòàìèíîâ, äèôåíèíà êàê ïðîòèâîñóäîðîæíîãî ïðåïàðàòà, ñíèæàþùåãî ôóíêöèþ êîðû íàäïî÷å÷íèêîâ (ïî 300 ìã/ñóò. â òå÷åíèå 3 íåä.).
Ïðè äèôôåðåíöèàëüíîì äèàãíîçå áîëåçíè è ñèíäðîìà Èöåíêî-Êóøèíãà (ïàòîëîãè÷åñêîå ñîñòîÿíèå, îáóñëîâëåííîå îïóõîëüþ êîðû íàäïî÷å÷íèêà) ñëåäóåò ó÷èòûâàòü, ÷òî ïðè ñèíäðîìå Èöåíêî-Êóøèíãà áåðåìåííîñòü íàáëþäàåòñÿ êðàéíå ðåäêî.
Ñèìïòîìû çàáîëåâàíèÿ – ïîëîñû ðàñòÿæåíèÿ, ãèïåðòåíçèÿ, çàäåðæêà æèäêîñòè â îðãàíèçìå, ïàòîëîãè÷åñêàÿ ñàõàðíàÿ êðèâàÿ, à òàêæå óâåëè÷åííîå ñîäåðæàíèå êîðòèêîñòåðîéäîâ â êðîâè è ìî÷å: áîëåå âûðàæåíû ïðè ñèíäðîìå Èöåíêî-Êóøèíãà. Áåðåìåííîñòü ïðè íåì ïðîòèâîïîêàçàíà.
Áåðåìåííîñòü ïðè áîëåçíè Èöåíêî-Êóøèíãà äîïóñòèìà òîëüêî ïðè ñòîéêîé ðåìèññèè ïðîöåññà. Äàííûé âîïðîñ ðåøàåòñÿ ïðè ñîâìåñòíîé êîíñóëüòàöèè ýíäîêðèíîëîãà, ñïåöèàëèñòà ïî ëó÷åâîé äèàãíîñòèêå è àêóøåðà-ãèíåêîëîãà.  ñëó÷àå íàñòóïëåíèÿ áåðåìåííîñòè ïðè àêòèâíîé ñòàäèè çàáîëåâàíèÿ îíà äîëæíà áûòü îáÿçàòåëüíî ïðåðâàíà íà ðàííèõ ñòàäèÿõ áåðåìåííîñòè.
Áåðåìåííîñòü ó ýòèõ áîëüíûõ äîëæíà ðàññìàòðèâàòüñÿ êàê ôàêòîð âûñîêîãî ðèñêà äëÿ æèçíè ìàòåðè è ðåáåíêà. Ïðè ïðîëîíãèðîâàíèè áåðåìåííîñòè äîëæåí áûòü êîíòðîëü çà îáùèì ñîñòîÿíèåì, ñòàòóñîì, ÀÄ, ìàññîé òåëà, îòåêàìè, çà ïîêàçàòåëÿìè óðîâíÿ ãîðìîíîâ íàäïî÷å÷íèêîâ, ñîäåðæàíèÿ ñàõàðà â êðîâè.  êàæäîì òðèìåñòðå áåðåìåííîñòè íåîáõîäèìà ñîâìåñòíàÿ êîíñóëüòàöèÿ ñ ýíäîêðèíîëîãîì äëÿ ðåøåíèÿ âîïðîñà î âîçìîæíîñòè ïðîäîëæåíèÿ áåðåìåííîñòè è ãîðìîíàëüíîé êîððåêöèè.
Òàêòèêà âåäåíèÿ ðîäîâ. Ïðè âûáîðå òàêòèêè âåäåíèÿ ðîäîâ íåîáõîäèìî èñõîäèòü èç âû-øåïåðå÷èñëåííûõ îñëîæíåíèé äëÿ ìàòåðè è ïëîäà.
Îñëîæíåíèÿ äëÿ ïëîäà: Äåòè, ðîäèâøèåñÿ ó ìàòåðåé ñ áîëåçíüþ Èöåíêî-Êóøèíãà, íóæäàþòñÿ â äëèòåëüíîì íàáëþäåíèè. Âûñîê ïðîöåíò ãèïîêñèè ïëîäà, ìåðòâîðîæäåíèé, âîçìîæíû ÿâëåíèÿ íàäïî÷å÷íèêîâîé íåäîñòàòî÷íîñòè ó äåòåé. Óëó÷øèòü èñõîä áåðåìåííîñòè âîçìîæíî òîëüêî ïóòåì ëå÷åíèÿ ñàìîé áîëåçíè Èöåíêî-Êóøèíãà (ïîìèìî òåðàïèè).
Òàêèì îáðàçîì, áåðåìåííîñòü ó áîëüíûõ ñ çàáîëåâàíèåì êîðû íàäïî÷å÷íèêîâ (ïåðâè÷íîãî èëè âòîðè÷íîãî õàðàêòåðà) äîëæíà ðàññìàòðèâàòüñÿ êàê ôàêòîð âûñîêîãî ðèñêà äëÿ æèçíè ìàòåðè è ðåáåíêà.
Çàêëþ÷åíèå
áîëåçíü áåðåìåííîñòü ãèïåðêîðòèöèçì
Áîëåçíü Èöåíêî-Êóøèíãà ïðåäñòàâëÿåò îãðîìíóþ îïàñòü äëÿ ìàòåðè è ïëîäà, ïî ýòîìó áåðåìåííîñòü íóæíî ïëàíèðîâàòü êîíñóëüòèðóÿñü ñî ñïåöèàëèñòàìè, èíà÷å îñëîæíåíèÿ êîòîðûå ìîãóò ðàçâèòüñÿ âî âðåìÿ áåðåìåííîñòè áóäóò óãðîæàòü æèçíè ìàòåðè è ïëîäà.
Ïëàíèðîâàòü áåðåìåííîñòü ëó÷øå âî âðåìÿ ðåìèññèè çàáîëåâàíèÿ.  ñëó÷àå íàñòóïëåíèÿ áåðåìåííîñòè ïðè àêòèâíîé ñòàäèè çàáîëåâàíèÿ îíà äîëæíà áûòü îáÿçàòåëüíî ïðåðâàíà íà ðàííèõ ñðîêàõ áåðåìåííîñòè.
Áåðåìåííîñòü ó ýòèõ áîëüíûõ äîëæíà ðàññìàòðèâàòüñÿ êàê ôàêòîð âûñîêîãî ðèñêà äëÿ æèçíè ìàòåðè è ðåáåíêà.
Ñïèñîê ëèòåðàòóðû
1. Ìàíóøàðîâà Ð.À., Áåíèêîâà Å.À., Êîìèññàðåíêî È.Â., ×åáàí À.Ê. Îñîáåííîñòè òå÷åíèÿ áåðåìåííîñòè è ðîäîâ ó æåíùèí ñ áîëåçíüþ Èöåíêî-Êóøèíãà è ñîñòîÿíèå èõ ïîòîìñòâà // Àêóø. è ãèí., 1990, ¹8, ñ. 24-26.
2. Ìîèñååâ B.C. Áîëåçíè ýíäîêðèííîé ñèñòåìû // Âíóòðåííèå áîëåçíè. Ïîä ðåä. À.Â. Ñóìàðîêîâà. Ì., Ìåäèöèíà, 1993, ò. 2, ñ. 286 – 396.
3. Âåòðîâ Â.Â. Ýêñòðàãåíèòàëüíàÿ ïàòîëîãèÿ è áåðåìåííîñòü. Ñá. íàó÷. òðóäîâ, Ì, 1986, ñ. 113-116.
4. Ì.Ì. Øåõòìàí-Ðóêîâîäñòâî ïî ýêñòðàãåíèòàëüíîé ïàòîëîãèè ó áåðåìåííûõ ñò. 719-745. 2005 ãîä.
Ðàçìåùåíî íà Allbest.ru
…
Источник
Иценко – Кушинга болезнь
Иценко – Кушинга болезнь
Иценко
– Кушинга болезнь характеризуется нарушением функции
гипоталамо-гипофизарно-надпочечниковой системы и симптомами повышенной
продукции кортикостероидных гормонов. Наблюдается в любом возрасте, но чаще в
20-40 лет; женщины болеют в 10 раз чаще, чем мужчины.
Этиология.
Опухоли гипофиза (микро- и макроаденомы), воспалительные процессы головного
мозга; у женщин часто развивается после родов. Опухоли надпочечника
(глкжостеромы, глюкоандростеромы), опухоли легких, бронхов, средостения,
поджелудочной железы, секретирую-щие АКТГ, синдром эктопической продукции АКТГ
вызывают синдром Кушинга, характеризующийся сходными клиническими
симптомокомплексами.
Патогенез.
Нарушение дофаминергического и серотонинергического механизма секреции АКТГ,
увеличение продукции АКТГ гипофизом и кортикостероидов надпочечниками.
Симптомы,
течение. Избыточное отложение жира в области лица, шеи, туловища. Лицо
становится лунообразным. Конечности тонкие. Кожа сухая, истонченная, на лице и
в области груди – багрово-цианотичного цвета. Акроцианоз. Отчетливо выражен
венозный рисунок на груди и конечностях, полосы растяжения на коже живота,
бедер, внутренних поверхностях плеч. Нередко отмечается гиперпигментация кожи,
чаще в местах трения. На коже лица, конечностях у женщин гипертрихоз.
Склонность к фурункулезу и развитию рожистого воспаления. АД повышено.
Ос-теопоротические изменения скелета (при тяжелом течении встречаются переломы
ребер, позвоночника). Стероидный диабет характеризуется
инсулинорезистентностью. Гипока-лиемия различной степени выраженности.
Стероидная ми-опатия и кардиопатия. Количество эритроцитов, гемоглобина и
холестерина увеличено. Психические нарушения (депрессия, эйфория).
Различают
легкую, средней тяжести и тяжелую формы заболевания; течение может быть
прогрессирующим (развитие всей симптоматики за 6-12 мес) и торпидным (симптомы
постепенно нарастают в течение 3-10 лет).
Диагноз
основывается на следующих данных: увеличение содержания 17-ОКС в суточной моче,
кортизола и АКТГ в плазме крови (наиболее достоверно ночное повышение); при
макроаденомах гипофиза – увеличение размеров турецкого седла; остиопороз
позвоночника и других костей скелета; по данным оксисупраренографии или
компьютерной томографии – увеличение обоих надпочечников, а при наличии опухоли
надпочечника видно ее изображение на соответствующей стороне; по данным
сцинтиграфии надпочечников после введения 19-йод-холестерина отмечается
увеличение контуров двух надпочечников, при наличии опухоли – одного.
Диагностическими тестами для исключения опухоли коры надпочечников являются
пробы с дексаметазоном, метопироном и АКТГ: при наличии опухоли надпочечника
содержание 17-ОКС в суточной моче при введении этих веществ не изменяется, а
при двусторонней гиперплазии уровень 17-ОКС снижается после введения
дексамета-зона (более чем на 50%) и повышается после введения АКТГ и метопирона
(в 2-3 раза от исходного уровня).
Лечение.
При легком и среднетяжелом течении проводят лучевую терапию межуточно-гипофизарной
области (гамма-терапия или протонотерапия); после проведения гамма-терапии
назначают резерпин – 1 мг/сут (4-6 мес). В случае отсутствия эффекта от лучевой
терапии удаляют один надпочечник или проводят курс лечения хлодитаном
(ингибитор биосинтеза гормонов в коре надпочечников) в комбинации с назначением
резерпина, парлодела, дифенина, перитола.
У
тяжелобольных применяют двустороннюю адреналэктомию; после операции развивается
хроническая надпочечни-ковая недостаточность, что требует постоянной заместительной
терапии.
Симптоматическая
терапия направлена на компенсацию белкового (анаболические стероиды),
минерального (препараты калия, верошпирон) и углеводного (бигуаниды в сочетании
с препаратами инсулина) обмена; гипотензивные препараты (резерпин), мочегонные
средства, сердечные гликози-ды.
Список литературы
Для
подготовки данной работы были использованы материалы с сайта https://max.1gb.ru/
Источник
Синдром Иценко-Кушинга – патологический симптомокомплекс, возникающий вследствие гиперкортицизма, т. е. повышенного выделения корой надпочечников гормона кортизола либо длительного лечения глюкокортикоидами. Следует отличать синдром Иценко-Кушинга от болезни Иценко-Кушинга, под которой понимают вторичный гиперкортицизм, развивающийся при патологии гипоталамо-гипофизарной системы. Диагностика синдрома Иценко–Кушинга включает исследование уровня кортизола и гипофизарных гормонов, дексаметазоновую пробу, МРТ, КТ и сцинтиграфию надпочечников. Лечение синдрома Иценко–Кушинга зависит от его причины и может заключатся в отмене глюкокортикоидной терапии, назначении ингибиторов стероидогенеза, оперативном удалении опухоли надпочечников.
Общие сведения
Синдром Иценко-Кушинга – патологический симптомокомплекс, возникающий вследствие гиперкортицизма, т. е. повышенного выделения корой надпочечников гормона кортизола либо длительного лечения глюкокортикоидами. Глюкокортикоидные гормоны участвуют в регуляции всех видов обмена веществ и многих физиологических функций. Работу надпочечников регулирует гипофиз путем секреции АКТГ – адренокортикотропного гормона, активизирующего синтез кортизола и кортикостерона. Деятельностью гипофиза управляют гормоны гипоталамуса – статины и либерины.
Такая многоступенчатая регуляция необходима для обеспечения слаженности функций организма и обменных процессов. Нарушение одного из звеньев этой цепи может вызвать гиперсекрецию глюкокортикоидных гормонов корой надпочечников и привести к развитию синдрома Иценко-Кушинга. У женщин синдром Иценко-Кушинга встречается в 10 раз чаще, чем у мужчин, развиваясь, преимущественно, в возрасте 25-40 лет.
Различают синдром и болезнь Иценко-Кушинга: последняя клинически проявляется той же симптоматикой, но в ее основе лежит первичное поражение гипоталамо-гипофизарной системы, а гиперфункция коры надпочечников развивается вторично. У пациентов, страдающих алкоголизмом или тяжелыми депрессивными расстройствами, иногда развивается псевдо-синдром Иценко-Кушинга.

Синдром Иценко-Кушинга (гиперкортицизм)
Причины и механизм развития синдрома Иценко-Кушинга
Синдром Иценко-Кушинга – широкое понятие, включающее комплекс различных состояний, характеризующихся гиперкортицизмом. Согласно современным исследования в области эндокринологии более 80% случаев развития синдрома Иценко-Кушинга связано с повышенной секрецией АКТГ микроаденомой гипофиза (болезнь Иценко-Кушинга). Микроаденома гипофиза представляет небольшую (не более 2 см), чаще доброкачественную, железистую опухоль, продуцирующую адренокортикотропный гормон.
У 14-18% пациентов причиной синдрома Иценко-Кушинга является первичное поражение коры надпочечников в результате гиперпластических опухолевых образований коры надпочечников – аденомы, аденоматоза, аденокарциномы.
1-2% заболевания вызывается АКТГ-эктопированным или кортиколиберин-эктопированным синдромом – опухолью, секретирующей кортикотропный гормон (кортикотропиномой). АКТГ-эктопированный синдром может вызываться опухолями различных органов: легких, яичек, яичников, тимуса, околощитовидных, щитовидной, поджелудочной, предстательной железы. Частота развития лекарственного синдром Иценко-Кушинга зависит от правильности применения глюкокортикоидов в лечении пациентов с системными заболеваниями.
Гиперсекреция кортизола при синдроме Иценко-Кушинга вызывает катаболический эффект – распад белковых структур костей, мышц (в том числе и сердечной), кожи, внутренних органов и т. д., со временем приводя к дистрофии и атрофии тканей. Усиление глюкогенеза и всасывания в кишечнике глюкозы вызывает развитие стероидной формы диабета. Нарушения жирового обмена при синдроме Иценко-Кушинга характеризуется избыточным отложением жира на одних участках тела и атрофией на других ввиду их разной чувствительности к глюкокортикоидам. Влияние избыточного уровня кортизола на почки проявляется электролитными расстройствами – гипокалиемией и гипернатриемией и, как следствие, повышением артериального давления и усугублением дистрофических процессов в мышечной ткани.
В наибольшей степени от гиперкортицизма страдает сердечная мышца, что проявляется в развитии кардиомиопатии, сердечной недостаточности и аритмий. Кортизол оказывает угнетающее действие на иммунитет, вызывая у пациентов с синдромом Иценко-Кушинга склонность к инфекциям. Течение синдрома Иценко-Кушинга может быть легкой, средней и тяжелой формы; прогрессирующим (с развитием всего симптомокомплекса за 6-12 месяцев) или постепенным (с нарастанием в течение 2-10 лет).
Симптомы синдрома Иценко-Кушинга
Наиболее характерным признаком синдрома Иценко-Кушинга служит ожирение, выявляемое у пациентов более чем в 90% случаев. Перераспределение жира носит неравномерный характер, по кушингоидному типу. Жировые отложения наблюдаются на лице, шее, груди, животе, спине при относительно худых конечностях («колосс на глиняных ногах»). Лицо становится лунообразным, красно-багрового цвета с цианотичным оттенком («матронизм»). Отложение жира в области VII шейного позвонка создает, так называемый, «климактерический» или «бизоний» горб. При синдроме Иценко-Кушинга ожирение отличает истонченная, почти прозрачная кожа на тыльных сторонах ладоней.
Со стороны мышечной системы наблюдается атрофия мышц, снижение тонуса и силы мускулатуры, что проявляется мышечной слабостью (миопатией). Типичными признаками, сопровождающими синдром Иценко-Кушинга, являются «скошенные ягодицы» (уменьшение объема бедренных и ягодичных мышц), «лягушачий живот» (гипотрофия мышц живота), грыжи белой линии живота.
Кожа у пациентов с синдромом Иценко-Кушинга имеет характерный «мраморный» оттенок с хорошо заметным сосудистым рисунком, склонна к шелушению, сухости, перемежается с участками потливости. На коже плечевого пояса, молочных желез, живота, ягодиц и бедер образуются полосы растяжения кожи – стрии багровой или цианотичной окраски, длиной от нескольких миллиметров до 8 см и шириной до 2 см. Наблюдаются кожные высыпания (акне), подкожные кровоизлияния, сосудистые звездочки, гиперпигментация отдельных участков кожи.
При гиперкортицизме нередко развивается истончение и повреждение костной ткани – остеопороз, ведущий к сильным болезненным ощущениям, деформации и переломам костей, кифосколиозу и сколиозу, более выраженных в поясничном и грудном отделах позвоночника. За счет компрессии позвонков пациенты становятся сутулыми и меньше ростом. У детей с синдромом Иценко-Кушинга наблюдается отставание в росте, вызванное замедлением развития эпифизарных хрящей.
Нарушения со стороны сердечной мышцы проявляются в развитии кардиомиопатии, сопровождающейся аритмиями (фибрилляцией предсердий, экстрасистолией), артериальной гипертензией и симптомами сердечной недостаточности. Эти грозные осложнения способны привести к гибели пациентов. При синдроме Иценко-Кушинга страдает нервная система, что выражается в ее нестабильной работе: заторможенности, депрессиях, эйфории, стероидных психозах, суицидальных попытках.
В 10-20% случаев в ходе заболевания развивается стероидный сахарный диабет, не связанный с поражениями поджелудочной железы. Протекает такой диабет довольно легко, с длительным нормальным уровнем инсулина в крови, быстро компенсируется индивидуальной диетой и сахароснижающими препаратами. Иногда развиваются поли- и никтурия, периферические отеки.
Гиперандрогения у женщин, сопровождающая синдром Иценко-Кушинга, вызывает развитие вирилизации, гирсутизма, гипертрихоза, нарушений менструального цикла, аменореи, бесплодия. У пациентов-мужчин наблюдаются признаки феминизации, атрофия яичек, снижение потенции и либидо, гинекомастия.
Осложнения синдрома Иценко-Кушинга
Хроническое, прогрессирующее течение синдрома Иценко-Кушинга с нарастающей симптоматикой может приводить к гибели пациентов в результате осложнений, несовместимых с жизнью: декомпенсации сердечной деятельности, инсультов, сепсиса, тяжелого пиелонефрита, хронической почечной недостаточности, остеопороза с множественными переломами позвоночника и ребер.
Неотложным состоянием при синдроме Иценко-Кушинга является адреналовый (надпочечниковый) криз, проявляющийся нарушением сознания, артериальной гипотензией, рвотой, болями в животе, гипогликемией, гипонатриемией, гиперкалиемией и метаболическим ацидозом.
В результате снижения резистентности к инфекциям у пациентов с синдромом Иценко-Кушинга нередко развиваются фурункулез, флегмоны, нагноительные и грибковые заболевания кожи. Развитие мочекаменной болезни связано с остеопорозом костей и выделением с мочой избытка кальция и фосфатов, приводящих к образованию оксалатных и фосфатных камней в почках. Беременность у женщин с гиперкортицизмом часто заканчивается выкидышем или осложненными родами.
Диагностика синдрома Иценко-Кушинга
При подозрении у пациента синдрома Иценко-Кушинга на основании амнестических и физикальных данных и исключении экзогенного источника поступления глюкокортикоидов (в т. ч. ингаляционного и внутрисуставного), в первую очередь выясняется причина гиперкортицизма. Для этого используется скрининговые тесты:
- определение экскреции кортизола в суточной моче: повышение кортизола в 3–4 раза и более свидетельствует о достоверности диагноза синдрома или болезни Иценко–Кушинга.
- малую дексаметазоновую пробу: в норме прием дексаметазона снижает уровень кортизола более чем в половину, а при синдроме Иценко-Кушинга снижения не происходит.
Дифференциальную диагностику между болезнью и синдромом Иценко-Кушинга позволяет провести большая дексаметазоновая проба. При болезни Иценко-Кушинга прием дексаметазона приводит к снижению концентрации кортизола более чем в 2 раза от исходного; при синдроме снижения кортизола не происходит.
В моче повышено содержание 11-ОКС (11-оксикетостероидов) и снижено 17-КС. В крови гипокалиемия, увеличение количества гемоглобина, эритроцитов и холестерина. Для определения источника гиперкортицизма (двусторонняя гиперплазия надпочечников, аденома гипофиза, кортикостерома) проводится МРТ или КТ надпочечников и гипофиза, сцинтиграфия надпочечников. С целью диагностики осложнений синдрома Иценко-Кушинга (остеопороза, компрессионных переломов позвонков, перелома ребер и т. д.) проводится рентгенография и КТ позвоночника, грудной клетки. Биохимическое исследование показателей крови диагностирует электролитные нарушения, стероидный сахарный диабет и др.
Лечение синдрома Иценко-Кушинга
При ятрогенной (лекарственной) природе синдрома Иценко-Кушинга необходима постепенная отмена глюкокортикоидов и замена их на другие иммунодепрессанты. При эндогенной природе гиперкортицизма назначаются препараты, подавляющие стероидогенез (аминоглютетимид, митотан).
При наличии опухолевого поражения надпочечников, гипофиза, легких проводится хирургическое удаление новообразований, а при невозможности – одно- или двусторонняя адреналэктомия (удаление надпочечника) или лучевая терапия гипоталамо-гипофизарной области. Лучевую терапию часто проводят в комбинации с хирургическим или медикаментозным лечением для усиления и закрепления эффекта.
Симптоматическое лечение при синдроме Иценко-Кушинга включает применение гипотензивных, мочегонных, сахароснижающих препаратов, сердечных гликозидов, биостимуляторов и иммуномодуляторов, антидепрессантов или седативных средств, витаминотерапию, лекарственную терапию остеопороза. Проводится компенсация белкового, минерального и углеводного обмена. Послеоперационное лечение пациентов с хронической надпочечниковой недостаточностью, перенесших адреналэктомию, состоит в постоянной заместительной гормональной терапии.
Прогноз синдрома Иценко-Кушинга
При игнорировании лечения синдрома Иценко-Кушинга развиваются необратимые изменения, приводящие к летальному исходу у 40-50% пациентов. Если причиной синдрома явилась доброкачественная кортикостерома, прогноз удовлетворительный, хотя функции здорового надпочечника восстанавливаются только у 80% пациентов. При диагностике злокачественных кортикостером прогноз пятилетней выживаемости – 20-25% (в среднем 14 месяцев). При хронической надпочечниковой недостаточности показана пожизненная заместительная терапия минерало- и глюкокортикоидами.
В целом прогноз синдрома Иценко-Кушинга определяется своевременностью диагностики и лечения, причинами, наличием и степенью выраженности осложнений, возможностью и эффективностью оперативного вмешательства. Пациенты с синдромом Иценко-Кушинга находятся на динамическом наблюдении у эндокринолога, им не рекомендуются тяжелые физические нагрузки, ночные смены на производстве.
Источник
