Болезнь иценко кушинга и синдром нельсона
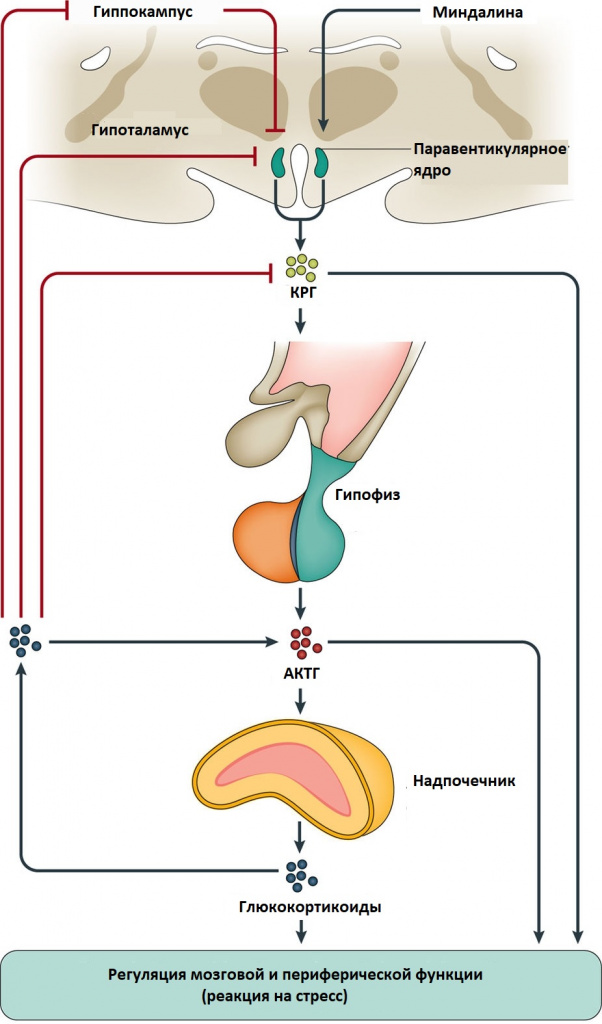
Синдром Нельсона – это эндокринное заболевание, которое развивается как следствие двусторонней адреналэктомии или длительной терапии митотаном. Характеризуется формированием и/или ростом аденомы гипофиза, избыточным производством АКТГ, хронической недостаточностью коры надпочечников (ХНН). Специфический симптом – патологическая пигментация слизистых оболочек, кожи. Наблюдается слабость, адинамия, артериальная гипотензия, тошнота, боли в костях, потеря зрения, утрата обоняния, снижение памяти, эмоциональная лабильность. Диагноз устанавливается на основании анамнеза, результатов анализа на АКТГ, данных МРТ (КТ) головного мозга. Лечение комплексное: хирургическое, лучевое, медикаментозное.
Общие сведения
Синдром Нельсона получил свое название по фамилии врача-исследователя из США Д. Нельсона. В 1950-х годах он вместе с коллегами описал клинический случай женщины, у которой спустя несколько лет после двустороннего удаления надпочечников сформировалась опухоль гипофиза. К 1960 году данные были накоплены и систематизированы, а синдром выделен как отдельная нозологическая единица. В последние десятилетия распространенность патологии сокращается, что связано с уменьшением количества адреналэктомий. Среди пациентов с удаленными надпочечниками эпидемиология составляет 5-10%. Заболевание диагностируется после хирургического вмешательства, временной промежуток между операцией и появлением симптоматики колеблется от 3-6 месяцев до 20-25 лет. Наиболее высокий риск отмечается в течение первых 6 лет.

Синдром Нельсона
Причины
Сбои в работе гипоталамо-гипофизарной системы обусловлены утратой тормозящего влияния кортикоидных гормонов на клетки аденогипофиза, синтезирующие адренокортикотропин. Синдром Нельсона возникает при абсолютном выпадении функции коры надпочечников в результате лечения болезни Иценко-Кушинга. Причинами могут быть:
- Двусторонняя адреналэктомия. Хирургическое удаление двух надпочечников – наиболее распространенный фактор возникновения синдрома. Выработка кортикостероидов прекращается, синтез АКТГ значительно увеличивается.
- Односторонняя адреналэктомия, терапия митотаном. Реже патология развивается после удаления одного надпочечника, на фоне угнетения функций второго препаратами группы ингибиторов синтеза стероидов. Патологические процессы аналогичны таковым при билатеральной адреналэктомии, но медленнее прогрессируют.
- Длительное лечение митотаном. Препарат относится к противоопухолевым средствам, ингибиторам производства гормонов надпочечников. Он разрушает опухолевую и нормальную ткань надпочечниковой коры. При длительном приеме возможна полная утрата гормоносекретирующей функции.
Не все пациенты с дисфункцией надпочечников страдают от синдрома Нельсона. Его формированию способствует ряд факторов, в том числе – высокая секреция кортизола до терапии, доброкачественное новообразование гипофиза, молодой возраст больных к моменту адреналэктомии. Пик заболеваемости приходится на 26 лет, после 40 лет риск приближается к нулю. Вероятность синдрома более низка у пациентов, перенесших оперативное вмешательство на гипофизе.
Патогенез
Ключевые патогенетические процессы синдрома Нельсона – недостаток ингибирующего влияния кортизола на АКТГ-производящие клетки, возобновление роста и быстрое прогрессирование гипофизарной опухоли, сформировавшейся при болезни Кушинга. После резекции надпочечников или при продолжительном приеме митотана нарушается физиологическая регуляция функций надпочечников гипоталамо-гипофизарным комплексом. Это ведет к значительному повышению количества АКТГ, формированию гипофизарной аденомы.
Усиление пигментации объясняется вненадпочечниковым воздействием АКТГ на меланоциты – клетки кожи, производящие пигмент мелатонин черно-коричневого и желто-красного цвета. Кроме этого, гормон стимулирует липолиз и секрецию инсулина, оказывая гипогликемический эффект. У лиц с синдромом Нельсона он усиливает метаболизм кортикоидных гормонов, поэтому для устранения признаков надпочечниковой недостаточности требуется назначение высоких доз их синтетических аналогов.
Симптомы синдрома Нельсона
Клиническая картина включает прогрессирующую гиперпигментацию кожи, симптомы наличия АКТГ-продуцирующей опухоли и ХНН, расстройства со стороны ЦНС и органов зрения, связанные с увеличением размеров аденомы. Гиперпигментация проявляется как потемнение открытых участков и областей, подверженных трению: лица, шеи, кистей рук, подмышечных впадин, мест посадки брюк и воротника. Окрашивается полость рта и область анального отверстия. Наиболее яркая пигментация характерна для послеоперационных швов. Цвет варьируется от светлого загара до темно-коричневого с фиолетовым оттенком, напрямую коррелирует с концентрацией АКТГ и бета-липотропина. Меланодермия становится менее выраженной при адекватной гормонозаместительной терапии, усиливается при обострении заболевания.
Надпочечниковая недостаточность склонна к декомпенсации, реализуется через малые и большие кризы. При малом кризе пациенты чувствуют слабость и суставные боли, теряют аппетит. Часто возникают приступы артериальной гипотензии, головокружения и обмороки. При большом кризе резко нарастает тошнота, появляется рвота, диарея, абдоминальные и мышечные боли. Тахикардия и артериальная гипотония более выраженные, стойкие. Температура тела поднимается до 39° C.
Прогрессивный рост кортикотропиномы проявляется нейроофтальмологической симптоматикой. Наиболее характерен хиазмальный синдром: сужение границ поля зрения в верхневисочном или нижневисочном квадранте, выпадение половин полей зрения. Позже изменяется состояние глазного дна, снижается острота зрения, развивается слепота. Психоневрологический статус характеризуется нарастанием астено-депрессивных и астено-фобических состояний. Больные становятся эмоционально неустойчивыми, тревожными, мнительными, часто пребывают в подавленном настроении.
Осложнения
При отсутствии лечения кортикотропинома увеличивается, повышается риск спонтанного внутриопухолевого кровоизлияния, провоцирующего односторонний паралич глазодвигательного нерва (офтальмоплегии). Большие аденомы сдавливают окружающие области и потенцируют разнообразные неврологические нарушения. Антеселлярное распространение новообразования приводит к патологии обоняния и психическим расстройствам; параселлярное – к поражению III, IV, V и VI пар черепно-мозговых нервов: нарушаются глазодвигательные функции, страдают различные виды чувствительности лица. При росте опухоли вверх возникают общемозговые симптомы – помрачение сознания, головная боль, головокружение, рвота, генерализованные судорожные приступы.
Диагностика
Врач-эндокринолог проводит клинический опрос и осмотр больного, собирает анамнестические данные. Диагноз синдрома Нельсона основывается на наличии характерных симптомов, предшествующей болезни Кушинга и тотальной адреналэктомии. Дифференциальная диагностика требует разграничения данного синдрома с болезнью Аддисона и синдромом Кушинга, сопровождающегося повышением АКТГ из-за развития эктопированной опухоли. Для подтверждения диагноза необходимо подтвердить гиперсекрецию АКТГ, присутствие опухоли в гипофизе. Используются следующие методы:
- Анализ крови на АКТГ. При кортикотропиноме и утрате функции надпочечников концентрация АКТГ в крови составляет 200 пг/мл и более, отсутствует циркадный ритм секреции гормона – показатели анализа относительно стабильны днем и ночью. Они отражают активность неоплазии и напрямую коррелируют с выраженностью гиперпигментации. Коричневая, черно-фиолетовая окраска сопровождается повышением уровня АКТГ до 1000 пг/мл; легкая и умеренная гиперпигментация в операционных швах и областях частого трения – до 200-400 пг/мл.
- МРТ головы. Визуализация микроаденом затруднена, поскольку они зачастую располагаются в турецком седле и не изменяют его структуру. При небольших размерах опухоли турецкое седло соответствует норме либо незначительно увеличено, пристальное изучение боковых проекций позволяет определить наличие новообразования. Большие и средние аденомы более заметны – седло увеличено, стенки истончены или разрушены. При крупных неоплазиях обнаруживается расширенный вход в турецкое седло, укороченные клиновидные отростки. МРТ гипофиза может быть заменена рентгенографией турецкого седла, но данные будут менее точны. Для получения дополнительной информации об аденоме проводится КТ.
- Нейроофтальмологическое обследование. При прогрессивном увеличении опухоли диагностируются изменения в глазном дне, выпадения наружных полей и снижение остроты зрения, опущение верхнего века. На ЭЭГ выявляются признаки, указывающие на повышенную активацию гипоталамуса – регистрируется высокоамплитудный альфа-ритм распространяющийся по всем отведениям. Быстрый рост опухоли провоцирует разряды тета-волн, больше выраженные во фронтальных отведениях. Общее повышение биоэлектроактивности мозга подтверждает усиление гипоталамо-гипофизарных процессов.
Лечение синдрома Нельсона
Терапия направлена на удаление или подавление активности кортикотропиномы, компенсацию ХНН. Для достижения положительного результата и предупреждения рецидивов используются комбинированные методы лечения, включающие следующие процедуры в различных сочетаниях:
- Прием медикаментов. Медикаментозная коррекция целесообразна при новообразовании, которое не выходит за пределы турецкого седла, при рецидиве синдрома. Используются препараты, снижающие уровень АКТГ: серотониновые блокаторы, стимуляторы дофаминовых рецепторов. Для компенсации ХНН проводится заместительная терапия минерало- и глюкокортикоидами.
- Радиационная терапия. Курс процедур рекомендуется пациентам с аденомами маленьких размеров, а также после проведения резекции опухоли, при рецидивах синдрома. Применяется методика облучения γ-лучами и протонными пучками, введения в ткани гипофиза радиоактивных изотопов иттрия и серебра.
- Хирургическая операция. Метод показан при аденомах маленьких, средних и больших размеров. Микрохирургическое оборудование позволяет полностью удалить образование, но не исключает развития рецидива, поэтому после оперативного вмешательства назначается курс лучевого лечения.
- Криотерапия. Низкотемпературный метод воздействия эффективен при опухолях небольших размеров. Жидкий азот стереотаксически через трансназальный транссфеноидальный доступ подводится к аденоме и разрушает ее ткани.
Прогноз и профилактика
Исход заболевания благоприятный при медленном росте опухоли, ее успешном удалении, достижении компенсации ХНН. В таких случаях состояние пациентов остается стабильным, вероятность рецидива невелика. В качестве профилактической меры больным, перенесшим билатеральную адреналэктомию, рекомендуется ежегодно назначать обследования, которые позволяют визуализировать область расположения гипофизарной аденомы, контролировать содержание АКТГ. Кроме того, пациентам показаны регулярные офтальмологические осмотры.
Источник
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Синдром Кушинга: причины появления, симптомы, диагностика и способы лечения.
Синдром Иценко-Кушинга – это сочетание клинических симптомов, вызванных хроническим повышением уровня кортизола или родственных ему кортикостероидов в крови. Болезнь Иценко-Кушинга – это синдром Кушинга, причиной которого служит избыточная гипофизарная продукция адренокортикотропного гормона (АКТГ), как правило, обусловленная небольшой доброкачественной опухолью гипофиза – аденомой. Иногда АКТГ производится опухолью, которая не связана с гипофизом, она может находиться где угодно, чаще – в легких и грудной клетке. Порой злокачественные опухоли хорошо маскируются под железы и начинают вырабатывать гормоны альдостерон и кортизол, что, в свою очередь, приводит к повышению их концентраций в человеческом организме. При этом собственные железы понемногу начинают атрофироваться – таким образом организм старается бороться с избытком гормонов.

Синдром Иценко-Кушинга также возникает из-за перепроизводства кортизола надпочечниками или употребления больших доз глюкокортикоидных препаратов таких как преднизолон или дексаметазон при лечении ряда болезней (астмы, ревматоидного артрита и некоторых других аутоиммунных патологических состояний). Заболевание может возникнуть в любом возрасте, но чаще всего в 20-40 лет, оно может быть врожденным или приобретенным. Женщины поражаются в 10 раз чаще, чем мужчины.
У пациентов, страдающих алкоголизмом или тяжелыми депрессивными расстройствами, а также во время беременности, иногда наблюдается небольшое повышение уровня гормонов надпочечников и развивается псевдо-синдром Иценко-Кушинга.
Классификация заболевания. Кодирование по МКБ-10
Синдром Иценко-Кушинга (E24):
E24.0. Болезнь Иценко-Кушинга гипофизарного происхождения (гиперсекреция АКТГ гипофизом, гиперадренокортицизм гипофизарного происхождения);
E24.1. Синдром Нельсона;
E24.3. Эктопический АКТГ-синдром;
E24.4. Кушингоидный синдром, вызванный алкоголем;
E24.8. Другие состояния, характеризующиеся кушингоидным синдромом;
E24.9. Синдром Иценко-Кушинга неуточненный.
Симптомы синдрома Иценко-Кушинга
У большинства больных с различными формами гиперкортицизма: АКТГ-зависимыми (болезнь Иценко-Кушинга, аденома гипофиза, АКТГ эктопический синдром) и АКТГ-независимыми формами (аденома коры надпочечника и/или двусторонняя микро-, макроузелковая гиперплазия) клинические проявления заболевания постоянны и зависят от скорости секреции кортизола надпочечниками.
К классическим признакам синдрома Иценко-Кушинга у взрослых относятся «лунообразное» лицо багрово-красного цвета, часто возникают многочисленные угревидные высыпания, центральное ожирение с одновременной потерей жировой ткани на бедрах, ягодицах и руках, истончение кожи и ломкость капилляров, приводящие к легкому и часто спонтанному образованию синяков. За счет неправильного и неравномерного жироотложения происходит необратимая деформация позвоночника, больные сутулятся, происходит нарушение осанки (кифоз, сколиоз). На бедрах, предплечьях, животе можно увидеть растяжки ярко-красного или даже фиолетового цвета, надключичные жировые подушечки и периферические отеки. Часто происходит разрушение костной ткани, отмечается склонность к переломам. У женщин по причине избытка половых гормонов возникают признаки излишнего оволосения по мужскому типу, появляются существенные перебои менструального цикла. У детей самым ранним признаком служит избыточная масса тела при задержке роста.
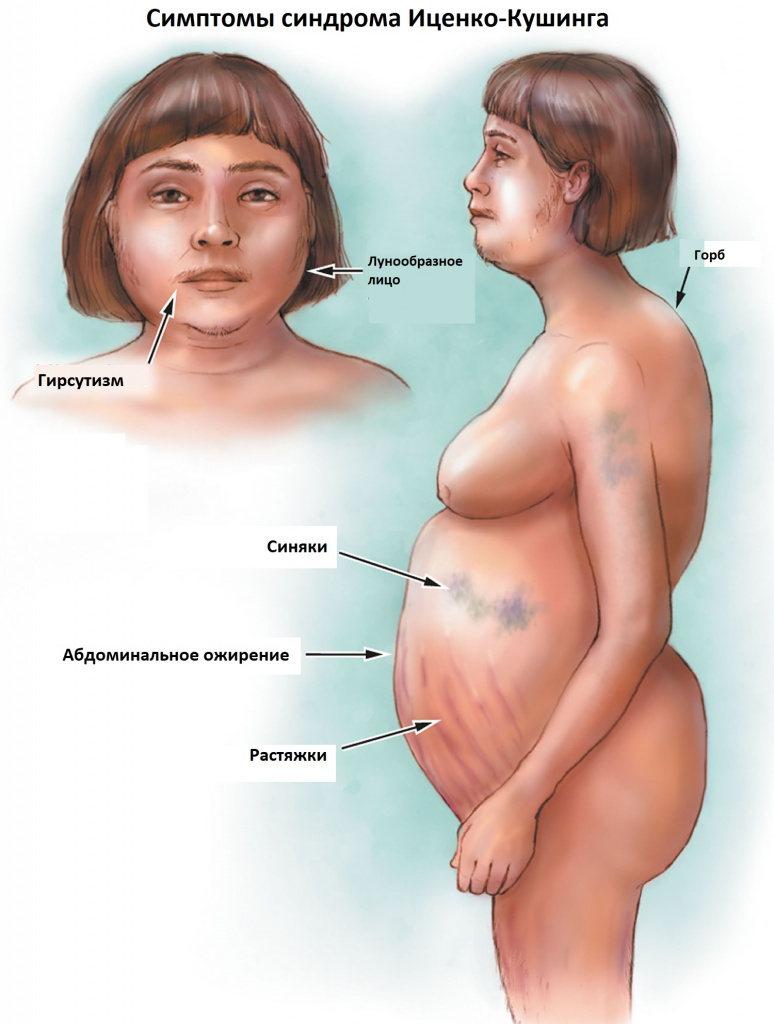
За счет повышенного уровня кортизола могут возникать гипертония, аритмия, поражение сердца и сосудов, высокий уровень глюкозы в крови, снижение зрения, приступы агрессивности, депрессия, нарушения терморегуляции (именно такие больные очень часто потеют, а также могут мерзнуть в жаркую погоду).
Диагностика синдрома Иценко-Кушинга
Ярко выраженный синдром Иценко-Кушинга не представляет особых диагностических трудностей. Достаточно лишь оценить внешний облик человека и провести с ним беседу. Но заболевание с умеренными проявлениями может вызвать у врача ряд проблем. Всегда следует исключать предварительный прием глюкокортикостероидов пациентом (экзогенный синдром Кушинга). Диагноз ставится клинически, а подтверждается данными лабораторных и визуализирующих методов исследований для установления стадии болезни и выяснения первопричины патологии.
Подтверждение избытка кортизола выполняется строго по показаниям врача одним из четырех методов:
- оценка количества кортизола – определение свободного кортизола мочи в двукратных суточных пробах;
Свободный кортизол (суточная моча) (Free cortisol, urine)
Синонимы: Кортизол мочи; Свободный гидрокортизон в суточной моче.
Hydrocortisone; Urine cortisol; Free Cortisol Urine Test; Urine Cortisol Test.
Краткое описание теста «Свободный кортизол (суточная моча)»
Скрининговый тест, применяющийся в диагностике синдрома Куши…
975 руб
Кортизол (Гидрокортизон, Cortisol)
Синонимы: Кортизол, Гидрокортизон. Cortisol, Hydrocortisone. Compound F.
Краткая характеристика определяемого вещества Кортизол
Стероидный гормон коры надпочечников; наиболее активный из глюкокортикоидных гормонов.
Регулятор углеводного, белкового и жирового обмена. Кортизол в…
660 руб
Кортизол, слюна (Cortisol, Saliva)
Синонимы: Свободный гидрокортизон слюны.
Cortisol saliva test; Salivary Cortisol (hydrocortisone, Compound F).
Краткое описание определяемого аналита Кортизол
Кортизол – основной глюкокортикоидный гормон коры надпочечников, который участвует в гормональной регуляции функц…
595 руб
В связи с высокой вариабельностью физиологической секреции кортизола и ограничениями всех существующих тестов рекомендуется использовать минимум два теста первой линии для подтверждения или исключения диагноза. При выборе диагностических тестов первой линии важно учитывать возможность их проведения в амбулаторных условиях, их диагностическую информативность, простоту выполнения для пациента и противопоказания.
Для выяснения причины синдрома Кушинга определяют уровень адренокортикотропного гормона (АКТГ):
- Если уровень АКТГ и провокационные тесты указывают на гипофизарную причину гиперкортицизма, применяют методы визуализации гипофиза. Самые точные результаты дает МРТ с контрастным усилением, но некоторые микроаденомы визуализируются и с помощью КТ.
- При негипофизарном происхождении заболевания используют КТ с высоким разрешением для исследования грудной клетки, области поджелудочной железы и надпочечников.
Необходима также сдача лабораторных анализов:
общего анализа мочи
,
клинического анализа крови
, анализа на уровень сахара в крови, биохимического анализа крови.
Глюкоза (в крови) (Glucose)
Синонимы: глюкоза в крови, анализ глюкозы в крови натощак, анализ сахара в крови. Fasting blood glucose, FBG, fasting plasma glucose, blood glucose, blood sugar, fasting blood sugar, FBS.
Краткая характеристика определяемого вещества Глюкоза
Основной экзо- и эндогенный субстрат энергетическ…
280 руб
К каким врачам обращаться
При наличии симптомов синдрома Кушинга и для уточнения диагноза пациент направляется на консультацию и лечение к
врачу-эндокринологу
. Часто возникает необходимость в получении консультаций других специалистов (по показаниям):
- окулиста,
- кардиолога,
- уролога,
- гинеколога,
- невролога.
Лечение синдрома Иценко-Кушинга
Основная задача медикаментозной терапии – устранить механизм избыточной выработки гормонов надпочечников, нормализовать уровень кортизола в организме и купировать неприятные симптомы заболевания. Лечение пациентов, причина заболевания которых кроется в приеме гормональных препаратов, состоит в замене кортикотропных средств на другие препараты. При наличии новообразования лечение направлено на уменьшение объема опухоли и/или стабилизацию ее роста.
Трудной задачей в лечении синдрома является коррекция расстройств со стороны жизненно важных органов и систем. В ряде случаев проводится симптоматическое лечение нарушений белкового и углеводного обмена, нормализация уровня артериального давления, лечение сердечной недостаточности, генерализированного остеопороза. При необходимости могут назначаться антидепрессанты или транквилизаторы.
Так как в большинстве случаев синдром Кушинга развивается вследствие опухолевых новообразований, часто проводят хирургическое лечение, направленное на удаление опухоли. Всем пациентам с впервые установленным диагнозом «болезнь Иценко-Кушинга» должно быть рекомендовано нейрохирургическое лечение – эндоскопическая трансназальная аденомэктомия. Медикаментозное лечение болезни Иценко-Кушинга может быть только временным или служить методом подготовки к операции.
При наличии у пациента кортикостеромы производится удаление надпочечника (адреналэктомия). В последнее время стало возможным проведение хирургических операций на надпочечниках с применением мини-инвазивных доступов и технологий. Адреналэктомия позволяет остановить выработку слишком большого количества кортизола. В зависимости от гормональной активности специалисты принимают решение об одностороннем или двустороннем иссечении надпочечников. Однако это также означает, что необходима пожизненная заместительная гормональная терапия для восполнения функции удаленных надпочечников.
Если хирургическое лечение синдрома Иценко-Кушинга оказалось малоэффективным, а проведение повторной операции невозможно или не имеет смысла, то пациенту может быть показано проведение лучевой терапии. В последнее время с этой целью используется методика «Кибер-нож», которая обладает высокой точностью облучения новообразования и низкой токсичностью для организма, является безболезненной и бескровной.
Осложнения
При отсутствии лечения синдром Кушинга вызывает серьезные осложнения, угрожающие жизни человека: сердечная или легочная недостаточность, почечная гипертония, уменьшение минеральной плотности костей и остеопороз, миопатия, расстройства нервной и иммунной систем и другие тяжелые состояния. Именно поэтому необходимо обращаться к врачу-эндокринологу при появлении самых ранних симптомов заболевания.
Метаболические изменения, вызываемые длительным повышением циркулирующего в крови кортизола, приводят к развитию стероидного сахарного диабета 2-го типа, артериальной гипертензии и дислипидемии.
После успешной операции требуется довольно продолжительное время, прежде чем восстановится нормальное функционирование гипофиза и надпочечников. Переход пациентов от слишком большого количества кортизола в крови к нормальному уровню часто воспринимается организмом как недостаток этого гормона, и в течение этого времени пациенту может быть необходима адаптация к периодически возникающим головным болям, болям в конечностях, усталости и подавленному состоянию. Не следует забывать, что синдром Кушинга, если не заниматься его лечением, со временем может стать причиной преждевременной смерти.
Профилактика синдрома Иценко-Кушинга
Для профилактики синдрома Кушинга важно не принимать гормональные препараты без назначения врача. В случае приема глюкокортикоидов более трех месяцев необходимо получить консультацию и пройти диагностическое обследование у врача-эндокринолога.
С целью контроля повторного роста опухоли проводятся регулярные контрольные МРТ-исследования головного мозга. Вторичная профилактика заключается в предотвращении осложнений и рецидивов заболевания.
Больным рекомендуется один раз в год обращаться к врачу-эндокринологу для коррекции поддерживающей терапии.
Источники:
- Дедов И.И. Клиническая нейроэндокринология. — М.: УП «Принт», 2011. С. 52.
- Марова Е.И., Арапова С.Д., Белая Ж.Е. и др. Болезнь Иценко-Кушинга: клиника, диагностика, лечение. М.: ГЭОТАР-Медиа, 2012. С. 64.
- Трошина Е.А. Диагностика, дифференциальная диагностика и лечение эндогенного гиперкортицизма / Е.А. Трошина [и др.] // Пробл. Эндокр. – 2010. №2. С. 53-63.
- Болезнь Иценко-Кушинга. Клинические рекомендации. Российская ассоциация эндокринологов/Ассоциация нейрохирургов России. Минздрав РФ. 2016.
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Информация проверена экспертом

Лишова Екатерина Александровна
Высшее медицинское образование, опыт работы – 19 лет
Поделитесь этой статьей сейчас
Похожие статьи
Инфаркт миокарда
Инфаркт миокарда: причины появления, симптомы, диагностика и способы лечения.
Остеопороз
Остеопороз: причины появления, симптомы, диагностика и способы лечения.
Дерматиты
Дерматиты: причины появления, симптомы, диагностика и способы лечения.
Источник
