Болезнью кавасаки и синдромом стивенса джонсона
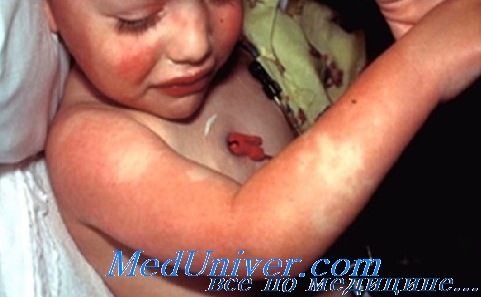
Клиника и диагностика болезни Кавасаки у детейРемитирующая лихорадка (с подъемом температуры выше 40 °С) не реагирует на антибиотики. В отсутствие лечения лихорадка продолжается обычно 1-2 нед., но иногда сохраняется и месяц. Чем дольше она продолжается, тем выше риск поражения коронарных сосудов. Характерны также двусторонняя инъекция склер (обычно без экссудата), покраснение слизистой оболочки полости рта и глотки, красный «земляничный» язык, сухость и трещины губ, эритема и отек кистей и стоп, разнообразная сыпь (пятнисто-папулезная, скарлатиноподобная или полиморфная экссудативная эритема) преимущественно в паху и увеличение шейных лимфатических узлов до 1,5 см и больше в диаметре, обычно с одной стороны. В острой стадии наблюдается шелушение кожи промежности. Больные, особенно грудные дети, становятся очень раздражительными; иногда развиваются асептический менингит, понос, легкий гепатит, водянка желчного пузыря, уретрит со стерильной лейкоцитурией, средний отит и артрит. Последний чаще бывает у девочек либо на ранней стадии болезни (на фоне лихорадки и других острых проявлений), либо на 2-3-й неделе. Поражаются кисти, колени, голеностопные или тазобедренные суставы. Наибольшую опасность представляет поражение сердца. Не менее чем у 50% больных развивается миокардит, проявляющийся тахикардией и снижением функции левого желудочка. В острой стадии часто возникает перикардит с небольшим выпотом. На 2-3-й неделе заболевания в отсутствие лечения почти у 25% больных образуются аневризмы коронарных артерий, которые можно выявить с помощью ЭхоКГ. В редких случаях имеют место клапанная недостаточность и аневризмы других артерий. Крупные аневризмы коронарных артерий (с внутренним диаметром более 8 мм) грозят разрывом, тромбозом или стенозом и инфарктом миокарда. В течении болезни Кавасаки обычно выделяют три клинические стадии. Острая лихорадочная стадия продолжается 1-2 нед. и характеризуется высокой температурой тела и другими острыми проявлениями заболевания. После стихания этих симптомов наступает подострая стадия, в которой могут сохраняться раздражительность, анорексия и инъекция конъюнктив. В это время возникает шелушение кожи, развивается тромбоцитоз и образуются аневризмы коронарных артерий. Риска внезапной смерти особенно высок именно на этой стадии, которая продолжается обычно до 4-й недели после начала заболевания. Когда все клинические проявления исчезают, наступает стадия выздоровления, длящаяся до нормализации СОЭ, то есть примерно еще 2-4 нед. Прогностически неблагоприятные клинические факторы болезни Кавасаки включают мужской пол, возраст до 1 года, длительную лихорадку или ее рецидив. Плохой исход предвещают и низкий уровень гемоглобина, снижение числа тромбоцитов, возрастание числа нейтрофилов и палочкоядерных форм, а также низкий уровень альбумина и IgG в крови. Однако всех этих показателей недостаточно для создания системы баллов, которая позволяла бы избирательно лечить больных, исходя из степени опасности заболевания.
Диагностика болезни Кавасаки у детейДиагноз болезни Кавасаки устанавливают на основании характерных клинических признаков: лихорадки, длящейся не менее 5 сут, и как минимум 4 из 5 других клинических проявлений. Однако встречаются и случаи атипичной, или неполной, болезни Кавасаки, когда при наличии лихорадки число других признаков меньше 4, но поражение коронарных артерий, тем не менее, развивается. Такие неполные формы болезни чаще всего наблюдаются у грудных детей, которых, к несчастью, наиболее высок и риск поражения коронарных артерий. Диагностические критерии болезни Кавасаки: 3. Отек и/или эритема кистей или стоп в острой стадии или шелушение пальцев в подострой стадии. Корь отличает экссудативный конъюнктивит, пятна Коплика, сыпь на лице ниже ушей, а также лейкопения и низкая СОЭ. Для токсического шока характерны падение АД, поражение почек, повышение активности креатинфосфокиназы и очаги стафилококковой инфекции. Труднее всего отличить болезнь Кавасаки от скарлатины у ребенка со стрептококковой инфекцией (группы А). При скарлатине лихорадка быстро купируется пенициллином; поэтому оценка состояния больного через 24-48 ч послe начала антибиотикотерапии позволяет уточнить диагноз. Лимфаденопатия, гепатоспленомегалия и преходящая желтовато-розовая сыпь оказывают на ювенильный ревматоидный артрит. Особенно трудно диагностировать неполную форму болезни Кавасаки. В этих случаях больных следует направлять в клиники, где имеются опытные специалисты. Лабораторные исследования при болезни Кавасаки у детейИзменения лабораторных показателей при болезни Кавасаки неспецифичны, но достаточно характерны. Число лейкоцитов в норме или повышено, преобладают нейтрофилы и незрелые формы клеток. В острой стадии заболевания почти всегда повышена СОЭ, также уровень С-реактивного белка и других белков острой фазы воспаления. Это повышение может сохраняться в течение 4-6 нед. Обычно имеет место нормоцитарная анемия. Число тромбоцитов, нормальное в 1-ю неделю, позднее быстро возрастает и может превысить 1 000 000 в 1 мкл. Антинуклеарные антитела и ревматоидный фактор отсутствуют. Иногда отмечается стерильная лейкоцитурия, небольшое повышение активности печеночных аминотрансфераз, а также цитоз СМЖ. Аномалии коронарных артерий лучше всего выявляются с помощью двухмерной ЭхоКГ, которую должен проводить педиатр-кардиолог. Это исследование выполняют при диагностике и повторяют через 2-3 нед. В случае нормальных результатов исследование еще раз проводят через 6-8 нед. после начала заболевания, затем — после нормализации СОЭ. В ряде центров ЭхоКГ дополнительно стандартно проводят через год после начала заболевания. Однако болезнь Кавасаки — это острый васкулит, и возможность развития сосудистых осложнений спустя 2 мес. после начала заболевания остается недоказанной. В случае обнаружения аномалий коронарных артерий ЭхоКГ выполняют более часто, может быть показана ангиография. Лечение назначают после консультации с педиатром-кардиологом. – Также рекомендуем “Лечение болезни Кавасаки у детей. Прогноз” Оглавление темы “Системные болезни у детей”:
|
Источник
Синдром Стивенса-Джонсона — буллезное острое поражение слизистых и кожи, относящееся к аллергической природе. Обычно заболевание протекает на фоне тяжелых состояний с привлечением слизистой рта, мочеполовых органов и глаз. Диагностировать синдром Стивенса-Джонсона можно по тщательному осмотру пациента, исследованиям крови иммунологическим методом, благодаря биопсии кожи и коагулограммы. Учитывая разной степени тяжести показания заболевания, проводят рентген легких, УЗИ почек, УЗИ мочевого пузыря, биохимический анализ мочи, и конечно, консультацию у других специалистов. Лечение осуществляют методом экстракорпоральной гемокоррекции, посредством инфузионной терапии и терапии глюкокортикоидной. Назначают также антибактериальные препараты.
Содержание статьи:
- Причины синдрома Стивенса-Джонсона
- Симптомы синдрома Стивенса-Джонсона
- Диагностика синдрома Стивенса-Джонсона
- Лечение синдрома Стивенса-Джонсона
Первые данные о синдроме Стивенса-Джонсона были опубликованы только в 1922 году. С течением времени синдром Стивенса-Джонсона получил свое название в честь своих открывателей, именами которых впоследствии и назвали заболевание. Данный недуг — это вариант многоформной экссудативной эритемы, протекающей в тяжелом варианте. Также у заболевания есть второе название — злокачественная экссудативная эритема. Синдром Стивенса-Джонсона относится к буллезным дерматитам, точно также как и синдром Лайелла, аллергический контактный дерматит, пузырчатка, болезнь Хейли-Хейли, буллезный вариант СКВ и другое. Интересно, что общим симптомом всех выше перечисленных заболеваний, включая синдром Стивенса-Джонсона, является возникновение пузырей на поверхности кожи и на слизистых оболочках.
Синдром Стивенса-Джонсона выявляется в самом разном возрасте. Однако чаще всего встречается у людей от 20 до 40 лет, но очень редко в первые три года жизни ребенка. Распространенность синдрома Стивенса-Джонсона составляет от 0,5 до 5-6 случаев на 1 миллион людей в год. Многие исследователи отмечают, что заболевание больше присуще мужчинам.
Причины синдрома Стивенса-Джонсона
Синдром Стивенса-Джонсона развивается под действием аллергических реакций быстрого типа. Выделяют всего четыре группы факторов, могущих провоцировать возникновение заболевания:
- лекарства;
- инфекции;
- злокачественные болезни;
- причины неизвестной природы.
В детстве синдром Стивенса-Джонсона очень часто образуется на фоне вирусных заболеваний, таких как вирусный гепатит, корь, грипп, простой герпес, ветряная оспа, эпидемический паротит. Главным провокатором может быть бактериальный фактор (туберкулез, микоплазмоз, сальмонеллез, туляремия, иерсиниоз, бруцеллез), а также грибковая причина (трихофития, кокцидиомикоз, гистоплазмоз).
Во взрослом возрасте синдром Стивенса-Джонсона объясняется введением медикаментов, а также возможным протекающим злокачественным процессом. Из медикаментов главной причиной могут стать антибиотики, противовоспалительные нестероидные средства, сульфаниламиды и регулятор ЦНС.
Интересно, что ведущую роль в онкологических заболеваниях и в развитии синдрома Стивенса-Джонсона занимают карциномы и лимфомы. В случае невозможности установить этиологический фактор, речь идет об идеопатическом синдроме Стивенса-Джонсона.
Симптомы синдрома Стивенса-Джонсона
Начало синдрома Стивенса-Джонсона характеризуется стремительно разворачивающейся симптоматикой. В самом начале обычно отмечается:
- общее недомогание с поднятием температуры тела до 40°С;
- характерная головная боль;
- артралгия;
- тахикардия;
- ломота в мышцах;
- может болеть горло;
- может появиться кашель;
- рвота;
- диарея.
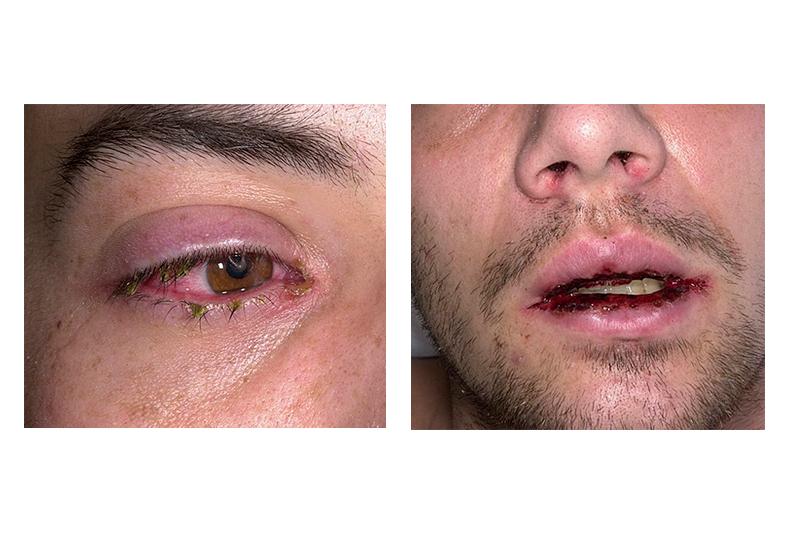
Спустя пару часов (максимум — спустя сутки) на слизистой рта появляются большие пузыри. После вскрытия таких пузырей на слизистых поверхностях возникают обширного плана дефекты, которые покрыты пленкой бело-серого или желтого цвета. Также возникают корки, образованные из запекшейся крови. В данный патологический процесс может быть вовлечена кайма губ. По причине тяжелого поражения слизистых при синдроме Стивенса-Джонсона больные не в состоянии даже пить или есть.
Влияние на глаза
Поражение глаз по своим характеристикам очень похоже на аллергический конъюнктивит, однако часто происходит осложнение вторичным инфицированием с дальнейшим развитием воспаления с гнойным содержанием. Для синдрома Стивенса-Джонсона также характерны образующиеся эрозивно-язвенные элементы на роговице и конъюнктивите. Такие элементы, как правило, незначительного размера. Также не исключено поражение радужных оболочек, развитие иридоциклита, блефарита и кератита.
Поражение слизистых
Инфицирование слизистых оболочек органов мочеполовой системы происходит в 50% случаев данного синдрома. Поражение выражается уретритом, вульвитом, баланопоститом, вагинитом. Обычно рубцевание эрозий и язв слизистых влечет за собой образование стриктуры уретры.
Как поражается кожа
Пораженная кожа представлена значительным количеством округлых элементов с возвышением. Такие возвышения напоминают волдыри и имеют багровую окраску, достигая 5 см. Особенность элементов такой кожной сыпи в случае синдрома Стивенса-Джонсона — возникновение в центре кровяных и серозных пузырей. Если такие пузыри вскрыть, то образуются ярко-красные дефекты, покрытые корками. Главным местом высыпаний является кожа промежности и туловища.
Время возникновения новый сыпей при синдроме Стивенса-Джонсона продолжается приблизительно 3 недели, а заживление длится 1,5-2 месяца. Следует сказать, что заболевание осложняется пневмонией, выделением крови из мочевого пузыря, колитом, бронхиолитом, вторичной бактериальной инфекцией, острой почечной недостаточностью и даже потерей зрения. Из-за развивающихся заболеваний около 10-12% пациентов с синдромом Стивенса-Джонсона погибает.
Диагностика синдрома Стивенса-Джонсона
Выявить синдром Стивенса-Джонсона врач может, основываясь на наличие конкретных симптомов, которые можно обнаружить при опытном дерматологическом осмотре. Опросив самого пациента, можно определить причину, вызвавшую развитие данного недуга. Подтвердить сам диагноз позволит взятая биопсия кожи. При проведении гистологического исследования может проявиться некроз эпидермальных клеток, а также возможная периваскулярная инфильтрация лимфоцитами и субэпидермальные появления элементов, похожих на пузыри.
Клинический анализ поможет определить неспецифические признаки воспалений, а такая процедура, как коагулограмма, поможет обнаружить нарушения свертываемости. С помощью биохимического анализа крови определяют пониженный уровень белков. Самым ценным в диагностике синдрома Стивенса-Джонсона считается исследование крови иммунологическим способом. При помощи такого исследования можно обнаружить повышенный уровень Т-лимфоцитов, а также специфических антител.
Для диагностики синдрома Стивенса-Джонсона понадобится:
- осуществление бакпосева отделяемых элементов;
- копрограмма;
- анализ мочи (биохимический);
- взятие пробы Зимницкого;
- КТ почек;
- УЗИ почек и мочевого пузыря;
- рентген легких.
В случае необходимости пациент может обратиться за консультацией к урологу, пульмонологу, окулисту и нефрологу.
Проводят и дифференциальную диагностику с целью отличить синдром Стивенса-Джонсона от дерматитов, для которых, как известно, характерно наличие пузырей (простой контактный дерматит, герпетиформный дерматит Дюринга, аллергический дерматит, различные формы пузырчатки, включая вульгарную, истинную, листовидную и вегетирующую, а также синдром Лайелла).
Лечение синдрома Стивенса-Джонсона
Лечение синдрома Стивенса-Джонсона осуществляется с применением значительных доз глюкокортикоидных гормонов. Из-за поражения слизистой оболочки рта, вводить препараты приходится инъекционным способом. Постепенно понижать вводимые дозы врач начинает только после того, как симптомы станут менее выраженными, когда состояние больного будет улучшаться.
С целью очищения крови от образованных при синдроме Стивенса-Джонсона иммунных комплексов обычно используют метод экстракорпоральной гемокоррекции, включающую мембранный плазмаферез, иммуносорбцию, каскадную фильтрацию и гемосорбцию. Специалисты осуществляют переливание плазмы и белкового раствора. Большое значение отводится введенному в организм человека количеству жидкости, а также поддержанию суточного диуреза. С целью дополнительной терапии применяют препараты, содержащие кальций и калий. Если говорить о лечении и профилактике вторичной инфекции, то ее проводят с помощью местных или системных антибактериальных препаратов.
Источник
Болезнь Стивенса-Джонсона (злокачественная экссудативная эритема) — это тяжело протекающая разновидность иммунокомплексных патологий. Заболевание имеет аутоиммунную природу и повреждает не только кожу, но и слизистые оболочки ротовой полости, глаз или половых органов.

Болезнь Стивенса-Джонсона возникает одномоментно, поэтому ее симптоматика не вызывает сомнений. Поражение эпидермальным некролизом не менее 10% кожных покровов опасно для жизни и при несвоевременной медицинской помощи может закончиться смертью пациента.
Причины
Наиболее вероятной причиной развития синдрома Стивенса-Джонсона считаются лекарственные препараты. Острая иммунная реакция возникает в ответ на введение лечебной дозы медикаментов.
В половине случаев виновниками некролиза становятся антибиотики. У 25% пациентов болезнь Стивенса-Джонсона развивается на фоне приема НПВС. Остальные проценты распределяются между витаминами, сульфаниламидами и местноанестезирующими средствами.
Помимо медикаментов, спровоцировать экссудативную эритему могут следующие причинно-значимые факторы:
- инфекционные агенты (вирус герпеса, ВИЧ, микоплазмы, бета-гемолитический стрептококк, бактерии и грибки);
- раковые заболевания.
Если причина появления синдрома Стивенса-Джонсона неизвестна, а это случается примерно в 30–50%, принято говорить об идиопатической форме.
Симптомы
От эпидермального поражения чаще страдают люди в возрасте 20–45 лет. У 95% пациентов болезнь Стивенса-Джонсона начинается стремительно и напоминает респираторную инфекцию:
- развивается сильнейшая лихорадка;
- появляются неприятные ощущения в глотке, кашель и насморк;
- наблюдается ломота в суставах;
- возможно коматозное состояние.
Спустя 4–5 часов или сутки развиваются поражения кожных покровов и слизистых, характерные для синдрома Стивенса-Джонсона:
- возникают отечные, уплощенно-округлые волдыри багрового цвета диаметром до 4–5 см. Могут располагаться где угодно, склонны к слиянию;
- отмечается аллергический конъюнктивит;
- на слизистых полости рта появляются обширные покраснения, пузыри, переходящие в эрозию.
В дальнейшем к симптомам аутоиммунного заболевания может присоединиться бактериальная инфекция или стресс-реакция организма, что значительно ухудшит состояние пациента.
Помимо типичных симптомов синдрома Стивенса-Джонсона, развиваются признаки общей интоксикации организма — слабость, вялость, безразличие к окружающим, головная боль, тошнота или рвота.
После разрыва волдырей на дерме и слизистых формируются кровоточащие язвы, пораженные ткани отекают и покрываются геморрагической коркой. Кожные высыпания сопровождаются болезненностью, раздражением и зудом.
Синдрому Стивенса-Джонсона в области половых органов сопутствует воспаление оболочки влагалища и половых губ у женщин. Для мужчин характерно сужение просвета уретры и затруднения с мочеиспусканием. При поражении органов зрения развивается конъюнктивит, воспаление век (блефарит) и иридоциклит.
Смертельный исход при синдроме Стивенса-Джонсона составляет 5–15% от общего случая патологий. У десятой части выживших вторичное образование кератитов заканчивается ухудшением зрения или полной слепотой.
Первая помощь
Основная задача неотложной терапии при синдроме Стивенса-Джонсона в догоспитальный период — восполнить потерю жидкости. Чтобы предотвратить метаболические нарушения в органах и тканях, пациенту проводят пероральную регидратацию Гидровитом, Нормогидроном или Регидрином.
Эта процедура является ранней и выполняется в первые сутки проявления симптомов болезни. При невозможности приема жидкостей через рот проводят катетеризацию и начинают внутривенное введение растворов.
Наиболее эффективным при синдроме Стивенса-Джонсона считается назначение больших доз глюкокортикостероидов в короткий промежуток времени. Манипуляция позволяет снизить чувствительность к аллергену и восстановить защитные силы организма.

Диагностика
Сегодня синдром Стивенса-Джонсона считается редкой патологий. Поскольку болезнь зачастую приводит к злокачественным новообразованиям, необходимо дифференцировать (отличить) недуг от других кожных дерматозов с похожей симптоматикой.
Во время осмотра доктор собирает детальный анамнез (историю болезни), интересуется, что предшествовало синдрому Стивенса-Джонсона, какие лекарства пациент принимал, чем страдал, расспрашивает об условиях труда и жизни. Затем проводится визуальное обследование кожи и слизистых, отмечаются характерные симптомы.
Для уточнения диагноза назначаются лабораторные мероприятия:
- биохимия крови;
- общий анализ мочи и крови.
При синдроме Стивенса-Джонсона наиболее информативна иммунограмма, которая показывает превышение уровня Т-лимфоцитов и специфических антител.
Лечение
Больные экссудативной эритемой требует срочного помещения в реанимационное либо ожоговое отделение. В условиях стационара проводится комплексная терапия, направленная на снижение интоксикации организма, уменьшение чувствительности к аллергену, устранения последствий поражения тканей.
Системная терапия
Пациенту с симптомами Стивенса-Джонсона отменяют прием всех препаратов, которые не являются жизненно необходимыми.
Схема лечения болезни:
- глюкокортикостероидные средства — Дексаметазон, Преднизолон;
- внутривенное введение растворы электролитов, солевых и, плазмозамещающих жидкостей — Натрия хлорид, Калия хлорид, Тиосульфат натрия;
- антигистаминные препараты — Зиртек, Эриус.
При появлении бактериальных инфекций применяют цефалоспорины или макролиды под строгим контролем врача. Категорически запрещено использовать препараты пенициллинового ряда.
Наружная терапия
Наружный уход при заболевании Стивенса-Джонсона включает в себя тщательную обработку пораженных поверхностей, очищение тканей от некротических остатков.
Больному назначают аптечные антисептики:
- перекись водорода;
- Хлоргексидин;
- раствор марганцовки.
Эрозии смазывают фукорцином, бриллиантином зеленым. По мере подсушивания антисептики заменяют смягчающими кремами и мазями: Адвентаном, Элокомом, Целестодермом, Локоидом.
Обработку глаз проводят 5–6 раз в сутки. Для лечения применяют Офталгель, Азеластин, в тяжелых случаях назначают Преднизолон в форме капель и мази. Полость рта орошают после каждого приема пищи, использую перекись водорода или Реополиглюкин.
В качестве гипоаллергенной терапии при синдроме Стивенса-Джонсона очень эффективна диета. Она предполагает полное удаление из рациона цитрусовых, рыбы в любых разновидностях, орехов, мяса птицы, шоколада, копченостей и специй.
Слизистые половых органов обрабатывают дезинфицирующими и заживляющими средствами. На пораженные ткани 3–5 раз в сутки наносят Солкосериловую или Преднизолоновую мазь.

Ошибки при лечении
Иногда при лечении больных синдромом Стивенса-Джонсона медицинские работники допускают ряд погрешностей, замедляющих выздоровление.
Основные из них:
- назначение антибиотиков как профилактики бактериальных инфекций;
- низкие дозы глюкокортикоидов на раннем этапе заболевания и излишне длительная гормональная терапия после устранения симптомов Стивенса-Джонсона;
- применение препаратов кальция и витаминов.
Назначение патогенетически необоснованных средств и аллергенов может привести к непредвиденным результатам.
Осложнения
Болезнь Стивенса-Джонсона не всегда проходит бесследно и нередко заканчивается развитием тяжелых осложнений:
- со стороны органов зрения — кератит, эрозия роговицы, слепота;
- поражения ЖКТ — сужение (непроходимость пищевода), поражение слизистой кишечника;
- урогенитальные болезни — острая почечная недостаточность, дисфункция тубулярных клеток почки, гинекологические воспаления у женщин и проблемы с мочеиспусканием у мужчин;
- дефекты кожи — рубцы, шрамы;
- патологии дыхательных путей — бронхиолит.
Подобные осложнения требуют обязательной медицинской помощи и длительного лечения.
Профилактика
Больному, перенесшему синдром Стивенса-Джонсона, указывают на недопустимость приема лекарственных средств без назначения врача, выдают руководство по непереносимости медикаментов, обучают правилам первой помощи. В домашней аптечке следует иметь преднизолон и адреналин для инъекций, антигистаминные препараты.
Профилактика болезни Стивенса-Джонсона включает в себя следующие мероприятия:
- ведение фармакологического дневника, в котором отмечается реакция на тот или иной медикамент;
- знание лекарств, вызывающих индивидуальную чувствительность, указание их в амбулаторной карте;
- избегание приема сразу нескольких сильнодействующих средств;
- строгое соблюдение дозировки и частоты применения медикаментов, внимательное прочтение инструкции.
- При необходимости срочной хирургической операции больным с лекарственной аллергией в анамнезе следует проводить премедикацию глюкокортикоидами и антигистаминами.
Таким образом, болезнь Стивенса-Джонсона является серьезной аутоиммунной патологией, требующей ранней диагностики и срочной госпитализации. Только тщательный уход и оптимальная медикаментозная терапия помогут сохранить жизнь и здоровье.
Источник
