Боли в крестце при синдроме раздраженного кишечника
Наиболее удачной и удобной в практическом отношении представляется классификация F. Weber и R. McCallum (1992), в которой в зависимости от ведущего клинического симптома выделяют три основных варианта синдрома раздраженного кишечника:
вариант, протекающий с преобладанием диареи (diarrhoea predominant);
вариант с преобладанием запоров (constipation predominant);
вариант с преобладанием болей в животе и метеоризмом (abdominal pain/gas predominant).
Клинические симптомы, укладывающиеся в рамки «Римских критериев» синдрома раздраженного кишечника, нельзя считать специфичными только для данного заболевания. Они встречаются и при многих органических заболеваниях, в частности при опухолях кишечника, дивертикулярной болезни, воспалительных заболеваниях кишечника (болезнь Крона, неспецифический язвенный колит), хроническом панкреатите и т.д. Вместе с тем ряд особенностей возникновения и течения заболевания могут уже на начальном этапе обследования сделать диагноз синдрома раздраженного кишечника более вероятным. К ним относится прежде всего многообразие клинической картины.
При легкой форме синдрома раздраженного кишечника имеет место скрытое течение. При обращении к врачу у каждого третьего больного длительность жалоб превышает 5 лет. Более чем у половины больных отмечается канцерофобия.
Для синдрома раздраженного кишечника обычно характерны длительный анамнез заболевания, изменчивый характер жалоб, связь ухудшения самочувствия с психоэмоциональными факторами.
Психологические нарушения у больных с синдромом раздраженного кишечника весьма разнообразны. Часто отмечается навязчивое состояние, патологическая тревога, нередко отчетливая тенденция к депрессии. Пациенты жалуются на головную боль в виде мигрени, повышенную утомляемость, плохое настроение, сонливость, расстройство сна и аппетита.
Основным симптомом синдрома раздраженного кишечника является боль в животе. Он встречается практически у всех больных. Боль может варьировать по интенсивности от легкого дискомфорта до приступов в виде колики, которая иногда симулирует «острый живот». Продолжительность боли от нескольких минут до нескольких часов. Ее характер различный: давящая, распирающая, сопровождающаяся вздутием живота, схваткообразная, тупая, жгучая, иногда не поддающаяся описанию. Локализация боли может быть разнообразной. Боль в животе при синдроме раздраженного кишечника может иметь драматический характер и проявляться жалобами на абдоминальную колику, боль жгучего, режущего, давящего и распирающего характера. Чаще всего боль отмечается в нижних отделах живота, больше слева, нередко мигрирует, перемещаясь с одного участка живота на другой.
Важным отличительным признаком синдрома раздраженного кишечника является отсутствие болей и других симптомов (например, диареи) в ночное время. Чаше всего при засыпании боль исчезает и постепенно появляется вновь при пробуждении. Примерно у трети больных она появляется или усиливается после еды, но при этом нет четкой связи с характером пищи, как у больных с заболеванием желудка или поджелудочной железы. У половины больных опорожнение желудка или отхождение газов приносит облегчение, но в отдельных случаях после дефекации боль усиливается. Эмоции и стресс часто вызывают усиление боли. У некоторых больных отмечается связь боли с физической нагрузкой.
Больные с синдромом раздраженного кишечника часто жалуются на боли в крестце, ощущение кома при глотании, неудовлетворенность вдохом, вазоспастические реакции, расстройства мочеиспускания. Почти у 30% больных отмечается сочетание симптомов синдрома раздраженного кишечника с проявлениями синдрома неязвенной диспепсии (чувство тяжести и переполнения в подложечной области, тошнота, отрыжка и т.д.), что скорее всего объясняется нарушением моторики пищеварительного тракта в патогенезе обоих заболеваний. Проявлениями синдрома раздраженного кишечника помимо диспепсии возможны гастропарез, анорексия, дискинезия сфинктера Одди, головная боль, общая слабость, сонливость, фибромиалгический синдром, боль в пояснице, груди, простатизм, дизурия, гинекологические расстройства.
Больные с синдромом раздраженного кишечника также отмечают вздутие живота, у некоторых сопровождающееся громким урчанием, что становится довольно неприятным симптомом, невротизирующим больных. Метеоризм может иметь преимущественно локальный характер, когда газ скапливается в том или ином участке кишки.
Расстройства стула встречаются практически у всех больных с синдромом раздраженного кишечника. Запор – наиболее частый симптом, который обусловлен усилением непропульсивной моторики толстой кишки, что приводит к замедлению транзита, и вследствие этого к дегидратации каловых масс. Запор может быть постоянным или периодически сменяться поносом.
Запор долгое время имел определение как длительная задержка кишечного содержимого или замедление эвакуации кишечником плотных каловых масс. Частота дефекации, однако, является субъективной и имеет индивидуальные вариации. Раньше полагали, что у пациентов, не имеющих гастроэнтерологических заболеваний, наличие стула обычной консистенции от 3 раз в день до 3 раз в неделю является «нормальным» .
В настоящее время международной исследовательской группой проведены исследования, согласно которым диагноз запора устанавливается при:
постоянном натуживании во время акта дефекации;
наличии плотного грубокомковатого стула;
ощущении неполного опорожнения прямой кишки;
наличии двух и менее дефекаций в неделю;
наличии вышеперечисленных жалоб на протяжении 12 мес. без применения слабительных.
Запор является не болезнью, а симптомом многих заболеваний. Существует четыре основных типа запоров:
нарушение давления или моторно-эвакуаторной функции толстой кишки, а также сократительной способности мышц малого таза (идиопатический запор);
запор, связанный с механической обструкцией толстой кишки;
медикаментозные запоры;
колостаз центрального происхождения (психические больные, травма головного мозга, инсульт и др.)
Типичными причинами запоров являются: механические (ослабление абдоминального мышечного давления, которое может иметь место при эмфиземе легких, асците, ожирении), гастродуоденальные (целиакия спру, синдром раздраженного кишечника, стеноз и дивертикулез толстой кишки, склеродермия, заболевания анального канала), нейрогенные (болезнь Гиршпрунга, спинальные заболевания, болезнь Паркинсона), метаболически-эндокринные (сахарный диабет, гипотиреоз, гипокалиемия, гиперкальциемия при аденоматозе паращитовидных желез), психиатрические (подавление рефлекса дефекации), медикаментозные.
Запор могут вызывать различные фармакологические препараты: амитриптилин, антациды, содержащие алюминий или кальций, антихолинергетики, трициклические антидепрессанты, нестероидные противовоспалительные средства, бария сульфат, препараты висмута, антагонисты кальция, холести-рамин, клонидин, диуретики, препараты железа, опиоиды, фенотиазины, скополамин, сукральфат, винкристин.
Понос – это учащенное опорожнение кишечника с выделением разжиженного и обязательно обильного стула. Понос при синдроме раздраженного кишечника следует рассматривать как хронический, т.е. продолжающийся более 2 нед., и имеющий рецидивирующее течение. При синдроме раздраженного кишечника могут встречаться следующие разновидности поноса: со стертой клинической картиной; выраженный понос при отсутствии боли; циклическая смена поноса и запора с выраженной болью.
Стул при синдроме раздраженного кишечника может быть овечьим, в виде орехов, сморщенной сосиски лентообразным, мягкокомковатым, обильным (полифекалия), водянистым.
У некоторых больных с синдромом раздраженного кишечника могут наблюдаться императивные позывы на низ. Они причиняют больным большие страдания, отрицательно сказываются на их психологическом состоянии. Императивные позывы на низ – это следствие дисфункции анального сфинктерного аппарата, которая является компонентом синдрома раздраженного кишечника.
Потеря массы тела для синдрома раздраженного кишечника не характерна, она остается в норме или даже повышается. Только у каждого пятого больного отмечается умеренное похудание.
Диагностика синдрома раздраженного кишечника
При обследовании больного с синдромом раздраженного кишечника отмечается несоответствие между обилием, а иногда и «красочностью» предъявляемых жалоб и хорошим общим состоянием пациента, отсутствие признаков прогрессирования заболевания. Необходимо обязательно обращать внимание на наличие или отсутствие так называемых «симптомов тревоги» (примеси крови в кале, лихорадки, необъяснимого похудания, анемии и повышенной СОЭ и др.), обнаружение которых делает диагноз синдрома раздраженного кишечника маловероятным.
Отсутствие строгой специфичности клинических проявлений синдрома раздраженного кишечника обусловливает необходимость проведения (по крайней мере первичного) обследования пациентов, включающего в себя обязательные клинический и биохимический анализы крови, а также колоноскопию, дополняемую в соответствующих случаях биопсией. Уже на данном этапе это позволяет исключить такие заболевания, как рак толстой кишки, неспецифический язвенный колит, болезнь Крона, ишемический колит, дивертикулярную болезнь, амилоидоз, меланоз кишечника, злоупотребление слабительными. По показаниям для исключения инфекционного генеза поражения кишечника определяют в кале бактерии кишечной группы (сальмонеллы, шигеллы, иерсинии, кампилобактер, клостридии и т.д.). При подозрении на спру или болезнь Уиппла проводят гастродуоденоеюноскопию с биопсией. Внекишечные и ретроперитонеальные изменения распознаются с помощью УЗИ, компьютерной томографии, ангиографии.
Дифференциальную диагностику синдрома раздраженного кишечника необходимо проводить с:
хроническим неязвенным колитом;
неспецифическим язвенным колитом;
болезнью Крона; дивертикулярной болезнью; опухолями толстой кишки; заболеваниями тонкой кишки с диарейным синдромом; кишечными инфекциями.
Источник
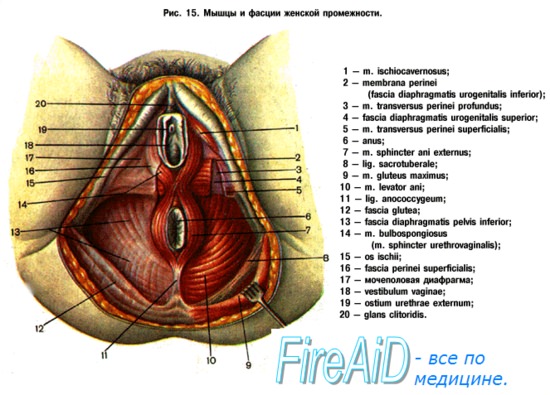
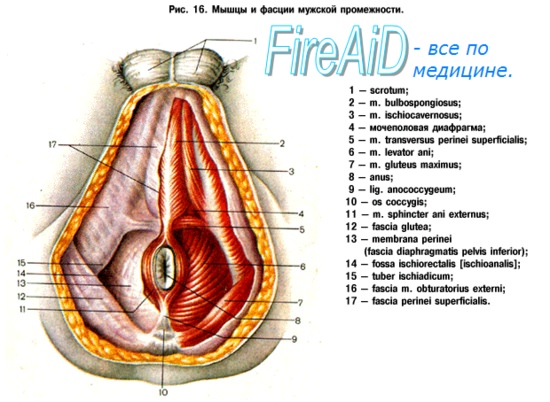
Боль, жжение, дискомфорт в крестце и прямой кишке – синдром мышцы поднимающей задний проходСиндром мышцы, поднимающей задний проход, включает в себя неоднородный набор болезненных состояний (боль, давление, дискомфорт, жжение) в прямой кишке, крестце и/или анокопчиковой области, который часто усугубляется при длительном пребывании в положении сидя или стоя и не связан с видимыми патологическими изменениями. Однако данное состояние изначально может провоцироваться местными заболеваниями, а затем протекать в виде самостоятельного болевого синдрома. Синонимы: хроническая прокталгия, спазм леватора, пуборектальный синдром, синдром грушевидных мышц, тазовая миалгия напряжения, кокцигодиния. Определение в соответствии с Римскими критериями III: три обязательных критерия (предпочтительно, но не обязательно продолжительностью >3 месяцев): а) Эпидемиология. Точная заболеваемость неизвестна; приблизительная – 3-6% среди взрослых, из которых только одна треть обращается за врачебной помощью. б) Симптомы. Дискомфорт в области заднего прохода и прямой кишки, иногда с иррадиацией в ягодичные мышцы и нижние конечности => тупая боль, ощущение постоянного давления в прямой кишке («раздувающийся шарик») или тяжести, иногда чувство жжения. Возможно ухудшение при дефекации.
в) Дифференциальный диагноз: г) Патоморфология. Видимые патологические изменения отсутствуют. д) Обследование при синдроме мышцы поднимающей задний проход Необходимый минимальный стандарт: Дополнительные исследования (необязательные): е) Классификация:
ж) Лечение без операции синдрома мышцы поднимающей задний проход: з) Операция при синдроме мышцы поднимающей задний проход и) Результаты. Сочетанные меры позволяют достичь улучшения в 50-75% случаев. к) Наблюдение и дальнейшее лечение. Повторный осмотр больного через 4-6 недель после начала лечения. Учебное видео анатомии диафрагмы таза, промежности, мочеполовой диафрагмы
– Также рекомендуем “Острая резкая боль в заднем проходе – прокталгия (proctalgia fugax)” Оглавление темы “Болезни толстой и прямой кишки”:
|
Источник
Наталья Маркина, Женщина, 34 года
Добрый вечер! Меня зовут наталья, 34 года. У меня возникла следующая проблема. Пару месяцев назад лечилась у невролога по поводу позвоночных грыж в поясничном отделе, были проблемы с ногой. В то же самое время стала замечать, что бывают иногда неприятные, иногда болезненные ощущения в заднем проходе, отдающие то в бедро, то в промежность. После лечения витаминами группы в и мовалисом, а так же нейромедином прошли проблемы с ногой. Но спустя время появились стойкие неприятные болевые ощущения в крестце и как бы прямо ниже, словно внутри под ягодицами, а так же в прямой кишке. Каждый день это могло быть по разному. В какой-то день больше болело просто в области крестца, что даже сложно было повернуться резко в сторону. Порой были неприятные ощущения в области заднего прохода, болевые, но вполне сносные. Пару недель назад, при походе в туалет, надо заметить торопилась сделать это дело, заметила на кале немного крови, словно кисточкой мазнули. Испугалась безумно! Два дня, попали выходные, была не в себе. Сразу что-то в голову все пришло, что и низ живота иногда болит, чаще слева, задний проход постоянно тревожит, крестец всегда беспокоит. После выходных попала на прием к проктологу. Был сделан осмотр пальцевой и ректороманоскопия. Доктор сказал, что для женщины, перенесшей четверо естественных родов, моя прямая кишка почти идеальна. Поставил геморрой 1 степени и сказал, что кровь была вероятно от натуживания и впредь такого делать не нужно. Я вроде бы успокоилась, но спустя время пожалела, что растерялась и не сказала о том, что порою болит низ живота слева, болевые ощущения в прямой кишке или промежности, даже не могу точно обозначить. Сделала тогда акцент лишь на том, что была кровь. И доктор уверил, что на расстоянии кишки в 20 см, что он смог осмотреть, все прекрасно. А я теперь думаю, а дальше же никто не смотрел? А вдруг там что-то? И с той поры, что эта мысль пришла мне в голову нету мне покоя. Я думаю лишь об этом. Болевые ощущения усиливаются. По прежнему болит в области крестца, особенно в положении долгого стояния, иногда чувство, что неприятные ощущения в заднем проходе как бы слева и уходят в ягодицу, к копчику, не знаю как точнее объяснить. А сегодня все тоже самое, но справа, впервые. И порой ощущения, что там что-то возится. Анализ кала на я/г сдавала, все хорошо. Гастроэнтеролог назначил сдать анализ кала на скрытую кровь, биохимический анализ крови и колоноскопию, сказав, что это только для того, чтобы меня успокоить, потому как ей очень не понравилось мое психоэмоциональное состояние.
И вот я пребываю в ужасном состоянии, не зная, о чем думать. Кроме тех ощущений, что я вам описала, ничего особенного больше не заметила. Стул как обычно по утрам, реже два раза в день. Стал несколько мягче, но я связываю это с тем, что в рационе сейчас много овощей и фруктов. И еще повысилось газообразование. Предварительно поставлен диагноз синдром раздраженного кишечника с боеевгений борисович добрый вечер! Меня зовут наталья, 34 года. У меня возникла следующая проблема. Пару месяцев назад лечилась у невролога по поводу позвоночных грыж в поясничном отделе, были проблемы с ногой. В то же самое время стала замечать, что бывают иногда неприятные, иногда болезненные ощущения в заднем проходе, отдающие то в бедро, то в промежность. После лечения витаминами группы в и мовалисом, а так же нейромедином прошли проблемы с ногой. Но спустя время появились стойкие неприятные болевые ощущения в крестце и как бы прямо ниже, словно внутри под ягодицами, а так же в прямой кишки. Каждый день это могло быть по разному. В какой-то день больше болело просто в области крестца, что даже сложно было повернуться резко в сторону. Порой были неприятные ощущения в области заднего прохода, болевые, но вполне сносные. Пару недель назад, при походе в туалет, надо заметить торопилась сделать это дело, заметила на кале немного крови, словно кисточкой мазнули. Испугалась безумно! Два дня, попали выходные, была не в себе. Сразу что-то в голову все пришло, что и низ живота иногда болит, чаще слева, задний проход постоянно тревожит, крестец всегда беспокоит. После выходных попала на прием к проктологу. Был сделан осмотр пальцевой и ректороманоскопия. Доктор сказал, что для женщины, перенесшей четверо естественных родов, моя прямая кишка почти идеальна. Поставил геморрой 1 степени и сказал, что кровь была вероятно от натуживания и впредь такого делать не нужно. Я вроде бы успокоилась, но спустя время пожалела, что растерялась и не сказала о том, что порою болит низ живота слева, болевые ощущения в прямой кишке или промежности, даже не могу точно обозначить. Сделала тогда акцент лишь на том, что была кровь. И доктор уверил, что на расстоянии кишки в 20 см, что он смог осмотреть, все прекрасно. А я теперь думаю, а дальше же никто не смотрел? А вдруг там что-то? И с той поры, что эта мысль пришла мне в голову нету мне покоя. Я думаю лишь об этом. Болевые ощущения усиливаются. По прежнему болит в области крестца, особенно в положении долгого стояния, иногда чувство, что неприятные ощущения в заднем проходе как бы слева и уходят в ягодицу, к копчику, не знаю как точнее объяснить. А сегодня все тоже самое, но справа, впервые. И порой ощущения, что там что-то возится. Анализ кала на я/г сдавала, все хорошо. Гастроэнтеролог назначил сдать анализ кала на скрытую кровь, биохимический анализ крови и колоноскопию, сказав, что это только для того, чтобы меня успокоить, потому как ей очень не понравилось мое психоэмоциональное состояние.
И вот я пребываю в ужасном состоянии, не зная, о чем думать. Кроме тех ощущений, что я вам описала, ничего особенного больше не заметила. Стул как обычно по утрам, реже два раза в день. Стал несколько мягче, но я связываю это с тем, что в рационе сейчас много овощей и фруктов. И еще повысилось газообразование. Предварительно поставлен диагноз синдром раздраженного кишечника с болевым компонентом. Это все хорошо конечно, но при чем здесь боль и неприятные ощущения в области заднего прохода? Посылали к гинекологу и на узи органов малого таза. Диагноз варикозное значительное расширение вен матки.
И вот возникают следующие вопросы:
1. Это может быть связано с грыжами позвоночника?
2. Возможна ли связь с варикозом женских органов?
3. Не похоже ли это на анокопчиковый синдром?
4. Нужно ли и впрямь делать колоноскопию?
И самое главное, что появился просто безумный страх, что вдруг это что-то совсем плохое. Невозможно отвлечься, невозможно не думать, хотя я очень стараюсь. Принимаю успокаивающие препараты, не особо помогают. Буду благодарна за ваши ответы, особенно если посоветуете, к какому же врачу мне пойти снова, к проктологу или психотерапевту?
Источник