Центральная серозная код по мкб

Содержание
- Описание
- Дополнительные факты
- Причины
- Симптомы
- Диагностика
- Дифференциальная диагностика
- Лечение
- Профилактика
Названия
Название: Центральная серозная хориоретинопатия.
Центральная серозная хориоретинопатия
Описание
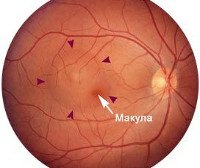
Центральная серозная хориоретинопатия. Это патология органа зрения, характеризующаяся серозной отслойкой нейроэпителиального слоя сетчатки в сочетании с отслоением пигментного эпителия или без него. Клинически проявляется снижением остроты зрения, появлением «пятен» перед глазами, макро- или микрофотопсиями, метаморфопсиями, реже фотофобией. Диагностика центральной серозной хориоретинопатии включает в себя проведение флуоресцентной ангиографии, визометрии, офтальмоскопии, биомикроскопии, периметрии, ОКТ. Медикаментозное лечение сводится к дегидратационной и сосудоукрепляющей терапии. При отсутствии эффекта показана лазерная коагуляция сетчатки.
Дополнительные факты
Центральная серозная хориоретинопатия – это заболевание в офтальмологии, проявляющееся расщеплением слоев сетчатки в связи с повышением проницаемости мембраны Бруха и просачиванием плазмы из капилляров хориоидеи через пигментный эпителий сетчатки. Впервые патология была описана немецким хирургом-офтальмологом Альбертом фон Грефе в 1866 году. Лица мужского пола болеют в 8 раз чаще женщин. Как правило, патология встречается у людей молодой и средней возрастных групп. С возрастом увеличивается число бинокулярных поражений органа зрения. Согласно статистическим данным, у 52% пациентов заболевание развивается после применения экзогенных стероидов. Центральная серозная хориоретинопатия более распространена среди жителей Испании и Азии, редко наблюдается у афроамериканцев.
Центральная серозная хориоретинопатия
Причины
Центральная серозная хориоретинопатия возникает в связи с повышением проницаемости капилляров собственной сосудистой оболочки глазного яблока. Выход плазмы в окружающие ткани приводит к серозной отслойке нейросенсорного слоя внутренней оболочки глаза. Как правило, участки отслоения соответствуют местам повышенной экссудации. Развитие данного процесса обусловлено нарушением транспорта ионов натрия и калия через пигментный слой. Также триггером заболевания выступает патология сосудистой стенки (хориоидальная васкулопатия). Локальное нарушение микроциркуляции в области собственной сосудистой оболочки является причиной вторичной дисфункции пигментного эпителия.
В группу риска развития центральной серозной хориоретинопатии входят лица с артериальной гипертензией, гормональным дисбалансом в анамнезе, т. Механизм циркуляции крови в хориоидее регулируется уровнем кортизола и адреналина. В роли этиологического фактора зачастую выступает изменение гормонального фона в период беременности. На состояние сосудов оказывает влияние тонус вегетативной нервной системы. Лица с повышенной активностью симпатического отдела подвержены большему риску заболевания, чем люди с преобладанием тонуса парасимпатической нервной системы. Предрасполагает к развитию центральной серозной хориоретинопатии отягощенный аллергический анамнез, наличие атопии у близких родственников.
В частных случаях заболевание развивается на фоне системных патологий (синдром Кушинга, системная красная волчанка). Повышение проницаемости капилляров сосудистой оболочки глаза провоцируется бесконтрольным введением стероидов, приемом препаратов, содержащих в своем составе силденафила цитрат, или психотропных средств. Реже возникновение патологии обусловлено осложнением после трансплантации органов. В большинстве случаев диагностируется идиопатическая центральная серозная хориоретинопатия, поскольку установить этиологию заболевания не удается.
Симптомы
С клинической точки зрения различают острое, подострое и хроническое течение центральной серозной хориоретинопатии. Острое течение характеризуется внезапной абсорбцией серозной жидкости в среднем за 1-6 месяцев. При этом острота зрения восстанавливается до референтных значений. При подостром течении спонтанное разрешение наступает на протяжении одного года. Сохранение клинической картины более 1 года говорит о хронизации процесса. Пациенты предъявляют жалобы на болезненность в области глазницы, появление полупрозрачных пятен перед глазами. Снижение остроты зрения медленно прогрессирует. Больные чаще отмечают нарушение зрительных функций в утреннее время. Развивается вторичная транзиторная гиперметропия.
Диагностика
Диагностика центральной серозной хориоретинопатии основывается на проведении флуоресцентной ангиографии, визометрии, офтальмоскопии, биомикроскопии, периметрии, оптической когерентной томографии (ОКТ). При остром течении заболевания при помощи флуоресцентной ангиографии визуализируется один и более участков экссудации через пигментный эпителий. Зачастую при хроническом течении выявляется диффузное просачивание, на что указывает усиление флуоресценции. Методом визометрии диагностируется снижение остроты зрения в пределах 0,2-0,3 диоптрий. При этом рефракция гиперметропическая. Офтальмоскопически обнаруживается серозное отслоение нейроэпителиального слоя, нарушение целостности пигментного слоя, субретинальное скопление фибриновых масс и липофусцина.
Более детальный осмотр можно провести методом биомикроскопии глаза с использованием специальных линз (60, 78 дптр) или контактной трехзеркальной линзы Гольдмана. При этом определяется зона серозной отслойки, которая имеет вид проминирующего очага с нечетким контуром. Форма зоны поражения округлая, ограничена дугообразным рефлексом. В области хориоретинопатии выявляются преципитаты Бэра. При проведении периметрии определяются центральные скотомы. На ОКТ визуализируется скопление жидкости между нейроэпителиальным и пигментным слоями.
Дифференциальная диагностика
Дифференциальная диагностика центральной серозной хориоретинопатии проводится с хориоидальной неоваскуляризацией, хориоретинитом, опухолями хориоидеи.
Лечение
Консервативное лечение центральной серозной хориоретинопатии сводится к проведению дегидратационной и сосудоукрепляющей терапии. С целью уменьшения отечности внутренней оболочки глаза показаны парабульбарные инъекции глюкокортикостероидов. Также данная группа препаратов обладает противоаллергическим эффектом. Для проведения дегидратации рекомендовано назначение диуретиков. С целью нормализации тканевого метаболизма в дни приема диуретических средств целесообразно применение препаратов калия и магния. Укрепление сосудистой стенки достигается при использовании ангиопротекторов, поливитаминных комплексов.
В случае положительной динамики при последующих визитах к офтальмологу (10-й, 30-й дни) необходимы повторные парабульбарные инъекции глюкокортикостероидов. При отсутствии эффекта от медикаментозного лечения или частых рецидивах заболевания показана лазерная коагуляция сетчатки. Фокальная коагуляция проводится в области поражения пигментного эпителия. Если дефект располагается в зоне папилломакулярного пучка или на расстоянии менее 500 микрон от фовеолы, рекомендован барраж макулы. После проведения лазерной коагуляции на протяжении 3-7 дней осуществляются инстилляции нестероидных противовоспалительных средств в форме капель. Критерием эффективности лечения является улучшение остроты зрения на 0,1 дптр и более, уменьшение выраженности центральных скотом на 5-10° и уменьшение отека макулы на 5-10%.
Профилактика
Специфических превентивных мер по развитию центральной серозной хориоретинопатии не разработано. Неспецифическая профилактика сводится к применению стероидов в минимально эффективных дозировках, ограничению психоэмоционального перенапряжения, контролю уровня артериального давления. Пациентам, входящим в группу риска или имеющим данное заболевание в анамнезе, необходимо 2 раза в год проходить обследование у офтальмолога с обязательным измерением внутриглазного давления, проведением офтальмоскопии и визометрии.
Источник
Рак яичников развивается из эпителиальных тканей органа. Злокачественная опухоль яичника встречается часто, занимает третье место среди злокачественных заболеваний женской половой сферы. Наиболее часто рак яичников встречается у женщин старше 60 лет. Высокий уровень заболеваемости раком яичников у бесплодных, применяющих в течение жизни препараты для стимуляции овуляции, часто делающих аборты женщин. Метастазы рака яичников обнаруживают в различных органах и тканях – молочной железе, матке, щитовидной железе, ЖКТ, костях. Рак яичников относится к быстро растущим опухолям, нередко опухоль дает латентные метастазы, которые обнаруживаются через много лет после удаления рака.
В Юсуповской больнице на современном оборудовании можно пройти исследования на рак яичников, сдать анализы, пройти лечение. Онкологическое отделение больницы – это современная клиника онкологии, в которой проводится лечение по современным методикам лечения рака, применяются инновационные препараты. Отделение оснащено современным медицинским диагностическим оборудованием ведущих производителей мира. Пациентам предоставляются комфортные палаты стационара, услуги специалистов по реабилитации, психолога, уход за пациентом осуществляет обученный и опытный персонал клиники. При заполнении медицинских документов врачи больницы используют коды МКБ 10.

Код по МКБ 10
Опухоль яичников МКБ 10 находится под кодом С56 – злокачественные новообразования женских половых органов (С51-С58), включающих злокачественные новообразования кожи половых органов женщины:
- Злокачественные новообразования вульвы – С51.
- Злокачественные новообразования влагалища – С52.
- Злокачественное новообразование шейки матки – С53.
- Злокачественное новообразование тела матки – С54.
- Неуточненной локализации злокачественное новообразование матки – С55.
- Злокачественное новообразование яичников С56.
- Злокачественное новообразование неуточненных, других женских половых органов – С57.
- Злокачественное новообразование плаценты – С58. Включает хорионкарциному БДУ, хорионэпителиома БДУ.
Злокачественные новообразования яичника С56 – опухоли яичника, герминомы, синдромы разные. Коды МКБ 10 – это международная классификация болезней, которая содержит закодированные медицинские диагнозы. Коды МКБ 10 используют при заполнении медицинских документов – они кратко описывают информацию о заболеваниях пациента. Также существует классификация по стадиям рака яичников:
- Т0 – опухоль не обнаружена.
- Тх – оценочных данных для первичной опухоли недостаточно.
- Т1 – опухоль не вышла за пределы яичников.
- Т1а – поражен один яичник, нет разрастания опухоли на поверхности органа, капсула не поражена.
- Т1b – опухоль поразила оба яичника, не вышла за пределы яичников, нет разрастания опухоли по поверхности яичников, капсулы не повреждены.
- Т1с – на поверхности одного или двух яичников наблюдается разрастание опухоли, повреждена капсула, в асцитической жидкости присутствуют злокачественные клетки.
- Т2 – поражены один или оба яичника, в злокачественный процесс вовлечены стенки и органы малого таза.
- Т2а – злокачественная опухоль разрослась или метастазировала в маточные трубы.
- Т2b – злокачественная опухоль распространилась на другие ткани малого таза.
- Т2с – опухоль ограничена малым тазом, в асцитической жидкости обнаружены злокачественные клетки.
- Т3 – поражен один или оба яичника, обнаружены метастазы в регионарных лимфатических узлах или /и за пределами малого таза.
- Т3а – подтверждены внутрибрюшинные метастазы за пределами малого таза.
- Т3b –подтверждены внутрибрюшинные метастазы за пределами таза и размером не более 2 см.
- Т3с – подтверждены внутрибрюшинные метастазы за пределами таза и размером более 2 см.
- М1 – обнаружены отдаленные метастазы.
Причины развития
Рак яичников бывает первичный (эндометриоидный), вторичный, метастатический. Первичные очаги рака формируются в покровном эпителии органа, вторичные очаги развиваются из папиллярных кистом. Метастатический рак развивается из метастазов первичного очага опухоли, которые разносятся по организму током крови или лимфы. Истинные причины развития рака яичников не установлены, но существует ряд значимых и провоцирующих факторов:
- Частые выкидыши и аборты.
- Наследственная предрасположенность.
- Хронические воспалительные процессы в яичниках.
- Опухолевые процессы в яичниках.
- Поздние первые роды.
- Длительный и бесконтрольный прием гормональных препаратов.
- Излишний вес.
- Возрастные изменения.
- Ранняя менструация.
- Поздняя менопауза.
- Сахарный диабет, атеросклероз, артериальная гипертензия.
- Вредные привычки.
- Радиационное облучение.
- Инфекции, венерические заболевания.
Формы рака яичников:
- Муцинозный.
- Плоскоклеточный.
- Эндометриоидный.
- Светлоклеточный.
- Переходноклеточный.
- Серозный.
Рак яичников имеет благоприятный прогноз, если он обнаружен на первой стадии развития – 92% женщин проживут пять и более лет. Почти у 41% женщин рак яичников обнаруживают на третьей стадии развития, у 20% на четвертой стадии рака. Это ухудшает пятилетний прогноз выживаемости до 72% в первом случае и до 27% при четвертой стадии заболевания.
Симптомы и лечение
Проявления рака яичников становятся выраженными на поздних стадиях, на ранней стадии развития признаки рака схожи с симптомами нарушений пищеварения, заболеваний желудка, кишечника. Прогрессирующая форма рака проявляется следующими симптомами:
- Увеличивается живот, развивается метеоризм.
- Появляется боль в пояснице, области малого таза.
- Диспепсические явления.
- Отекают нижние конечности.
- Развивается анемия.
- Появляются признаки сердечно-сосудистой недостаточности.
- Женщина теряет вес, чувствует постоянную слабость.
Признаки рака яичников:
- Слабость, недомогание.
- Тошнота, нарушение пищеварения.
- Метеоризм.
- Ощущение переедания.
- Частые позывы к мочеиспусканию.
- Периодически возникает запор или понос.
- Болезненность в области низа живота, поясницы.
Во время осмотра врач может обнаружить новообразование в яичнике. Опухоль имеет плотную консистенцию, узловатую поверхность. Определить природу опухоли врач сможет после обследования и сдачи анализов пациенткой. Раку яичников свойственен быстрый рост опухоли и быстрое распространение метастазов. Лечение рака яичника выполняется с помощью хирургической операции, химиотерапии, радиотерапии, гормональной и таргетной терапии. Удаление яичников выполняется вместе с удалением лимфатических узлов, большого сальника, нередко вместе с придатками удаляется матка. Исключение составляет серозный рак яичников (стадия 1а) и желание пациентки сохранить матку, а также широкое распространение злокачественного процесса. Химиотерапия используется перед проведением операции или после неё. В первом случае используется как неоадъювантный метод, помогающий сдерживать рост и уменьшать размеры опухоли. Во втором случае химиотерапия убивает метастазы опухоли.
В Юсуповской больнице проводят консультации, осмотр пациенток, диагностику и лечение рака яичников. Ежегодный осмотр у гинеколога, а после 40 лет не менее двух раз в год помогают своевременно обнаружить развитие заболеваний яичника, матки и молочной железы. Прогноз выживаемости для женщины улучшается, если опухоль обнаружена до распространения в соседние органы и ткани. В больнице проводят различные виды лечения, в том числе хирургического, химиотерапию, таргетную терапию, лучевую терапию. В диагностическом центре можно пройти УЗИ, КТ, МРТ, сдать анализы. Записаться на консультацию к врачу можно по телефону.
Источник
Содержание
- Описание
- Дополнительные факты
- Причины
- Патогенез
- Симптомы
- Возможные осложнения
- Диагностика
- Лечение
- Прогноз
- Профилактика
- Основные медицинские услуги
- Клиники для лечения
Названия
Название: Серозная цистаденома яичника.
Серозная цистаденома яичника
Описание
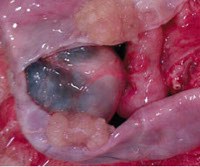
Серозная цистаденома яичника. Истинная доброкачественная опухоль, происходящая из эпителиальной ткани органа. При небольших размерах (до 3 см) заболевание протекает бессимптомно. По мере роста новообразования у пациентки возникают тупые, ноющие или схваткообразные боли в нижней части живота и пояснице, а также признаки сдавливания соседних органов (учащённое мочеиспускание, запор, отёки ног и тд ). Для диагностики используют бимануальное обследование, УЗИ, КТ и МРТ тазовых органов, анализ крови на онкомаркеры. Единственным эффективным методом лечения серозной цистаденомы является операция по удалению новообразования, яичника, придатков или матки с придатками.
Дополнительные факты
Серозная цистаденома (серозная кистома, простая, цилиоэпителиальная или гладкостенная цистаденома) — тугоэластичное доброкачественное новообразование яичника, расположенное сбоку или кзади от матки. Обычно опухоль развивается в возрасте 30—50 лет. Более чем у 80% пациенток диаметр опухоли составляет от 5 до 16 см, но в некоторых поздно диагностированных случаях её размеры достигали 30—32 тд Частота простой цистаденомы составляет 11% от всех новообразований яичников и 45% — от серозных (цилиоэпителиальных) опухолей. Как правило, новообразование возникает с одной стороны. В 72% случаев оно является однокамерным, у 10% пациенток — двухкамерным и у 18% — многокамерным.
Серозная цистаденома яичника
Причины
На сегодняшний день научно подтверждённой теории возникновения простой кистомы не существует. По мнению некоторых гинекологов, такое новообразование формируется из функциональных кист яичника — фолликулярной и жёлтого тела, которые не до конца рассосались и начали наполняться серозным содержимым. Предрасполагающими факторами к развитию простой цистаденомы яичника служат:
• Гормональные нарушения, препятствующие нормальному созреванию яйцеклетки. Дисбаланс в женской гормональной сфере может наблюдаться при угасании репродуктивной функции, сопутствующих соматических и эндокринных заболеваниях, стрессе, значительных физических и эмоциональных перегрузках, экстремальных диетах, длительном сексуальном воздержании.
• Раннее половое созревание с появлением первых менструаций в возрасте 10—12 лет.
• Воспалительные женские болезни (эндометрит, аднексит и тд ). Особенно опасны заболевания, вызванные возбудителями ИППП при неупорядоченной половой жизни без барьерной контрацепции.
• Операции на органах малого таза. Простые серозные цистаденомы несколько чаще наблюдаются у пациенток, перенесших внематочную беременность, аборты, оперативное лечение гинекологических заболеваний.
• Отягощённая наследственность. По некоторым наблюдениям, у женщин, матери которых страдали серозными новообразованиями яичников, цистаденома выявляется чаще.
Патогенез
Серозная кистома, как правило, формируется в одном из яичников. Сначала она представляет собой небольшое гладкостенное однокамерное (реже — многокамерное) новообразование. Его плотные соединительнотканные стенки выстланы изнутри однослойным кубическим или цилиндрическим реснитчатым эпителием, обладающим секреторной активностью. По мере роста внутри цистаденомы накапливается серозное содержимое — водянистая прозрачная жидкость светло-жёлтого цвета. В результате растущее опухолевидное образование сдавливает окружающие органы и нервные волокна, что приводит к возникновению болевого синдрома. При присоединении воспалительного процесса гладкая блестящая поверхность кистомы становится матовой и покрывается спайками.
Симптомы
Клинической симптоматики при небольших (до 3 см) гладкостенных кистомах обычно не наблюдается, они становятся случайной находкой во время гинекологического обследования или УЗИ органов малого таза. По мере увеличения новообразования у пациентки возникают симптомы, связанные с давлением кистомы на соседние органы. Наиболее типичен болевой синдром. Обычно он носит характер тупых, ноющих, реже схваткообразных болей, возникающих в паховой области, за лобком или в пояснице. Кроме того, женщина может испытывать давление на мочевой пузырь, прямую кишку, ощущать наличие инородного тела.
Ассоциированные симптомы: Вялость. Запор. Кровянистые выделения из влагалища. Недомогание. Раздражительность. Рвота. Скудные месячные. Тошнота.
Возможные осложнения
Основная опасность несвоевременного выявления и неадекватного лечения серозной цистаденомы яичника — сдавливание соседних органов с нарушением их функций и возникновение острых состояний. Наиболее серьёзными осложнениями кистомы, требующими неотложного оперативного лечения, являются перекрут ножки (при её наличии) с некрозом новообразования и разрыв капсулы (апоплексия яичника) с попаданием его содержимого в брюшную полость и возникновением кровотечения. Об осложнённом течении заболевания могут свидетельствовать повышение температуры, резкое усиление боли, возникновение сильной тошноты или рвоты, выраженного недомогания с головными болями, головокружением и потерей сознания, резкая бледность, кровянистые выделения из влагалища. Иногда наблюдается рецидив заболевания после органосохраняющего оперативного вмешательства и злокачественное перерождение опухоли.
Диагностика
Для подтверждения или уточнения диагноза заболевания, проведения дифференциальной диагностики и выбора оптимального метода лечения пациенткам с подозрением на серозную цистаденому назначают комплексное гинекологическое обследование. В него входят:
• Осмотр акушера. Гинеколога. При бимануальном исследовании в области придатков матки обычно выявляется тугоэластичное подвижное безболезненное образование с гладкой поверхностью, не связанное с соседними органами.
• УЗИ малого таза. Позволяет выявить однородную гипоэхогенную опухоль с плотной гладкой капсулой размером от 3-х тд При небольших цистаденомах используют трансвагинальный доступ, при крупных — трансабдоминальный.
• Компьютерная или магнитно. Резонансная томография. В ходе томографического обследования создаётся трёхмерная модель цистаденомы и прилежащих органов для проведения более тщательной дифференциальной диагностики и исключения прорастания опухоли.
• Анализ крови на онкомаркеры. Исследование опухолевых антигенов (СА-125, СА 19-9, СА 72-4) позволяет исключить развитие онкологического процесса или гнойного абсцесса в яичнике и других тазовых органах.
• Цветовая допплерография. Метод диагностики является дополнительным и в сомнительных случаях позволяет дифференцировать доброкачественную опухоль яичника от злокачественной на основании интенсивности кровотока.
Простую серозную цистаденому необходимо отличать от других доброкачественных новообразований яичников, в первую очередь, функциональных кист, папиллярной и псевдомуцинозной кистомы. Для исключения метастазирования в яичник одной из форм рака желудка пациенткам в обязательном порядке назначают фиброгастродуоденоскопию. Проведение фиброколоноскопии позволяет оценить степень вовлечения в процесс сигмовидной и прямой кишки. Альтернативным решением при невозможности проведения эндоскопического обследования желудка, прямой и сигмовидной кишки является рентгенография органов ЖКТ.
Также в ходе дифференциальной диагностики исключают злокачественное поражение яичников, тубовариальный абсцесс, внематочную беременность, патологию расположенных рядом органов — острый аппендицит, дистопию почек и другие пороки развития мочевыводящей системы, дивертикулёз сигмовидной кишки, костные и внеорганные опухоли малого таза. В таких случаях, кроме лабораторного и инструментального обследования, назначают консультации смежных специалистов — хирурга, онкогинеколога, гастроэнтеролога, онколога, уролога.
Лечение
Основной метод лечения простой серозной кистомы — хирургическое удаление опухоли. Достоверных данных об эффективности медикаментозных и немедикаментозных способов терапии этого заболевания в гинекологии не существует. При выборе конкретного вида оперативного вмешательства учитывают возраст пациентки, наличие или планирование беременности, размеры опухоли. Основные цели лечения пациенток репродуктивного возраста — максимальное сохранение здоровой ткани яичника и профилактика трубно-перитонеального бесплодия (ТПБ). Женщинам в период перименопаузы рекомендованы радикальные операции, направленные на предотвращение рецидива цистаденомы и сохранение качества жизни.
Показанием к плановому проведению операции является наличие опухолевидного образования диаметром от 6 см, которое сохраняется на протяжении 4—6 месяцев. Решение о сроках удаления новообразования меньших размеров гинеколог принимает индивидуально с учётом результатов динамического наблюдения. В экстренном порядке хирургическое вмешательство проводится при подозрении на перекрут ножки или разрыв капсулы кистомы. Обычно плановая операция выполняется лапароскопически. Основными видами оперативных вмешательств при гладкостенной серозной цистаденоме являются:
• Цистэктомия (удаление кисты) или клиновидная резекция (иссечение повреждённой ткани в виде клина) с сохранением яичника, ревизией контрлатерального яичника и экстренной гистологической диагностикой. Органосохраняющие операции рекомендованы молодым женщинам, планирующим беременность, с цистаденомой не более 3 см в диаметре.
• Односторонняя овариоэктомия или аднексэктомия. Вмешательство предполагает удаление на стороне поражения всего яичника или яичника с маточной трубой и считается оптимальным решением для женщин репродуктивного возраста с новообразованием размерами более 3 тд.
• Двусторонняя аднексэктомия или гистерэктомия с придатками. Рекомендованный способ хирургического лечения у женщин в период перименопаузы и у пациенток с двухсторонним поражением яичников. Его преимуществом является существенное снижение риска развития онкологических заболеваний.
Прогноз
При своевременном обнаружении и хирургическом лечении прогноз заболевания является благоприятным: серозная цистаденома крайне редко рецидивирует и озлокачествляется. Женщинам репродуктивного возраста, перенесшим органосохраняющие вмешательства, одностороннюю овариоэктомию или аднексэктомию, рекомендуется планировать беременность не ранее чем через 2 месяца после операции. Полное восстановление после лапароскопического консервативного удаления серозной гладкостенной цистаденомы яичника наступает через 10—14 дней, после радикальных операций восстановительный период длится до 6—8 недель. Пациенткам показано диспансерное наблюдение у врача-гинеколога.
Профилактика
По наблюдениям американских специалистов, профилактический эффект в отношении развития доброкачественных цистаденом яичника оказывает приём комбинированных оральных контрацептивов монофазного действия.
Основные медуслуги по стандартам лечения | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Клиники для лечения с лучшими ценами
| ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Источник
