Церебральный кистозный арахноидит код по мкб

Воспаление паутинной мозговой оболочки является аутоиммунным процессом. Собственные комплексы иммунной системы провоцируют патологический процесс. Клинические симптомы выраженного арахноидита достаточно типичны для постановки диагноза неврологами.
Дополнительная диагностика проводится цистернографией, электроэнцефалографией, КТ и МРТ головного мозга. Лечение комплексное, включающее нейропротекторы, противоэпилептические средства, рассасывающие средства, дегидратационные препараты.
Код арахноидита по МКБ 10
Серозный воспалительный процесс паутинной оболочки спинного и головного мозга не имеет много разновидностей. Код церебрального арахноидита по МКБ 10 – «G03.9». Неуточненную форму вылечить не удается вначале развития из-за отсутствия этиологического фактора. Комплексное лечение предотвращает распространение, ускоряет рассасывание инфильтрата.
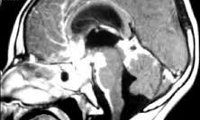
Арахноидит с гидроцефалией МРТ
Причины возникновения воспаления паутинной оболочки мозга
Этиологических факторов воспалительного процесса церебральной выстилки несколько. В зависимости от причин выделяют вид заболевания:
- Интоксикационный;
- Посттравматический;
- Инфекционный.
негативное действие на церебральные структуры токсических веществ наблюдается при инфекциях, вторичных болезнях, сопровождающихся попаданием внутрь крови токсинов (отравления, сахарный диабет, почечная недостаточность).
Посттравматические формы возникают после черепно-мозговых травм, ушибов мозга, кровоизлияний.
Бактериальные или вирусные инфекции, приводящие к возникновению синуситов, ринитов, тонзиллитов, отитов могут способствовать заносу инфекции внутрь головного мозга из-за близкого расположения мозговых артерий.
Примерно в десяти процентах случаев установить причину возникновения арахноидита не представляется возможным.
Виды церебрального арахноидита
Частые симптомы воспалительного процесса церебральных оболочек возникают из-за инфильтрации мягкотканой выстилки с локализацией в задней черепной ямке, выпуклой части. Вторичные церебральные внутримозговые изменения возникают из-за патологии циркуляции спинномозговой жидкости, повышения внутричерепного давления.
Особенности конвекситального арахноидита
Локализация нозологии обуславливает специфичную клиническую симптоматику. Располагается нозология в области центральных извилин, передней области полушарий. Избыточное давление на чувствительные и моторные центры вызывает фокальные припадки эпилепсии. Мышечные судороги возникают во всем теле.
Проявления спинальной формы
Посттравматическое повреждение оболочек спинного мозга приводит к воспалительному процессу при открытых травмах. Попадание инфекционных агентов обуславливает симптомы через несколько недель, месяцев, лет. Повреждение спинного мозга приводит к инвалидности за счет парезов конечностей, утрате разных видов чувствительности, нарушения иннервации внутренних органов, малого таза.
Провоцируют нозологию абсцессы, фурункулез, гнойники. Очаги бывают одиночными или множественными. В зависимости от вида поврежденных нервных корешков формируются клинические проявления. Для спинального арахноидита характерно хроническое течение.
Арахноидит оптико-хиазмальный
Выделение разновидности отдельной категории необходимо из-за особенной клиники. Необратимая потеря зрения вследствие воспаления зрительного нерва – частое проявление нозологии.
Причины возникновения оптико-хиазмального арахноидита:
- Инфекционные агенты (сифилис, малярия, условно-патогенная флора);
- Черепно-мозговые травмы.
Посттравматические варианты сопровождаются образованием рубцов, спаек, внешними дефектами. МРТ обнаруживает рубцовую ткань в области зрительного перекреста. Патологические изменения прослеживается также на значительном отдалении от первичной локализации оптохиазмального арахноидита (передняя черепная ямка).
Поражение оптического нерва травмами, инфекционными агентами – этиологические механизмы. Провоцирующим фактором нозологии является нарушение церебрального кровообращения. Дифференциальная диагностика проводится с целью определения глубины повреждения оптико-хиазмальных структур, исключения двухсторонней скотомы.
Особенности слипчивого менингоарахноидита
Патология характеризуется интенсивным гнойным воспалением. Образование гнойников между отдельными оболочками мозга является этиологическим фактором присутствия сильного болевого синдрома. Рубцовые спайки обуславливают необратимые изменения. Отсутствие терапии приводит к хроническому течению с постепенным нарастанием склеротических процессов.
Воспаление паутинной оболочки задней черепной ямки
Расположение воспалительного процесса внутри черепной ямки сзади формирует симптоматику, напоминающую злокачественное новообразование. Стволовые и мозжечковые расстройства определяются поражением непарных черепных нервов (3, 5, 7). Проявления характеризуются нарушением подвижности, дискоординацией движений. Сопутствующие нарушения циркуляции спинномозговой жидкости провоцируют увеличение внутричерепного давления с неврологическими расстройствами:
- Головокружение;
- Тошнота;
- Застой в области сосков зрительных нервов;
- Экстрапирамидальная и пирамидальная симптоматика;
- Неустойчивость позы Ромберга;
- Вестибулярные расстройства.
Неврологи регистрируют повреждение определенной пары черепных нервов при базальном виде патологии. Клинические симптомы определяются сопутствующими нарушениями из-за воспалительных процессов мозговых оболочек.
Кистозный арахноидит
Мультикистозные процессы внутри головного мозга инфицируются. Контактный переход бактерий из кистозного разрастания на мягкие оболочки провоцирует общемозговые расстройства. По течению выделяют острую, подострую и хроническую форму болезни.
Первые признаки инфильтрации паутинной оболочки мозга
Диагностические признаки ранней стадии:
- Возникновение клиники через неделю после перенесенной инфекции;
- Давящая боль головы;
- Рвота во время обострения;
- Эмоциональная возбудимость;
- Быстрая утомляемость;
- Постоянная слабость;
- Зрительные расстройства.
Особенности симптоматики определяются видом нозологии – оптохиазмальная, конвекситальная, спинальная, задней черепной ямки.
Симптомы арахноидита
Подострое течение арахноидита сопровождается самой выраженной клинической картиной с общемозговыми и очаговыми расстройствами:
- Интенсивные головные боли утром;
- Диспепсические проявления (со стороны желудочно-кишечного тракта);
- Раздражительность;
- Ослабление интеллекта;
- Эпилептический статус;
- Красный дерматографизм;
- Глазодвигательные нарушения;
- Атаксическая походка;
- Приступы головокружения;
- Блокада венозного оттока;
- Воспаление лицевого, отводящего, тройничного нервов;
- Менингеальные, экстрапирамидальные, пирамидальные нарушения.
При возникновении зрительных нарушений, кровотечениях глазного дна делают люмбальную пункцию для определения типа инфекции.
Принципы диагностики арахноидита
Вначале клиника заболевания проявляется единичными расстройствами. Неврологи способны диагностировать состояние на основе специфической клиники повреждений черепных нервов. Первоначальная задача специалиста – исключение злокачественного новообразования. Для этих целей проводят ряд диагностических методов:
- Обзорные краниограммы – для верификации внутричерепной гипертензии, переломов;
- Электроэнцефалография (ЭЭГ) определяет аномальные ритмы мозговой активности при наличии атипичных очагов;
- КТ и МРТ обнаруживают увеличение пространства желудочков, кисты, участки воспаления, расширение субарахноидальной полости.
Результаты компьютерной и магнитно-резонансной томографии позволяют исключить даже небольшие опухоли (несколько миллиметров диаметром). Высокая информативность, разрешение лучевой нейровизуализации помогает установить даже небольшие патологические очаги. Эхоэнцефалография, сцинтиграфия – исследования, характеризующиеся ремитирующим течением. На рентгеновских снимках обнаруживаются костно-деструктивные изменения костей черепа, обызвествленные мозговые участки, другую церебральную патологию.
В заключение отметим, что достоверная диагностика арахноидита затруднена вначале развития, когда инфильтрация оболочек незначительна, а симптомы не выражены. В такой ситуации врачи часто устанавливают диагноз астеноневротических расстройств и ипохондрии.
Источник
Связанные заболевания и их лечение
Описания заболеваний
Стандарты мед. помощи
Содержание
- Описание
- Симптомы
- Дифференциальная диагностика
- Причины
- Лечение
- Прогноз
Названия
Арахноидит.
Арахноидит
Описание
Арахноидит – воспаление мягкой оболочки головного или спинного мозга с преимущественным поражением паутинной оболочки.
Симптомы
Заболевание развивается подостро с переходом в хроническую форму. Клинические про явления представляют собой сочетание общемозговых расстройств, чаще связанных с внутричерепной гипертензией, реже с ликворной гипотензией, и симптомов, отражающих преимущественную локализацию оболочечного процесса. В зависимости от преобладания общих или локальных симптомов первые проявления могут быть различными. Из общемозговых симптомов часто встречается головная боль, наиболее интенсивная в ранние утренние часы и иногда сопровождающаяся тошнотой и рвотой. Головная боль может быть локальной, усиливающейся при натуживании, напряжении или неловком движении с твердой опорой на пятки (симптом прыжка – локальная головная боль при подпрыгивании с неамортизированным опусканием на пятки). К общемозговым симптомам относятся также головокружения несистемного характера, ослабление памяти, раздражительность, общая слабость и утомляемость, нарушения сна.
Очаговые симптомы зависят от локализации арахноидита. Конвекситальные арахноидиты характериз уются большей частью преобладанием явлений раздражения головного мозга над признаками выпадения функций. Одним из ведущих симптомов являются генерализованные и джексоновские эпилептические припадки. При базальном арахноидите наблюдаются общемозговые симптомы и нарушения функций нервов, расположенных на основании черепа. Снижение остроты и изменение полей зрения могут выявляться при оптико-хиазмальном арахноидите. Клинические проявления и картина глазного дна могут напоминать симптомы неврита зрительного нерва. Эти проявления часто сопровождаются симптомами вегетативной дисфункции, резкий дермографизм, усиленный пиломоторныйрефлекс, обильное потоотделение, акроцианоз, иногда жажда, усиленное мочеиспускание, гипергликемия, адипозогенитальное ожирение). В некоторых случаях может быть выявлено снижение обоняния. Арахноидит в области ножек мозга характеризуется появлением пирамидных симптомов, признаками поражения глазодвигательных нервов, менингеальными знаками. При арахноидите мостомозжечкового угла возникают головная боль в затылочной области, шум в ухе и приступообразное головокружение, иногда рвота. Больной пошатывается и падает в сто рону по ражения, особенно при попытке сто ять на одной ноге. Отмечаются атактическая походка, горизонтальный нистагм, иногда пирамидные симптомы, расширение вен на глазном дне в результате нарушения венозного оттока. Могут наблюдаться симптомы поражения слухового, тройничного, отводящего и лицевого нервов. Арахноидит большой (затылочной) цистерны развивается остро, повышается температура, появляются рвота, боли в затылке и шее, усиливающиеся при поворотах головы, резких движениях и кашле; поражение черепных нервов (IX, X, XII пары), нистагм, повышение сухожильных рефлексов, пирамидные и менингеальные симптомы. При арахноидите задней черепной ямки возможно поражение V, VI, VII, VIII пар черепных нервов. Нередко наблюдаются внутричерепная гипертензия, мозжечковые и пирамидные симптомы.
Ассоциированные симптомы: Вялость. Раздражительность. Рвота. Тошнота. Шум в ушах. Эмоциональная лабильность.
Арахноидит
Дифференциальная диагностика
Обязательна дифференциальная диагностика с опухолями задней черепной ямки. Люмбальную пункцию производят только при отсутствии застойных явлений на глазном дне.
Причины
Арахноидит – полиэтиологическое заболевание. Причинными факторами являются грипп, ревматизм, хронический тонзиллит, риносинуситы, отиты, общие инфекции (корь, скарлатина), перенесенные менингиты и черепно-мозговая травма.
Лечение
Необходимо устранить источник инфекции (отит, синусит и ). Назначают антибиотики в терапевтических дозах. Показаны десенсибилизирующие и антигистаминные препараты (димедрол, диазолин, супрастин, тавегил, пипольфен, хлорид кальция, гистаглобулин). Патогенетическая терапия рассчитана на длительное курсовое лечение рассасывающими средствами, нормализацию внутричерепного давления, улучшение мозгового кровообращения и метаболизма. Применяют биогенные стимуляторы (алоэ, стекловидное тело, ФиБС) и йодистые препараты (бийохинол, йодид калия). Используют также лидазу в виде подкожных инъекций по 0,1 г сухого вещества, растворенного в 1 мл 0,5% раствора новокаина через день, на курс 15 инъекций. Курсы повторяют через 4–5 мес. Рассасывающее действие оказывает пирогенал. Первые внутримышечные инъекции пирогенала начинают с дозы 25 МПД, в последующие дни дозу увеличивают ежедневно на 50 МПД и доводят ее до 1000 МПД; на курс лечения до 30 инъекций. При повышении внутричерепного давления применяют противоотечные и мочегонные средства (маннитол, фуросемид, диакарб, глицерин и ). При судорожных синдромах используют противоэпилептические препараты. Проводят метаболическую терапию (глутаминовая кислота, пирацетам, аминалон, церебролизин). По показаниям применяют симптоматические средства. Отсутствие улучшения после проведения лечения, нарастание внутричерепного давления и очаговой симптоматики, оптикохиазмальный арахноидит с неуклонным снижением зрения являются показаниями к хирургическому вмешательству.
Прогноз
Прогноз. В отношении жизни обычно благоприятный. Опасность может представлять арахноидит задней черепной ямки с окклюзионной гидроцефалией. Трудовой прогноз ухудшается при частых рецидивах или прогрессирующем течении с частыми гипертоническими кризами, эпилептическими припадками, при оптико-хиазмальной форме.
Трудоспособность. Больные признаются инвалидами III группы, если трудо устройство или перевод на легкую работу ведет к уменьшению объема производственной деятельности. Инвалидность II группы устанавливается при наличии частых эпилептических припадков, значительном снижении остроты зрения на оба глаза (от 0,04 до 0,08 с коррекцией). Инвалидами Iгруппы признаются больные с оптико-хиазмальным арахноидитом, сопровождающимся слепотой. Больным с ликвородинамическими нарушениями, эпилептическими припадками и вестибулярными кризами противопоказана работа на высоте, у огня, около движущихся механизмов, на транспорте. Противопоказаны работа в неблагоприятных метеорологических условиях, в шумных помещениях, в контакте с токсичными веществами и в условиях измененного атмосферного давления, а также труд, связанный с постоянной вибрацией, изменениями положения головы.
Основные медуслуги по стандартам лечения |
Клиники для лечения с лучшими ценамиНе найдено ни одной клиники для оказания выбранных услуг |
Источник

Арахноидит – это воспаление паутинной оболочки головного или спинного мозга. На долю данной патологии приходится около 5% от общего числа органических поражений нервной системы. Как правило, арахноидит диагностируется у пациентов в возрасте до 40 лет (нередко может быть выявлен у ребенка).
При истинной (диффузной) разновидности заболевания доминирует аутоиммунный компонент. Резидуальные (остаточные) состояния арахноидита — последствия фиброза оболочек после травматических повреждений или инфекций.
Код заболевания по МКБ 10 — G03.9.
Причины арахноидита
Этиологические факторы:
- перенесенные инфекции (до 60% случаев);
- тонзиллит;
- риносинусит;
- отит;
- ушибы головного и спинного мозга;
- частые интоксикации.
Обратите внимание: В 10% случаев не удается выявить точную причину развития этого заболевания, поражающего головной мозг.
Виды арахноидита
По характеру арахноидит подразделяется на:
- острый;
- подострый;
- хронический.
По локализации:
- церебральный (головного мозга);
- спинальный (поражается спинной мозг).
По морфологическим и патогенетическим особенностям различают:
- кистозный (с формированием полостей);
- слипчивый (с образованием спаек);
- комбинированный слипчиво-кистозный.
Церебральный арахноидит
Поражается паутинная оболочка головного мозга. Церебральный арахноидит — осложнение риносинусита – воспаления слизистой носа, перешедшего на синусы. Для этого вида характерно медленное прогрессирование; воспалительный очаг локализуется в базальной области или на выпуклой поверхности. Церебральный арахноидит развивается до полутора-двух лет.
Спинальный арахноидит
Спинальный арахноидит поражает арахноидальной оболочки спинного мозга. Очаг локализован на задней поверхности. Причина развития: тупая травма (ушиб). Посттравматический воспалительный процесс развивается месяцы и даже годы после перенесенной травмы.
Слипчивый арахноидит
Слипчивый арахноидит сопровождается гнойным воспалением с последующим формированием спаек между мозговыми оболочками. Эти спайки становятся причиной высокоинтенсивного болевого синдрома.
Хронический арахноидит
Хронический арахноидит развивается, если не проведена терапия заболевания при остром или подостром течении.
Симптомы арахноидита

Заболевание характеризуется (без учета характера, морфологии и локализации очага):
- головная боль;
- расстройства сна (инсомния (бессоница ночью) или сонливость в дневное время);
- нарушения зрения;
- уменьшение работоспособности.
Арахноидит головного мозга сопровождается постоянной головной болью, которая дополнительно усиливается на фоне перенапряжения. Интенсивный болевой синдром под воздействием термических факторов (в жаркую или прохладную погоду). Развиваются неврологические нарушения, характерных для области локализации воспалительного очага.
Для конвекситальной (поражение лобных долей мозга) разновидности свойственны фокальные (отдельные) или общие судорожные припадки, сопровождающиеся потерей сознания.
При базальной разновидности страдает паутинная оболочка ствола. По локализации выделяют арахноидит задней черепной ямки, оптико-хиазмальный арахноидит и поражение мостомозжечкового угла.
При оптико-хиазмальной форме поражается зрительный нерв и глазное дно. Следствие: полная потеря зрения, тяжелые метаболические нарушения.
При локализации воспалительного очага в задней черепной ямке затрагиваются черепные нервы. Болевой синдром локализован в области затылка. У пациента отмечается повышенное внутричерепное давление. Не исключены застойные явления в глазном дне. Симптомы сходны с клиническими проявлениями при новообразованиях в ЦНС.
Поражение мостомозжечкового угла характеризуется невритом седьмой пары черепных нервов и резким снижением слуха (с одной стороны). По мере прогрессирования заболевания развиваются мозжечковые расстройства. Не исключено появление клинического пареза (паралича) конечностей.
При развитии кистозно-слипчивого арахноидита главным признаком становится интенсивная головная боль. Для кистозного арахноидита характерны припадки, обусловленные раздражением мозгового вещества в зоне сформировавшихся спаек и полостей между ними.
Для посттравматического арахноидита, поразившего спинной мозг, характерно появление слабости в конечностях.
Важно:При осложненном арахноидите возможна инвалидность!
Диагностика арахноидита

Важно:Паутинная мозговая оболочка не поражается изолированно. При инфекционном генезе возбудитель переносится с твердой или мягкой мозговой оболочки на арахноидальную. На этом основании арахноидит, затронувший головной мозг, рассматривается как серозный менингит (код МКБ 10 церебрального арахнодита- G03.9). Диагностировать болезнь трудно, даже с использованием новых технологий.
Для постановки диагноза необходимы данные анамнеза, объективная оценка психического и неврологического статуса, результаты анализов и дополнительных инструментальных исследований. Обязательна консультация отоларинголога и офтальмолога.
Методы исследования:
- люмбальная пункция с последующим лабораторным исследованием спинномозговой жидкости;
- электроэнцефалограмма;
- Эхо-ЭЭГ;
- КТ (компьютерная томография);
- КТ-цистернография;
- МРТ.
Обратите внимание: Рентгенологическое исследование малоинформативно. МРТ дает полезную и объективную информацию.
Лечение арахноидита

Лечение арахноидитов – комплексная медикаментозная терапия, проводимая в условиях стационара.
Группы лекарственных средств, назначаемых при лечении:
- противовоспалительные (глюкокортикоиды);
- противосудорожные;
- дегидратационные (диуретики);
- рассасывающие;
- десенсибилизирующие (антигистаминные средства);
- нейропротекторные;
- общеукрепляющие (витаминные комплексы).
При остром инфекционном процессе проводится рациональная антибиотикотерапия. Обязательно необходима санация возможных очагов инфекции!
При некоторых спаечных арахноидитах показана нейрохирургическая операция.
Источник
