Цхрд код по мкб

Связанные заболевания и их лечение
Описания заболеваний
Национальные рекомендации по лечению
Стандарты мед. помощи
Содержание
- Описание
- Симптомы
- Дифференциальная диагностика
- Причины
- Лечение
- Основные медицинские услуги
- Клиники для лечения
Названия
Хориоретинальная дистрофия.
Хориоретинальная дистрофия
Описание
Это (сенильная макулодистрофия, центральная дисииформная дистрофия типа Кунта — Юниуса и ) — представляет собой двусторонний хронический дистрофический процесс с преимущественным поражением хориокапиллярного слоя хориоидеи, стекловидной мембраны Бруха (пограничной пластины между сетчаткой и хориоидеей) и слоя пигментного эпителия сетчатки. Распространенность в общей популяции увеличивается с возрастом: 1,6% в возрасте 51 —64 лет, 11 % в возрасте 65— 74 года и 27,9% у лиц старше 75 лет, чаще встречается у женщин; является основной причиной необратимой потери центрального зрения во второй половине жизни.
Симптомы
При неэкссудативной форме сначала жалоб либо нет, либо могут отмечаться метаморфопсии (искривление прямых линий), острота зрения долго остается неизмененной; затем развивается центральная скотома (т. Е. Участок выпадения поля зрения внутри его границ) из-за атрофии хориокапиллярного слоя и пигментного эпителия, проявляющаяся некоторой «стушеванностью» предметов в центре поля зрения; острота центрального зрения значительно понижается. Объективно при офтальмоскопии под сетчаткой макулярной и парамакулярной области видны множественные мелкие, округлые или овальные, слегка выступающие очажки белого или желтого цвета, иногда окаймленные пигментным ободком, местами сливающиеся в желтовато-белые конгломераты, разделенные коричневыми глыбками пигмента. Процесс может стабилизироваться. На парном глазу может развиться экссудативная форма ЦХРД.
Экссудативная форма ЦХРД проходит в своем развитии 5 стадий: 1) стадия экссудативной отслойки пигментного эпителия — острота центрального зрения остается высокой (0,8—1,0), возможна преходящая слабая гиперметропия или астигматизм. В некоторых случаях появляются жалобы на искривление, волнистость прямых линий, ощущение взгляда «через слой воды» (метаморфопсии), полупрозрачное единичное пятно или группа темных пятен перед глазом (относительная положительная скотома), вспышки света (фотопсии). Сетчатка в области желтого пятна слегка приподнята в стекловидное тело в виде купола с четкими желтоватыми границами, друзы становятся невидимыми; возможно самостоятельное прилегание отслойки; 2) стадия экссудативной отслойки нейроэпителия — зрение снижено в большей степени, остальные жалобы те же, однако четкость границ отслойки уменьшается, приподнятая сетчатка отечна; 3) стадия неоваскуляризации — резкое снижение остроты зрения до 0,1—0,2 или до сотых, утрата способности читать и писать; офтальмоскопически область сетчатки в области желтого пятна приобретает грязно-серый цвет, появляется кистевидный отек нейроэпителия и кровоизлияния под сетчаткой или в стекловидном теле; исследование ФАГ фиксирует флюоресценцию новообразованных сосудов (субретинальная неоваскулярная мембрана) в виде «кружева»; 4) стадия экссудативно-геморрагической отслойки пигментного и нейроэпителия — зрение остается низким, в макулярной области сформировался дисковидный очаг величиной до нескольких диаметров диска зрительного нерва бело-розового или серо-коричневого цвета с отложениями пигмента и новообразованными сосудами, кистевидно перерожденной сетчаткой, с четкими границами и проминенцией в стекловидное тело; 5) рубцовая стадия характеризуется развитием фиброзной ткани.
Диагноз устанавливают на основании характерных жалоб пациента (искривление прямых линий и другие виды метаморфопсий), исследования зрительных функций (острота центрального зрения, кампиметрия, тест «девяти точек» или сетка Амслера), офтальмоскопии, флюоресцентной ангиографии глазного дна.
Заболевание обычно проявляется после 60 лет, сначала в одном глазу, а примерно через 4 года развиваются аналогичные изменения в парном глазу. Клиническое течение хроническое, медленно прогрессирующее. Тяжесть заболевания определяется двусторонним поражением, центральной локализацией процесса на глазном дне и серьезным снижением качества жизни из-за утраты возможности читать и писать.
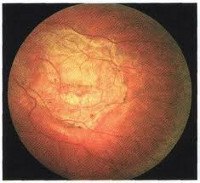
Хориоретинальная дистрофия
Дифференциальная диагностика
Иногда требуется проведение дифференциального диагноза с меланосаркомой хориоидеи.
Причины
Этиология неизвестна, хотя установлен семейный, наследственный характер процесса с аутосомно-доминантным типом наследования. Факторами риска являются атеросклероз и ультрафиолетовая радиация, ведущая к накоплению токсических продуктов метаболизма (свободных радикалов) в эпителии сетчатки и формированию коллоидных друз.
Центральную хориоретинальную дистрофию (ЦХРД) можно отнести к амилоидозам заднего сегмента глаза: дистрофический процесс начинается с появления скоплений твердого или мягкого коллоидного вещества (так называемые друзы) между мембраной Бруха и пигментным эпителием сетчатки в области желтого пятна и в парамакулярной зоне. Пигментный эпителий в местах контакта с твердой коллоидной субстанцией истончается, теряет пигмент, а в соседних участках происходит его утолщение и гиперплазия. Мембрана Бруха неравномерной толщины с кальцификацией ее эластических и коллагеновых волокон, а в хориокапиллярном слое подлежащей хориоидеи происходит утолщение и гиалинизация стромы (неэкссудативная, атрофическая или сухая форма ЦХРД). «Мягкие» друзы могут вызвать экссудативную отслойку пигментного эпителия, а затем и нейроэпителия сетчатки (экссудативная или дисциформная форма ЦХРД). Дальнейшее развитие процесса при этом варианте патологии сопровождается развитием под сетчаткой мембраны из новообразованных сосудов и переходом заболевания в экссудативно-геморрагическую стадию с появлением кровоизлияний под пигментным эпителием, в субретинальном пространстве или (редко) в стекловидном теле. В последующем наступает резорбция геморрагии и развитие фиброзной рубцовой ткани.
По патогенезу различают следующие формы ЦХРД: неэкссудативную (сухую, атрофическую) — 10—15% случаев и экссудативную (дисциформную) — 85—90% случаев. Стадии клинического течения экссудативной ЦХРД различают в зависимости от типа отслоившегося эпителия сетчатки (пигментный или нейроэпителий) и характера субэпителиального содержимого (экссудат, неоваскулярная мембрана, кровь, фиброзная ткань) — подробнее в описании симптоматики.
Лечение
Лечение может быть медикаментозным, лазерным и, реже, хирургическим. Оно направлено на стабилизацию и компенсацию процесса, поскольку полное восстановление нормального зрения невозможно. При атрофической неэкссудативной форме назначают дезагреганты, ангиопротекторы, антиоксиданты и сосудорасширяющие препараты (кавинтон) по 2 курса в год — (весной и осенью), проводят стимуляцию сетчатки расфокусированным лучом гелийнеонового лазера. При экссудативной дисциформной ЦХРД назначается местная и общая дегидратационная терапия, лазерная коагуляция сетчатки и субретинальных неоваскулярных мембран предпочтительно криптоновым лазером. Хирургические методы лечения направлены либо на улучшение кровоснабжения заднего сегмента глаза (реваскуляризация, вазореконструкция при неэкссудативной форме), либо на удаление субретинальных неоваскулярных мембран. Если макулодистрофия сочетается с катарактой, удаление мутного хрусталика проводится по известной методике, но вместо обычного искусственного хрусталика можно имплантировать специальные интраокулярные линзы, которые смещают изображение на непораженный участок сетчатки (сферопризматические линзы) или дают увеличенное изображение на сетчатке (бифокальные линзы).
Критическая острота зрения, благоприятная для лечения, — 0,2 и выше. В целом прогноз в отношении зрения неблагоприятный.
Основные медуслуги по стандартам лечения | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Клиники для лечения с лучшими ценами
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Источник
Что это такое?
Ангиопатия — это состояние сосудов сетчатки, при котором за счет нарушений их нервной иннервации изменяется капиллярное кровообращение. Это происходит из-за низкой наполняемости сосудов кровью или их продолжительного спазма.

Медицина не выделяет ангиопатию в самостоятельное заболевание, современные научные подходы относят ее к одному из проявлений основного заболевания. Подобный симптомокомплекс может быть следствием обменных или гормональных нарушений, травм и интоксикаций, а также последствием таких вредных привычек как табакокурение или наркомания.

Чаще всего ангиопатия диагностируется у взрослого населения (старше 30 лет), небольшой процент приходится на детские и юношеские формы патологии.
Данное состояние при своевременном его обнаружении и лечении является обратимым. Лишь в запушенных случаях недуг приводит к серьезным осложнениям:
- развитию дистрофии и атрофии сетчатки и зрительного нерва;
- снижению остроты и сужению полей зрения.

Стадии ангиопатии сетчатки
Лечение ангиопатии назначает врач-офтальмолог после тщательного обследования. Успех терапии напрямую зависит от процедур, направленных на избавление от фонового заболевания.
Код по МКБ-10
Согласно международной типологии болезней ангиопатия своего кода не имеет, так как ей не присвоен статус самостоятельного заболевания. Поэтому кодирование идет по той патологии, которая вызвала сосудистый дисбаланс в тканях сетчатки.
Это могут быть различные болезни:
- травматические повреждения глаз, лица, шеи, головы;
- высокое внутричерепное или артериальное давление;
- остеохондроз, спондилез шейного отдела;
- сахарный диабет;
- гипо- или авитаминозы;
- заболевания крови;
- атеросклероз, васкулиты;
- интоксикации микробными токсинами или отравления химическими веществами (радиацией);
- сильные физические и психоэмоциональные нагрузки, вызывающие продолжительное спазмирование капилляров;
- пресбиопия или дистрофия тканей в глазном аппарате.
Виды
Ангиопатии имеют свою классификацию:
1. Юношеская (болезнь Илза), относится к редким патологиям с невыясненной этиологией. Недуг поражает молодых людей и проявляется:
- воспалением капилляров и вен и разрастанием соединительных волокон в сетчатке;
- кровоизлияниями в ткани глаза;
Прогноз болезни серьезен, так как может спровоцировать отслоение сетчатки и частичную или полную потерю зрения, а также развитие катаракты или глаукомы.
2. Ангиопатия сетчатки по гипертоническому типу обусловлена высоким артериальным давлением у пациентов, из-за этого сосуды глаз часто находятся в суженом состоянии, что препятствует нормальному кровоснабжению сетчатки, часто протекает с выраженными изменениями на глазном дне.

3. Травматическая ангиопатия развивается при травмах головы, шеи или груди. Здесь возможно механическое сдавление вен и капилляров или повышение внутричерепного давления. Патология вызывает временную или длительную потерю остроты зрения, повреждение нервных сплетений, иннервирующих глаз, дистрофические изменения в клетках сетчатки и стекловидного тела.
4. Гипотонический тип недуга характеризуется переполнением сосудов кровью и их патологическим расширением, поэтому возникает риск повышенного тромбообразования, кровоизлияний в ткани глаза.
5. Диабетическая ангиопатия является следствием прогрессирования этой болезни. Неправильный клеточный метаболизм вызывает изменения в структуре сосудов (их истончение или ожирение), поэтому нормальная циркуляция крови по ним нарушается.
6. Возрастная форма недуга, возникает по причине старения организма, изношенные сосуды уже не справляются с нагрузками, снижается их тонус, появляются дистрофические изменения.
Бывают случаи, когда ангиопатии протекают по смешанному типу, т.е. их развитие вызывает целый «букет» внутренних болезней, например, сахарный диабет вкупе с атеросклерозом или артериальная гипертензия, протекающая на фоне ожирения. В таких случаях течение патологии усугубляется и требует более интенсивной медикаментозной терапии.
Ангиопатия сетчатки глаза у ребенка
Изменения тонуса сосудов глаз у детей в младенческом возрасте может наблюдаться при перемене положения тела или надрывном плаче. Это происходит из-за незрелости кровеносной и нервной системы малышей и не является патологией. О болезненном состоянии сосудов глаз у детей говорит длительный спазм вен и капилляров, диагностированный при обследовании в стационаре (роддоме, детской больнице) или в поликлинических условиях.

Наиболее распространенной причиной ангиопатии сетчатки обоих глаз у новорожденных выступает повышение внутричерепного давления. У более старших детей – это травмы, обменные нарушения, системные аутоиммунные заболевания и наследственные патологии.
Вызвать ангиоспазм глаз у детей могут:
- тяжелые вирусные заболевания и бактериальные инфекции (туберкулез, менингит, бруцеллез, осложненный грипп и др.);
- паразитарные заболевания (токсоплазмоз и запущенные глистные инвазии);
- отравления парами ртути, хлора и другими химическими веществами;
- воспалительные заболевания глаз и чрезмерные зрительные нагрузки в школе или дома (увлечение компьютерными играми, просмотром телепрограмм);
- почечные патологии;
- ревматизм;
- недостаток белковой пищи, витаминов или минеральных веществ;
- сильное физическое утомление, переаклиматизация, длительное нервное возбуждение.
Видео:
Симптомы
 Клинические признаки недуга проявляются:
Клинические признаки недуга проявляются:
- в снижении остроты зрения;
- в появлении мельканий, белых или темных пятен перед глазами, «огненных всполохов, молний, вспышек»;
- в повышенной утомляемости глаз при чтении, просмотре телевизора или работе на ПК;
- в образовании на слизистой глаз сеточки из капилляров, в покраснении конъюнктив, в обнаружении точечных кровоизлияний;
- в уменьшении полей бокового зрения;
- в ощущении пульсации внутри глаз;
- в патологических изменениях на глазном дне (при объективном осмотре врачом).
Лечение
Терапия ангиопатии проводится согласно фоновому заболеванию:
- Диабетическая форма патологии требует строгого соблюдения диеты и (или) систематического введения инсулина.
- Гипертоническая ангиопатия сетчатки обоих глаз лечится прежде всего препаратами, снижающими давление и сосудоукрепляющими средствами.
- Травматическая ангиопатия предполагает лечение в хирургическом стационаре, применение специальных манипуляций (шин, гипсования) или операций.

Для улучшения циркуляции крови в глазных сосудах при всех формах ангиопатии могут назначаться:
- Арбифлекс;
- Пентоксифиллин;
- Трентал;
- Вазонит.
К медикаментозным методам обычно добавляют физиопроцедуры:
- лазерную терапию;

- лечение магнитными импульсами;
- иглоукалывание.
К общеукрепляющим процедурам при этом состоянии относятся:
- соблюдение безуглеводной диеты;
- прогулки на свежем воздухе;
- легкие физические нагрузки (плавание, гимнастика);
- уменьшение зрительных нагрузок;
- применение витаминов.

Источник
Содержание
- Описание
- Дополнительные факты
- Причины
- Классификация
- Симптомы
- Диагностика
- Лечение
- Профилактика
- Основные медицинские услуги
- Клиники для лечения
Названия
Название: Макулярный разрыв.
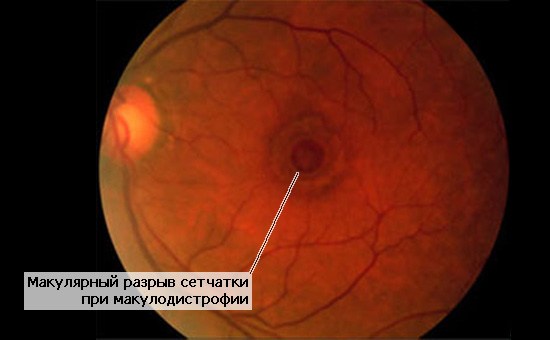
Макулярный разрыв сетчатки при макулодистрофии (осмотр глазного дна)
Описание
Макулярный разрыв. Это заболевание, сопровождающееся образованием дефекта в макулярной области сетчатки. На начальных этапах протекает бессимптомно. Клинические проявления обнаруживаются лишь на поздних стациях в виде резкого снижения остроты зрения, образования темного пятна в центральной части поля зрения и появления метаморфопсий. Для диагностики используют как стандартные исследования (визометрию, тонометрию, биомикроскопию), так и дополнительные методики (УЗИ глаза, флюоресцентную ангиографию, оптическую когерентную томографию). Лечение только хирургическое, применяют различные методики витреоэктомий.
Дополнительные факты
Макулярный разрыв – это патологическое состояние сетчатки глаза, при котором от натяжения преретинальных слоёв стекловидного тела образуется дефект в макулярной области, приводящий к резкому снижению зрения. Макула – центральная часть ретинальной оболочки глаза, отвечающая за центральное зрение. Визуализируется в виде желтого пятна диаметром не более 2 Разрыв в макуле считается частой причиной стойкого и безвозвратного снижения зрения среди лиц старше 60 лет. Впервые в офтальмологии эта патология была описана в Германии в 1869г. Распространенность в общей популяции населения: 0,07 0,2% — среди лиц старше 40 лет, и 0,8% случаев — среди лиц старше 75 лет. Встречается преимущественно у женщин. Течение процесса двухстороннее. Заболевание является инвалидизирующим и существенно снижает качество жизни пациентов.
Причины
Ведущую роль в патогенезе макулярного разрыва играет тракция, возникающая на задней поверхности стекловидного тела (СТ). На начальных стадиях формирования макулярного разрыва образуется частичная отслойка СТ, при которой сохраняется прикрепление витреального тяжа к месту выхода зрительного нерва и в фовеолярной области. Такое состояние стекловидного тела вызывает непосредственное тракционное воздействие на макулярную часть сетчатки и является основной причиной образования дефекта в макуле.
К факторам риска развития макулярного разрыва относят пожилой возраст (происходят возрастные изменения в структуре стекловидного тела), травмы глаза и головы (могут вызвать образование макулярного дефекта в результате отрыва витреального тяжа), дегенеративную миопию высокой степени, тяжелые физические нагрузки, наличие гипертонической болезни и частные стрессовые ситуации.
Классификация
В зависимости от патологических изменений в макуле выделяют следующие стадии:
• Стадия предразрыва. Является начальной фазой образования дефекта в макуле, когда под действием тракций со стороны задней пограничной мембраны стекловидного тела натягивается фовеолярная сетчатка. Образуется так называемая интраретинальная киста.
• Стадия ламеллярного разрыва. Происходит дальнейшее поражение макулярной области сетчатой оболочки глаза с сохранением фоторецепторного слоя. Ламеллярные разрывы формируются в 2 этапа: вначале образуется межретинальная киста между слоями сетчатки глаза (внутренним ядерным и наружным слоем волокон Генле), затем под воздействием тракции происходит отрыв одной из стенок кисты, возникает несквозной разрыв в макулярной области.
• Стадия разрыва макулы (сквозной дефект). Определяется наличием отверстия в макулярной области сетчатки округлой формы, чаще всего сопровождается образованием субретинального отека вокруг дефекта макулы.
Симптомы
Клинические проявления макулярного разрыва зависят от стадии заболевания. На стадии предразрыва пациент обычно не предъявляет никаких жалоб. Патология выявляется случайно и чаще обнаруживается у пациентов с дефектом в макуле на другом глазу. На стадии ламеллярного разрыва происходит незначительное снижение остроты зрения, появляются метаморфопсии (нарушение восприятия форм и размеров предметов в пространстве). Пациенты, как правило, обращаются к врачу-офтальмологу на стадии сквозного разрыва, когда острота зрения стойко снижена до сотых или светопроекции, либо при появлении абсолютной скотомы в центре поля зрения (отсутствие зрения в определенной области, воспринимается как черное пятно).
Диагностика
Для диагностики используют стандартные методы обследования: визометрию, тонографию, офтальмоскопию, биомикроскопию с помощью щелевой лампы. Из дополнительных методов применяют компьютерную периметрию (для определения дефектов в поле зрения) и УЗИ глаза (для диагностики изменений в стекловидном теле). Флюоресцентная ангиография выявляет пораженный участок гиперфлюоренценции и место разрыва. Оптическая когерентная томография макулы является золотым стандартом при данной патологии. Позволяет точно визуализировать изменения в толщине макулярной области сетчатки и определить размеры макулярного разрыва.
Лечение
Лечение только хирургическое. Используют витреоретинальные вмешательства в сочетании с удалением внутренней гиалоидной мембраны сетчатки и последующим заполнением витреальной полости воздухом или газом. Традиционная витрэктомия характеризуется удалением нескольких слоев стекловидного тела и внутренней гиалоидной пластинки с последующим введением специального газа. При разрывах в макуле более 500 мкм рекомендуют проводить силиконовую тампонаду витреоретинальной полости. В послеоперационном периоде пациенту необходимо находиться в положении лицом книзу. При успешном проведении операции значительное повышение зрения отмечается у 70% пациентов. Осложнения при макулярных разрывах могут возникать в результате проведения витрэктомии. Проявляются в виде тотальной отслойки сетчатки, формирования дефектов в поле зрения или развития катаракты.
Профилактика
Профилактика макулярных разрывов заключается в регулярном посещении врача-офтальмолога, особенно после 60 лет. При наличии миопии высокой степени следует максимально исключить тяжелые физические нагрузки, стрессовые ситуации на работе и дома. При повышении артериального давления рекомендуется принимать лекарственные препараты для его стабилизации. Нужно избегать травм глаза и головы. После перенесенного успешного лечения макулярного разрыва необходимо регулярно наблюдаться у офтальмолога для своевременного обнаружения возможных новых разрывов.
Основные медуслуги по стандартам лечения | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Клиники для лечения с лучшими ценами
| ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Источник
