Чсс у плода при синдроме дауна
Каждая беременная женщина мечтает о том, чтобы у нее родился здоровый малыш. Однако никто не застрахован от различных патологий. Синдром Дауна – один из самых страшных диагнозов, который может услышать абсолютно любая беременная женщина. Выявить наличие этой патологии у плода можно благодаря УЗИ. Женщина, узнав заранее о синдроме, сможет принять решение о прекращении беременности или подготовиться к рождению больного ребенка.
Что такое синдром Дауна?
У каждого здорового человека вся генетическая информация сохранена в 23 парах хромосом. При изменении этого числа диагностируются генетические патологии. Одной из известных аномалий является синдром Дауна. Он обусловлен наличием дополнительной хромосомы в 21-й паре.
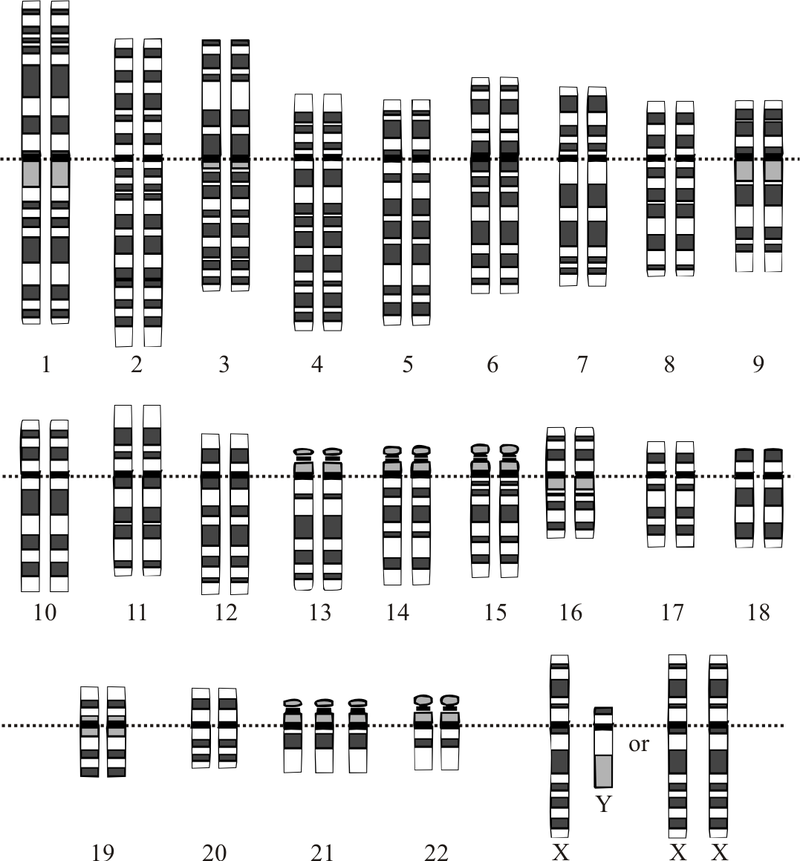
Хромосомный набор человека с синдромом Дауна: появляется лишняя (третья) хромосома в 21 паре.
Патология появляется во время внутриутробного развития. Она возникает у эмбриона в связи со случайными событиями, происходящими в период течения беременности. Риск рождения ребенка с хромосомной аномалией повышается с увеличением возраста будущей матери. Если женщине больше 35 лет, то вероятность того, что у нее родится даун, значительно выше.
Даун отличается от здорового малыша тем, что у него задерживается умственное и речевое развитие. Однако в период новорожденности невозможно точно сказать, насколько сильно будет проявляться отставание конкретного ребенка от своих сверстников. Развитие малыша зависит от врожденных способностей и от того, как занимаются с ним родители.
У людей, имеющих синдром Дауна, ослаблена иммунная защита организма. У детей часто возникают пневмонии, различные инфекционные заболевания. Синдром Дауна сопряжен и с другими недугами: врожденными пороками сердца, болезнями Альцгеймера, острыми миеловидными лейкозами.
Даун может прожить около 50 лет. В некоторых случаях продолжительность жизни составляет около 70 лет. Одни люди с синдромом Дауна работают, ведут полноценную жизнь, вступают в браки, а другие нуждаются в пожизненном уходе.
Диагностика хромосомной аномалии
Частота рождения даунов в настоящее время немного уменьшилась. Это связано с тем, что будущие матери проходят пренатальную (комплексную дородовую) диагностику с целью выявления патологий у ребенка. Во время беременности проводятся следующие тесты:
- скрининговые;
- диагностические.
Скрининговые тесты проходит абсолютно каждая женщина на 11–14 неделях беременности. Они безопасны для будущей матери и плода. Этот вид тестов включает в себя ответы на вопросы врача, анализ крови и УЗИ.

Диагностические тесты назначаются не всем женщинам, так как имеется риск осложнений. Есть небольшая вероятность, что прервется беременность. Диагностические тесты включают в себя инвазивные процедуры, определяющие то, родится ли даун или здоровый малыш:
Биопсия ворсин хориона
Под этой процедурой понимается взятие маленького образца плаценты. Ткань получают путем пункции матки через живот с использованием тонкой иглы. Риск потери ребенка после этой процедуры составляет около 1–2%. В редких случаях биопсия вызывает инфекцию.
Амниоцентез
В ходе этой процедуры специалисты осуществляют забор образца амниотической жидкости, которая окружает плод в матке. В ней имеются клетки ребенка, содержащие генетический материал. Полученную жидкость отправляют в лабораторию на исследование. Процедура представляет опасность для матери и ребенка. Может случиться выкидыш или развиться инфекционный процесс.
Проведение диагностики в I триместре беременности
Каждая будущая мама в женской консультации получает талон – направление на УЗИ. Оно проводится на аппарате с высоким разрешением. В ходе исследования оцениваются следующие важные показатели:
- воротниковое пространство, его толщина (ТВП);
- длина верхней челюсти;
- копчико-теменной размер (сокращенно КТР);
- длина ушной раковины;
- длина плечевой и бедренной костей;
- частота сердечного ритма плода (ЧСС);
- объем плаценты.
Воротниковое пространство входит в ультразвуковые признаки генетической патологии. Под этим термином понимается скопление жидкости в тыльной области шеи плода под кожей. В норме этот показатель составляет 1,2–2,7 мм. При хромосомной аномалии толщина воротникового пространства увеличивается.
Слева – нормальный плод, справа – плод с признаками синдрома Дауна: увеличенная толщина воротникового пространства (ТВП) и отсутствующая перегородка
Каждый даун имеет недоразвитую верхнюю челюсть. Именно поэтому у людей с заболеванием «уплощенное лицо». Недоразвитость челюсти легко обнаруживается при УЗИ. Кость хорошо визуализируется. Во время УЗИ специалист измеряет ее длину. При синдроме значение оказывается меньше нормы.
КТР в норме составляет 45–84 мм. При синдроме значение этого показателя точно такое же. Размеры плода не отличаются от нормальных значений. Если же выявляется замедление развития, то это свидетельствует о наличии другой хромосомной патологии.
Отсутствие или наличие синдрома Дауна у плода можно определить по размеру ушных раковин. Проводится измерение во время ультразвукового исследования на 11–13 неделях беременности. Если значение оказывается меньше нормы, то подтверждается наличие хромосомной патологии.
Дети с синдромом Дауна имеют небольшой рост. Это обусловлено тем, что размеры плечевой и бедренной костей меньше нормы. В I триместре выявить эти признаки невозможно. Размеры костей соответствуют норме. А вот во II триместре беременности можно уже увидеть при проведении УЗИ заметное уменьшение длины плечевой и бедренной костей.
Частота сокращений сердца у плода при неосложненном течении беременности на 5 неделе составляет около 100 ударов в минуту. К 10 неделе этот показатель увеличивается до 170 ударов в минуту. Затем он начинает снижаться. На 14 неделе беременности ЧСС равно 155 ударам в минуту. При синдроме частота сокращений немного больше нормы. При других хромосомных патологиях может наблюдаться тахикардия или брадикардия.
Во время проведения УЗИ рассчитывается объем плаценты. У здорового плода значение этого показателя растет с увеличением копчико-теменного размера. При синдроме объем плаценты не отличается от нормы. Значительное снижение показателя может свидетельствовать о наличии другого генетического заболевания.
Проведение диагностики во II триместре беременности
Патология может быть выявлена и во II триместре беременности. Для хромосомного заболевания характерны следующие признаки:
- гипоплазия костей носа;
- аномалии развития сердца;
- аномалии развития конечностей;
- гидронефроз.
При синдроме у 65% плодов выявляется гипоплазия костей носа. В ходе УЗИ они не визуализируются или их длина составляет менее 2,5 мм. Эти признаки можно обнаружить и у здоровых детей. Форма и размер носа определяется наследственностью и не всегда по нему можно определить, родится ли даун.
У 40% плодов при синдроме выявляются аномалии развития сердца и магистральных сосудов. Патологии возникают из-за комбинации генетических факторов и неблагоприятного воздействия на ребенка извне.
О наличии синдрома Дауна можно говорить при обнаружении аномалий развития конечностей. Довольно часто при этом генетическом заболевании выявляется клинодактилия (врожденный дефект пальцев, внешне проявляющийся в их искажении или искривлении). В ультразвуковые признаки синдрома Дауна входит также сандалевидная щель стопы, т. е. наличие небольшого промежутка между первым и вторым пальцами.
Хромосомные заболевания могут сочетаться с аномалиями мочевыделительной системы. Например, при синдроме часто выявляется умеренный гидронефроз. Под этой патологией понимается расширение почечной лоханки и чашечек. Выраженный гидронефроз может свидетельствовать о наличии других генетических заболеваний.
Результаты исследования
После неинвазивного пренатального скрининга беременная женщина получает результат. Из него можно узнать риск рождения ребенка с генетической патологией. Например, тест показывает, что риск составляет 1:250. Это значит, что у 249 женщин родится здоровый малыш. Только у одной женщины появится на свет даун.
Результаты неинвазивного пренатального скрининга могут говорить о низком или высоком риске. Специалистами установлено пограничное значение 1:100. Если результат составляет 1:300, то женщина попадает в группу низкого риска (ультразвуковые признаки заболевания не были обнаружены или удалось выявить несколько из них). Скорее всего, у нее родится здоровый малыш, а не даун.
Если результат теста составляет 1:2, то женщина попадает в группу высокого риска (в ходе исследования были выявлены ультразвуковые признаки в значительном количестве). Вероятность того, что у нее родится даун, равна 50%. Может появиться на свет и здоровый малыш. Именно поэтому после УЗИ и сдачи крови назначается инвазивный диагностический тест, который дает однозначный ответ насчет того, имеется ли у конкретного плода синдром Дауна.
УЗИ во время беременности – высокоэффективный метод диагностики, направленный на обнаружение серьезной генетической патологии у плода. Исследование проводится в интересах семьи. Родители должны знать о здоровье будущего ребенка. Благодаря исследованию удается выявить ультразвуковые признаки заболевания и с высокой долей вероятности определить, кто родится – даун или здоровый малыш.
Эхографические признаки патологии
Источник
Синдром врожденного удлиненного интервала Q-T. Болезни сердца при синдроме Дауна.Синдром врожденного удлиненного интервала QT представляет собой редкую патологию неонатального периода, хотя истинная частота его остается неизвестной. В генезе этого синдрома лежит генетический дефект с неполноценной функцией внутриклеточных калиевых каналов. Есть мнение, что удлиненный интервал QT может быть результатом врожденных дефектов развития некоторых отделов симпатической нервной системы сердца. В 60% случаев синдром носит наследственный характер. Начальные клинические симптомы врожденного синдрома удлиненного интервала QT включают синкопальные состояния (69%), преждевременную внезапную смерть (26%), приступы удушья (5%). Одним из проявлений синдрома удлиненного интервала QT у внутриутробных плодов может быть синусовая брадикардия. У плода во время родов при врожденном удлиненном интервале QT может наблюдаться нерегулярный сердечный ритм, а после рождения — возвратная полифокальная желудочковая тахикардия. В последующее время у таких младенцев, кроме удлиненного интервала QT, на ЭКГ выявляются нарушение конфигурации и эпизодически возникающие инвертированные зубцы Т. Описан случай врожденного синдрома удлиненного интервала QT в сочетании с инверсией зубцов Т, интермиттирующим АВ-блоком 2:1, желудочковой аритмией и случаями внезапной смерти одного из членов этой семьи.
Измерение на ЭКГ интервала JT, вместо интервала QT, является более чувствительным методом, отражающим фазу желудочковой реполяризации, особенно у пациентов с врожденным удлинением интервала QT. Проба с физической нагрузкой у части младенцев выявляет скрытое удлинение интервала QT с максимальным увеличением QT на 2-й минуте после нагрузки, в некоторых случаях возникают изменения и зубца Т. Купирование нарушений ритма сердца, возникших в результате удлиненного интервала QT, успешно осуществляется пропранололом или пропафеноном. Применение спиронолактона и калиевой диеты также дает хороший терапевтический эффект. Прогноз при этом синдроме в болыпистве случаев остается не известным. Замечено, что брадикардия менее 60 сокращений в минуту во время внутриутробной жизни, быстрое уменьшение сердечного ритма после рождения, а также рождение плода с отечным синдромом являются плохими прогностическими признаками. Несмотря на применение современных бета-блокаторов, дети могут не пережить младенческого возраста. Синдром ДаунаСиндром Дауна — трисомия 21-й пары хромосом, форма врожденного слабоумия с характерными физическими признаками: умственная отсталость с относительной сохранностью эмоций, низкий рост, эпикант, конъюнктивит с блефаритом, маленький короткий нос, увеличенный складчатый язык, гиперсаливация. Наблюдается характерная красная окраска лица, прохладная кожа, брахидактилия, мышечная гипотония, увеличенный вялый живот, расхождение прямых мышц живота, гипогенитализм. Встречается примерно в 1 случае на 600—900 новорожденных детей. Около половины больных с синдромом Дауна имеют врожденные пороки сердца в виде открытого атриовентрикулярного канала, первичного дефекта предсердной перегородки, изолированного открытого артериального протока, изолированного дефекта межжелудочковой перегородки, а также комбинированные пороки сердца (рис. 62). У части детей в периоде новорожденности отсутствует клиническая картина порока, а рентгенография грудной клетки и ЭКГ бывают нормальными. Описаны стенозы легочных вен при синдроме Дауна. – Также рекомендуем “Кардиопатии при синдроме Марфана, синдроме Муна, трисомии-9.” Оглавление темы “Врожденная и приобретенная патология сердца у детей.”: |
Источник
Большинству будущих родителей не терпится узнать, кто у них будет – мальчик или девочка. Начиная с 8-недельного срока гестации, когда у плода формируются половые органы, супруги пытаются определить пол своего ребенка. Существует немало способов определения половой принадлежности эмбриона. Можно ли с помощью такого показателя, как частота сердечных сокращений (ЧСС), выяснить, появится на свет мальчик или девочка?
Отличается ли количество ударов сердца в минуту у плода в 6, 12, 13, 14 или 20 недель беременности? У кого сердечко бьется быстрее – у мальчиков или девочек? Какова норма этого показателя? Как определить пол будущего малыша по ЧСС? Насколько точен этот метод?

Когда у эмбриона начинает биться сердце и как можно это услышать?
Формирование сердечной мышцы у плода начинается еще на стадии эмбриогенеза. Впервые сердцебиение отмечается в начале 3-й недели с момента зачатия. Услышать стук маленького сердечка в утробе будущей мамы возможно с помощью таких диагностических методов, как УЗИ, КТГ, ЭхоКГ, аускультация. Каждая из перечисленных процедур проводится, начиная с определенного количества недель с момента зачатия. Подробная информация об этих диагностических методах представлена в таблице:

| Способ диагностики работы сердца плода | На каком сроке беременности осуществляется, недели | Краткое описание процедуры | |
| Ультразвуковое исследование | Трансвагинальное | ≥ 5–6 | На трансвагинальный датчик надевается презерватив. Врач функциональной диагностики вводит устройство во влагалище лежащей с согнутыми в коленях ногами пациентки. Полученные данные отображаются на мониторе аппарата УЗИ. |
| Трансабдоминальное | ≥ 6–7 | Врач-сонолог наносит на живот лежащей на спине пациентки специальный медицинский гель, затем, перемещая по коже датчик прибора, изучает полученные данные, отображаемые на экране аппарата. | |
| Аускультация | 18–20 | Гинеколог прикладывает широкий раструб стетоскопа к животу лежащей на спине с согнутыми ногами пациентки, а узкий – к своему уху. В области, где сердцебиение плода прослушивается наилучшим образом, врач подсчитывает количество сердечных сокращений малыша. | |
| Кардиотокография | ≥ 30 | На животе лежащей на спине пациентки врач размещает 2 датчика: один показывает сердцебиение плода, второй – работу матки. Женщина с еще одним датчиком в руке самостоятельно регистрирует моменты движений плода. На монитор устройства при нажатии передаются данные о сердечной деятельности ребенка. | |
| Эхокардиография | 18–24 | На живот лежащей на спине пациентки крепится ультразвуковой датчик. В течение определенного времени данные передаются на монитор устройства. | |
Норма ЧСС плода на разных сроках гестации
Прежде чем определить пол ребенка по пульсу, необходимо узнать, каковы нормативные значения частоты сердечных ударов плода в течение 1 минуты на разных стадиях гестации (рекомендуем прочитать: когда и как можно узнать пол ребенка?). Это очень важный показатель. Если на 12 неделе беременности маленькое сердечко делает 150 или 165 ударов в минуту, такое явление считается признаком нормы. В ситуации, когда данная величина составляет 146 или 178 ударов в течение 1 минуты, речь может идти о каком-либо нарушении работы сердечной системы. В таблице указаны средние значения ЧСС у здорового плода.
| Срок гестации, нед. | Частота сердцебиения плода, ударов в минуту | |
| Нижняя граница | Верхняя граница | |
| 6 | 104 | 127 |
| 7 | 127 | 149 |
| 8 | 149 | 173 |
| 9 | 154 | 194 |
| 10 | 160 | 178 |
| 11 | 154 | 176 |
| 12 | 150 | 174 |
| 13 | 147 | 171 |
| 14 | 146 | 168 |
| 20 | 140 | 170 |

От чего зависит частота сердцебиения малыша?
Не всегда отклонение частоты сердечного ритма ребенка от нормативных показателей указывает на наличие какого-либо опасного патологического процесса. Если сердечко 7-недельного эмбриона в течение 1 минуты делает 160 ударов, учащенное сердцебиение может быть вызвано рядом факторов.
Среди физиологических причин отклонения ЧСС от нормативных значений выделяют:
- Психоэмоциональное состояние беременной женщины. Любое, даже малейшее, волнение или тревога матери передается ребенку, в результате чего его сердечко начинает биться быстрее обычного ритма.
- Наследственность. Учащенный пульс может быть связан с генетическим фактором.
- Режим сна или бодрствования. Когда малыш пребывает в состоянии активности, его сердце бьется чаще.
- Избыточный вес будущей роженицы.

К патологическим факторам слишком быстрого или, наоборот, замедленного сердцебиения плода относятся:
- Повышенный маточный тонус. На фоне развития такого явления ЧСС увеличивается.
- Избыточный объем амниотической жидкости.
- Неправильное расположение плаценты в матке.
- Недостаточное поступление кислорода к плоду на протяжении длительного времени.
- Замедленное развитие сердечно-сосудистой системы плода.
- Конфликт резус-факторов будущей матери и малыша.
- Тяжелый гестоз.
- Кровотечение.
Существует мнение, что ЧСС эмбриона зависит от его гендерной принадлежности: у девочек этот орган работает энергичнее, чем у мальчиков. Однако данные утверждения не имеют под собой научно подтвержденной основы.
Как определить по ЧСС пол будущего ребенка?
Такой метод определения гендерной принадлежности ребенка был придуман еще задолго до появления ультразвукового исследования. Данная диагностическая процедура широко распространена в современном акушерстве и гинекологии, аппаратами УЗИ оснащены все медицинские учреждения, а эта услуга перешла в разряд общедоступных, однако многие будущие матери и по сей день определяют пол детей по частоте их сердцебиения. Чтобы результат был максимально точным, нужно знать тонкости этого метода.

При определении половой принадлежности следует учитывать, что:
- ЧСС у мальчиков предположительно ниже, чем у девочек. В первом случае в течение 1 минуты сердце в среднем совершает около 120–140 ударов, во втором – от 150 до 170 ударов. В данном случае речь идет о 12-й неделе гестации, когда беременной пациентке назначается плановое ультразвуковое исследование, на котором можно во всех подробностях увидеть работу маленького сердечка.
- Сердечный ритм у будущих мужчин размеренный и отчетливый. Их сердечная мышца сокращается в плавном и равномерном темпе. У представительниц слабого пола это происходит беспорядочно и неравномерно. Складывается ощущение, что еще в материнской утробе у девочек зарождается более эмоциональный склад характера.
- Сердце мальчиков в животе матери не только бьется громче, но и находится в определенной зависимости от работы сердечной мышцы. Их сердца стучат в унисон. Сердцебиение будущих девочек никак не связано с частотой сокращения сердца беременной женщины.
- Если будущая мама ожидает рождения сына, сердечко малыша в ее утробе бьется с левого бока. Если звук бьющегося сердца исходит с правой стороны, у нее родится дочка.

С наибольшей вероятностью определить пол ребенка во время ультразвукового исследования можно только после 20-недельного срока гестации (подробнее в статье: на каком сроке можно узнать пол ребенка по УЗИ?). Если будущей маме не терпится узнать, родится у нее девочка или мальчик, до проведения этой процедуры, можно воспользоваться определенной схемой выяснения половой принадлежности малыша. Для наглядности приведем пример определения того, родится мальчик или девочка, исходя из сердцебиения эмбриона на 13-й неделе гестации:
- Воспользовавшись данными вышеприведенной таблицы, находим разницу между максимальным и минимальным возможными значениями данного показателя. Получается число 24 (171–147).
- Делим полученное число пополам: 24:2=12.
- Прибавляем к этой величине нормативное значение нижней границы частоты сердцебиения плода на 13-й неделе беременности: 12+147=159.

Число 159 является контрольным. Если частота сердцебиения плода превышает его, скорее всего, нужно ожидать появления на свет девочки. Если сердце ребенка в течение 1 минуты делает менее 159 ударов, велика вероятность рождения мальчика.
По этой же схеме женщина, находящаяся на 14-недельном сроке гестации, может определить пол ребенка:
- 168-146 =22;
- 22–2=11;
- 11+146=157.
Если частота сердцебиения в минуту превышает это число – родится дочка. Если этот показатель ниже 157 – на свет появится наследник.
Точность метода
Медики единодушны во мнении, что нельзя полностью доверять способам самостоятельного определения пола ребенка. Высокой степенью достоверности в данной ситуации обладает только диагностический метод выявления половой принадлежности плода, а именно ультразвуковое исследование, которое с этой целью проводится не раньше 20-й недели гестации.
Работа сердца зависит от правильности его формирования и развития, место, где сердечный ритм лучше всего прослушивается, – от положения малыша в матке. Если сердца матери и крохи бьются в унисон, это говорит о тахикардии у женщины, или брадикардии у плода, но никак не о его половой принадлежности.
Несмотря на большое количество положительных отзывов среди рожавших женщин об определении пола ребенка с помощью темпа работы его сердца, многочисленные эксперименты показали, что этот способ работает лишь в 50% случаев. Иными словами, данный метод вычисления половой принадлежности будущего ребенка нельзя отнести к высокоточным. Его достоверность не зависит от того, во сколько недель с момента зачатия он применяется.
Источник

