Что такое синдром ригидного человека

Синдром «ригидного человека» — редкое неврологическое заболевание неясного генеза, проявляющееся постоянным тоническим напряжением мышц (ригидностью) и отдельными болезненными спазмами, ограничивающими подвижность пациента. Диагностируется синдром «ригидного человека» по типичной клинической картине и данным электрофизиологических исследований, при исключении прочей патологии, способной вызывать ригидность. Лечение симптоматическое. Традиционно применяются бензодиазепины и баклофен. Альтернативными методами являются плазмаферез, глюкокортикостероидная терапия, внутримышечное введение ботулотоксина, лечение иммуноглобулином.
Общие сведения
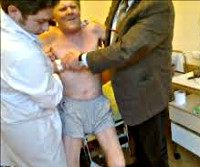
Синдром «ригидного человека» (СРЧ) — редкая неврологическая патология, клинически проявляющаяся мышечной ригидностью и спазмами. Ригидностью мышц называется их постоянное тоническое напряжение. Следствием ригидности является скованность и ограничение произвольных и непроизвольных двигательных актов. При синдроме «ригидного человека» ригидность преобладает в аксиальных (идущих вдоль позвоночника) мышцах и проксимальных мышцах конечностей. При этом тонус мышц-разгибателей выше, чем сгибателей, что придает больному характерный внешний вид с необычайно прямой и даже выгнутой спиной, выраженным поясничным прогибом, развернутыми назад плечами и несколько запрокинутой головой. Впервые синдром «ригидного человека» был подробно описан в 1956 г. американскими врачами-неврологами Мершем и Вольтманом, в честь которых он носит название синдром Мерша-Вольтмана. Статистика распространенности синдрома в настоящее время не собрана, в виду его большой редкости.
Синдром «ригидного человека»
Причины синдрома «ригидного человека»
В этиопатогенезе синдрома многое остается неясным. Клинические исследования, проводимые специалистами в области неврологии, показали, что базовым патогенетическим субстратом патологии выступает повышенная возбудимость двигательных нейронов, локализующихся в передних рогах спинного мозга. Предположительно, это обусловлено дисфункцией ГАМКергической системы, оказывающей тормозное воздействие на мотонейроны ЦНС. Данная гипотеза подтверждается низким содержанием ГАМК в цереброспинальной жидкости пациентов с СРЧ и наблюдающейся у них антиспастической эффективностью ГАМКергических и антиадренергических фармпрепаратов.
В 1966 г. была изложена аутоиммунная теория этиологии синдрома. В 1988 г. у пациентов, имеющих синдром «ригидного человека», в цереброспинальной жидкости и в крови были найдены антитела к глутаматдекарбоксилазе — ферменту, катализирующему синтез ГАМК из глутаминовой кислоты и концентрирующемуся в окончаниях ГАМКергических нейронов. Однако дальнейшие исследования показали, что такие антитела в цереброспинальной жидкости имеются лишь у 68% пациентов с СРЧ, а в крови — только у 60%. Следует отметить идентичность клинической картины у пациентов с антителами и без них.
Неясен остается вопрос патогенетической роли выявленных антител к гутаматдекарбоксилазе: являются ли они непосредственной причиной дисфункции мотонейронов или только ее следствием. Наряду с указанными антителами синдром «ригидного человека» зачастую сопровождается наличием других антител: к клеткам щитовидной железы, эпителию желудка, инсулин-продуцирующим клеткам поджелудочной железы, антимитохондриальных и антинуклеарных антител.
Симптомы синдрома «ригидного человека»
Заболевание может дебютировать в любом возрасте, но чаще всего манифестация происходит в третью и четвертую декады жизни. Типично постепенное развитие. Как правило, первыми симптомами выступают преходящее напряжение (ригидность) и боли в мышцах спины, шеи и живота. Затем ригидность приобретает постоянный характер, на ее фоне возникают периодические интенсивные спазмы мышц. В течение нескольких месяцев в процесс вовлекаются мышцы проксимальных отделов рук и ног. У 25% пациентов наблюдается спазмы мимической мускулатуры, приводящие к гипомимии или непроизвольным движениям (например, вытягиванию губ при спазме круговой мышцы рта); поражение дистальных мышц (чаще мышц голеней).
Преобладание ригидности в мышцах-разгибателях приводит к переразгибанию спины, формированию выраженного поясничного лордоза, постоянному приподнятому положению плеч и некоторому запрокидыванию головы. Вследствие тонического состояния мышц живота формируется «доскообразный живот». Характерна походка «заводной куклы» с медленными, с трудом осуществляемыми мелкими шагами. В тяжелых случаях резко страдает подвижность пациентов: они не могут самостоятельно сесть на стул или встать с него, одеться, наклониться, повернуть голову. При этом конечности кажутся плотно сросшимися с туловищем и двигаются вместе с ним единым блоком. Если синдром «ригидного человека» сопровождается поражением дыхательной мускулатуры, то у пациентов даже при незначительной физической нагрузке возникает дыхательная недостаточность.
На фоне перманентной ригидности наблюдаются отдельные мышечные спазмы. Они могут иметь спонтанный, акционный или рефлекторный характер. Акционные спазмы провоцируются движением, рефлекторные — вариабельными внешними воздействиями (прикосновением, холодом, натуживанием, эмоциональной реакцией и т. п.). Наиболее часто спастические сокращения происходят в мышцах спины и ног. Длительность спазмов варьирует от нескольких секунд до десятков минут. В отдельных случаях сила сокращения мышц при спазме бывает настолько велика, что приводит к вывиху или перелому. При спазме дыхательных мышц и мышц гортани возникают расстройства ритма дыхания. Генерализованный характер спазма обуславливает падение больного. Зачастую спазмы протекают с острой болью, которая по окончании спазма приобретает тупой мозжащий характер. В 75% спазмы сочетаются с эмоциональными (тревога, дисфория) и вегетативными (тахикардия, гипергидроз, мидриаз, подъем АД) симптомами.
Интенсивность ригидности и мышечных спазмов варьирует в течение дня. Типично их исчезновение в состоянии сна. В отдельных случаях наблюдается спастический статус (частые интенсивные спазмы), угрожающий развитием тяжелой аритмии, сердечной недостаточности, грубых дыхательных расстройств, ДВС-синдрома, шока.
Диагностика синдрома «ригидного человека»
Трудности диагностики СРЧ связаны с его редкой встречаемостью и необходимостью исключить все другие возможные причины ригидности. В ходе осмотра невролог обращает внимание на отсутствие какой-либо неврологической симптоматики, кроме мышечной ригидности и повышения сухожильных рефлексов. Дифференцировать синдром «ригидного человека» следует от сирингомиелии, спинального инсульта, опухоли спинного мозга, миелита, торсионной дистонии, миотонии, болезни Паркинсона.
Основным параклиническим методом диагностики выступает ЭФИ нервно-мышечной системы. Электронейрография не выявляет нарушений проведения импульсов по нервным стволам. Электромиография обнаруживает постоянную активность мышечных двигательных единиц, сохраняющуюся, когда пациент пытается расслабить мышцу или напрягает мышцы-антагонисты. При этом форма потенциалов действия не изменена. Воздействие внешних раздражителей (электростимуляции, шума, прикосновения) приводит к усилению ЭМГ-активности, провоцирует одновременное сокращение мышц-антагонистов. Характерно исчезновение мышечной ригидности при введении диазепама или миорелаксантов, блокаде периферического нерва.
Биопсия мышц может выявлять атрофические и фиброзные изменения мышечных волокон, которые могут быть следствием ишемии, развивающейся в результате продолжительных интенсивных сокращений. С целью выявления сопутствующей патологии проводятся лабораторные анализы, исследование цереброспинальной жидкости, МРТ головного мозга, КТ или МРТ позвоночника. У пациентов, имеющих синдром «ригидного человека», зачастую диагностируются и другие заболевания: витилиго, ретинопатия, пернициозная анемия, гипотиреоз и др. По различным данным 30-50% пациентов имеют сахарный диабет I типа.
Лечение и прогноз синдрома «ригидного человека»
Проводимая терапия направлена на купирование спазмов и ригидности. Хороший эффект достигается при применении бензодиазепинов (диазепама, клоназепама). Лечение стартует с минимальной дозы, принимаемой 1-2 раза в сутки. Затем происходит наращивание дозировки с разделением суточной дозы на 3-4 приема. При достижении эффекта в виде отсутствия спазмов и уменьшения ригидности дозу препарата перестают повышать. Типичной для пациентов является хорошая переносимость больших дозировок бензодиазепинов. Однако у ряда больных достигнуть эффективной лечебной дозы не получается из-за сильного седативного действия препаратов. В таких случаях назначается баклофен — агонист ГАМК-рецепторов. Он может назначаться в комбинации с бензодиазепинами, что позволяет достигнуть лечебного эффекта при более низких дозировках препаратов. В тяжелых случаях производится интратекальная инфузия баклофена при помощи имплантированной помпы.
В случаях неэффективности или непереносимости указанного выше лечения препаратами выбора становятся вальпроаты, тиагабин, вигабатрин. Возможно введение ботулотоксина в околопозвоночные мышцы. Уменьшению ригидности способствует коррекция сопутствующей патологии (гипотиреоза, сахарного диабета и пр.). На основе аутоиммунной этиопатогенетической гипотезы СРЧ были разработаны иммунотерапевтические методы лечения. Однако их эффективность различна у разных пациентов. Хорошо зарекомендовали себя комбинация плазмафереза и глюкокортикостероидов, внутривенное введение иммуноглобулина. Неэффективность всех указанных лечебных методик является показанием к назначению цитостатической терапии.
Синдром «ригидного человека» имеет серьезный прогноз. Характерно медленное прогрессирование. У ряда пациентов удается стабилизировать состояние и сохранить возможность самообслуживания путем симптоматической терапии, у других — ригидность прогрессирует и, не смотря на осуществляемое лечение, по прошествии нескольких лет делает их постельными больными. Обездвиженность ведет к возникновению застойной пневмонии, являющейся в большинстве случаев причиной смертельного исхода. У некоторых пациентов причиной летального исхода становятся тяжелые вегетативные расстройства или диабетическая кома.
Источник
Медицинский эксперт статьи
х
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
В медицине существует ряд заболеваний, которые до сих пор очень мало изучены, и поэтому вызывают значительные затруднения, как в плане диагностики, так и в плане лечения. К таким патологиям относится и синдром Мерша-Вольтмана, или так называемый синдром ригидного человека. Для болезни характерна постепенно нарастающая скованность мышц, одинаково распространяющаяся по системе мышц рук, ног, туловища. Такое состояние со временем усугубляется, что рано или поздно приводит к системной мышечной ригидности.
Код по МКБ-10
G25 Другие экстрапирамидные и двигательные нарушения
Эпидемиология
Так как синдром представляет собой заболевание с крайне затрудненной диагностикой, проследить его распространение в мире или отдельно взятой стране не представляется возможным.
Замечено, что синдром ригидного человека начинает проявлять себя у пациентов от 30-40 лет и старше. Больные дети и подростки также встречаются, но гораздо реже – такие случаи можно назвать спорадическими.
Синдром ригидного человека поражает людей вне зависимости от половой принадлежности.
Заболевание не контагиозно. Большинство ученых склоняется к аутоиммунному происхождению патологии.
[1], [2], [3], [4], [5], [6]
Факторы риска
Так как причины синдрома ригидного человека изучены крайне мало, теоретически можно выделить следующие возможные факторы риска заболевания:
- остеохондроз позвоночного столба;
- травмы шеи и головы;
- кровоизлияния головного мозга, воспалительные процессы (менингит, энцефалит);
- болезнь Паркинсона.
Дополнительным неблагоприятным фактором может стать также сбой в работе надпочечников. Однако четких доказательств той или иной теории происхождения заболевания нет.
[7], [8], [9], [10], [11], [12], [13]
Патогенез
Патогенез болезни до сих пор окончательно не выяснен. Можно предполагать, что причина появления синдрома состоит в нарушении функции центральной нервной системы: на это указывают такие признаки, как абсолютное улучшение состояния мышечной системы во время сна, после искусственной блокады периферических нервов, во время общего наркоза и при приеме диазепама. Есть много оснований думать, что основным провоцирующим моментом в развитии синдрома ригидного человека является повышенное возбуждение α-мотонейронов, причины которого также ещё неизвестны.
Информация, полученная во время физиологических тестирований, позволяет обосновать данную проблему, как следствие нарушенной функции стволо-спинальных систем, которые осуществляют контроль над работоспособностью нервных клеток спинного мозга.
[14], [15], [16], [17]
Симптомы синдрома ригидного человека
Первые признаки заболевания часто остаются незамеченными, либо игнорируются. Вначале пациент может испытывать ненавязчивые, нечастые боли и мышечный дискомфорт в области спины, брюшного пресса и шейного отдела позвоночника. Однако со временем дискомфорт увеличивается, приобретает постоянный характер, появляются мышечные подергивания. В течение нескольких месяцев в процесс вовлекаются и симметричные мышцы рук и ног.
Синдром ригидного человека характеризуется доминированием гипертонуса в разгибательных мышцах. Из-за постоянного мышечного напряжения может развиться искривление позвоночного столба (как правило, лордоз). Грудной отдел обычно прямой, голова может быть запрокинута назад, плечи повернуты кверху. Иногда можно наблюдать шейно-грудной кифоз.
Мышцы брюшного пресса находятся в напряженном состоянии (симптом «доски»).
Одновременно с постоянным мышечным напряжением можно заметить кратковременные спастические сокращения мышц. Такие спазмы могут возникнуть в ответ на испуг, прикосновение, резкий звук, температурное воздействие и пр. Если применить раздражитель повторно, то мышечный «ответ» становится менее выраженным.
Спастические сокращения затрагивают также мышцы ног и спины, распространяясь и на дыхательную мускулатуру, что влияет на частоту и ритмичность дыхательных движений. Возможно развитие стеноза гортани, обструктивного сужения пищевода, дисфагии.
Выраженность спазмов может быть разной, от незначительных до сильнейших, которые могут спровоцировать даже вывих или перелом. Часто пациент вскрикивает или падает на ровном месте вследствие резкого мышечного спазма. Такое состояние может сочетаться с беспокойством, сильной потливостью, учащенным сердцебиением, гипертензией.
Редко наблюдается поражение мимических мышц и мускулатуры кистей и голеней.
Из-за постоянного спастического состояния ограничивается возможность движений в пояснице и тазобедренном суставе. Пациенту становится тяжело вставать, садиться и даже повернуться на бок. При поражении мышц шеи больной не в состоянии двигать головой в одну или другую сторону.
На запущенной стадии синдрома ригидности в результате перенапряжения мускулатуры формируется патологическое положение конечностей. Пациент часто не может двигаться самостоятельно, при отсутствии поддержки падает.
Формы
Выделяют несколько разновидностей синдрома ригидного человека, или, как его ещё называют, синдрома ригидности позвоночного столба. Так, в неврологии синдром имеет ряд степеней:
- легкая сглаженная степень (небольшое изменение изгибов спины);
- средняя степень (выпрямленная спина и симптом «доски» мышц брюшного пресса);
- выраженная степень синдрома (вторичные нарушения костно-мышечной системы и суставов);
- тяжелая степень (изменения функциональности внутренних органов).
[18], [19], [20], [21]
Осложнения и последствия
В подавляющем большинстве случаев синдром ригидного человека обладает склонностью к постепенному прогрессированию, хотя грамотно назначенное лечение может надолго стабилизировать состояние пациента. Редко наблюдаются периодические облегчения состояния, которые могут продолжаться месяцами и даже годами. Но чаще всего состояние неуклонно ухудшается и через некоторое время больной уже не может встать с постели.
В свою очередь, постоянное лежачее положение в сочетании с поражением дыхательной мускулатуры приводит к развитию воспалительного процесса в легких, что чаще всего становится причиной гибели пациента.
Кроме этого, имеются данные о случаях внезапного летального исхода, что может быть следствием значительных вегетативных расстройств.
[22], [23], [24], [25]
Диагностика синдрома ригидного человека
Диагностика заболевания проводится с учетом всех обнаруженных симптомов, жалоб и результатов исследований.
Важнейшим этапом для правильной постановки диагноза считается инструментальная диагностика, и, в частности, электромиография. Данный вид исследования помогает обнаружить наличие постоянной скрытой двигательной активности даже при попытках расслабления мускулатуры. Под влиянием сенсорных возбудителей (резкий звук, электрический стимул и пр.) электромиографическая активность увеличивается.
Исчезновение мышечного напряжения наблюдается в период сна (в особенности во время фазы так называемого «быстрого» сна). Такой же эффект можно обнаружить после внутривенной инъекции диазепама или миорелаксантов, либо во время общего наркоза.
Обычные анализы не могут обнаружить синдром ригидного человека, но помогают выявить сопутствующие болезни, что может несколько облегчить диагностику. Например, общий анализ крови позволит определить анемию, воспалительные процессы в организме.
Возможно назначение:
- общего анализа мочи;
- анализа электролитического состава крови;
- исследования гормонального уровня (гормоны щитовидки).
Биопсия мышечной ткани проводится для выявления таких неспецифичных изменений, как фиброз, атрофия, дегенеративные расстройства, отечность, ишемия волокон мускулатуры.
[26], [27], [28]
Дифференциальная диагностика
Дифференциальная диагностика может понадобиться для того, чтобы отличить синдром ригидного человека от синдрома Исаака. При последнем на электромиографии обнаруживаются миокимии. В некоторых случаях требуется исключение спазмов при пирамидном синдроме (при СРЧ отсутствуют высокие рефлексы) и напряжения мышц во время супрануклеарного паралича (эта болезнь имеет много общего с паркинсонизмом и дистонией).
При сильных спастических состояниях следует провести дифференциацию со столбняком, для которого характерно явление тризма.
[29], [30]
Лечение синдрома ригидного человека
Лечение синдрома проводят медикаментозным методом. Как правило, все лечебные процедуры направлены на улучшение состояния пациента и продление его жизни.
Основной терапевтический подход осуществляется с использованием ГАМК средств. Такие препараты тормозят повышенную активность спинальных мотонейронов и уменьшают мышечные спазмы.
Клоназепам | Диазепам | |
Способ применения и дозы | Средняя доза таблеток – от 4 до 8 мг в день. | Таблетки принимают в среднем по 2,5-10 мг, до 4-х раз в сутки. |
Противопоказания | Дыхательная недостаточность, глаукома, тяжелое депрессивное состояние. | Эпилепсия, глаукома, ночное апноэ. |
Побочные проявления | Заторможенность, усталость, мышечная слабость, диспепсия. | Сонливость, апатия, боль в голове, головокружение. |
Лечение подобными препаратами начинается с минимальной дозировки, после чего количество лекарства постепенно увеличивают до оптимально эффективного.
Если вышеперечисленные препараты не улучшили динамику синдрома, то переходят к применению Баклофена.
- Баклофен назначают с постепенным увеличением дозировки, доведя её до 100-120 мг в день (утром, днем и на ночь). Одним из распространенных побочных проявлений при приеме Баклофена считается заторможенность и сонливость.
Качественное улучшение состояния больных можно добиться при сочетанном использовании Баклофена и Диазепама, с назначением минимальных количеств препаратов для уменьшения побочных проявлений.
Также для лечения могут быть использованы кортикостероиды:
- Метилпреднизолон по 500 мг внутривенно, с медленным снижением дозировки до 5 мг перорально сутки через сутки. Препарат не назначают при стойкой гипертонии, нефритах. При сахарном диабете требуется особая осторожность при использовании лекарства.
При длительном применении Метилпреднизолона возможно развитие ожирения, оволосения, остеопороза.
Наблюдается хороший эффект при назначении инъекций иммуноглобулина – безопасного лекарства с минимальным количеством побочных действий (редко – боль в голове, повышение температуры, тошнота, аллергия).
Если все вышеприведенные схемы были признаны неэффективными, то переходят на продолжительный прием цитостатических средств, таких как Циклофосфамид или Азатиоприн. Схема использования цитостатиков назначается строго индивидуально.
Профилактика
Не зная истинных причин заболевания, очень тяжело определить профилактические мероприятия. Однако если предположить аутоиммунную природу болезни, то любой человек может пройти обследование на обнаружение противоядерных антител. Подобные антитела дают начало развитию болезни. Таким образом, можно узнать, существует ли риск заболеть аутоиммунным процессом.
В остальном же следует придерживаться общих рекомендаций по профилактике заболеваний:
- рациональное питание;
- поддержка нормальной работы кишечника;
- достаточное количество витаминов и микроэлементов в пище, а также витамина D;
- противодействие стрессовым ситуациям;
- отсутствие вредных привычек.
Здоровый и чистый организм зачастую может побороть многие факторы, от неблагоприятного воздействия внешних факторов, до наследственной предрасположенности. Этот момент позволяет максимально сократить риск развития аутоиммунных процессов.
[31], [32], [33], [34], [35], [36], [37], [38]
Прогноз
Прогноз болезни во многом может зависеть от наличия фоновых заболеваний. Например, очень распространенной сопутствующей патологией является инсулинонезависимый сахарный диабет. В этом случае не редкостью считается гибель больных от гипогликемической комы.
Также у больных синдромом ригидного человека зачастую обнаруживают патологии эндокринной системы (в частности, щитовидной железы), анемию, ретинопатию, кожные болезни и пр. Перечисленные заболевания, как правило, связаны с аутоиммунными реакциями.
Предполагается, что у лиц, заболевших синдромом, аутоиммунный процесс перенаправляется против ЦНС и некоторых систем органов. Имеются описания случаев заболевания, имеющих взаимосвязь с онкологическими изменениями в организме.
Если взять во внимание все вышесказанное, то прогноз такого заболевания, как синдром ригидного человека, нельзя считать благоприятным. По крайней мере, в настоящее время медицина не имеет возможности восстановить организм, пораженный аутоиммунными процессами.
[39], [40], [41], [42], [43]
Источник
