Что такое синдром вертебральных артерий

Синдром вертебральной (позвоночной) артерии является определением группы синдромов (сосудистых, вегетативных) возникающих вследствие нарушения кровотока в вертебральных артериях, вызванных различными проблемами. Основными этиологическими причинами развития синдрома вертебральной артерии служат следующие заболевания.
- Сосудистые заболевания с нарушением проходимости сосудов, такие как атеросклероз, различные артриты эмболии.
- Изменение формы артерий (деформации) – ненормальная извитость, значительные перегибы, аномальные структурные изменения артерий.
- Экстравазальная компрессия сосудов (компрессия артерий остеофитами, грыжами, протрузиями дисков, компрессия костными аномалиями, опухолями, рубцовой тканью)
Учитывая, что причиной синдрома могут различные факторы, иногда возникают трудности с трактовкой такого диагноза, как синдром вертебральной артерии, так как этим синдромом можно обозначить самые различные состояния, например, такие как острые нарушения кровообращения. Но в клинической практике наибольше значение имеют дегенеративно-дистрофические изменения в шейном отделе позвоночника и аномальные явления со стороны атланта, которые приводят к нарушению кровотока в бассейне вертебральных артерий и появлению симптомов нарушения мозгового кровообращения.
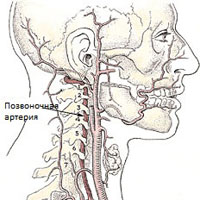
Различают экстракраниальный и интракраниальный отделы позвоночной артерии.
Значительная часть экстракраниального отдела позвоночные артерии проходят через подвижный канал образованный отверстиями в поперечных отростках позвонков. Через этот канал проходит также симпатический нерв (нерв Франка). На уровне С1-С2 позвоночные артерии закрываются только мягкими тканями. Такая анатомическая особенность прохождения позвоночных артерий и мобильность шейного отдела значительно увеличивают риск развития компрессионного воздействия на сосуды со стороны окружающих тканей.
Возникающая компрессия со стороны окружающих тканей приводит к компрессии артерии вегетативных окончаний и констрикции сосудов вследствие рефлекторного спазма, что приводит к недостаточному кровоснабжению головного мозга.
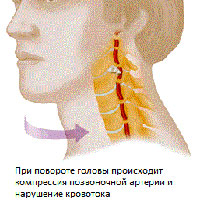
Дегенеративные изменения в шейном отделе (остеохондроз, артроз фасеточных суставов, унковертебральный артроз, нестабильность двигательных сегментов, грыжи дисков, деформирующий спондилез, костные разрастания (остеофиты), мышечные рефлекторные синдромы (синдром нижней косой мышцы, синдром передней лестничной мышцы)- являются нередко причиной компрессии позвоночный артерий и развития синдрома вертебральной артерии. Чаще всего, компрессия возникает на уровне 5-6 позвонков, чуть реже на уровне 4-5 и 6-7 позвонков. Наиболее частой причиной развития синдрома позвоночной артерии является унковертебральный синдром. Близкое расположение этих сочленений к позвоночным артериям приводит к тому, что даже небольшие экзостозы в области унковертебральных сочленений приводят к механическому воздействию на позвоночные артерии. При значительных унковертебральных экзостозах возможно значительное сдавление просвета вертебральных артерий.
Достаточно значимую роль в развитии синдрома вертебральной артерии играют аномалии Кимберли, Пауэрса.
Симптомы
По клиническому течению различают две стадии синдрома вертебральной артерии функциональную и органическую.
Для функциональной стадии синдрома вертебральной артерии характерна определенная группа симптомов: головные боли с некоторыми вегетативными нарушениями кохлеовестибулярные и зрительные нарушения. Головная боль может иметь различные формы, как острая пульсирующая, так и ноющая постоянная или резко усиливающаяся особенно при поворотах головы или длительных статической нагрузке. Головная боль может распространяться от затылка ко лбу. Нарушения в кохлеовестибулярной системе могут проявляться головокружением пароксизмального характера (неустойчивость покачивание) или системного головокружения. Кроме того, возможно некоторое снижение слуха. Нарушения зрительного плана могут проявляться потемнением в глазах, ощущением искр, песка в глазах.
Длительные и продолжительные эпизоды сосудистых нарушений приводят к формированию стойких очагов ишемии в головном мозге и развитию второй (органической) стадии синдрома вертебральной артерии. В органической стадии синдрома появляются симптомы как транзиторных, так и стойких гемодинамических нарушений головного мозга. Транзиторные гемодинамические нарушения проявляются такими симптомами, как головокружение, тошнота, рвота, дизартрия. Кроме того, существуют и характерные формы ишемических атак, которые возникают во время поворота или наклона головы, при которых могут возникать приступы падения с сохраненным сознанием, так называемые дроп – атаки, а также приступы с потерей сознания длительностью до 10 минут (синкопальные эпизоды). Симптоматика, как правило, регрессирует в горизонтальном положении и как считается, обусловлена транзиторной ишемией ствола головного мозга. После таких эпизодов могут наблюдаться общая слабость шум в ушах вегетативные нарушения.
По типу гемодинамических нарушений различают несколько вариантов синдрома позвоночной артерии (компрессионная, ирритативная, ангиоспатическая и смешанная формы).
Сужение сосуда при компрессионном варианте происходит вследствие механической компрессии на стенку артерии. При ирритативном типе синдром развивается вследствие рефлекторного спазмам сосуда из-за ирритации симпатических волокон. В клинике, чаще всего, встречаются комбинированные (компрессионно-ирритативные) варианты синдрома позвоночной артерии. При ангиоспастическом варианте синдрома также имеется рефлекторный механизм, но возникает от раздражения рецепторов в области двигательных сегментов шейного отдела позвоночника. При ангиоспастическим варианте преобладают вегето-сосудистые нарушения и симптоматика не так сильно обусловлена с поворотами головы.
Клинические типы синдрома
Заднешейный симпатический синдром (Барре – Льеу)
Задне-шейный синдром характеризуется головными болями с локализацией в шейно-затылочной области с иррадиацией в переднюю часть головы. Головная боль, как правило, постоянная нередко по утрам особенно после сна на неудобной подушке. Головная боль может при ходьбе, езде на автомобиле, при движениях в шее. Головная боль также может быть пульсирующей, прокалывающей с локализацией в шейно-затылочной области и с иррадиацией в теменную лобную и височную зоны. Головная боль может усиливаться при поворотах головы и сопровождается как вестибулярными, так и зрительными и вегетативными нарушениями.
Мигрень базилярная
Базилярная мигрень возникает не в результате компрессии вертебральной артерии, а вследствие стеноза вертебральной артерии, но клинически имеет много общего с другими формами синдрома позвоночной артерии. Как правило, мигренозный приступ начинается с резкой головной боли в области затылка, рвотой, иногда с потерей сознания. Возможны также зрительные нарушения, головокружение, дизартрия, атаксия.
Вестибуло – кохлеарный синдром
Нарушения со стороны слухового аппарата проявляются в виде шума в голове, снижения восприятия шепотной речи и фиксируются изменениями данных при аудиометрии. Шум в ушах имеет стойкий и продолжительный характер и тенденцию к изменению характера при движении головы. Кохлеарные нарушения ассоциированы с головокружениями (как системными, так и несистемными).
Офтальмический синдром
При офтальмическом синдроме на первом плане зрительные нарушения, такие как мерцательная скотома, снижение зрения фотопсия могут также быть симптомы конъюнктивита (слезотечение гиперемия конъюнктивы). Выпадение полей зрения может быть эпизодическим и в основном связаны с изменением положения головы.
Синдром вегетативных изменений
Как правило, вегетативные нарушения не проявляются изолированно, а сочетаются с одним из синдромов. Вегетативные симптомы, как правило, следующие: ощущение жара, чувство похолодания конечностей, потливость, изменения кожного дермографизма, нарушения сна.
Преходящие (транзиторные) ишемические атаки
Ишемические атаки могут иметь место при ишемической стадии синдрома вертебральной артерии. Наиболее частыми симптомами таких атак являются: преходящие моторные и чувствительные нарушения, нарушения зрения, гемианопсия, атаксия, приступы головокружения, тошнота, рвота, нарушение речи, глотания, двоение в глазах.
Синкопальный вертебральной синдром (Синдром Унтерхарншайта)
Эпизод синкопального вертебрального синдрома представляет собой острое нарушение кровообращения в области ретикулярной формации мозга. Этот эпизод характеризуется краткосрочным отключением сознания при резком повороте головы.
Эпизоды дроп-атаки
Эпизод дроп-атаки (падения) обусловлен нарушением кровообращения в каудальных отделах ствола мозга и мозжечка и клинически будет проявляться тетраплегией при запрокидывании головы. Восстановление двигательных функций достаточно быстро.
Диагностика
Диагностика синдрома вертебральной артерии представляет определенные сложности и Нередко происходит как гипердиагностика, так и гиподиагностика синдрома вертебральной артерии. Гипердиагностика синдрома часто обусловлена недостаточным обследованием пациентов особенно при наличии вестибуло-атактического и/или кохлеарного синдрома, когда врачу не удается диагностировать заболевания лабиринта.
Для установления диагноза синдрома позвоночной артерии необходимо наличие 3 критериев.
- Наличие в клинике симптомов одного из 9 клинических вариантов или сочетание вариантов
- Визуализация морфологических изменений в шейном отделе позвоночника с помощью МРТ или МСКТ которые могут быть основными причинами развития этого синдрома.
- Наличие при УЗИ исследовании изменений кровотока при выполнении функциональных проб со сгибанием – разгибанием головы ротацией головы.
Лечение
Лечение синдрома вертебральной (позвоночной) артерии состоит из двух основных направлений: улучшение гемодинамики и лечение заболеваний приведших к компрессии позвоночных артерий.
Медикаментозное лечение
Противовоспалительная и противоотечная терапия направлена на уменьшение периваскулярного отека возникающего из-за механической компрессии. Препараты, регулирующие венозный отток (троксерутин, гинко-билоба, диосмин). НПВС (целебрекс, лорноксикам, целекоксиб)
Сосудистая терапия направлена на улучшение кровообращения головного мозга, так как нарушения гемодинамики имеют место у 100% пациентов с этим синдромом. Современные методы диагностики позволяют оценить эффективность лечения этими препаратами и динамику кровотока в сосудах головного мозга с помощью УЗИ исследования. Для сосудистой терапии применяются следующие препараты: производные пурина (трентал) производные барвинка (винкамин,винпоцетин) антагонисты кальция (нимодипин) альфа-адреноблокаторы (ницерголин) инстенон сермион.
Нейропротективная терапия
Одно из самых современных направлений медикаментозного лечения является применение препаратов для улучшения энергических процессов в головном мозге, что позволяет минимизировать повреждение нейронов вследствие эпизодических нарушений кровообращения. К нейропротекторам относятся: холинергические препараты (цитиколин, глиатилин), препараты улучшающие регенерацию (актовегин, церебролизин), нооотропы (пирацетам, мексидол), метаболическая терапия (милдронат, Тиотриазолин, Триметазидин)
Симптоматическая терапия включает использование таких препаратов, как миорелаксанты, антимигренозные препараты, антигистаминные и другие.
Лечение дегенеративных заболеваний включает в себя немедикаментозные методы лечения, такие как ЛФК, физиотерапия, массаж, иглотерапия, мануальная терапия.
В большинстве случаев применение комплексного лечения включающего как медикаментозное, так и немедикаментозное лечение, позволяет добиться снижения симптоматики и улучшить кровообращение головного мозга.
Хирургические методы лечения применяются в тех случаях, когда имеется выраженная компрессия артерий (грыжей диска, остеофитом) и только оперативная декомпрессия позволяет добиться клинического результата.
Источник
Вертебральный синдром представляет собой комбинацию симптомов, выявляющихся у больных и подтверждающих связь боли с позвоночником. Патология указывает на проблему во всем организме. На состояние позвонков оказывают влияние мышцы, органы, эмоции, и это двустороннее воздействие. Развивается состояние на фоне сосудистых болезней, ущемления артерии межпозвонковыми грыжами, протрузиями, костными выростами, новообразованиями. Признаки различные, зависят от места поражения артерии, основного заболевания. Лечение показано комплексное, назначается только после обнаружения причины. Больному стоит ознакомиться с нюансами синдрома вертебральных артерий детально перед прохождением терапии.

Механизм развития
Существует прямая связь между головным мозгом и позвоночными артериями. При формировании заболевания, постепенно появляется кислородное голодание. Позвоночные артерии и сосуды подвергаются разрушительным изменениям. Питание мозговых тканей осуществляется через другие артерии, вследствие чего, угрозы для жизни СПА не представляет. Развивается синдром при врожденных аномалиях их строения. Если капилляр содержит извитости или сгибы, это мешает полноценному движению крови. Отклонение вызывается аномальными сужениями в артерии. Иногда развитие СПА происходит из-за ряда патологий – тромбоза, эмболии, артериита, атеросклероза. Ухудшается проходимость сосудов, в дальнейшем начинается разрушительный процесс. На начальной стадии, шансы вылечиться высокие. При запущенном состоянии, когда присутствуют сильные боли, придется проводить поддерживающее лечение 1 раз в полгода, проходить курсы массажей и приема препаратов.
Внимание! Вертеброгенный синдром позвоночной артерии способен повлечь за собой инвалидность и другие тяжелые болезни.

Причины
Выделяют прямые травмы и повреждения позвоночного столба, поражение структур, связанные с ним. Причины возникновения синдрома шейной артерии условно разделяются так:
- травматические – падение на спину, травматизация ребер, сильный испуг и диафрагмовый спазм;
- миофасциальные – мышечные нарушения провоцируют изменение положения ребер и позвонков;
- висцеральные – болезни внутренних органов выступают виновниками рефлекторных проблем в позвоночно-двигательном сегменте;
- неврогенные боли – поражаются периферические нервы.
Риск развития синдрома растет при мышечных перегрузках, длительном нахождении в статических позициях, стрессах, депрессиях, злоупотреблении спиртным и жирным.
С вертебрологической позиции, признаются только обстоятельства, являющиеся официальными диагнозами ортопедии:
- корешковые синдромы или пережатия нервов при грыжевых наростах между позвонками;
- компрессия позвоночного канала при листезах;
- болезнь Бехтерева;
- травматические повреждения позвоночного столба;
- остеопороз;
- спазмы мышц, вследствие сжатия нервов;
- опухолевые процессы;
- воспаления мышц;
- сколиоз;
- остеохондроз;
- нарушение снабжения кровью позвонков или мышц.
Болевые ощущения порой бывают рефлекторными из-за воспалений внутренних органов: панкреатита, язвы, болезни мочеполовой системы. Обстоятельства взаимосвязаны и образуют патологические цепи. Воспалительный очаг в почке чреват фиксацией ребер, ротацией позвонков грудины с 10 по 12, ослаблением ассоциированных мышц, биомеханическим нарушением, формированием болей. Обычно синдром возникает из-за остеохондроза, который обнаруживается с помощью рентгена.
Симптомы
Клиническая картина состоит из нескольких синдромов или одного вида.
- Шейная мигрень. Симптом характеризуется болью тупого типа в шее, затылке, иррадиирующей в лоб и темень. После сна, дискомфорт нарастает, это случается и при ходьбе, поворотах головой. Параллельно с болью появляется тошнота, рвотные позывы, головокружение, озноб, повышенная утомляемость, ощущение бегающих мурашек перед глазами, шум в ушах.
- Базилярная мигрень. Признак подразумевает восприимчивость к яркому свету, звукам, тошноту, снижение концентрации, ухудшение зрения, галлюцинации, падение слуха, мигрень.
- Офтальмологический синдром. Обуславливается состояние кратковременными вспышками, искрами в глазах, повышенной утомляемостью глаз при напряжении, болью в органах зрения, конъюнктивитом. У больных нарушается острота зрения.
- Периферический кохлеовестибулярный синдром. Ему присуще головокружение, шаткость походки, шум в ушах, проблемы со слухом.
- Вестибулярно-атактический синдром. Наблюдается головокружение с покачиванием при ходьбе, нарушение координации движений, дезориентация в пространстве.
- Транзиторные ишемические атаки. Они сопровождаются нечеткостью речь, шаткостью при ходьбе, полной или частичной слепотой, ухудшением чувствительности, затруднением в глотании слюны и еды.
- Дроп-атаки. Такое проявления отличается внезапным падением при запрокидывании головы, человек сознания не теряет.
- Синдром Унтерхарншайдта. Это кратковременное отключение сознания. Появляется при резком повороте головой или из-за неудобной позиции.
- Вегетативный сбой. Состояние обуславливается скачками артериального давления, бессонницей или беспокойным сном, тахикардией, приливами жара или холода, чрезмерным отделением пота.
Интенсивность симптоматики зависит от степени запущенности синдрома.

Диагностика
Выявить диагноз довольно сложно, несмотря на современные возможности. Проводят гипердиагностику или гиподиагностику синдрома. Первый метод обусловлен недостаточным обследованием больных, особенно при вестибуло-атактическом или кохлеарном синдроме, когда медику не удается выявить болезнь лабиринта.
Чтобы определить вердикт, необходимо наличие 3 критериев.
- Визуализация морфологических деструкций в шейном отделе с помощью МРТ или МСКТ. Эти состояния могут быть главными причинами развития СПА.
- Наличие в симптоматической картине одного из 9 клинических вариаций или сочетание их.
- При УЗИ обследовании, выявлены изменения в кровотоке.
Обращаться необходимо к ортопеду.

Методы лечения
Терапия вертеброгенного болевого синдрома подразумевает купирование воспалительного очага. Больному назначают постельный режим на 5-9 суток, применяют твердый матрас и облегчают положение с помощью подушек под шею. Если человек не имеет возможности снизить физическую активность, назначают ортопедические корсеты для снятия осевой нагрузки на спину.
Консервативные методы
Прибегать к медикаментозному лечению синдрома позвоночной артерии нужно, когда будут обнаружены все патологические звенья, повлекшие за собой развитие патологии. К базовым принципам консервативной терапии относят:
- разгрузку позвоночного столба;
- симптоматическое лечение;
- коррекция психологического состояния;
- укрепление спинальных мышц.
Вам будет интересна статья — Как лечить мышечно-тонический синдром?
Прием лекарств, способствует снятию воспалительного процесса, расслаблению мышечных спазмов и нормализации тонуса нервной системы. Ниже приведены препараты, включающиеся в комплексное лечение.
- Нестероидные средства против воспаления применяются и для купирования боли. Широко назначают Диклофенак в виде внутримышечных уколов или таблеток с максимальной дозировкой в день по 150 мг. Иногда назначают Анальгин.
- Миорелаксанты применяют в инъекционном или таблетированном виде зависимо от домашнего или стационарного лечения. Показан Реланиум в растворе и Баклофен в таблетках.
- Трициклические антидепрессанты дополняют терапию при сильных болях. Применяют в малых дозировках Амитриптилин.
Среди антивоспалительных медикаментов используют селективные ингибиторы ЦОГ – медиаторов воспалительного процесса: Нимесулид, Пироксикам. При устойчивом болевом синдроме, делаются блокады кортикостероидами, понижающими иммунную функцию для блокировки воспаления.
О том, какие существуют аналоги Берлитиона и когда оправдано их применение, читайте в этой статью.

ЛФК и физиотерапия
Чтобы устранить пережатие позвоночной артерии, следует укреплять ткани мышц, проводить физические нагрузки на позвоночник. В виде ЛФК доктор подбирает комплекс упражнении. Они помогают больному вернуться в привычный ритм жизни. Нагрузка должна быть умеренной. Комплекс занятий основывается на следующих упражнениях:
- круговые вращения головы, наклонов ею в разные стороны;
- поднятие плеч максимально высоко, пытаясь достать до ушей;
- повороты туловища в разные стороны;
- круговые вращения корпуса по часовой стрелке и обратно.
Если после проведения упражнений возникает боль, прекратить занятия, обратиться к доктору. Он сделает коррекцию схемы занятий, уменьшит их нагрузку.
Основной целью физиотерапевтических манипуляций является ускорения восстановления тканей и кровообращения. К эффективным методикам относят:
- магнитотерапию – происходит воздействие импульсного низкочастотного или постоянного поля на пораженный участок;
- электрофорез – на ткани влияет постоянный ток в тандеме с анальгетиками в виде мазей и кремов;
- фонофорез – манипуляция проводится за счет ультразвуковых волн в сочетании с Анальгином и Гидрокортизоном.
Помимо медикаментозной терапии и физиотерапевтических мероприятий, стоит носить воротник Шанца. Он поможет зафиксировать шею, компенсировать нагрузку на нее.

Оперативное вмешательство
Если лечение препаратами не пошло на пользу, боли не стихают в течение 3-4 месяцев, прибегают к оперативному вмешательству. К показаниям для хирургической манипуляции еще служит снижение чувствительности ног и нарушение работы органов малого таза. Тогда нужна срочная операция. В вертебрологических и нейрохирургических центрах вмешательства на артериях проводят малоинвазивными техниками, применяя эндоскоп. Делается небольшой разрез, меньше 2 сантиметров, это уменьшает травмирование организма, предотвращает повреждение рядом находящихся органов, сокращает период реабилитации. В ходе операции удаляют патологические костные разрастания, иссекают пережатую артерию в месте сужения и делают пластику. Результативность процедуры составляет 90%.

Профилактика
Чтобы предотвратить пережатие позвоночной артерии, нужно следовать превентивным правилам.
- По утрам делать 10-минутную зарядку, разминать шею, плечи и спину.
- Заменить обычную подушку ортопедической, избегать сна на животе.
- Посещать профилактические курсы массажа воротниковой зоны.
- Исключить курение и прием спиртных напитков.
- Каждый день гулять в течение 1 часа минимум на свежем воздухе.
- Больше времени гулять пеше, ходить в бассейн.
Такие правила улучшать самочувствие, укрепят иммунитет.
Источник
