Что такое спид синдром приобретенного иммунодефицита
Вирус иммунодефицита человека, СПИД, пути инфицирования, антиретровирусная терапия. Как рассказать партнеру.
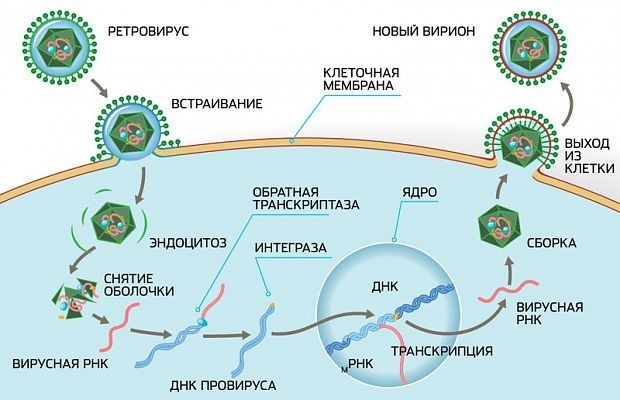
ВИЧ-инфекция — это медленно прогрессирующее инфекционное заболевание, вызываемое вирусом иммунодефицита человека (ВИЧ).
Размножаясь, ВИЧ поражает клетки иммунной системы — так называемые CD4+ Т-лимфоциты. В результате чего количество их постепенно уменьшается.
Что это за клетки?
Они отвечают за уничтожение тех вирусов, которые попали в организм человека и смогли преодолеть гуморальный барьер.
Т-лимфоциты действуют не против возбудителей, циркулирующих в крови, а распознают измененную, то есть зараженную вирусом, клетку и разрушают ее. Клетки CD4 регулируют весь этот процесс, выполняя функцию иммунной памяти.
ВИЧ — это единственный вирус, который поражает не просто клетки организма, а собственно те клетки иммунной системы, которые должны, по идее, бороться с вирусами. В итоге возникает порочный круг. При попытке избавиться от «врага» самостоятельно организм активирует систему уничтожения вирусов, в том числе и инфицированные клетки, тем самым активизируя репликацию вируса.
Именно поэтому против ВИЧ иммунная система не может сработать так, как это было бы с любым другим вирусом.

Стоит сразу отметить, что ВИЧ — вирус нестойкий, он погибает вне среды человеческого организма при высыхании содержащих его жидкостей и практически моментально погибает при температуре выше 56ºС.
ВИЧ — не самый «заразный» вирус. Например, шанс получить ВИЧ при незащищенном гетеросексуальном контакте составляет 1 к 900. Проще говоря: ВИЧ-позитивных людей не нужно бояться и думать, что вирус передается по воздуху. Но забывать о профилактике ВИЧ-инфекции также не стоит.
ВИЧ содержится во всех биологических жидкостях человеческого организма. Однако достаточное для инфицирования количество ВИЧ может содержаться только в крови, сперме, предэякуляте, вагинальном секрете и грудном молоке.
Слюна, пот и моча не содержат достаточного для инфицирования количества вируса.
Пути инфицирования ВИЧ
- Незащищенный проникающий сексуальный контакт.
- Совместное использование нестерильного оборудования для инъекций.
- Совместное использование нестерильного оборудования для татуировок и пирсинга.
- От ВИЧ-инфицированной матери ребенку (возможно инфицирование во время беременности, родов и при кормлении грудью).
- Важно отметить, что разные сексуальные практики влекут за собою разную степень опасности инфицирования. Причем наибольшую степень подразумевает так называемый «проникающий сексуальный контакт» — анальный или вагинальный.
Вероятность инфицирования при незащищенном контакте такого типа наиболее велика.
Некоторые другие практики, например оральный секс, могут подразумевать меньшую опасность инфицирования.
Несмотря на то, что в справочниках обычно для орального секса отмечается процент вероятности, отличный от нуля, за всю историю эпидемии пока достоверно не зафиксировано ни одного случая инфицирования таким образом — даже в том случае, если принимающий партнер проглатывает сперму после эякуляции.
Таким образом, получить ВИЧ может каждый независимо от пола, возраста, национальности, сексуальной ориентации, материального достатка или принадлежности к какой-либо социальной группе.
Часто люди могут знать, как необходимо поступать, чтобы избежать инфицирования, однако в силу социальных, культурных или экономических условий, в которых им приходится находиться, они могут воздерживаться от правильных действий.
Помните! По большому счету, не существует «групп риска», но существует рискованное поведение, которое в различных обстоятельствах может практиковать любой человек!
Что такое СПИД?
ВИЧ-инфекция течет медленно и почти бессимптомно. В течение многих лет она может никак не тревожить человека.
СПИД — синдром приобретенного иммунодефицита — тяжелое состояние, которое вызывается у человека длительным течением ВИЧ-инфекции.
Считается, что с момента проникновения вируса в организм до достижения стадии СПИДа проходит в среднем 10 лет (от 5 до 15 лет). Но только в том случае, если пациент, получив вирус, не начал лечение.
Антиретровирусная терапия является единственным средством для лечения ВИЧ-инфекции с доказанной эффективностью.
Если антиретровирусная терапия не начата вовремя и количество CD4+ Т-лимфоцитов снизилось ниже критического уровня 200 кл/мкл, у человека появляется вероятность развития СПИДа.
В этом случае пациент становится подвержен развитию оппортунистических инфекционных и опухолевых заболеваний, сравнительно редко встречающихся у людей без ВИЧ-инфекции. Это так называемые СПИД-ассоциированные заболевания, или «оппортунисты». Именно они, а не сам вирус, являются причиной смерти ВИЧ-положительных пациентов.
Но СПИДа можно избежать!
Что для этого нужно сделать? Необходимо как можно скорее после обнаружения в организме следов вируса начать так называемую антиретровирусную терапию (сокращенно АРВТ или АРТ).
Антиретровирусная терапия — это комбинация из 3-4 препаратов, которые блокируют размножение ВИЧ на разных этапах. Вследствие ее применения вирус иммунодефицита человека перестает размножаться.
Пока АРТ неспособна элиминировать вирус, то есть полностью вылечить ВИЧ-инфекцию, однако в состоянии не просто продлить жизнь ВИЧ-инфицированного человека, но и повысить ее качество.
Пациенты, которые получают АРТ, не болеют СПИДом!
Предполагаемая продолжительность жизни человека с ВИЧ-инфекцией, получающего АРТ, не отличается от таковой в общей популяции людей. Более того, человек, принимающий препараты АРТ и достигший неопределяемого уровня вирусной нагрузки, безопасен для своего сексуального партнера, даже в том случае, если занимается с ним сексом без презерватива.
Считается, что, если у человека с ВИЧ показатель вирусной нагрузки менее 200 копий, риск передачи отсутствует. Если этот показатель выше — риск безусловно есть. В этом случае ВИЧ-отрицательному партнеру советуется начать доконтактную профилактику (PrEP, ДКП).
Почему важно регулярно проходить тестирование на ВИЧ?
Зная результат обследования, вы избавитесь от неопределенности, связанной с тревожными размышлениями о том, что у вас может быть ВИЧ-инфекция, но вы не знаете об этом.
Плюсы тестирования:
Если результат теста показал, что у вас нет ВИЧ-инфекции, но при этом вы знаете, что ваше поведение связано с риском инфицирования, вы можете узнать, как быть осторожнее, дабы избежать инфицирования в будущем.
- Зная о наличии вируса в организме, вы сможете вовремя начать принимать антиретровирусную терапию, избавившись от риска присоединения оппортунистических заболеваний, а также защитить от инфицирования вашего сексуального партнера.
- При положительном результате теста вы сможете обратиться за подробной консультацией врача, чтобы получить помощь и поддержку.
- Чем раньше выявлена ВИЧ-инфекция и начата антиретровирусная терапия, тем больше шансов сохранить здоровье.
- Наш врач поможет вам принять решение о том, как вести себя с родными и близкими или же как поговорить о ВИЧ с тем, кого вы, возможно, подвергли риску передачи ВИЧ.
- Люди, которые больше других уязвимы к ВИЧ, могут проходить тестирование 3—6 раз в год. Это мужчины, которые занимаются сексом с мужчинами (МСМ); потребители инъекционных наркотиков (ПИН); все, кто занимался незащищенным сексом более чем с одним партнером после прохождения последнего теста на ВИЧ.
Впрочем, о тестировании не стоит забывать даже тем, кто состоит в моногамных отношениях: вы не можете знать наверняка, верен ли ваш партнер. Более того, испытывая чувство вины, он может стыдиться рассказывать вам о тех случайных связях, которые были у него на стороне.
Стоит учесть, что ни один тест не сможет обнаружить ВИЧ на следующий день после инфицирования. Время с момента попадания вируса в организм до выработки антител к нему называется «периодом окна». Его длительность варьируется в зависимости от свойств вируса и особенностей организма человека.
Большинство тестов определяют не сам ВИЧ, а антитела к нему: иммунная система начинает вырабатывать их после того, как вирус попадает в организм. У 97 % людей антитела к ВИЧ выявляют в срок от 3 до 12 недель после инфицирования. В течение этого срока проверку можно проходить как в лабораторных условиях (ИФА-диагностика), так и при помощи домашней тест-системы — по крови или слюне.
Более чувствительные тесты (ИФА четвертого поколения) выявляют антигены, которые являются частью самого вируса и появляются в достаточном для определения количестве, пока антитела еще не появились. Подобные тест-системы показывают результат на сроке в 2—6 недель после инфицирования.
ПЦР-диагностика выявляет не антитела или антигены, а генетический материал вируса. Из-за высокой стоимости и сложности этот метод используется реже других. Он способен показать точный результат в срок от 1 до 4 недель.
Более подробно о том, каким бывает тестирование, вы можете узнать, вернувшись к оглавлению данного раздела.
ВИЧ-положительными называют людей, чей тест на ВИЧ показал положительный результат. То есть вирус в организме этого человека есть.
ВИЧ-отрицательными — людей, чей тест не обнаружил следов вируса в организме.
Знайте: тот факт, что у кого-то из вас обнаружена ВИЧ-инфекция, вовсе не означает, что вы должны отказываться от секса и/или отношений.
Но это значит, что как можно скорее вам нужно начать антиретровирусную терапию. От этого зависит ваше здоровье и здоровье вашего партнера.
Не бойтесь АРВ-терапии: несмотря на то, что в прошлом многие препараты от ВИЧ были весьма токсичны, сегодня они ничуть не опаснее других лекарств. Свои побочные эффекты есть и у них, но всех их можно избежать, если правильно подобрать схему лечения.
Запомните: схема подбирается врачом! Именно он обладает всеми необходимыми знаниями, чтобы определить, какие именно таблетки и по какому графику вам необходимо принимать. Не занимайтесь самолечением!
Если вы столкнулись с побочными эффектами, сообщите об этом вашему лечащему врачу в центре СПИД и попросите его подобрать для вас альтернативную схему терапии.
Как оценивают эффективность АРВТ и от чего она зависит?
Для оценки эффективности и неэффективности лечения используются разные критерии: вирусологические, иммунологические и клинические.
Вирусологическая эффективность — это уменьшение вирусной нагрузки до неопределяемой (менее 20 копий/мкл). Чем быстрее и значительнее упадет вирусная нагрузка, тем дольше терапия будет эффективной. Если через 6 месяцев после начала терапии вирусная нагрузка сохраняется выше порога определения — это вирусологическая неэффективность.
Причинами вирусологической неэффективности лечения могут быть:
низкая приверженность пациента лечению, то есть пропуск приема препаратов; несоблюдение других условий приема лекарств, например, таких как сочетание с пищей, межлекарственные взаимодействия; резистентность вируса к проводимой АРТ.
Иммунологическая эффективность — это увеличение количества CD4+ T- клеток. В разных исследованиях критерием иммунологического ответа служит прирост количества CD4+ T-клеток на 50 в микролитре, на 100 в мкл или на 200 в мкл. Или превышение CD4+ T-клетками порога в 200 кл/мкл или 500 кл/мкл. Под иммунологической неэффективностью подразумевается отсутствие прироста CD4+ T-клеток.
Стадия СПИДа наступает только в том случае, если количество CD4+ ниже 200 кл/мкл.
Клиническая эффективность
Клинический успех лечения оценивается как отсутствие СПИД- индикаторных заболеваний. Уменьшение выраженности общих симптомов.
Клинический успех лечения напрямую связан с вирусологическим и иммунологическим ответом на лечение.
Как рассказать партнеру, с которым я встречаюсь, что у меня ВИЧ?
Многие люди с ВИЧ-инфекцией сталкивались с отказом в отношениях, когда рассказывали о ВИЧ партнерам, с которыми встречались, из-за чего им было тяжело в дальнейшем принимать решение о раскрытии своего статуса.
Рассказать о себе партнеру будет проще, если вы предварительно обсудите это с другими ВИЧ-позитивными людьми или с профессионалом, работающим в этой сфере.
Однако помните, что ваш диагноз касается в первую очередь вас — это ваш личный мир, очень глубокая и интимная часть вас и вашей жизни.
От того, как и при каких обстоятельствах вы это преподнесете, будет зависеть реакция вашего партнера. Лучше всего рассказывать о том, что у вас ВИЧ-инфекция, тогда, когда вы сами приняли свой диагноз, а значит, перестал испытывать чувства вины и стыда, связанные с диагнозом.
Потому что состояние, находясь в котором, мы делимся чем-то сокровенным, отражается на собеседнике.
Теперь меня бросят, и я останусь один?
Нет. Не обязательно. Конечно, такая новость может огорчить и даже напугать вашего любимого человека, но это вовсе не означает, что он обязательно должен вас из-за этого бросить.
В мире много пар, в которых один из партнеров имеет положительный ВИЧ-статус, и эти пары остаются вместе, несмотря на ВИЧ.
Общение и честность являются ключевыми факторами укрепления и успешного развития отношений. Вы оба должны четко говорить о том, как вы чувствуете себя и что вы хотите друг от друга. Вам обоим нужно уметь внимательно слушать и слышать друг друга.
Вместо послесловия
В течение всех последних лет количество людей с ВИЧ в России растет, количество инфицированных от общего их числа равняется примерно одному проценту, то есть с ВИЧ живет практически каждый сотый россиянин. Это очень много.
Значительная часть из них — совсем не представители уязвимых групп, а гетеросексуальные мужчины и женщины, никогда не употреблявшие наркотиков.
Один из ста — совсем немного? Но это закон статистики: тем самым сотым может стать каждый. Вне зависимости от образа жизни, вероисповедания и социального статуса.
Более того, среди российских геев или мужчин, практикующих секс с мужчинами, носителем вируса по разным оценкам является каждый десятый или даже каждый пятый.
Это очень много. Именно поэтому Фонд помощи людям, живущим с ВИЧ, как и многие другие ВИЧ-сервисные организации, регулярно проводит анонимное бесплатное тестирование на ВИЧ.
Источник
СПИД – это стадия хронического инфекционного заболевания, вызванного вирусом иммунодефицита человека. Проявления болезни вызваны прогрессирующим снижением иммунных сил организма, часто носят генерализованный характер и вызываются условно-патогенной флорой. Диагностика СПИДа направлена на определение наличия и количества ВИЧ в крови человека, антител к вирусу, числа иммунокомпетентных клеток. Лечение направлено на подавление размножения возбудителя с помощью этиотропных противовирусных средств, элиминацию микроорганизмов, провоцирующих вторичные патологии (грибков, бактерий, вирусов и других).
Общие сведения
Синдром приобретенного иммунодефицита (СПИД) является индикатором критической стадии подавления иммунитета человека, обычно развивается спустя 5 и более лет с момента заражения. Впервые о данном синдроме стало известно в 80-х годах ХХ века, когда в США начали регистрироваться смерти молодых мужчин от пневмоцистной пневмонии (одного из маркеров СПИДа). ВИЧ-инфекция распространена повсеместно, наибольшее число случаев зарегистрировано в африканских странах. По данным ЮНЭЙДС, в мире насчитывается 35,1 миллионов взрослых, живущих с ВИЧ-инфекцией, из них около половины составляют женщины. 940 тысяч человек умерли от СПИДа и ассоциированных болезней.
СПИД
Причины СПИДа
Возбудитель заболевания – вирус иммунодефицита человека (ВИЧ), относящийся к ретровирусам. В разных концентрациях обнаруживается в крови, слюне, спинномозговой жидкости, влагалищном секрете, эякуляте, слезах, грудном молоке и поте. Пути передачи ВИЧ связаны с контактом зараженной биологической среды с организмом здорового человека, реализуются половым, внутривенным наркотическим и вертикальным (от матери плоду) способами. Возможна передача вируса при многократном использовании нестерильного медицинского инструментария, переливании крови и компонентов, нанесении татуировок и пирсинга.
В стадии СПИДа причинами клинических проявлений помимо ретровируса могут служить возбудители различной природы – простейшие, грибы, бактерии, вирусы и даже гельминты. Значительная часть микроорганизмов относится к условно-патогенной флоре человека. Группами риска по развитию вторичных инфекций являются следующие ВИЧ-инфицированные пациенты: с длительным течением заболевания (более пяти лет) при отсутствии лечения, активные потребители инъекционных наркотиков, беременные, проживающие в неблагоприятных санитарно-эпидемиологических условиях, находящиеся в контакте с больными заразными патологиями.
Патогенез
Главным звеном патогенеза СПИДа является сокращение популяции Т-лимфоцитов. Этот процесс занимает длительное время, обусловлен как прямым цитолитическим действием ВИЧ, так и опосредованными механизмами активации апоптоза в Т-хелперах. Возбудитель запускает процесс образования синцития, в который входят клетки организма-хозяина, содержащие на своей поверхности CD4+-рецепторы, чем дезактивирует и истощает иммунный пул.
Помимо воздействия на иммунокомпетентные клетки ВИЧ обладает нейротропностью – белок вируса gp120 является токсичным для нейронов, возбудитель напрямую разрушает нервные клетки, сенсибилизированные лимфоциты и антитела действуют на ткань головного мозга. Снижение местного, гуморального и клеточного иммунитета приводит к активации персистирующих инфекционных агентов, которые в отсутствие адекватного ответа лимфоцитов, макрофагов и других иммунокомпетентных клеток активно размножаются и часто вызывают генерализацию инфекции.
Симптомы СПИДа
Время, прошедшее от момента заражения ВИЧ до первых признаков СПИДа, исчисляется годами, иногда десятилетиями. Самочувствие пациентов начинает страдать при появлении симптомов вторичных инфекций, одной из распространенных жалоб является постоянное повышение температуры тела. Лихорадка варьируется в широких пределах, может сопровождаться ночными проливными потами, потрясающими ознобами, галлюцинациями и бредом. Нередко обнаруживаются безболезненные синюшно-багровые узлы на коже нижних конечностей, лица и слизистой дёсен (саркома Капоши).
Поражения кожных покровов и слизистых при СПИДе встречаются преимущественно в виде кандидозной инфекции – белых творожистых налетов на языке, нёбе, внутренней стороне щёк и половых органах. Возможны трудности с глотанием, жжение во рту, боль за грудиной, чувство «комка» в горле. Часто определяются везикулы или пигментированные следы опоясывающего лишая – состояния, при котором возникает сильная боль, пузырьковые высыпания по ходу нервов (межреберье, лицо, конечности), проходящие с остаточной пигментацией зоны поражения.
На фоне длительно повышенной температуры тела, снижения аппетита из-за неприятных ощущений при еде, диареи развивается похудание. В случае СПИДа пациенты могут терять 10% и более от массы тела в течение небольшого периода времени. Жидкий стул водянистый, без патологических примесей. Увеличение лимфоузлов может быть одним из признаков внелегочного туберкулезного процесса, во время которого существует вероятность вскрытия воспаленного лимфоузла либо целой группы с истечением гнойного отделяемого.
Длительный мучительный сухой кашель и нарастающая одышка свидетельствуют о поражении легочной ткани туберкулезной микобактерией, пневмоцистой, кандидой, аспергиллой, цитомегаловирусом и рядом других микроорганизмов. Прогностически неблагоприятными, но нередко первыми признаками СПИДа, являются симптомы поражения ЦНС – забывчивость, снижение внимания, потеря коммуникативных навыков (СПИД-деменция), головные боли, слепота и параличи (криптококкоз, токсоплазмоз, ЦМВ).
Осложнения
Пациенты со СПИДом представляют собой категорию людей с глубоким дефицитом иммунитета. Туберкулез у данных больных наблюдается в 60% случаев, 80% пациентов переносят генерализованные формы туберкулезного процесса с высоким процентом летальности и инвалидизации. До 90% пневмоцистных пневмоний выявляются у лиц с диагнозом СПИД. Поражения ЦНС составляют около 10% случаев, ведущим этиологическим агентом является токсоплазма, на долю туберкулезных менингоэнцефалитов приходится 16-23%.
Кандидозный фарингит характерен для всех больных в этой стадии, грибковое поражение пищевода обнаруживается в 10-25% случаев, доля этого состояния прогрессивно увеличивается по мере снижения числа Т-хелперов в периферической крови. Папилломавирус-ассоциированный рак шейки матки у пациенток с диагнозом инфекции ВИЧ, глубоким иммунодефицитом встречается в 9 раз чаще, чем у здоровых женщин в популяции.
Диагностика
Диагноз ВИЧ-инфекции и наличие СПИД-индикаторной патологии устанавливается на консультации инфекциониста. Другие медицинские специалисты привлекаются по показаниям, чаще всего пациентов со стадией СПИДа консультируют врачи-фтизиатры. Основные методы, применяемые в диагностики нозологии, включают:
- Физикальное исследование. Объективный осмотр ставит целью обнаружение признаков СПИДа, а именно – изменений поведения, нарушений сознания, лихорадки, кахексии, увеличения лимфоузлов, высыпаний на коже и слизистых. В легких при аускультации можно зафиксировать ослабление дыхания и хрипы, в сердце – шумы и нарушения ритма. При осмотре языка и полости рта часто визуализируется белый налет, неоплазии. Пальпация живота позволяет установить размеры органов, симптомы раздражения брюшины, наличие объемных образований. Могут выявляться плегии, параличи и менингеальные знаки.
- Осмотр офтальмолога. Офтальмоскопия показана всем ВИЧ-позитивным пациентам (даже без признаков зрительных дисфункций) для исключения ЦМВ-ретинита. Его объективными признаками служат наличие преципитатов в передней камере глаза, некроз сетчатки, множественные геморрагии и атрофия диска зрительного нерва. Больные могут предъявлять жалобы на ухудшение остроты и нечеткость зрения, появление плавающих пятен и «мушек» перед глазами. Боль, жжение, слезотечение и гиперемия конъюнктивы нехарактерны.
- Лабораторные исследования. Одним из лабораторных проявлений СПИДа считаются изменения в общем анализе крови: лейкопения, лимфопения, анемия, часто тромбоцитопения. Биохимические показатели не имеют специфических маркеров СПИДа, нередко отмечается снижение общего белка, гипоальбуминемия, дислипидемия, увеличение активности АЛТ и АСТ. Исследование иммунограммы показывает резкое снижение числа Т-хелперных CD4-лимфоцитов. В общеклиническом анализе мочи при ВИЧ-ассоциированном поражении почек может наблюдаться протеинурия, липидурия.
- Выявление инфекционных агентов. Диагностика ВИЧ-инфекции проводится с помощью ИФА крови (скрининговый метод), подтверждением диагноза является положительный результат иммунного блота. Метод ПЦР широко используется для выявления антигенов наиболее частых возбудителей СПИД-индикаторных болезней: ЦМВ, ВПГ-1, 2 типа, вирусов герпеса 3, 6 типов, туберкулезной микобактерии, ВЭБ, токсоплазмы, пневмоцисты, кандиды. Производятся микроскопические исследования биологических жидкостей организма, биоптатов внутренних органов, их посевы на питательные среды, а также диаскин-тест либо проба Манту.
- Инструментальные методики. Обязательным исследованием является рентгенография органов грудной клетки, при подозрении на пневмоцистоз и туберкулез – томография средостения, МСКТ легких. При неврологических симптомах выполняется МРТ или МСКТ головного мозга, часто с контрастным усилением. УЗИ органов брюшной полости, почек, малого таза рекомендовано всем ВИЧ-положительным лицам. Пациентам с опытом внутривенного немедицинского употребления наркотических средств показана ЭХО-кардиоскопия для исключения инфекционного эндокардита.
Дифференциальную диагностику стадии СПИДа проводят, исходя из ведущего клинического синдрома. Кожные поражения часто схожи с клиникой опоясывающего лишая, сифилиса и аллергических дерматитов. При хроническом кандидозе в отсутствие ВИЧ-инфекции важным признаком является поражение ногтей и кожи. Легочные симптомы могут объясняться инфекционными причинами – туберкулезом, орнитозом и глистными инвазиями, хроническими патологиями респираторного тракта (ХОБЛ, бронхиальная астма). Увеличение лимфатических узлов необходимо дифференцировать с лимфогранулематозом, бруцеллезом и туберкулезом.
При неврологических нарушениях исключают нейросифилис, нейроинфекции вирусной и бактериальной природы, нарушения мозгового кровообращения. Расстройства пищеварения могут быть обусловлены болезнью Крона, эзофагитом и язвенным поражением ЖКТ. Диарейный синдром связывают с бактериальными (сальмонеллы), вирусными (ротавирус) причинами. Злокачественные новообразования различных локализаций также могут проявляться характерными для СПИД-индикаторных состояний симптомами; различия часто минимальны, окончательный результат устанавливается только при получении результата анализа на антитела к ВИЧ.
Лечение СПИДа
Необходимость стационарного лечения определяется состоянием пациента на момент осмотра, часто показана госпитализация в узкопрофильные учреждения (противотуберкулезные, онкологические и другие). Нередко требуется лечение в палатах интенсивной терапии и реанимации с последующей длительной реабилитацией. Диета ВИЧ-инфицированного с проявлениями СПИДа определяется ведущим клиническим синдромом и сопутствующими заболеваниями, например, хроническими гепатитами и сахарным диабетом. Длительность постельного режима зависит от продолжительности лихорадочного периода и скорости регресса неврологической симптоматики.
Этиотропные антиретровирусные препараты обеспечивают остановку естественного прогрессирования ВИЧ-инфекции за счет снижения количества вируса в крови, применяются преимущественно в пероральных формах. Для лечения оппортунистических инфекций используют антибактериальные (ко-тримоксазол, изониазид, ципрофлоксацин), противогрибковые (флуконазол, кетоконазол, амфотерицин В), противовирусные (ганцикловир, ацикловир) препараты. По показаниям назначают химио-, лучевую терапию, хирургические вмешательства. Симптоматическое лечение может включать жаропонижающие, дезинтоксикационные, вазопротекторные и другие средства.
Прогноз и профилактика
Прогноз при СПИДе зависит от своевременности диагностики ВИЧ-инфекции и оппортунистических заболеваний. Считается, что прием антиретровирусных препаратов предотвращает развитие системных форм. Туберкулез различной локализации является причиной смерти ВИЧ-положительных пациентов в 50% случаев, церебральный токсоплазмоз и пневмоцистоз легких – в 17%, ЦМВИ – в 15%, висцеральный кандидоз – в 13%. На долю других состояний приходятся меньшее число летальных исходов. Назначение антиретровирусной терапии показано больным в течение 2-х недель от начала лечения выявленной оппортунистической патологии за исключением туберкулеза.
Активно проводится разработка профилактических препаратов для предотвращения заражения ВИЧ-инфекцией (вакцин). Главная сложность их синтеза заключается в высокой скорости мутаций вируса. Неспецифическая профилактика предусматривает воздержание от незащищенных половых контактов и употребления наркотиков, политику моногамии и использование презервативов. Необходимо внедрение учебных программ, затрагивающих вопросы ВИЧ-инфекции, в образовательных учреждениях всех уровней, проведение массовых акций, распространение бюллетеней, листовок, видеороликов и клипов на телевидении, радио и в других средствах массовой информации.
Источник
