Цирроз печени лечение по синдромам
Оглавление
- Классификация
- Причины возникновения
- Первые признаки и степени цирроза у взрослых
- Симптомы цирроза печени
- Осложнения
- Диагностика
- Лечение цирроза печени
- Питание и диета при циррозе
- Преимущества проведения процедуры в МЕДСИ
Цирроз печени – серьезное хроническое заболевание. По статистике, в развитых странах оно является одной из шести ведущих причин смерти людей в возрасте от 35 до 60 лет. В США от него каждый год умирает около 50 000 человек. В России, где население вдвое меньше, смертность от цирроза сравнима с американскими показателями.*
Это заболевание представляет собой обширное поражение печени, при котором ткани органа гибнут и постепенно замещаются фиброзными (соединительными) волокнами. В процессе замещения структура органа радикально меняется. Нарушение нормального строения печени ведет к тому, что она уже не может выполнять свои функции. Это называют печеночной недостаточностью.
Классификация
Специалисты выделяют несколько разновидностей цирроза печени. По причинам, которые привели к развитию заболевания, можно определить следующие его варианты:
- Вирусный – его вызывают, например, гепатит C и различные инфекции желчных путей
- Токсический – вызванный употреблением алкоголя, некоторых медицинских препаратов, пищевых ядов и прочих веществ, оказывающих на организм токсическое воздействие
- Врожденный – представляет собой последствия некоторых заболеваний, которыми страдали родители пациента, например, гемохроматоза или тирозиноза
- Застойный – его происхождение связано с недостаточностью кровообращения
- Обменно-алиментарный – развивается из-за ожирения, а также при тяжелых формах сахарного диабета
Отдельно следует упомянуть группу циррозов печени неясной этиологии. Речь идет о тех случаях, когда не удается четко определить причину возникновения болезни.
Причины возникновения
Из сказанного выше видно, что возникновение и развитие цирроза печени обусловлено множеством причин. Чаще всего люди заболевают из-за злоупотребления алкоголем. На эту причину по разным оценкам приходится от 40-50 до 70-80% случаев.*
Следующий по распространенности фактор, влияющий на возникновение и развитие цирроза, – воздействие вирусов. В большинстве случаев это гепатит C, а также гепатит B.
Помимо этого, цирроз вызывают:
- Болезни желчных путей
- Различные интоксикации – например, химические или лекарственные
- Неправильное питание – в первую очередь, хронический дефицит витаминов и белков в рационе
Циррозы, вызванные наследственными заболеваниями, встречаются сравнительно редко. То же можно сказать про упоминавшуюся выше болезнь неясной этиологии, когда определить причины ее появления не удается.
Примерно у 50% больных проблемы с печенью вызваны комбинацией разных факторов. Например, врачи часто обнаруживают цирроз, вызванный одновременно неумеренным употреблением алкоголя и гепатитом B.
Основной пик заболеваемости приходится на возрастную группу старше 40 лет. Примерно 70-75% тех, кто страдает от цирроза печени, – мужчины.
Первые признаки и степени цирроза у взрослых
Первый признак того, что у человека не все в порядке с печенью – астеновегетативный синдром. При этом пациент постоянно чувствует себя усталым, хотя на это нет причин. Он ощущает слабость, становится раздражительным и резко реагирует на вполне невинные слова или поступки. У него часто болит голова.
Далее наблюдается т. н. диспептический комплекс синдромов. В его состав входят:
- Тошнота, которая порой перерастает в рвоту
- Отрыжка
- Чередование поносов и запоров
- Боли в животе, усиливающиеся при употреблении жареной, маринованной и жирной пищи, а также при употреблении алкоголя
- Нежелание есть, вплоть до полного отсутствия аппетита в течение длительного времени
- Тяжесть в желудке
- Вздутие живота
Все перечисленное может свидетельствовать и о других заболеваниях. Поэтому на данной стадии далеко не всегда удается четко диагностировать цирроз печени. Более того, примерно у 20% людей, страдавших от него, определить истинную причину проблемы удается только после смерти.
По степени тяжести различают три стадии болезни
- Начальная – симптомы либо вовсе не проявляются, либо минимальны
- Клиническая – симптомы ярко выражены, и врач при осмотре пациента наблюдает типичную картину заболевания
- Терминальная – обнаруживаются необратимые изменения, что ведет к смертельному исходу
Симптомы цирроза печени
Примерно у 60% пациентов симптомы цирроза печени проявляются довольно заметно. Конкретная картина во многом зависит от того, на какой стадии находится заболевание. Но есть признаки, которые встречаются особенно часто.
Начальная стадия в большинстве случаев не сопровождается биохимическими нарушениями. Но болезнь прогрессирует, и на втором этапе часто наблюдается т. н. геморрагический синдром.
Основные признаки геморрагического синдрома – это:
- Кровотечение из десен и носа
- У женщин – маточное кровотечение
- Гематомы (синяки) на теле, появляющиеся по непонятным причинам
- Желудочные и кишечные кровотечения
- Экхимозы – точечные подкожные кровоизлияния, которые выглядят как сыпь
При этом больной все чаще чувствует слабость. Раздражительность постепенно сменяется апатией и безразличием, появляются нарушения памяти и внимания. Возможны проблемы со сном: пациент ночью страдает от бессонницы, а днем ощущает сонливость. Со временем нарушается координация движений, больной испытывает проблемы с письмом, его речь становится все менее и менее разборчивой.
При обследовании пациента врач может визуально обнаружить следующие симптомы:
- Печень и селезенка увеличились в размерах
- На передней стенке брюшной полости имеются расширенные вены и сосудистые звездочки
- Кожа, слизистые оболочки и белки глаз пожелтели
Осложнения
Цирроз печени может привести к различным осложнениям. Это могут быть, например, кровотечение из варикозно-расширенных вен пищевода или пневмония, перитонит и прочие осложнения, вызванные инфекциями. Часто возникают следующие негативные последствия:
- Печеночная кома – расстройство функций центральной нервной системы, которое проявляется в резком уменьшении размеров печени, усиливающейся сонливости, нарушении ориентации, замедлении мыслительных процессов и, в конечном счете, в том, что пациент впадает в ступор, а затем в коматозное состояние
- Тромбоз в системе воротной вены – тромбы (свертки крови) препятствуют свободному кровотоку в печени, что влечет за собой смерть клеток
- Гепаторенальный синдром – ведет к нарушению функции почек, особенно часто возникает у тех, кто страдает от острой печеночной недостаточности или алкогольного цирроза печени
- Рак печени или гепатоцеллюлярная карцинома – образование быстро развивающейся злокачественной опухоли, которое зачастую связано с гепатитом C и гепатитом D
Цирроз печени и сам по себе является опасным заболеванием. Но при возникновении осложнений риск смертельного исхода существенно увеличивается. Так, при гепаторенальном синдроме, если не начать лечить его вовремя, смерть наступает через 10-14 суток после развития этого осложнения.
Диагностика
Специалисты рекомендуют обращаться к врачу-терапевту, как только вам покажется, что у вас имеются признаки цирроза печени. Врач направит пациента на лабораторные исследования. Когда у него на руках будут результаты анализов, он отправит больного к гастроэнтерологу либо сразу к врачу, специализирующемуся на болезнях печени – гепатологу. В некоторых случаях, например, если выявлены признаки печеночной энцефалопатии, потребуется посетить невролога. Также при постановке диагноза учитываются данные:
- Анамнеза
- Визуального осмотра
- Инструментальной диагностики
Основные лабораторные исследования, которые проводятся при подозрении на цирроз печени – это:
- Печеночный комплекс биохимических исследований – он показывает, насколько хорошо печень выполняет свои функции, и помогает выяснить, не нарушена ли ее деятельность
- Общий анализ крови – его делают потому, что признаками цирроза может быть уменьшение числа лейкоцитов и эритроцитов, а также заметное снижение уровня гемоглобина
- Коагулограмма – ее нужно сделать, чтобы выяснить, есть ли проблемы со свертываемостью крови
- Анализ кала на скрытую кровь помогает выявить скрытые кровотечения в желудке и/или кишечнике
- Серологические маркеры вирусных гепатитов используются для уточнения факторов, которые могли привести к развитию заболевания
- Исследование на альфа-фетопротеин крови нужно провести, если есть подозрение на рак печени
- Уровень креатинина, электролитов необходимо установить для определения почечной недостаточности
Лечение цирроза печени
Если у пациента диагностирован цирроз печени, лечение может вестись разными методами. Выбор конкретной тактики во многом определяется той стадией, на которой находится болезнь, и причинами, по которым она возникла. Также специалисты учитывают индивидуальные особенности больного. Однако вылечить уже сформировавшийся цирроз невозможно. Современная медицина позволяет лишь справиться с причинами, из-за которых он возник.
Радикальный метод лечения цирроза – трансплантация пораженного органа. К ней прибегают, если есть непосредственная угроза жизни пациента. Во всех прочих случаях используются медикаментозные методы. Как правило, пациенту при этом следует придерживаться строгой диеты, а при алкогольном циррозе нужно устранить поступление алкоголя в организм. Выбор лекарственных средств зависит от того, с какой разновидностью цирроза приходится иметь дело врачам. Например:
- При вирусном гепатите используются противовирусные средства, в частности, пегилированные интерфероны
- При билиарном циррозе, связанном с недостаточностью желчных кислот в кишечнике, применяют медикаменты, направленные на сужение желчевыводящих путей
- При аутоиммунном гепатите могут помочь препараты, которые подавляют иммунитет (иммуносупрессоры)
Питание и диета при циррозе
Диета при лечении цирроза имеет чрезвычайно важное значение. Правильное питание – это и отличный вариант профилактики заболевания, и способ устранения причин, которые привели к его возникновению. Если осложнений нет, пациенту назначают полноценную высококалорийную диету. Она обязательно содержит белки, жиры и углеводы. Однако из рациона необходимо исключить все, что раздражает органы пищеварения. В первую очередь, это:
- Алкоголь
- Химические добавки
- Консерванты
При циррозе нужно отказаться от употребления продуктов, которые являются:
- Острыми
- Кислыми
- Пряными
- Чересчур солеными
Диету должен назначать специалист, который учитывает:
- Пищевые привычки пациента
- Индивидуальную переносимость продуктов
- Уже имеющиеся у него заболевания органов пищеварения
Рацион модифицируется, если есть какие-либо осложнения цирроза либо другие болезни.
Чтобы нормализовать процессы обмена веществ в клетках печени, врач может назначить витаминный комплекс. Что касается любых лекарственных средств, то применять их необходимо осторожно. Стоит пить только те таблетки, которые прописаны специалистами и к применению которых имеются четкие и однозначные показания.
Преимущества проведения процедуры в МЕДСИ
Лечение цирроза печени – важное направление деятельности клиники МЕДСИ. Мы используем эффективные современные методики, чтобы устранить причины, повлиявшие на возникновение этого заболевания, и сделать повседневную жизнь пациента более комфортной. В нашей клинике работает команда врачей международного уровня. Она комплексно подходит к решению каждой конкретной проблемы. Любому пациенту гарантируется индивидуальный подход: врач подбирает план обследований, который основывается на генетических факторах, факторах риска, сопутствующих патологиях, принимаемых препаратах.
Общение с врачами начинается с диагностики. Опытные специалисты, в распоряжении которых есть необходимое лабораторное оборудование, выполнят анализы и изучат их результаты. Быстрая и точная постановка диагноза обеспечивается благодаря наличию диагностического оборудования последнего поколения: магнитно-резонансного томографа, компьютерного томографа, видеоколоноскопа и т. д.
Специалисты нашей клиникииспользуют ультрасовременные методики – хирургию быстрого пути и малоинвазивное лечение. Мы располагаем операционными, оснащенными необходимым современным оборудованием. Также у нас есть:
- Отделение реанимации и интенсивной терапии
- Комфортный стационар с 3-разовым питанием, круглосуточным медицинским мониторингом, одно- и двухместными палатами класса «Люкс», туалетными и душевыми комнатами
Не забывайте: цирроз – чрезвычайно опасное заболевание, и чем раньше мы приступим к лечению, тем больше вероятность того, что угрозу для организма удастся в значительной степени уменьшить. Сотрудники клиники МЕДСИ готовы ответить на ваши вопросы и предоставить необходимые консультации.
Записаться на консультацию к специалисту можно круглосуточно. Звоните нам по телефону +7 (495) 7-800-500.
* Садовникова И. И. Циррозы печени. Вопросы этиологии, патогенеза, клиники, диагностики, лечения / Приложение РМЖ «Болезни Органов Пищеварения» №2 от 04.11.2003
Источник
Каждый из показателей оценивают в баллах (1,2 или 3). Интерпретация осуществляется по следующим критериям:
Асцит — это скопление жидкости в брюшной полости, которое, как правило, проявляется чувством вздутия, тяжести, полноты, иногда распиранием в животе. Визуально может определяться увеличение живота. Достаточно просто диагностируется при УЗИ и КТ органов брюшной полости.
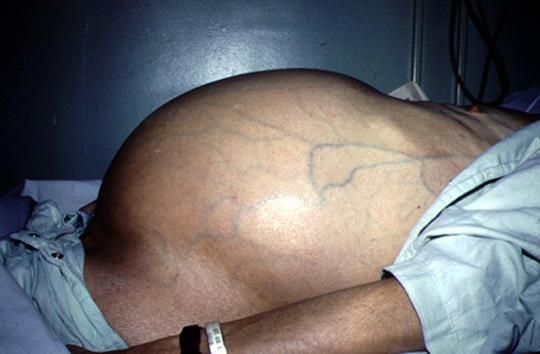
Средний и большой асцит (белее 4 л жидкости) проявляется увеличением массы тела на 5-6 кг. Первично диагностированный асцит требует выполнения пункции брюшной полости для исследования жидкости на микрофлору, определения уровня pH, микроскопического, цитологического и серологического анализа.
Спонтанный бактериальный перитонит (СБП) — осложнение асцита,возникающего при ЦП, которое проявляется в большинстве случаев положительными перитонельными синдромами и лихорадкой. При таком осложнении часто не удаётся выявить первичный инфекционный очаг.
Предполагается, что в развитии СБП важную роль играет условно-патогенная микробная флора кишечника: при возникновении лимфостаза (отёка конечностей) условно-патогенные кишечные бактерии проникают в брюшную полость и активизируются. Из асцитической жидкости чаще высевается кишечная палочка и другие грамотрицательные кишечные микроорганизмы, реже — стрептококки и пневмококки.
Энцефалопатия — осложнение, возникающее из-за печёночной депрессии в результате печёночно-клеточной и портально-печёночной недостаточности. Оба вида энцефалопатии требуют дифференциальной диагностики с передозировками лекарственных средств (в частности, седативных и наркотических средств), острыми цереброваскулярными заболеваниями (включая субдуральную гематому) и острым отравлением алкоголем с определением уровня этилового спирта в крови.
Гепаторенальный синдром — тяжёлая функциональная острая почечная недостаточность у пациентов, имеющих выраженную печёночную недостаточность, которая возникает в результате острого или хронического заболевания печени, чаще всего цирроза.
Диагностика гепаторенального синдрома основана на критериях International Ascites Club (1996 год). К большим критериям относятся:
- хроническое или острое заболевание печени с печёночной недостаточностью и портальной гипертензией;
- низкая клубочковая фильтрация — креатинин сыворотки более 225 мкмоль/л или скорость клубочковой фильтрации менее 40 мл/мин в течении суток при отсутствии противоотёчной терапии;
- отсутствие шока, текущей бактериальной инфекции мочевыводящих путей или нефротоксической терапии;
- отсутствие стойкого улучшения почечной функции при прекращении противоотёчной терапии диуретиками и в/в введении 1,5 л жидкости;
- протеинурия (> 500 мг/сутки) и отсутствие признаков обструкции мочевыводящих путей или заболеваний почек по данным УЗИ.
К методам диагностики ЦП относятся сбор анамнеза, лабораторные и инструментальные исследования, а также проводится дифференциальная диагностика.
Сбор анамнеза
При расспросе пациента уделяется особое внимание наличию в прошлом желтухи, зуда, острых, хронических или наследственных заболеваний печени, употреблению наркотиков, алкоголя, переливаниям препаратов крови и т. д.
Лабораторные исследования
Клинический анализ крови необходим для определения состояния клеток печени. У людей ЦП отмечается тромбоцитопения и тенденция к снижению количества лейкоцитов и нейтрофилов в крови при гиперспленизме. СОЭ часто увеличена. Анемия любой степени тяжести может свидетельствовать о недавно перенесённом кровотечении.
Биохимический анализ крови зависит от причины и выраженности цирроза. При подозрении на заболевание в сыворотке крови определяют уровень активности аминотрансфераз (АЛТ, АСТ), общего и прямого билирубина. Для оценки белково-синтетической функции печени используют протромбиновый индекс, устанавливают количество аммиака и уровень АФП и другое.
Специфические лабораторные тесты для установления причины цирроза предполагают определение наличия аутоантител и проводение серологической диагностики гепатотропных вирусов (HBsAg, HBeAg, Anti-HBc, anti-HCV).
При функциональном обследовании у 80-90% пациентов выявляется повышенная активность аминотрансфераз (обычно в 2-6 раз больше нормы), при аутоиммунных поражениях печени показатели могут быть выше.
Важное значение имеют гамма-глобулин сыворотки (повышен у 90% пациентов с ЦП), сулемовая проба (положительна у 85% пациентов), уровень билирубина (повышен в 2-5 раз у 80-90% пациентов) и содержание аммиака (увеличено у 80-85% людей с ЦП).
Сывороточные маркеры фиброза пока не позволяют точно определить стадию фиброза. Однако Французскими учёными был изобретён тест «ФиброМакс» – метод неинвазивной (без биопсии) структурной оценки состояния ткани печени. Он состоит из нескольких лабораторных исследований, результаты которых используются для расчёта пяти основных показателей состояния ткани печени:
- стадия фиброза по шкале METAVIR (Fibro test);
- степень некровоспалительной реакции (Acti test);
- степень стеатоза и жирового перерождения ткани печени (Steato test);
- диагностика неалкогольного стеатогепатита (Nash test);
- диагностика алкогольного повреждения печени с определением его активности (Ash test).
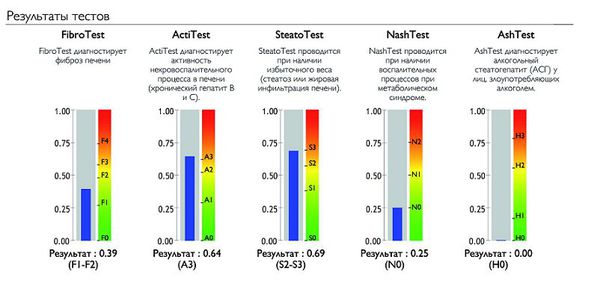
«ФиброМакс» является альтернативой биопсии печени. Он позволяет комплексно оценить изменения, вызванные заболеванием печени.[9][10][11]
Инструментальная диагностика
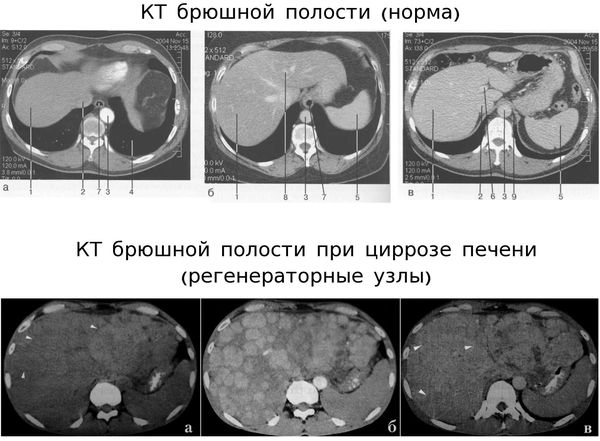
Ультразвуковое исследование органов брюшной полости (УЗИ) — высокоинформативный метод диагностики ЦП, который позволяет поставить предварительный диагноз. С его помощью можно выявить увеличение плотности печени, узловатую деформацию контуров, расширение внутрипечёночных ветвей воротной и селезёночной вен, а также размеры селезёнки. При высокоактивном ЦП с помощью УЗИ и УЗДГ выявляются чёткие изменения у 80% обследованных, при малоактивных формах ЦП — у 40-60%.
Компьютерная томография (КТ) по диагностической информативности превосходит УЗИ, поэтому она обязательно проводится в сомнительных случаях и при подозрении на онкологические заболевания.

Магнитно-резонансная томография (МРТ) не обладает преимуществами по сравнению с КТ, но такую разновидность МРТ, как магнитно-резонансная холецистопанкреатография, необходимо проводить людям с первичным билиарным циррозом.
УЗДГ (допплерографию) проводят преимущественно для диагностики и оценки выраженности портальной гипертензии.
УЗ-эластография (эластометрия) представляет неинвазивное определение эластичности печени, взаимосвязанное со стадией фиброза по шкале METAVIR.
Видиоэзофагогастродуоденосскопия (ВЭГДС) в 60-70% случаев позволяет выявить узловое расширение вен пищевода (иногда вен кардиального отдела желудка), а в 15-20% — признаки разных стадий язвенной болезни.
Биопсия печени — это морфологическое инвазивное исследование, обладающее высокой информативностью и специфичностью. Оно является золотым стандартом в диагностике ЦП и других заболеваний печени.[17]
Дифференциальная диагностика
Дифференциальная диагностика ЦП проводится с нецирротическими причинами увеличения печени, асцита, портальной гипертензии и энцефалопатии.
При высокоактивных формах ЦП важно дифференцировать заболевание от острого (вирусного, алкогольного или лекарственного) гепатита. Для этого широко используются маркеры вирусов гепатита, ПЦР и иммунология.
Так же дифференциальную диагностику цирроза печени проводят с:
- обструкцией желчевыводящих путей;
- токсическими воздействиями различных веществ, тяжёлых металлов и лекарств;
- аутоиммунным гепатитом;
- первичным и вторичным билиарным циррозом;
- первичным склерозирующим холангитом;
- опухолью или метестазами в печени;
- неалкогольной жировой болезнью печени;
- врождённые патологии (наследованный гемохроматоз, болезнь Вильсона — Коновалова, недостаточность альфа 1 антитрипсина).
Для диагностики, профилактики и поиска оптимального лечения прибегают к помощи дополнительных специалистов: офтальмолога, кардиолога, психиатра, генетика и трансплантолга (для определения возможности и необходимости пересадки печени).[12][13][14]
Диета
Лечебные мероприятия начинаются с рациональной диеты. Она должна быть высококалорийной и высокобелковой (за исключением тяжёлых форм печёночной энцефалопатии), при асците — низкосолевой, с потреблением белка в определённом количестве (из расчёта на 1,5 г/кг массы тела и до 40 ккал/кг в день).
В качестве нутритивной поддержки рекомендуется дополнительные приёмы пищи в виде энтерального питания смесями, обогащёнными пищевыми волокнами, с низким содержанием ароматических аминокислот.
Этиотропное лечение
Этиотропная терапия предполагает лечение основного заболевания, на фоне которого развился цирроз:
- при вирусных гепатитах — противовирусная терапия аналогами нуклеозидов;
- при алкогольном стеатогепатите — исключение приёма алкоголя;
- при лекарственных стеатогепатитах в результате одновременного назначения множества лекарств — ограничение гепатотоксичных и нефротоксичных лекарственных препаратов с сохранением лекарства только по жизненным показаниям;
- при гемохроматозе — отмена препаратов железа.
Патогенетическая терапия
Лечение проводится в зависимости от механизмов развития ЦП, лечения обострений и наличия у пациента хронических заболеваний.
У пациентов с алкогольным циррозом печени (АЦП) возникает дефицит витаминов группы В. Поэтому в этих случаях необходимо принимать 100 мг тиамина, 30 мг пиридоксина и 1 мг фолиевой кислоты в сутки. Для восстановления нарушенной структуры мембран гепатитов используют эссенциальные фосфолипиды, разведённые с кровью пациента по 10 мл на 500 мг в сутки в течение не более 14 дней. Также можно использовать препараты селимарина («Силибинин», «Легалон») и адеметионина («Гептор», «Гептрал») по 800 мг в сутки в/в струйно, метионин и липовую кислоту.
При стойком холестазе и нехватке жирорастворимых витаминов в отсутствии признаков острой печёночной недостаточности в/в водят ретинол (витамин А), эргокальциферол (витамин D), токоферол (витамин Е), викасол (витамин К) и препараты кальция. Для купирования холестаза, развившегося на фоне АЦП, часто назначают препараты урсодезоксихолевой кислоты («Урсосан», «Урсофальк», «Урдокса», «Урсо 100»).
При аутоиммунном гепатите (АИГ) показана иммуносупрессивная и противовоспалительная терапия глюкокортикостероидами (преднизолон, метилпреднизолон). Приём азатиоприна позволяет снизить дозировку глюкокортикостеройдов. Вместо азатиоприна могут быть использованы 6-меркаптопурин, циклоспорин А, циклофосфамид, микофенолата мофетил.
| Суточная доза препаратов | |
|---|---|
| Преднизолон: 60 мг — 1-я неделя; 40 мг — 2-я неделя; 30 мг — 3-я и 4-я неделя; 20 мг — поддерживающая дозировка. | Преднизолон: 30 мг — 1-я неделя; 20 мг — 2-я неделя; 15 мг — 3-я и 4-я неделя; 10 мг — поддерживающая дозировка. Азатиоприн: 50 мг — постоянно. |
Источник
