D21 код по мкб
МКБ-10: D21.0 Доброкачественное новообразование соединительной и других мягких тканей головы, лица и шеи; D21.1 Доброкачественное новообразование соединительной и других мягких тканей верхней конечности, включая область плечевого пояса; D21.9 Доброкачественное новообразование соединительной и других мягких тканей неуточненной локализации …
 МКБ 10: Пункт D21 Другие доброкачественные новообразования соединительной и других мягких тканей
МКБ 10: Пункт D21 Другие доброкачественные новообразования соединительной и других мягких тканей
Состав пункта
- D21.0 Доброкачественное новообразование соединительной и других мягких тканей головы, лица и шеи
- D21.1 Доброкачественное новообразование соединительной и других мягких тканей верхней конечности, включая область плечевого пояса
- D21.9 Доброкачественное новообразование соединительной и других мягких тканей неуточненной локализации
- D21.2 Доброкачественное новообразование соединительной и других мягких тканей нижней конечности, включая тазобедренную область
- D21.3 Доброкачественное новообразование соединительной и других мягких тканей грудной клетки
- D21.4 Доброкачественное новообразование соединительной и других мягких тканей живота
- D21.5 Доброкачественное новообразование соединительной и других мягких тканей таза
- D21.6 Доброкачественное новообразование соединительной и других мягких тканей туловища неуточненной части
Материалы по лечению заболевания в системе Консилиум
- Клинические рекомендации
- Памятки для пациентов: готовые материалы, чтобы распечатать
- Критерии качества лечения
- Справочники: полезные в повседневной работе документы (шкалы, таблицы, алгоритмы и т.д.).
- Стандарты: материалы для подготовки к проверкам и экспертизам.
Забрать материалы
D21 Другие доброкачественные новообразования соединительной и других мягких тканей входит в:
Класс II. C00-D48 Новообразования
Группы новообразований
- C00-C75 Злокачественные новообразования уточненных локализаций, которые обозначены как первичные или предположительно первичные, кроме новообразований лимфоидной, кроветворной и родственных им тканей
- C76-C80 Злокачественные новообразования неточно обозначенные, вторичные и неуточненных локализаций
- C81-C96 Злокачественные новообразования лимфоидной, кроветворной и родственных им тканей, которые обозначены как первичные или предположительно первичные
- C97-C97 Злокачественные новообразования самостоятельных (первичных) множественных локализаций
- D00-D09 In situ новообразования
- D10-D36 Доброкачественные новообразования
- D37-D48 Новообразования неопределенного или неизвестного характера
Примечания
1. Рубрики C76-C80 включают злокачественные новообразования с неточно обозначенной первичной локализацией или те, которые определены как “диссеминированные”, “рассеянные” или “распространенные” без указаний на первичную локализацию. В обоих случаях первичная локализация рассматривается как неизвестная.
2. К классу II отнесены как новообразования независимо от наличия/отсутствия у них функциональной активности. Если необходимо уточнить функциональную активность, ассоциирующуюся с тем или иным новообразованием, можно использовать добавочный код из класса IV. Например, катехоламинпродуцирующая злокачественная феохромоцитома надпочечников кодируется рубрикой C74 с добавочным кодом E27.5.
3. Имеется ряд больших морфологических (гистологических) групп злокачественных новообразований: карциномы, включая плоскоклеточные и аденокарциномы; саркомы; другие опухоли мягких тканей, включая мезотелиомы; лимфомы (Ходжкина и неходжкинские); лейкоз; другие уточненные и специфические по локализации типы; неуточненные раки. Термин “рак” является общим и может использоваться для любой из вышеуказанных групп, хотя он редко употребляется по отношению к злокачественным новообразованиям лимфоидной, кроветворной и родственных им тканей. Термин “карцинома” иногда неверно используется как синоним термина “рак”. В классе II новообразования классифицируются преимущественно по локализации внутри широких группировок, составленных на основе характера течения. В исключительных случаях морфология указывается в названиях рубрик и подрубрик.
4. Необходимо обратить внимание на особое использование в классе II подрубрики со знаком .8. Там, где необходимо выделить подрубрику для группы “другие”, обычно используют подрубрику .7.
5. Рубрики C00-C75 классифицируют первичные злокачественные новообразования в соответствии с местом их возникновения. Многие трехзначные рубрики далее подразделяются на подрубрики в соответствии с различными частями рассматриваемых органов. Новообразование, которое захватывает две или более смежные локализации внутри трехзначной рубрики и место возникновения которого не может быть определено, следует классифицировать подрубрикой с четвертым знаком .8 (поражение, выходящее за пределы одной и более вышеуказанных локализаций), если такая комбинация специально не индексируется в других рубриках. Например, карцинома пищевода и желудка обозначается кодом C16.0 (кардия), в то время как карциному кончика и нижней поверхности языка необходимо кодировать подрубрикой C02.8. С другой стороны, карциному кончика языка с вовлечением нижней его поверхности следует кодировать в подрубрике C02.1, так как место возникновения (в данном случае кончик языка) известно. Понятие “поражение, выходящее за пределы одной и более вышеуказанных локализаций” подразумевает, что вовлеченные области являются смежными. Последовательность нумерации подрубрик часто соответствует анатомическому соседству локализаций, и кодировщик может быть вынужден обратиться к анатомическим справочникам, чтобы определить топографическую взаимосвязь.
Иногда новообразование выходит за пределы локализаций, обозначенных трехзначными рубриками внутри одной системы органов. Для кодирования таких случаев предназначены следующие подрубрики:
- C02.8 Поражение языка, выходящее за пределы одной и более вышеуказанных локализаций
- C08.8 Поражение больших слюнных желез, выходящее за пределы одной и более вышеуказанных локализаций
- C14.8 Поражение губ, полости рта и глотки, выходящее за пределы одной и более вышеуказанных локализаций
- C21.8 Поражение прямой кишки, заднего прохода [ануса] и анального канала, выходящее за пределы одной и более вышеуказанных локализаций
- C24.8 Поражение желчных путей, выходящее за пределы одной и более вышеуказанных локализаций
- C26.8 Поражение органов пищеварения, выходящее за пределы одной и более вышеуказанных локализаций
- C39.8 Поражение органов дыхания и внутригрудных органов, выходящее за пределы одной и более вышеуказанных локализаций
- C41.8 Поражение костей и суставных хрящей, выходящее за пределы одной и более вышеуказанных локализаций
- C49.8 Поражение соединительной и мягких тканей, выходящее за пределы одной и более вышеуказанных локализаций
- C57.8 Поражение женских половых органов, выходящее за пределы одной и более вышеуказанных локализаций
- C63.8 Поражение мужских половых органов, выходящее за пределы одной и более вышеуказанных локализаций
- C68.8 Поражение мочевых органов, выходящее за пределы одной и более вышеуказанных локализаций
- C72.8 Поражение головного мозга и других отделов центральной нервной системы, выходящее за пределы одной и более вышеуказанных локализаций
6. Злокачественные новообразования эктопической ткани следует кодировать в соответствии с упомянутой локализацией, например, эктопическое злокачественное новообразование поджелудочной железы должно кодироваться как относящееся к поджелудочной железе неуточненное (C25.9).
7. Для некоторых морфологических типов класс II предоставляет довольно узкую топографическую классификацию или вовсе не дает таковой. Топографические коды Международной классификации болезней в онкологии (МКБ-0) используются для всех новообразований по существу с помощью тех же трех- и четырехзначных рубрик, которые используются в классе II для злокачественных новообразований (C00-C77, C80), тем самым обеспечивая большую точность локализации для других новообразований [злокачественных вторичных (метастатических), доброкачественных, in situ, неопределенного или неизвестного характера]. Таким образом, учреждениям, заинтересованным в определении локализации и морфологии опухолей, следует пользоваться МКБ-0.
Открыть другие классы
Блок D10-D36 Доброкачественные новообразования
- D10 Доброкачественное новообразование рта и глотки
- D11 Доброкачественное новообразование больших слюнных желез
- D12 Доброкачественное новообразование ободочной кишки, прямой кишки, заднего прохода [ануса] и анального канала
- D13 Доброкачественное новообразование других и неточно обозначенных органов пищеварения
- D14 Доброкачественное новообразование среднего уха и органов дыхания
- D15 Доброкачественное новообразование других и неуточненных органов грудной клетки
- D16 Доброкачественное новообразование костей и суставных хрящей
- D17 Доброкачественное новообразование жировой ткани
- D18 Гемангиома и лимфангиома любой локализации
- D19 Доброкачественное новообразование мезотелиальной ткани
- D20 Доброкачественное новообразование мягких тканей забрюшинного пространства и брюшины
- D21 Другие доброкачественные новообразования соединительной и других мягких тканей
- D22 Меланоформный невус
- D23 Другие доброкачественные новообразования кожи
- D25 Лейомиома матки
- D26 Другие доброкачественные новообразования матки
- D28 Доброкачественное новообразование других и неуточненных женских половых органов
- D29 Доброкачественное новообразование мужских половых органов
- D30 Доброкачественное новообразование мочевых органов
- D31 Доброкачественное новообразование глаза и его придаточного аппарата
- D32 Доброкачественное новообразование мозговых оболочек
- D33 Доброкачественное новообразование головного мозга и других отделов центральной нервной системы
- D35 Доброкачественное новообразование других и неуточненных эндокринных желез
- D36 Доброкачественное новообразование других и неуточненных локализаций
Все блоки
Материал проверен экспертами Актион Медицина
Источник
Что это такое, в чем отличия и почему используются при оформлении заключений.
Введение.
В заключениях лаборатории UNIM Вы можете увидеть два кода заболеваний МКБ (ICD-10) или ICD-O.
Они расположены в каждом заключении компании после формулировки патологоанатомического заключения.
В этой методичке мы постарались ответить на часто возникающие вопросы по поводу ICD O-3 (International Classification of Diseases for Oncology), расшифровать значение указываемых показателей и пояснить разницу между видами классификаций МКБ (ICD-10) или ICD-O.
Пример заключения с указанием кодов классификации заболеваний:
1. Что такое ICD O-3?
(International Classification of Diseases for Oncology)
– Международная классификация заболеваний в онкологии, используемая для кодирования локализации (Топографический код) и гистологии (Морфологический код) опухолей.
– На основании соглашения с CAP (College of American Pathologists) морфологический код ICD-O является составной частью классификации SNOMED (Systematized Nomenclature of Medicine).
– На данный момент используется 3-е издание ICD-O. В частности, топографические коды соответствуют топографическим кодам опухолей из классификации ICD-10 (II Раздел “Опухоли”), тем временем как морфологические коды были пересмотрены, а также дополнены (были введены новые коды для лимфом, опухолей ЦНС и ЖКТ).
– Номенклатура, используемая в ICD-O соответствует номенклатуре опухолей используемой в ВОЗовских классификациях опухолей (WHO “Blue Book” series).
– ICD-O является двоичной системой кодирования (топография и морфология).
– Полная кодировка опухоли в ICD-O включает 10ти значный код: 4х значный Топографический код [Таб.1] + 4ти значный Морфологический код + 1 знак поведения опухоли (злокачественный потенциал) + 1 знак уровня дифференцировки (для злокачественных опухолей) [Таб.2].
Формат ICD-O- Топографический код.
Топографический код – соответствует локализации опухоли и использует 3-x или 4-x значные коды соответствующие кодам ICD-10 (2 Раздел “Опухоли”).
Топографический код начинается с C00.0 и заканчивается C80.9
Формат ICD-O- Морфологический код.
– Морфологический код начинается с 8000/0 и заканчивается 9992/3.
– Первые 4 цифры соответствуют определенному гистологическому типу.
– Пятая цифра, после знака слэш (/), соответствует поведению (злокачественному потенциалу) опухоли: доброкачественная, in situ, злокачественная, с неопределенным злокачественным потенциалом.
– Шестая цифра, стоящая отдельно, соответствует грэйдингу (уровню дифференцировки) злокачественной опухоли.
2. Различия ICD-O и ICD-10.
– Во 2 разделе ICD-10 (Опухоли) топографический код отображает также поведение (злокачественный потенциал) опухоли.
– Во 2 разделе ICD-10 (Опухоли) кодировка разбита на 5 категорий: доброкачественные, in situ, злокачественные, вторичные/метастазы, с неопределенным злокачественным потенциалом. Таким образом для каждой локализации существуют кодировки, соответствующие вышеперечисленным категориям.
– В отличии от ICD-10, в ICD-O существует лишь один перечень четырехзначных кодов для топографии, например, C34.9 для легкого, и этот код соответствует всем 5 категориям опухолей данной локализации.
– В ICD-O уровень злокачественности является составляющей частью морфологического кода.
– Также, в отличии от ICD-10, в ICD-O морфологический код определяет гистологический тип опухоли. Например, аденокарцинома легкого будет кодироваться C34.9, 8140/3, а плоскоклеточный рак легкого соответственно C34.9, 8070/3.
3. Категории ICD-10 не используемые в ICD-О
4. Более детальное описание и инструкции по использованию ICD-О, а также ICD-10 можно получить по ссылкам:
– https://apps.who.int/iris/bitstream/handle/10665/96612/9789241548496_eng.pdf;jsessionid=36D3F27ED151F44664405ED3D5A7860C?sequence=1
– https://www.iacr.com.fr/index.php?option=com_content&view=category&layout=blog&id=100&Itemid=577
– https://icd.who.int/browse10/2016/en
5. Контакты
Если у Вас возникли вопросы или желание получить уточнения,
Обращайтесь к Ирине Прянишниковой
Руководителю по развитию и сопровождению клиентов
По адресу lab@unim.su
Источник
Связанные заболевания и их лечение
Описания заболеваний
Содержание
- Описание
- Дополнительные факты
- Причины
- Симптомы
- Диагностика
- Лечение
- Профилактика
- Прогноз
Названия
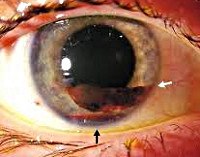
H21,0 Гифема.
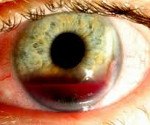
H21.0 Гифема
Описание
Гифема. Это патологическое состояние органа зрения, при котором определяется кровь в передней камере глаз. Клиническими проявлениями являются «туман» или «пелена» перед глазами, снижение остроты зрения, фотофобия. Диагностика гифемы основывается на проведении осмотра передних отделов глаза, биомикроскопии, гониоскопии, визометрии, тонометрии, ультразвукового В-сканирования. В зависимости от стадии заболевания показано комбинированное консервативное лечение кортикостероидам и мидриатиками. Оперативное вмешательство при гифеме сводится к промыванию передней камеры глаза и проведению трабекулэктомии.
Дополнительные факты
Гифема представляет собой скопление крови и кровяных сгустков в передней камере глаза в результате травмы, разрыва новообразованных сосудов или на фоне гематологических заболеваний. Травматическое происхождение заболевания у представителей мужского пола встречается в три раза чаще, чем у женского. Другие этиологические варианты распространены в офтальмологии в равном соотношении. Пациенты после 40 лет более склонны к развитию гифемы. У младенцев патология развивается очень редко на фоне синдрома «тряски» или врожденных заболеваний крови. Для заболевания характерно осложненное течение со склонностью к прогрессированию. При отсутствии адекватного лечения гифема приводит к полной слепоте. Более чем в 35% случаев отмечаются рецидивы на 2-5 день.

H21.0 Гифема
Причины
Ключевую роль в развитии гифемы отводят травматическим повреждениям глазного яблока. При проникающем ранении происходит разрыв оболочек и повреждение сосудов, что приводит к кровоизлиянию в переднюю камеру глаза. Непроникающие ранения вследствие тупой травмы сопровождаются повышением внутриглазного давления. Резкое нарастание ВГД провоцирует разрыв кровеносных сосудов и внутренних оболочек глазного яблока. Наиболее часто возникает повреждение радужки, цилиарного тела и хориоидеи. Геморрагии могут развиваться в ходе оперативного вмешательства во время полостной или лазерной операции. Этиологическим фактором выступает повреждение сосудистых сплетений радужной оболочки или ресничного тела. Причиной кровоизлияния в послеоперационном периоде является нестабильность гемодинамики и тромба.
В ряде случаев гифема является следствием разрыва новообразованных сосудов глазного яблока. Низкая степень дифференциации приводит к формированию тонкой и хрупкой сосудистой стенки, которая неустойчива к повышению внутриглазного или системного артериального давления. Процесс неоваскуляризации характерен для сахарного диабета в стадии декомпенсации, злокачественной хориоидальной меланомы, рубеоза радужки, псевдоглиомы и тромбоза центральной вены сетчатки. Кровоизлияниям в переднюю камеру глаза наиболее подвержены пациенты с онкогематологическими заболеваниями в анамнезе (гемофилия, серповидно-клеточная анемия, тромбоцитопеническая пурпура, васкулит, острый или хронический лейкоз).
Симптомы
Клиническая картина гифемы зависит от объема крови в передней камере глаза. При микрогифеме заболевание носит латентное течение. Иногда пациенты отмечают незначительный дискомфорт, гиперемия не характерна. Для первой стадии свойственно появление «тумана» перед глазами. Больные могут наблюдать узкую полоску красно-коричневого цвета при самостоятельном осмотре. При травматическом происхождении возможно развитие фотофобии и болевого синдрома. На второй и третьей стадии нарастают клинические проявления: уровень крови заметен на расстоянии, появляется пелена перед глазами, зрение снижается незначительно. Присоединяется неврологическая симптоматика: «мушки» перед глазами, головная боль, головокружение. Тотальная, или «черная», гифема сопровождается полной потерей зрения. У ряда пациентов сохраняется только световосприятие. Даже после проведенного лечения в роговице определяется следовое количество форменных элементов, что изменяет ее окраску и отрицательно влияет на зрительные функции.
Диагностика
Диагностика гифемы основывается на данных анамнеза, объективного осмотра, результатов проведенной биомикроскопии глаза, гониоскопии, визометрии, тонометрии, ультразвукового В-сканирования. В анамнезе у большинства пациентов наблюдается травматическое повреждение глазного яблока, оперативные вмешательства, заболевания крови или патологии глаз, сопровождающиеся усилением процессов ангиогенеза. При объективном осмотре микрогифема не определяется. Для ее верификации необходимо провести микроскопию внутриглазной жидкости, в которой будут определяться следы форменных элементов крови. На I стадии заболевания передняя камера глаза заполнена кровью на 1/3; при II – на 1/2; при III – на 3/4. IV стадия характеризуется заполнением всего объема передней камеры геморрагической жидкостью красно-коричневого цвета.
Методом биомикроскопии с использованием щелевой лампы определяется пул циркулирующих эритроцитов в жидкости передней камеры глаза или цельная кровь. Выявляются другие органические изменения в результате травмы (субконъюнктивальные кровоизлияния, факодонез, разрыв сфинктера радужки, инородные тела глаза ). Ультразвуковое В-сканирование позволяет визуализировать признаки травматического повреждения даже при тотальной гифеме и определить источник кровотечения.
Исследование передней камеры глаза методом гониоскопии проводится не ранее чем через 21 день после купирования гифемы. Данное исследование необходимо в качестве скрининга для раннего выявления осложнений (передних синехий, рецессии угла). Визометрия показана для мониторинга функции зрения после проведенного лечения. На I, II стадии и при микрогифеме острота зрения измеряется после окончания курса терапии, на III, IV стадии – 1 раз в месяц. Методом тонометрии определяется уровень ВГД, который повышается при развитии глаукомы. Всем пациентам рекомендовано проведение общего анализа крови (ОАК) и коагулограммы для исключения гифемы на фоне гематологических заболеваний.
Лечение
Микрогифема не требует специального лечения. Консервативная терапия на I, II стадии заболевания предполагает местное применение капель кортикостероидов (преднизолон) и мидриатиков (атропин). Угнетая процессы фибринолиза, кортикостероиды профилактируют развитие рецидивов. Антифибринолитической активностью обладает аминокапроновая кислота, которая используется системно. Атропин предотвращает образование передних синехий, снижает проявления фотофобии, уменьшает выраженность спазма аккомодации. При повышении ВГД рекомендован пероральный прием ингибиторов карбоангидразы (ацетазоламид, дорзоламид).
Хирургическое лечение гифемы проводится на III, IV стадии заболевания. Для промывания передней камеры глаза выполняются два параллельных друг другу парацентеза. В одно из отверстий вливают сбалансированный кристаллоидный раствор, через второе удаляется кровь и образовавшиеся кровяные сгустки. Проведение трабекулэктомии улучшает отток крови, приводит к снижению ВГД и ликвидирует зрачковый блок. Облитерация послеоперационной фистулы происходит самостоятельно.
Лечение пациентов с серповидно-клеточной анемией в анамнезе исключает использование ингибиторов карбоангидразы. Препараты данной группы снижают парциальное давление кислорода в жидкости передней камеры, что ведет к деформации эритроцитов. Деформированные форменные элементы приводят к блокаде путей оттока внутриглазной жидкости, что провоцирует повышение ВГД.
Лечение гифемы в большинстве случаев проводится амбулаторно. Стационарному лечению подлежит группа больных с высокими значениями ВГД, не поддающимися медикаментозной коррекции, пациенты с патологиями крови и в возрасте до 3 лет. Рекомендован постельный режим с максимально возможным ограничением двигательной активности. В постели следует лежать с приподнятым на 40-50 градусов изголовьем. На протяжении дня необходимо носить защитный щиток на пораженном глазу.
Профилактика
Специфических мер по профилактике гифемы не разработано. Пациентам с отягощенным анамнезом по заболеваниям крови необходимо проводить своевременный мониторинг гематологических показателей. Диспансерному наблюдению у офтальмолога 2 раза в год подлежат все больные с сахарным диабетом и артериальной гипертензией. Лица с онкологическими заболеваниями глаз подлежат детальному обследованию у офтальмоонколога 1 раз в 3 месяца.
Прогноз
Своевременное лечение обеспечивает благоприятный прогноз для жизни и работоспособности. Тотальное снижение остроты зрения с дальнейшей инвалидизацией возможно у пациентов на III, IV стадии при неадекватном или отсроченном оперативном вмешательстве.
Источник
