Демпинг синдром после резекции желудка по бильрот 1

Демпинг-синдром – это патологическое состояние, развивающееся после резекции желудка вследствие нарушения нейрогуморальной регуляции деятельности пищеварительной системы. Течение демпинг-синдрома характеризуется вегетативными кризами с приступами головокружения, потливости, сердцебиения, слабости, развитием диспепсических явлений, обморочных состояний. Диагностика основывается на данных анамнеза, объективного обследования, рентгенологического исследования желудка и тонкой кишки. Лечение патологии легкой степени заключается в медикаментозной коррекции проявлений; при тяжело выраженных симптомах показана гастроеюнодуоденопластика.
Общие сведения
Демпинг-синдром в современной гастроэнтерологии относится к так называемым болезням оперированного желудка или пострезекционным синдромам. Характеризуется ускоренной эвакуацией, «сбрасыванием» пищи из культи желудка в кишечник, что сопровождается нарушением углеводного обмена и функционирования пищеварительной системы. Развивается у 10-30% пациентов, перенесших операции на желудке, в ближайшем или отдаленном послеоперационном периоде. В большинстве случаев выражен в легкой или средней степени; тяжелая выраженность синдрома, требующая хирургического вмешательства, встречается в 1—9 % случаев, чаще у женщин.
Демпинг-синдром
Причины
Демпинг-синдром развивается в различные сроки после перенесенного хирургического вмешательства на желудке. Как правило, причиной резекции служит язва 12-перстной кишки или желудка, реже – рак желудка. Частота возникновения пострезекционного синдрома зависит от типа выполненной операции: максимальное число случаев демпинг-синдрома наблюдается после резекции желудка по Бильрот II, меньшее – после резекции по Бильрот-I, минимальное – после селективной проксимальной ваготомии или стволовой ваготомии с пилоропластикой.
Патогенез
Механизм развития патологии обусловлен слишком быстрым поступлением необработанной пищи с высокой осмолярностью из желудка в верхние отделы тонкого кишечника. При стремительном опорожнении оперированного желудка и пассаже содержимого стенки кишки растягиваются, выделяется внеклеточная жидкость и биологически активные вещества (гистамин, серотонин, кинины), что сопровождается уменьшением ОЦК, вазодилатацией и усилением перистальтики кишечника.
Нарушается баланс гормонов желудочно-кишечного тракта: гастроингибирующего пептида, гастрина, нейротензина, энтероглюкагона и др.; изменяется эндокринная регуляция пищеварения, что проявляется вазомоторными и желудочно-кишечными реакциями. Вегетативные кризы при демпинг-синдроме в 2/3 случаев протекают по вагоинсулярному типу, у 1/3 пациентов – по симпатоадреналовому типу.
Классификация
По времени развития вегетативного криза различают ранний и поздний демпинг-синдром: в первом случае симптоматика появляется через 10-15 минут после еды, во втором – спустя 2-3 часа после приема пищи. По степени тяжести проявлений патология может протекать в легкой (I), средней (II) или тяжелой (III) степени. Легкая степень реакции развивается только в связи с приемом сладких или молочных блюд; в этом случае отмечается небольшая слабость, головокружение, потливость, учащение пульса на 10-15 уд. в мин., сердцебиение. Приступ продолжается до 30 мин.; дефицит массы тела больного не превышает 5 кг, трудоспособность не страдает.
Демпинг-синдром средней тяжести развивается в ответ на прием любой пищи; слабость вынуждает пациента лечь, пульс учащается на 20-30 уд. в мин., повышается систолическое давление. Больные отмечают тошноту, боли в животе, бурную кишечную перистальтику, профузный понос, шум в ушах, зябкость конечностей, которая сменяется чувством жара. Продолжительность приступа до 1 часа; дефицит массы составляет до 10 кг; трудоспособность нарушена. Тяжелый демпинг-синдром харатеризуется симптоматикой ярко выраженного вегетативного криза. Типична тахикардия (иногда брадикардия), лабильность АД, обмороки, страх смерти. Криз длится от 1 до 2 часов и заканчивается обильным мочеиспусканием. Больной истощен, нетрудоспособен.
Симптомы
Клиническое течение патологии характеризуется общими, вазомоторными и желудочно-кишечными проявлениями. Клиника раннего демпинг-синдрома развивается через 10-15 мин после еды, характеризуется слабостью, головокружением, вплоть до обморочного состояния, головной болью, сердцебиением, кардиалгией, обильным потоотделением, чувством жара. Одновременно появляются боли в эпигастрии, рвота, метеоризм, кишечные колики, понос. Тяжелый приступ вынуждает пациента принимать горизонтальное положение на 2-3 часа после еды.
Поздний (гипогликемический) вариант синдрома развивается спустя 2-3 ч после приема пищи. Его механизм связан с повышением уровня глюкозы в крови в период ранней демпинг-реакции и следующей за этим избыточной секрецией инсулина, снижающей концентрацию сахара в крови до субнормальных значений. В момент приступа ощущается резкая слабость, чувство голода, дрожь, обильное потоотделение, головокружение, гипотония, брадикардия, острая боль в эпигастрии. Эти симптомы быстро исчезают после приема углеводистой пищи. Демпинговая атака длится от 30 мин. до 1 часа.
Диагностика
Демпинг-синдром диагностируется на основании данных анамнеза (резекция желудка), субъективных и объективных проявлений. При рентгенографии желудка определяется стремительное опорожнение оперированного желудка от контрастной взвеси. В ходе рентгенографии пассажа бария по тонкому кишечнику отмечается ускоренное продвижение бария, дискинезия тонкой кишки. В диагностике применяются провокационные пробы: демпинг-реакция может быть вызвана приемом концентрированного раствора глюкозы или сладкого сиропа. Из лабораторных тестов используется определение уровня глюкозы крови, инсулина, альбуминов.
Дифференциальную диагностику демпинг-синдрома проводят с инсулиномой, нейроэндокринными опухолями, болезнью Крона, частичной кишечной непроходимостью, хроническим энтеритом, секреторной недостаточностью поджелудочной железы. Пациентам, страдающим данным расстройством, необходима консультация невролога для выявления и коррекции вегетативно-сосудистых и нервно-психических нарушений.
Лечение демпинг-синдрома
При легкой степени патологии рекомендуется диета, основанная на высококалорийном дробном питании, ограничении жидкости и углеводов, полноценном витаминном составе пищи. Демпинг-синдром средней тяжести требует приема медикаментозных средств, снижающих перистальтику тонкого кишечника (ганглиоблокаторов, препаратов атропина, местных анестетиков), проведения общеукрепляющей терапии (введения р-ра глюкозы с инсулином, парентеральной витаминотерапии), назначения заместительной терапии (прием желудочного сока, соляной кислоты, ферментов – панкреатина). Применяют новокаиновые блокады поясничной области, многоканальную электрическую стимуляцию. При психоневрологических нарушениях показан прием нейролептиков.
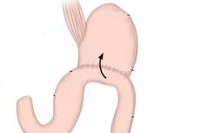
При демпинг-синдроме тяжелой выраженности, неэффективности диетотерапии и комплексной медикаментозной терапии проводится хирургическое лечение – реконструктивная гастроеюнодуоденопластика. Суть оперативного вмешательства заключается в интерпозиции сегмента тонкой кишки (трансплантата из отводящей петли тощей кишки) между двенадцатиперстной кишкой и культей желудка. Благодаря наложению гастроеюнодуоденоанастомоза происходит восстановление пассажа пищи через 12-перстную кишку, нормализация пищевых рефлексов, функции ферменто- и желчевыделения, замедление пассажа пищевых масс в тощей кишке.
Прогноз и профилактика
Чаще всего демпинг-синдром развивается в первые полгода после операции: у 50% пациентов со временем он становится выражен слабее, у 25% не прогрессирует, еще у 25% с годами нарастает. Прогрессирующая или тяжелая патология приводит к стойкой потере трудоспособности.
Профилактика состоит в широком применении органосохраняющих вмешательств в сочетании с ваготомией в хирургии язвенной болезни желудка. При необходимости проведения резекции желудка целесообразно наложение гастродуоденоанастомоза. В постоперационном периоде больному необходимо систематическое наблюдение врача-гастроэнтеролога, диетолога, эндокринолога, невролога; проведение психосоматической реабилитации, курортная терапия.
Источник
Избавление от рака — заветная мечта всех онкологических больных, большинство пациентов готово платить за долгую жизнь после рака большую цену. Мало кто предполагает, что жизнь после лечения будет другой по патофизиологическим ощущениям.
После радикального лечения рака желудка (успешного, потому что операция возможна далеко не всегда) пациент в первые дни сталкивается с новой проблемой. До операции доктор расскажет, что большая часть желудка с опухолью будет удалена. Как правило, удаляют три четверти, или весь желудок целиком. С этими четвертями уйдёт способность привычно питаться три раза в день, но про эту утрату больной пока не задумывается. После операции может возникнуть состояние, не позволяющее не только нормально поесть, но и нормально чувствовать себя после еды. Речь о пострезекционном синдроме, появившемся из-за удаления части желудка. Состояние также именуется демпинг-синдром от английского «dumping» — сброс.
Что делают с желудком хирурги
Операция на желудке – чётко выверенная на тысячах больных хирургическая методика, позволяющая удалить какую-то часть или весь орган с наименьшими потерями. Наименьшие потери при удалении части желудка – максимальное сохранение анатомо-физиологического пути передвижения и переваривания пищевых масс. В зависимости от места расположения опухоли в желудке выполняют субтотальные резекции дистальную и проксимальную, и по-прежнему часто выполняется полное удаление желудка – гастрэктомия.
Операции Бильрота и гастрэктомия
Первым хирургом, не просто 29 января 1881 года удалившим поражённую раком часть желудка, но и выходившим после тяжёлой операции больного, был австриец Христиан Альберт Теодор Бильрот. Позже его пригласили к погибающему от рака ротовой полости великому хирургу Пирогову, также он оперировал поэта Некрасова. Важнейшие операции на желудке, применяемые по сей день, были разработаны Бильротом и носят его имя.
Резекция желудка по Бильрот I заключается в соединении остатка желудка с двенадцатиперстной кишкой «конец-в-конец». Это не соответствует природе человека, сформировавшей плотно закрывающийся мышечным жомом переход между желудком и кишкой. Эвакуация пищевых масс из оперированного желудка происходит быстро, тем не менее, желудок частично исполняет роль резервуара для еды. Слизистая желудка не соприкасается со слизистой тонкой кишки, что уберегает последнюю от хронических изъязвлений.
При резекции желудка по Бильрот II оставшуюся часть желудка сшивают «бок-в-бок» с тощей кишкой, а двенадцатиперстная кишка выключается из оборота, что совсем нефизиологично. Субтотальная резекция желудка по Бильрот-II очень распространена в онкологии, хирургическую тактику определяет раковая опухоль. Именно при этом варианте чаще развивается демпинг-синдром.
Гастрэктомия – полное удаление желудка – обязательно приводит к демпинг-синдрому. Пищевод соединяется с кишкой, нет резервуара для временного хранения пищи с одновременным перевариванием, роль которого исправно исполнял желудок, пища сразу попадает в кишку, не приспособленную к неподготовленным пищевым массам.
Проявления демпинг-синдрома
При раке желудка в организме больного происходят настолько выраженные биохимические нарушения, что даже в конце прошлого века четверть больных погибала после операции по неясным причинам. Сегодня современная наука выхаживания послеоперационных пациентов позволила забыть об этой печальной четверти, тем не менее, биохимические процессы в организме желудочного больного не стали меньше.
Быстрая эвакуация пищи в кишку приводит к серьёзным нарушениям биохимических процессов, что отражаемся на состоянии больного. Через несколько минут после еды больного буквально накрывает слабость. Интенсивность слабости очень разная, от кратковременной и принципиально не мешающей жизни и работе, до состояния полного бессилия.
Слабость сопровождается сильным сердцебиением и даже болями в области грудной клетки, но это не стенокардитические боли, обусловленные нарушением питания миокарда – ишемией, а кардиалгия, то есть как бы боли в сердце. Но на самом деле болит не сердце. При истинной сердечной боли болит за грудиной, боль отдаётся в руке, плече, челюсти. Но в особо тяжёлых случаях демпинг-синдрома на ЭКГ отмечаются преходящие изменения по типу ишемии миокарда.
Наблюдаются скачки артериального давления. Дрожат руки, кружится голова, шумит в ушах. Пациент бледен или наоборот, краснеет лицом, почти всегда обильно потеет. Часто отмечаются позывы на мочеиспускание. Беспокоят тошнота и рвота, боли в животе, громкое урчание, отрыжка, позывы на дефекацию вплоть до поноса. Клиническая картина очень разнообразная, видно, что человеку очень плохо, некоторые на пару часов после каждой еды нуждаются в постельном режиме.
Пациент испытывает страх, настолько неприятны и разнообразны симптомы. Он может терять сознание, о чём не всегда и вспоминает после. Как не странно, но воспоминания при демпинг-синдроме тоже далеко не всегда соответствуют действительности, возможна и амнезия после приступа. В связи с этим даже выделили эпизодический вариант, когда синдром развивается сразу после еды, сопровождается страхом, о котором пациент плохо помнит. Пароксизмальный вариант возникает через пару часов после еды, приводит к потере сознания и амнезии. И всему этому есть объективная биохимическая причина.
Как часто отмечается демпинг-синдром
Такая картина может появляться после каждого приёма пищи, но во время завтрака она более выражена, в обед проявления чуть меньше, а в ужин ещё меньше. Симптомы могут длиться несколько минут, а могут продолжаться до трёх часов. Это далеко не всё, потому что у больного и в остальное время тоже отмечается слабость, но не такая интенсивная, а со временем развивается астенизация, в том числе, снижение потенции.
Частота развития демпинг-синдрома неизвестна, в специальной литературе указывают разные цифры – от 10 до 80%, всё зависит от того, насколько прицельно авторский коллектив, написавший статью, занимается его лечением. Если авторы статьи занимаются лечением пострезекционных осложнений, то частота высокая – они же специально собирают таких пациентов. Если научный материал подготовлен хирургами, то полноценная констатация демпинг-синдрома у оперированных больных далека от идеальной и реальной, как правило, отслеживается только тяжёлое течение.
В большинстве случаев синдром протекает легко с частично смазанными клиническими признаками, тяжёлое течение характерно для оперированных женщин. Опять-таки, толком неизвестно сколько бывает пациентов с тяжёлым по течению синдромом, предлагаются варианты от одного до десяти на сотню оперированных. Некоторые прооперированные пациенты, испытывающие слабость после еды, даже не подозревают о наличии лёгкого демпинг-синдрома, который можно было бы скорректировать, если бы диагноз был поставлен.
Почему развивается
В развитии демпинг-синдрома ведущая роль принадлежит быстрой эвакуации пищи через то, что осталось от желудка, и столь же скорое наполнение необработанной едой тощей кишки. Рефлекторные сигналы из раздувающейся пищевым комком тощей кишки вызывают приток крови к внутренним органам, на периферии объём циркулирующей крови наоборот снижается. Кровь внутренним органам в поступающем большом объёме совсем не нужна, поэтому она депонируется, при этом головной мозг испытывает настоящее голодание.
Поступившие в кишку без предварительной должной обработки питательные вещества проскакивают через мембраны клеток слизистой в кровь. В эксперименте растяжение тощей кишки приводит к выбросу в кровь биологически активных веществ, главным образом, «гормона радости» серотонина и ацетилхолина. Отсюда слабость, сердцебиение, покраснение лица и потливость, колебания артериального давления.
Обнаружено повышение уровня выделяемого надпочечниками адреналина, а процесс его секреции запускает гипофиз, получивший информацию от энтерохроматофинных клеток слизистой оболочки тонкой кишки. Эти клетки также возбуждают рвотный центр головного мозга. Растяжение кишки постёгивает перистальтику – сокращение кишечника, что оборачивается диареей, при которой теряются жидкость, белки и микроэлементы, что усугубляет слабость и снижение давления крови.
Быстрое всасывание глюкозы в тощей кишке нарушает обменные процессы в поджелудочной, которая выбрасывает в кровь инсулина больше необходимого. Концентрация сахара в крови снижается ниже нормального уровня, что тоже сопровождается резкой слабостью, голодом, дрожью. С этим механизмом связывают отсроченный демпинг-синдром, развивающийся через пару часов после еды. У каждого пациента в разной степени развиваются все эти патофизиологические изменения, которые в результате приводят к снижению и без того небольшого веса пациента, развитию у него анемии и авитаминозов, и главное – некомфортной жизни.
Что делать?
Во-первых, надо понять, есть ли демпинг-синдром – в лёгкой форме он может маскироваться. Диагностика его достаточно несложная и не требует высокотехнологичного подхода. Лёгкие варианты поддаются медикаментозной и диетической терапии, средние и тяжёлые варианты тоже лечатся, но оперативно. В этой ситуации не стоит вопрос «делать ли операцию», потому что без операции нормальной жизни не будет.
Источник

У больных с различного рода операциями на желудке после приема пищи могут развиваться разнообразные жалобы разной степени выраженности. В зависимости от времени появления симптомов после приема пищи выделят раннюю и позднюю формы демпинг-синдрома или посталиментарных синдромов.
В литературе часто встречаются термины «гипогликемический и гипергликемический синдромы». Оба эти состояния являются проявлениями позднего демпинг-синдрома, а их развитие связано с изменением содержания инсулина в плазме крови.
Ранний демпинг-синдром после резекции желудка наблюдается у большинства оперированных во время выздоровления, в отдаленном периоде сохраняется у 30% пациентов в легкой степени, а у 10% — в тяжелой. После ваготомии с дренирующими желудок операциями демпинг-синдром наблюдается у 12%, в основном легкой степени.
Основные причины возникновения болезни
Основной причиной развития демпинг синдрома является поступление в верхние отделы тонкого кишечника плохо обработанного в желудке пищевого комка с большим количеством крупных частиц и высокой осмомолярностью.
Это вызывает растяжение стенок и стимуляцию рецепторов, локализованных в клетках стенки кишки, а также выделение из клеток слизистой оболочки биологически активных соединений — гистамина, серотонина, кининов, вазоактивного кишечного полипептида и др.
Кроме этого, рефлекторно повышается переход в просвет кишки межклеточной жидкости для нормализации осмотического давления химуса. В результате происходит расширение сосудов, особенно кровоснабжающих кишечник, снижается объем циркулирующей плазмы, повышается моторная активность кишечника.
Снижение объема циркулирующей плазмы на 15-20% является решающим в возникновении таких симптомов, как:
- слабость, головокружение, обморочное состояние, коллапса;
- со стороны сердечно-сосудистой системы — сердцебиение, нестабильность артериального давления на первом этапе с тенденцией к снижению, а затем повышению в основном систолического;
- кишечные колики и диареи — развиваются в результате усиления моторики тонкой кишки.
Изменение скорости выделения и состава панкреатического сока, а также желчи, вызывает нарушение переваривания пищи. Этому способствует ускорение достижение химуса дистальных отделов тонкого кишечника. В результате происходит:
- Быстрое всасывание моно- и дисахаров, что вызывает значительное компенсаторное увеличение инсулина в крови;
- Снижение степени гидролиза (переваривания) белков, жиров, углеводов (полисахаров);
- Прогрессивное нарастание снижения веса (похудание),
- Возникновение полиавитаминозов – недостаточное содержание витаминного состава.
- Развитие дистрофии, анемии.
Длительная неадекватная стимуляция инсулярного аппарата поджелудочной железы повышает риск развитие сахарного диабета II типа.
Симптомы и признаки демпинг синдрома
Прием пищи вызывает у больных своеобразную реакцию, которая возникает во время или после еды (от 10-15 минут до 4—5 часов), особенно после приема сладких и молочных блюд.
По мнению большинства авторов, принципиальным отличием гипо-и гипергликемического синдрома является время развития симптомов заболевания:
- гипогликеский синдром — через 1-2 часа после приема пищи;
- гипергликемический синдром — через 4-5 часов после еды.
Гипогликемический синдром (1-2 часа после приема пищи) возникает в результате быстрого прохождения и всасывания углеводов в тонком кишечнике.
При этом происходит массивный выброс инсулина и за очень короткий промежуток времени происходит распределение глюкозы по органам, что и приводит к быстрому ее снижению в сыворотке крови.
Повышенная секреция инсулина может быть связана с нарушением прямых и обратных взаимосвязей синтеза и секреции гормонов. Считается, что аналогичный механизм вносит свой вклад и в развитие раннего демпинг-синдрома.
Гипергликемический синдром (4—5 часов после еды или натощак) — считается, что причиной возникновения симптомов является гиперинсулинемия, наступающая спонтанно, в результате чего развивается гипогликемия.
Начало связано с резкого появления чувства голода. В этот момент пациенту необходимо что-то съесть (кусочек хлеба, сахар или конфетку), для того чтобы в течение непродолжительного времени повысить содержание глюкозы в сыворотке крови.
Сразу отметим, что во избежание неприятных последствий необходимо немедленно сесть или, если возможно, лечь. После этого в течение 2—3 ч наблюдаются слабость, одышка, адинамия, головная боль, нервозное состояние.
Отличительные черты раннего и позднего демпинг-синдрома
Ранняя форма возникает во время или сразу после приёма пищи, в течение 10-15 минут. Появляется при обильном переедании, особенно жидкой, легко усвояемой пищи, в частности молока и молочных продуктов.
Основные симптомы: слабость, головокружение, тошнота, спутанность сознания, бледность кожных покровов, чувство «прилива жара», обильный пот. Со стороны желудочно-кишечного тракта: тошнота, ощущение тяжести и распирания в эпигастральной области, скудная рвота, метеоризм, кишечные колики, диарея. Облегчает состояние горизонтальное положение тела, ухудшает – дальнейший приём пищи.
Поздний демпинг-синдром. Иные его названия: гипергликемический или гипогликемический синдромы. Появляется через 1-3 часа после приёма пищи. Провоцирующим фактором является употребление большого количества углеводов.
Основные симптомы: слабость, дрожь и тремор рук, озноб, пот, одышка, адинамия, головная боль, неврозное состояние, депрессия. Со стороны пищеварительной системы: чувство голода, тошнота, урчание в желудке. Облегчает состояние повторный приём пищи, ухудшает состояние физическая нагрузка.
Степени тяжести заболевания
В зависимости от выраженности и частоты возникновения синдрома выделяют три степени тяжести. Показано, что тяжелая степень чаще возникает в определенные сроки после резекции желудка.
1. Лёгкая степень. Возникает только при приёме сладких и молочных блюд. Пациент отмечает незначительную слабость после приёма еды, пульс учащается не более, чем на 10 ударов в минуту.
Ощутим лёгкий дискомфорт в эпигастральной области. При лабораторном обследовании изменений не выявляется. Длится 15-20 минут. Лечится соблюдением диеты и исключением молочных и сладких продуктов.
2. Средняя степень. Провоцируется сладкими, молочными продуктами. Иногда может возникать на фоне приёма обычной пищи. Частота пульса увеличивается на 20 ударов в минуту. Пациенты вынуждены занимать положение лёжа.
Характеризуется повышенной слабостью, головокружением, потливостью, повышением артериального давления. Пациент ощущает боли в животе, урчание, тошноту, диарейный синдром. Длится до 60 минут. Масса тела таких больных снижается на 5-10 кг. Терапия при помощи медикаментов, стационарное лечение, санаторно-курортное лечение.
3. Тяжёлая степень. Вызывается приёмом любой пищи. У пациентов наблюдается выраженная слабость. Приём пищи больные осуществляют только лёжа, затем 1,5-3 часа вынуждены находиться в горизонтальном положении.
Пульс увеличивается более чем на 30 ударов в минуту. Отмечаются выраженные органические изменения со стороны внутренних органов, такие как: выраженное повышение артериального давления, гипотония, колапс, потеря сознания, диспепсические расстройства, рвота, жидкий стул. Длится до 3х часов. Дефицит массы тела больного более 10 кг. Медикаментозная терапия неэффективна. Лечение только хирургическое.
Диагностика заболевания
После сбора анамнеза и физикального осмотра для объективной характеристики степени тяжести демпинг-реакции могут использоваться изменения показателей гемодинамики по сравнению с исходными данными (частота пульса, артериальное давление, объем циркулирующей плазмы). С этой целью проводят провокационную пробу — пациенту предлагают выпить 150 мл 50%-го раствора глюкозы, а затем проводят обследование:
- изменение частоты пульса — постоянный признак. Пульс находится в прямой зависимости от степени тяжести, а его нормализация — в обратной зависимости; длительная тахикардия (более 1ч) — объективный критерий тяжелой степени;
- снижение содержания глюкозы в сыворотке крови на фоне реакции до 0,75-0,50 г/л, или 50—75 мг%;
- рентгенологическое исследование — определяется вид перенесенного оперативного вмешательства, изменение скорости опорожнения оперированного желудка, с использованием рентгеноконтрастной пищевой смеси, изучается перистальтика тонкой кишки (повышение сменяется снижением);
- лабораторные анализы —анемия, изменения биохимических показательней крови, в частности глюкозы.
При рентгенологическом обследовании важное диагностическое значение имеет наличие быстрой эвакуации по типу провала первой порции бариевой смеси, когда ее большое количество быстро поступает в тонкую кишку.
Как правило, это происходит у пациентов с выраженным демпинг-синдромом, развившимся после резекции желудка с гастроеюнальным анастомозом.
Исследование с рентгеноконтрастной смесью вызывает у больных демпинг-реакцию, степень тяжести которой, как правило, соответствует наблюдаемой при приеме пищи.
Пассаж рентгеноконтрастной пищевой смеси по тонкой кишке происходит быстрее в 5 раз по сравнению с прохождением водной взвеси сульфата бария, при этом наблюдается накопление жидкости в просвете кишечника и его растяжение.
Нередко отмечается повышение моторной активности толстой кишки, клинически проявляющееся поносом, возникающим уже через 15 мин после приема пищевой рентгеноконтрастной смеси.
Лечение болезни
В зависимости от степени тяжести синдрома назначается системное комплексное консервативное и/или хирургическое лечение.
Лечебное питание назначается с целью предупреждения или уменьшения проявлений демпинг-реакции.
Характеристика диеты при демпинг синдроме:
- рацион физиологически полноценный — химический состав — высокое содержание белков (130-140 г), нормальное содержание жиров (100-115 г), ограничение сложных углеводов (310 г), калорийность — 2 800-3 200 ккал;
- ограничение или исключение углеводов, особенно низкомолекулярных, нормальное содержание соли (15 г);
- исключение продуктов и блюд, вызывающих развитие демпинг-синдрома;
- механическая обработка — в зависимости от состояния пациента, как правило, не щадящая, чтобы не было «провала» пищи;
- приготовление — блюда готовят в вареном виде или на пару;
- блюда во время еды должны быть теплыми — нельзя употреблять горячие и холодные блюда;
- раздельный прием пищи плотной и жидкой (для адекватной эвакуации), небольшими порциями;
- прием пищи 5-6 раз в день, в положении лежа.
Медикаментозная терапия
Уменьшение общей реакции на быстрое поступление пищи в тонкую кишку — с этой целью назначают перед приемом пищи лекарственные средства различных фармакологических групп:
- местные анестетики — прокаин (новокаин), анестезин;
- антигистаминные препараты (Н — блокаторы) — прометазин (пипольфен), дифенгидрамин (димедрол), хлоропирамин (супрастин);
- непрямые адреноблокаторы (симпатолитики) — резерпин;
- инсулин подкожно.
Заместительная терапия:
- препараты, содержащие ингредиенты соков желез желудочно-кишечного тракта — желудочный сок, соляная кислота с пепсином, панкреатин, панзинорм, абомин;
- витамины — витамины группы В, аскорбиновая кислота, фолиевая кислота, жирорастворимые витамины;
- макро- и микроэлементы — препараты железа, кальция, магния, калия;
- белковые препараты — плазма крови, белковые гидролизаты и т.д.
Коррекция психоэмоционального статуса и лечение психопатологических синдромов (астеноневротический синдром, истероформный синдром, депрессивный синдром, ипохондрический синдром).
Для нормализации психоэмоционального статуса необходимо дать рекомендации пациенту:
- по организации труда и отдыха;
- занятия лечебной физкультурой и обязательная ежедневная физическая нагрузка (например ходьба).
При нарушении сна и других признаках нарушения поведения назначаются лекарственные средства различных фармакологических групп (только по назначению врача).
Лечение астеноневротического, истероформного, депрессивного и ипохондрического синдромов должно проводиться после консультации с психоневрологом или психиатром.
Принципы хирургического лечения
Показанием к проведению оперативного лечения демпинг-синдрома является неэффективность системной комплексной консервативной терапии при тяжелой и средней степени течения осложнения.
Цель операции — устранение условий, способствующих развитию демпинг-синдрома.
В зависимости от вида первоначальной операции используются различные методы хирургического вмешательства:
- резекция желудка с гастроеюнальным анастомозом — для устранения быстрой эвакуации пищи из культи желудка в тощую кишку и улучшения переваривания пищи проводят гастроеюнодуоденопластику, обеспечивающую прохождение пищи через двенадцатиперстную кишку.
- резекция желудка с гастродуоденальным анастомозом — с той же целью выполняют гастроеюнодуоденопластику.
Источник
