Дети с синдромом патау фото
Описание, причины и симптомы синдрома Патау. Способы лечения недуга.
Синдром Патау – серьезное нарушение в работе органов и систем. В большинстве случаев удается обнаружить наличие синдрома еще в утробе матери. Для этого проводится УЗИ, начиная с 12 недели. Этот синдром уступает по количеству только болезни Дауна.
Синдром Патау у детей: кариотип, симптомы, признаки
Синдром Патау обнаруживается при исследовании ДНК. В этом случае имеется дополнительная тринадцатая хромосома. Синдром Патау характеризуется совокупностью нарушений в работе нервной системы и внутренних органов.
Симптомы и признаки синдрома Патау:
- Маленький вес новорожденного. Обычно вес малыша не больше 2 кг.
- Маленькая голова. Наблюдаются аномалии в строении и размере черепа. Голова очень маленькая.
- Расщелины на губах и небе. Этот дефект заметен невооруженным глазом.
- Неправильное строение стоп. Ноги у ребенка могут быть вывернуты, часто наблюдается косолапие. Нередко присутствуют дополнительные пальцы.
- Узкие глаза. Глазные щели очень маленькие, это сказывается на зрении ребенка.
- Задержка умственного развития. Это связано с недоразвитостью или отсутствием некоторых частей мозга.
- Недоразвитость сердца. У таких детей часто диагностируют пороки сердца.
- Аномалии в строении мочеточников. Чаще всего мочеточники раздвоенные.
- Аномалии половых органов. У девочек часто наблюдается раздвоение матки и влагалища.
Синдром Патау у детей: кариотип, симптомы, признаки
Синдром Патау у детей: фото новорожденных
Такие дети внешне очень отличаются от нормальных. Невооруженным глазом видны расщелины, странный размер и строение черепа. Ушные раковины расположены очень низко.
Синдром Патау у детей: фото новорожденныхСиндром Патау у детей: фото новорожденныхСиндром Патау у детей: фото новорожденных
Синдром Патау у детей: причины заболевания
До конца причины возникновения синдрома Патау неизвестны. Но существует категория родителей, у которых риск рождения больных детей выше.
Причины синдрома Патау:
- Возраст родителей после 40 лет. У зрелых родителей чаще рождаются дети с генетическими нарушениями.
- Связи между родственниками. Часто у двоюродных братьев и сестер рождаются больные дети.
- Экология и жизнь в загрязненной среде.
- Генетическая предрасположенность. У родителей с синдромом Робертсона часто рождаются больные дети. При этом внешне родители вполне нормальные. Аномалию можно обнаружить только после анализа ДНК.
Синдром Патау у детей: причины заболевания
Синдром Патау — трисомия по 13 хромосоме: тип наследования
Самое интересное, что этот недуг называют трисомией, которая встречается в 13 хромосоме. До конца не изучено почему появляется дополнительная 13 хромосома. При этом дополнительная хромосома может передаваться как от отца, так и от матери.
Изначально нарушения могут быть в сперматозоиде или в яйцеклетке. Но чаще всего аномалия возникает уже после образования зиготы. Эта клетка неправильно делится, на определенном этапе появляется дополнительная хромосома.
Синдром Патау — трисомия по 13 хромосоме: тип наследования
Синдром Патау у детей: частота встречаемости
Синдром Патау встречается достаточно часто и уступает по частоте лишь синдрому Дауна. Примерно один ребенок на 5-7 тысяч рождается с данным диагнозом. Причем одинаково подвержены хромосомному нарушению как мальчики, так и девочки.
Синдром Патау у детей: частота встречаемости
Синдром Патау диагностика: биохимический скрининг
На протяжении всей беременности женщина проходит три скрининга. Это сдача венозной крови с целью биохимического анализа. Первый скриннг проводится на 11-14 неделе, потом на 16-18, самый последний на 32-34 неделе.
Показатели скрининга:
- Изначально определяют в крови концентрацию определенных гормонов. Это АФП и ХГЧ и свободный эстриол.
- По показателям можно определить синдром Патау, Дауна или Эдвардса.
- Самое интересное, что один лишь скрининг не дает 100% гарантии наличия синдромов. Дополнительно проводится УЗИ.
- На поздних сроках беременности осуществляется забор амниотической жидкости.
- Если опасения подтверждаются, то беременной рекомендуют аборт.
Синдром Патау диагностика: биохимический скрининг
Можно ли на УЗИ в 12 недель увидеть синдром Патау?
Врач на УЗИ может предположить синдром Патау. Несмотря на то, что ребенок еще очень маленький, доктор может увидеть некоторые нарушения.
Что определяют на УЗИ в 12 недель:
- Воротниковое пространство
- Размер головы
- Длину костей
- Окружность живота
- Симметричность полушарий мозга
- Наличие основных органов
Если у ребенка имеются хромосомные нарушения, это видно даже в 12 недель. Голова при синдроме Патау маленькая, полушария мозга несимметричные. Кроме того, может меняться размер носовой кости. Часто обнаруживаются лишние пальцы.
Если врач увидел что-то странное на УЗИ, то беременной назначаются дополнительные исследования. Рекомендуют консультацию генетика.
Можно ли на УЗИ в 12 недель увидеть синдром Патау?
Синдром Патау у детей: лечение
Вылечить синдром Патау нельзя. Заболевание неизлечимое, так как наблюдаются нарушения в развитии и строении внутренних органов.
Распространенные операции при синдроме Патау:
- Пластика лица. Так как при этом недуге часто имеются расщелины на губах, проводится их пластика.
- Операции на внутренних органах. Обычно оперируют почки, мочеточники и сердце. Врачи пытаются облегчить уход за ребенком.
- У девочек удаляется дополнительная матка. Также проводится удаление кист.
- Вообще все лечение направлено на устранение симптомов недуга и укрепление иммунитета. Облегчить состояние ребенка необходимо чтобы избежать воспаления и без того нездоровых органов. Касательно умственного развития, то такие дети недоразвитые и не смогут жить полноценной жизнью.
Синдром Патау – серьезное генетическое нарушение, которое делает ребенка не самостоятельным. Именно поэтому врачи рекомендуют прерывание беременности на сроке до 22 недель.
ВИДЕО: Синдром Патау
Источник
Марина с мамой
Марина резко отталкивается от бортиков своей детской кровати и падает в сторону. Тут же встает, делает шаг и переворачивается. Замирает полусогнутой. Опять поднимается к бортикам. Алана, ее мама, берет девочку на руки. Она переворачивается на живот и долго висит так, болтая ногами и разводя руки в сторону.
Марина маленькая, худая и пластичная, но при каждом резком движении за нее страшно: у девочки нет зрения и кажется, что она в любой момент может упасть и ушибиться. Но ей хорошо знакомо свое пространство.
Отсутствие зрения – только одна из проблем Марины. У нее редкое генетическое заболевание – синдром Патау. У детей с таким диагнозом в клетках содержится дополнительная хромосома 13, и они рождаются уже с большим количеством пороков. По данным информационной базы Национальной библиотеки медицины США, такой диагноз встречается у одного ребенка из 16 тысяч. Большинство из них умирает в первые дни после рождения, только 5-10% доживают до года.
Марине пять лет. За это время в семье Толпаровых, кажется, узнали обо всех болезнях – особенно о тех, которые нельзя объяснить и вылечить.
День рождения
Марина с мамой, бабушкой и братьями
Во время беременности Алана узнала, что у ребенка будет расщелина на лице. Об этой особенности написано много. Понятно, что главное в таких случаях – это восстановить лицо, иначе ребенку, например, будет сложно есть, а это повлечет за собой проблемы с пищеварением. Но, в общем-то, с этим можно жить. Родители решили, что справятся.
При осмотре уже перед родами врач заметил, что у плода что-то не так со зрением. Глазные яблоки в два раза отставали от нормы по показателям. Увидеть тогда конкретную проблему было сложно. Это стало вторым ударом для Аланы, и преодолеть его было тяжелее. Поддержал муж: в конце концов, сказал он, можно сделать операцию, не поможет – ничего, даже полностью слепые люди могут учиться и работать. Все будет хорошо.
Когда родилась дочка, врачи спросили маму, точно ли она хочет ее увидеть. Алана была готова ко всему. Ей быстро показали ребенка и увезли его в реанимацию.
Алана – о первых месяцах жизни Марины: «Кажется, что проходит так много времени, прежде чем она снова начинает дышать».
Марина лежала в реанимации двенадцать часов. Потом, когда она начала стабильно дышать, ее перевели в послеродовое отделение. Я даже не помню уже, что было, а чего не было – ей давали очень много лекарств, она все время была на капельницах, сильно упали тромбоциты.
У нее были такие сильные отеки, что кровоизлияние могло случиться в любую минуту. И при всем этом нужно было переходить на следующий этап – роддом же не может держать нас все время. Но нас никто не хотел брать – совсем никто. Все больницы просто отказывались.
Получилось только с Центром планирования семьи и репродукции на Севастопольском проспекте. Я случайно услышала, как врач-педиатр говорила о нашем случае по телефону с кем-то из администрации, а точнее – кричала: «Я не могу выкинуть их на улицу». После этого нас взяли.
Я попросила разрешения быть всегда рядом с дочерью, потому что не знала, сколько у нас вообще есть времени. Мне позволили делать с ней абсолютно все. Марину тогда кормили через зонд, и я предложила убрать его и покормить вручную – у нас были специальные ложки для детей с расщелинами лица. Врачи посмотрели на меня как на умалишенную. Но нашлась одна медсестра, тоже из авантюристов, и мы с ней решили попробовать.
Я навсегда запомню эти цифры: Марина полтора часа принимала 18 миллилитров молока, ее нужно было кормить каждые два часа – то есть полтора часа на еду, полчаса на сон – и опять, и так круглосуточно. Но она ела, и это было самое главное. Мы и не думали, что она когда-нибудь слезет с зонда. Марина как будто дала нам знак: только дайте мне возможность, и я все сделаю.
Из Центра на Севастопольском нас перевели в Солнцево (Научно-практический центр специализированной медицинской помощи детям имени Войно-Ясенецкого). Там Марине продолжили ставить капельницы. Когда курс закончился, нас выписали с напутствием дожить до полугода – после этого можно делать операцию.
Мы ехали из больницы домой на такси, Марина лежала у меня на руках – крошечная и хорошая, как конфетка, а потом я опускаю глаза и вижу, что она серая. У нее впервые произошла остановка дыхания. С собой была подушка Амбу (мешок Амбу – ручной аппарат для искусственной вентиляции легких), мы достали ее и начали делать все, чтобы Марина завелась. Завелась. Поехали дальше.
Остановка дыхания потом часто повторялась. И даже к этому можно привыкнуть. Несколько раз мы с большим трудом ее откачали. Вроде все сделано по инструкции, провели массаж сердца и искусственное дыхание, а она все равно висит на руках без дыхания, и ты ничего не можешь сделать. Ощущается собственное бессилие: ребенок не откликается, не возвращается.
От одной боли к другой
Фото: Ефим Эрихман
Через полгода Марине сделали первую операцию – хейлоринопластику. Это пластика верхней губы и носа: у Марины почти не было лица – нос и рот были одной полостью. То, что сделали хирурги, родители считают фантастической работой. У ребенка нет проблем с мимикой, работают мышцы лица. «Выглядит необычно, да, но по сравнению с тем, что было – это просто волшебно. Тогда полость абсолютно не закрывалась», – рассказывает Алана. После этого Марина перенесла еще две операции. Сами по себе они не были тяжелыми – непредсказуема всякий раз реакция ее организма.
Синдром Патау – это прежде всего совокупность нарушений развития. У Марины, помимо проблем, связанных с расщелиной на лице, нет зрения, неправильно расположено сердце, по-своему работает кишечник, случались приступи эпилепсии.
Весь диагноз состоит из мелочей, почти каждая из которых по отдельности вполне совместима с жизнью. Но они вместе, и жизнь ребенка из-за этого непредсказуема.
Марина проходит симптоматическое лечение и реабилитацию. На сеансах массажа ее почти слепили заново – проработали мышцы так, что она смогла сама двигаться. Она даже научилась плавать через два года регулярного посещения бассейна, хотя в основном тренер водит ее по воде.
В три года ей пришлось прекратить все занятия. У Марины случился кризис – начались истерические припадки, пропал сон. Она кричала несколько месяцев. Никто не мог понять, что это. Никто не знал, как это лечить.
«Ее невозможно было вывести из этого состояния, – рассказывает Алана – Она не плакала, а именно кричала – истошно, с рыком, мучением. Она билась головой, вырвала себе все волосы».
Так продолжалось почти полгода. Марина с мамой и няней лежали в Центре паллиативной помощи в Чертаново. Обезболивающие и успокоительные не давали никакого эффекта. Врачи обследовали все: объяснение этому не нашли.
Жить дольше
Фото: Ефим Эрихман
Последние два года Марина находится на попечении Детского хосписа «Дом с маяком». За ней регулярно наблюдают разные специалисты. Качественная паллиативная помощь помогает продлить жизнь Марины, рассказывает главный врач хосписа Наталья Савва. Помогает даже просто уход медсестры на дому – ребенок с синдромом Патау чувствителен к инфекциям, заразиться которыми случайно можно в больнице от других детей. Это может повлечь за собой осложнения.
«Паллиативная помощь дает возможность работать с ребенком разным специалистам. Боль всегда имеет много причин – у нее не только физическое происхождение, но и психологическое. Так же и любой симптом может быть с чем-то связан.
Паллиатив создает для ребенка среду. Марина успокаивается в воде, но таких детей обычно не пускают в бассейн. А Детский хоспис дает ей бассейн. Мы считаем, что у ребенка с любым заболеванием есть право на все. Конечно, он тяжелый, и мы должны всегда быть готовы к неожиданностям, чтобы ничего не случилось. Но все это помогает пациентам жить и по-другому чувствовать жизнь», – рассказывает Наталья.
От синдрома Патау действительно не существует лечения. Врачи могут заниматься отдельными симптомами, скорректировать какой-то порок, убрать внешние проявления. Мама Марины говорит, что пятилетняя девочка сейчас находится на уровне развития девятимесячного ребенка.
В паллиативной же помощи к ней относятся как к ребенку своего возраста, и пытаются развивать ее до этого уровня. В «Доме с маяком» уверены, что главное – это не бросать работу, постоянно заниматься девочкой. Стабильное состояние Марины сейчас – это результат работы очень многих людей, говорит Наталья.
В бассейне. Фото: Ефим Эрихман
«Мы точно знаем, что ребенок паллиативный и что у него ограничивающее жизнь заболевание. Это значит, что он, скорее всего, проживет меньше, чем прожили бы в здоровом состоянии обычные дети. Но помощь все равно дает большую вероятность, что ребенок проживет дольше. Мы тоже живем одним днем и пытаемся просто развивать ребенка», – рассказывает Наталья.
***
Алана: «Многие говорят, что наши душевные, эмоциональные и материальные инвестиции не оправданы – зачем мы так носимся с ребенком, которого уже завтра может не быть. Я не обижаюсь на это. У меня был период, когда я прощалась с ней каждый день. Это случается в кризис.
Как и любой нормальный человек я понимаю, что не готова расставаться с ней, но ситуация непредсказуема, ты никак не можешь на нее повлиять. Тогда эти мысли не отпускают, но в другое время – нет, мы не живем с этим. Марина, по всем прогнозам, неперспективный ребенок, но как-то же она дожила до этого возраста, и причем без серьезных осложнений.
“С вашим синдромом может быть все, что угодно”. Кто-то из врачей прячется за эту фразу, чтобы не разбираться в болезни вообще, кто-то действительно не может помочь. И ты все время ищешь выход из ситуации. Мы – в хорошем смысле слова – готовы экспериментировать.
Красота! Фото: Ефим Эрихман
Нас предупреждают о возможных последствиях – то есть о том, что по всем канонам Марину лучше не трогать. Но мы не строим никаких планов и живем сегодняшним днем. В таком случае давайте не будем брать на себя функции Бога – давайте будем делать свою работу».
Марина падает на кровать и закрывает уши руками. Так она показывает свою усталость – больше не хочет общаться, говорит Алана.
Марина не умеет разговаривать, но занятия с игровым терапевтом «Дома с маяком» помогли ей освоить другой язык – язык движений и мимики – и научить ему своих близких. Это не просто помогает им понимать друг друга, это помогает им жить в обычном для нас, но сложном для семей особых детей ритме.
В перерывах между больницами семья вместе с Мариной старается путешествовать, гулять по городу, знакомиться с другими детьми на детских площадках и вообще жить обычной жизнью. Для всего этого важно чувствовать ощущения самой Марины. Мама и няня благодаря особому языку движений всегда точно знают, о чем говорит ребенок.
Как помочь сразу всем детям с синдромом Патау в Детском хосписе
1. СМС-сообщением с суммой платежа и словом «Патау» на номер 1200, например, «Патау 500», где 500 – сумма пожертвования.
2. Любым способом, с комментарием «Патау».
3. По реквизитам:
Благотворительное медицинское частное учреждение «Детский хоспис»
ИНН/КПП 7704280903/770401001
р/с № 40703810238180000837
в ПАО «Сбербанк России» г.Москва
БИК 044525225
к/с 30101810400000000225
Назначение платежа: «Патау»
Контакты хосписа:
Сайт: https://www.childrenshospice.ru
E-mail: info@childrenshospice.ru
Тел.: +7 926 588 20 35
Источник
Синдром Дауна или трисомия по 21 хромосоме является самой частой хромосомной патологией. Из других трисомий встречаются также трисомии по 13 и 18 хромосомам.
Что такое анеуплоидия, трисомия, транслокация, мозаицизм
В каждой клетке человеческого организма находится 46 хромосом, в которых выделяют две группы: 22 пары аутосом (пронумерованных с 1 по 22, в зависимости от размера) и пара половых хромосом (XX у женщин, XY у мужчин). Каждая хромосома в паре является гомологичной другой хромосоме в паре.
В норме человек имеет диплоидный набор хромосом, то есть в каждой клетке содержится двойной комплект каждой из 23 хромосом.
Но есть ситуации, в которых клетки содержат ненормальный, не кратный 46, набор хромосом, что называется анеуплоидией. Анеуплоидия может выражаться, например, в наличии добавочной хромосомы (n + 1, 2n + 1 и т. п.) или в нехватке какой-либо хромосомы (n — 1, 2n — 1 и т. п.).
Формы анеуплоидии:
- моносомия (наличие одной из пары хромосом, например, синдром Шерешевского-Тернера, выражающийся в наличие одной половой Х-хромосомы)
- трисомия (наличие трех вместо 2 хромосом пары).
- тетрасомия (4 гомологичные хромосомы вместо пары в диплоидном наборе)
- пентасомия (5 вместо 2-х) встречаются чрезвычайно редко.
Дальше речь пойдет о самых частых хромосомных аномалиях — трисомиях. В некоторых случаях дополнительная хромосома представлена целой отдельной хромосомой (полная трисомия), а в некоторых этот генетический материал переносится на другую хромосому, что называют транслокацией.
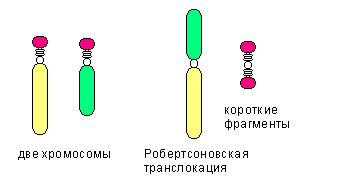
Среди транслокаций также выделяют:
- реципроктную транслокацию, когда неготомологичные хромосомы обмениваются участками
- робертсоновскую транслокацию (см.рис), при которой две неготомологичные хромосомы объединяются в одну.
- Сбалансированная транслокация не сопровождается утратой генетического материала.
Мозаицизмом называют ситуацию, когда среди всех клеток организма есть нормальные, а есть клетки с патологией (например, с трисомией). В этом случае степень отклонений зависит от количества клеток, которые имеет ненормальный генетический материал.
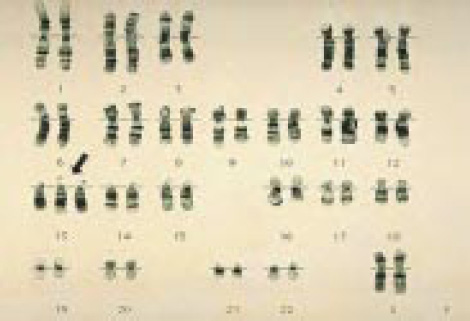
Хромосомы в случае синдрома Патау – Трисомия 13
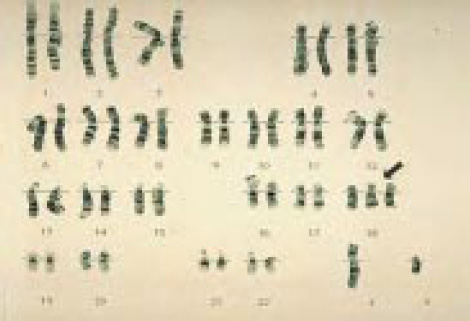
Хромосомы в случае синдрома Эдвардса – Трисомия 18
Факторы риска
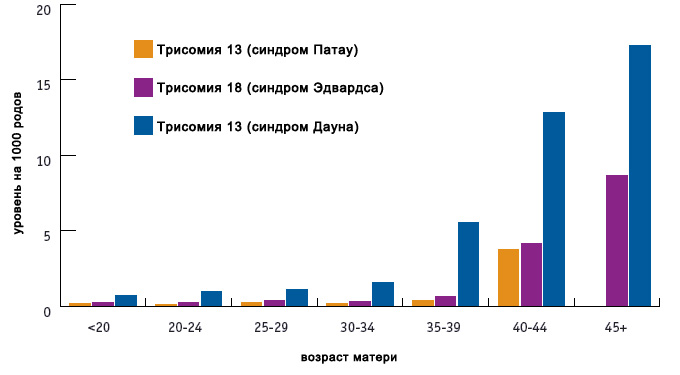
Основными факторами риска являются возраст (особо значимо для синдрома Дауна), а также воздействие радиации, некоторых тяжелых металлов. Следует учитывать, что даже без факторов риска плод может иметь патологию.
Как видно из графика, зависимость величины риска от возраста наиболее значима для синдрома Дауна, и менее значима для двух других трисомий.
Синдром Эдвардса
Синдром Эдвардса характеризуется трисомией по 18 хромосоме и комплексом множественных пороков развития.
В одном случае из 10 наблюдается мозаицизм, то есть лишняя хромосома есть не во всех клетках организма. Возможна и частичная трисомия с присоединением части 18 хромосомы к другой хромосоме.
Во время беременности наблюдается малый вес плода, многоводие, небольшая плацента и наличие одной артерии плаценты.
Новорожденные имеют изменение формы черепа, маленькие рот и целюсть, лицевой дисфорфизм, дефекты глаз и низкие деформированные ушные раковины. Также наблюдаются численные аномалии пальцев рук и ног, деформация стопы («стопа-качалка»).
Из дефектов внутренних органов наиболее часто встречаются пороки сердца и сосудов. У всех наблюдается гипоплазия мозжечка.
Синдром Эдвардса характеризуется умственной отсталостью и задержкой в развитии.
Большая часть детей умирает в первые месяцы жизни.
Синдром Патау
Синдром Патау обусловлен наличием лишней 13 хромосомы.
Это заболевание встречается примерно 1 на 5000-10000 родов. Частота встречаемости меняется в связи с возможностями пренатального скрининга и диагностики. Большая часть детей умирают в первые недели/месяцы жизни.
Дети с синдромом Патау небольшого роста, с микроцефалией, имеют покатый лоб, суженные глазные щели, микрофтальмия, миеломенингоцеле, помутнение роговицы, запавшая переносица и широкое основание носа, деформированные ушные раковины, расщелина верхней губы и нёба, полидактилия, короткая шея, флексорное положение кистей, сморщенная кожа задней поверхности шеи. Характерна умственная отсталость. Внутренние органы имеют дефекты: пороки сердца, сосудов, поджелудочной железы, селезенки, почек.
Во время беременности в большинстве случаев наблюдается многоводие.
Синдром Патау может быть обусловлен как простой трисомией, так и робертсоновской транслокацией. Мозаицизм и неробертсоновская транслокация встречаются редко.
Источник
