Дифференциальная диагностика мочевого синдрома лекция

- Авторы
- Резюме
- Файлы
- Ключевые слова
- Литература
Трухан Д.И.
1
Багишева Н.В.
1
Голошубина В.В.
1
Коншу Н.В.
1
1 ФГБОУ ВО «Омский государственный медицинский университет»
Мочевой синдром – лабораторный синдром, который в широком понимании включает все количественные и качественные изменения мочи, в более узком – изменения осадка мочи: лейкоцитурию, цилиндрурию, гематурию и протеинурию. В рамках данного обзора рассмотрены различные варианты лейкоцитурии. Во второй части обзора подробнее рассматриваются заболевания и состояния при которых наиболее часто встречается лейкоцитурия: уретрит, цистит, пиелонефрит, простатит, гельминтозы и ряд других. Перечисленные в обзоре нозологические формы не являются полным перечнем заболеваний и состояний, при которых определяется лейкоцитурия, но все же составляют большую часть болезней, которые необходимо рассматривать при проведении дифференциальной диагностики.
мочевой синдром
дифференциальный диагноз
лейкоцитурия
цилиндрурия
1. Трухан Д.И., Викторова И.А. Болезни почек и мочевых путей. – М.: Практическая медицина, 2011. – 176 с.
2. Трухан Д.И., Багишева Н.В., Голошубина В.В., Гришечкина И.А. Дифференциальный диагноз мочевого синдрома: протеинурия // Международный журнал прикладных и фундаментальных исследований. – 2016;12 (часть 7): 1203–7.
3. Трухан Д.И., Багишева Н.В., Голошубина В.В., Коншу Н.В. Дифференциальный диагноз мочевого синдрома: эритроцитурия // Международный журнал прикладных и фундаментальных исследований. – 2017; 2 (часть 1).
4. Трухан Д.И., Филимонов С.Н. Заболевания почек и мочевых путей: клиника, диагностика и лечение. – Новокузнецк: ООО «Полиграфист», 2017. – 174 с.
5. Трухан Д.И., Филимонов С.Н., Тарасова Л.В. Клиника, диагностика и лечение основных заболеваний почек и мочевых путей. – Новокузнецк: ООО «Полиграфист», 2014. – 90 с.
6. Трухан Д.И., Филимонов С.Н. Внутренние болезни. Т 2. – Новокузнецк: ООО «Полиграфист», 2015. – 239 с.
7. Трухан Д.И., Макушин Д.Г., Багишева Н.В. Хронический простатит: актуальные вопросы диагностики и лечения на этапе оказания первичной специализированной и медико-санитарной помощи. Международный журнал прикладных и фундаментальных исследований. 2016; 6–2: 285–91
8. Трухан Д.И., Макушин Д.Г. Эректильная дисфункция: актуальные вопросы диагностики и лечения на этапе оказания первичной специализированной и медико-санитарной помощи // Consilium Medicum. – 2016; 7: 66–71
9. Трухан Д.И., Филимонов С.Н., Викторова И.А. Клиника, диагностика и лечение основных ревматических заболеваний. – СПб.: СпецЛит, 2014. – 159 с.
10. Трухан Д.И., Тарасова Л.В. Гельминтозы: актуальные вопросы // Consilium Medicum. – 2013;12:52–6.
11. Тарасова Л.В., Трухан Д.И. Гельминтозы и протозоозы в клинической практике терапевта // Справочник поликлинического врача. – 2014;3: 56–60.
Мочевой синдром – лабораторный синдром, включающий все количественные и качественные изменения мочи. В клинической практике в рамках дифференциальной диагностики мочевого синдрома на первый план выходят изменения в осадке мочи: лейкоцитурия, цилиндурия, гематурия и протеинурия [1, 2, 3].
Пациенты с мочевым синдромом не предъявляют никаких специфических жалоб. При объективном обследовании каких-либо характерных изменений также не обнаруживают. Имеющиеся жалобы и изменения при физическом обследовании у таких больных обусловлены «причинным» или сопутствующим коморбидным заболеванием [4].
В осадке мочи здорового человека обнаруживаются единичные лейкоциты (0–5 в поле зрения микроскопа), представленные в основном нейтрофилами. Лейкоцитурия – выделение лейкоцитов с мочой выше нормы (более 5 в поле зрения микроскопа, а по рекомендациям Европейской урологической ассоциации более 10) в общем анализе мочи.
Дополнительными критериями лейкоцитурии являются: 1) при количественном анализе мочи по Нечипоренко число лейкоцитов – более 4*103/л; 2) при анализе по Каковскому-Аддису – более 2*106/л; 3) при анализе по Каковскому-Аддису в модификации Амбурже – более 2*103/мин. При оценке с помощью тест-полосок лейкоцитурия определяется при количестве лейкоцитов более 10 в 1 мкл.
Пиурия – макроскопически обнаруживаемое наличие гноя в моче с диффузным ее помутнением (наличие хлопьев, комочков) и/или выделение лейкоцитов более 60 в поле зрения микроскопа. В рекомендациях Европейской урологической ассоциации (2012) термин «лейкоцитурия» часто заменяется на термин «пиурия», и расценивается как повышение количества лейкоцитов в моче более 10 в поле зрения (при увеличении до 400).
Определить источник лейкоцитурии позволяет трехстаканная проба Томпсона: при утреннем мочеиспускании в первый стакан собирают начальную порцию мочи, во второй стакан – остальную мочу, а в третий стакан – оставшуюся мочу. Преобладание лейкоцитов в первой порции указывает на уретрит, простатит, в третьей – на заболевание мочевого пузыря. Равномерное распределение лейкоцитов во всех порциях свидетельствует о воспалительном поражении почек (пиелонефрите) [5].
«Активные лейкоциты» (клетки Штернгеймера–Мальбина) представлены нейтрофилами, проникающими в мочу из воспалительного очага. Цитоплазма этих нейтрофилов окрашивается спиртовым раствором сафронина с генцианвиолетом в бледно-голубой цвет, а их ядра – в темный.
В моче с низкой относительной плотностью эти нейтрофилы находятся в состоянии броуновского движения и поэтому называются «активными». Такие лейкоциты появляются в моче при наличии воспалительного процесса в условиях гипо- или изостенурии: при остром и обострении хронического пиелонефрита, при гломерулонефритах, множественной миеломе, хроническом простатите. Нередко «активные лейкоциты» выявляются при хронической почечной недостаточности независимо от этиопатогенетических факторов уремии, что обусловлено изостенурией [6].
Лейкоцитурия может быть: инфекционной (преобладают нейтрофилы) – отмечается при бактериальных воспалительных процессах мочевой системы (пилонефриты, цистит); и асептической (преобладают лимфоциты) – определяется при асептическом, аутоиммунном воспалении почечной ткани (гломерулонефриты, интерстициальный нефрит, амилоидоз).
Необходимо помнить, что ошибочная трактовка любой лейкоцитурии как инфекционной влечет за собой принципиально неверную диагностику и последующее лечение (например, необоснованное применение антибиотиков). «Активные лейкоциты» могут быть обнаружены в моче как при инфекционной (70 % и более «активных лейкоцитов»), так и при асептической лейкоцитурии (но не более 10 %). Поэтому для уточнения патогенетического механизма лейкоцитурии имеет значение исследование морфологии лейкоцитов мочи (нейтрофилы или лимфоциты), определение процентного содержания «активных лейкоцитов», степени бактериурии [4].
В диагностике инфекций мочевых путей (ИМП) экспертами Европейской урологической ассоциации, в первую очередь, рекомендуется оценивать количество колониеобразующих микроорганизмов в 1 мл мочи, а не выраженность лейкоцитурии.
Пиурия наблюдается при гнойном воспалении мочевых путей и при прорыве гнойников, находящихся по соседству. Почечная пиурия возникает только при апостоматозном нефрите (при вскрытии гнойника в почечной ткани в мочевые пути).
Наличие лейкоцитурии без бактериурии не может удовлетворять диагнозу ИМП. В рамках понятия «стерильная лейкоцитурия» рассматривается состояние, при котором посев мочи не дает обнаружения микроорганизма. «Стерильная лейкоцитурия» может отмечаться при: лечении глюкокортикостероидными гормонами; завершении терапии антибактериальными препаратами; беременности; простатите; тубулоинтерстициальном нефрите; реакции отторжения транспланта; острой лихорадке непочечного генеза.
О почечном происхождении лейкоцитов свидетельствует наличие лейкоцитарных или смешанных лейкоцитарно-эпителиальных цилиндров. Кроме нейтрофилов, в ряде случаев в моче могут обнаруживаться и другие формы лейкоцитов – эозинофилы, лимфоциты, плазматические клетки, клетки моноцитарно-макрофагального происхождения. В норме эозинофилы отсутствуют в мочевом осадке, а диагностически значимым их увеличением считается, если они составляют более 1 % популяции лейкоцитов. Обнаружение эозинофилов в моче чаще всего ассоциировано с развитием аллергической реакции гиперчувствительности 1-го типа. Наиболее частыми причинами являются острый лекарственный (аллергический) тубулоинтерстициальный нефрит, острые реакции отторжения трансплантата. Реже эозинофилурию описывают при остром тубулярном некрозе, гломерулонефритах, диабетической нефропатии, ИМП, поликистозной болезни почек взрослого типа, тромбоэмболическом поражении сосудов почек. При почечном происхождении эозинофилов часто отмечается одновременное наличие в мочевом осадке эритроцитов и эпителиальных клеток [5].
Лимфоциты и мононуклеарные лейкоциты в большом количестве (более 30 % популяции лейкоцитов) могут появляться при хроническом интерстициальном воспалении в почке, хроническом отторжении трансплантата, раке почки.
Выделяют бессимптомную и симптомную лейкоцитурию. Дифференциальная диагностика лейкоцитурии предполагает наличие или исключение инфекций мочевых и половых путей. Поскольку ИМП часто протекают симптомно, сопровождаясь явлениями дизурии, лихорадкой, интоксикационным и болевым синдромами, то наличие или отсутствие клинической симптоматики со стороны урогенитальной системы служит своеобразной демаркационной линией дифференциальной диагностики.
Рассмотрим известные причины лейкоцитурии.
Уретрит. Лейкоцитурия является характерным признаком уретрита. Наряду с изменениями в моче отмечаются боли и жжение при мочеиспускании. Неприятные ощущения может наблюдаться и вне акта мочеиспускания.
Острый цистит всегда протекает симптомно и проявляется болями внизу живота в надлобковой области, чувством дискомфорта, дизурией (поллакиурией, странгурией), а также мочевым синдромом в виде лейкоцитурии и/или эритроцитурии, бактериурией, появлением в мочевом осадке плоского и переходного эпителия [4].
Острый пиелонефрит и обострение хронического пиелонефрита проявляются яркой клинической картиной, включающей в себя проявления дизурического, болевого и интоксикационного синдромов.
Острый простатит проявляется болями в промежности, иррадиирующими в прямую кишку или половой член, реже – крестцовую область. Боли беспокоят в период полового акта, во время или в конце мочеиспускания. В моче наблюдается лейкоцитурия, возможно наличие умеренной протеинурии и/или эритроцитурии [7]. При хроническом простатите клиническая картина менее яркая. Часто в клинической картине у пациентов на первый план выходят проблемы с потенцией [8].
Поражение почек при вирусной инфекции. Лейкоцитурия встречается при цитомегаловирусной, парвовирусной, полиомавирусной инфекциях, ВИЧ-инфекции, инфекции вирусным гепатитом В и С. В большинстве случаев лейкоцитурия (как правило, лимфоцитурия) сочетается с протеинурией и/или эритроцитурией.
Лекарственные нефриты. Одной из наиболее частых причин развития острого и хронического интерстициального нефрита является лекарственная болезнь. При этом в моче наблюдается абактериальная лейкоцитурия и/или эритроцитурия, и/или протеинурия. Наиболее часто лейкоцитурия наблюдается при терапии НПВП (чаще метамизолом натрия и фенацетином).
Фенацетин обладает высокой нефротоксичностью. Он может вызывать тубулоинтерстициальный нефрит, обусловленный ишемическими изменениями в почках, которые клинически могут проявляться болями в пояснице и дизурическим синдромом в сочетании с лейкоцитурией, цилиндрурией, протеинурией и гематурией («анальгетическая нефропатия», «фенацетиновая почка»). Описано возможность развития тяжелой почечной недостаточности. Нефротоксические эффекты в большей степени проявляются при длительном применении в сочетании с другими анальгетиками и чаще отмечаются у женщин.
Со стороны мочевыделительной системы при приеме метамизола натрия возможны: нарушение функции почек, олигурия, анурия, протеинурия, интерстициальный нефрит, окрашивание мочи в красный цвет.
Гломерулонефриты. При хронических гломерулонефритах наблюдается высокая распространенность тубулоинтерстициальных поражений и ДНК-вирусной инфекции в паренхиме почки. Однако данная картина наблюдается как у лиц с лейкоцитурией, так и без нее. Большинство случаев лейкоцитурии при гломерулонефритах не сопровождается бактериурией. При наличии интерстициальных повреждений почек также возможно появление лейкоцитурии [1].
Нефрит при системных васкулитах и диффузных заболеваниях соединительной ткани. Лейкоцитурия при системных васкулитах является свидетельством поражения почек по типу гломерулонефрита или интерстициального нефрита. Возможно также развитие цистита. Абактериальная лейкоцитурия (лимфоцитурия, эозинофилурия) наблюдается в период обострения нефрита и исчезает в период ремиссии. Лейкоцитурия может быть изолированной, но чаще она сочетается с эритроцитурией и протеинурией. Лейкоцитурия может быть обусловлена ИМП, часто встречающейся на фоне применения глюкокортикостероидов и иммунодепрессантов. В отличие от абактериальной лейкоцитурии она четко реагирует на антибактериальную терапию [9].
Лейкоцитурия генитального происхождения является разновидностью «ложной» лейкоцитурии и встречается у женщин (при кольпитах, эндометритах, цервицитах, вульвовагинитах) и у мужчин (при фимозе и баланопостите). В этом случае мочевые пути не имеют признаков воспаления, а лейкоциты попадают в мочу при мочеиспускании.
Гельминтозы. При аскаридозе возможно развитие интерстициального нефрита. Энтеробиоз может быть причиной воспалительных изменений со стороны наружных половых органов (вульвит, вульвовагинит, баланопостит) [10, 11].
Синдром Рейтера – симптомокомплекс, включающий артрит, конъюнктивит, уретрит/цервицит и характерные поражения кожи [9]. Развитие синдрома Рейтера часто связано с хламидийной инфекцией. «Золотой стандарт» диагностики хламидийной инфекции – культуральный метод – сложен для применения в широкой клинической практике. Чаще используется исследование антител к хламидиям или поиск антигенов (фрагментов нуклеиновых кислот микроорганизмов) – полимеразная цепная реакция (ПЦР). Материалом для исследования являются соскобы из мочеиспускательного канала и канала шейки матки. В общем анализе мочи часто обнаруживают лейкоцитурию (при отрицательных результатах бактериологического исследования мочи), возможны протеинурия и микрогематурия.
Нарушение правил сбора мочи. Одной из самых частых причин лейкоцитурии является нарушение правил сбора мочи, при котором в мочу попадают лейкоциты, находящиеся в препуциальном пространстве или слизистой вульвы. К наиболее частым нарушениям при сборе мочи относятся отсутствие туалета наружных половых органов и отведения крайней плоти или разведения половых губ при мочеиспускании.
Цилиндрурия. Мочевые цилиндры образуются из свернувшегося в канальцах белка и форменных элементов мочи и представляют собой слепки почечных канальцев, имеющие цилиндрическую форму. Появление цилиндрурии в моче может быть одним из признаков поражения почек.
Выделяют несколько видов мочевых цилиндров. Гиалиновые цилиндры – определяются уже при умеренной протеинурии (органической – при острых и хронических гломерулонефритах, нефротическом синдроме и др. патологии почек, когда альбумины проходят через клубочковый фильтр, и функциональной). Единичные гиалиновые цилиндры могут встречаться у здоровых лиц при физических перегрузках, дегидратации, в концентрированной кислой моче.
Восковидные цилиндры – состоят из белка гиалиновых цилиндров, но расположенного более плотно, имеют цвет воска, их наличие в моче характерно для нефротического синдрома различного генеза.
Зернистые цилиндры – являются отражением органического заболевания почек, образуются из распавшихся клеток канальцевого эпителия, их появление в моче свидетельствует о дистрофических процессах в канальцах при нефротическом синдроме, пиелонефрите.
Эпителиальные цилиндры – имеют белковую основу, которая покрыта налипшими эпителиальными клетками.
Эритроцитарные цилиндры – наблюдаются при острых и хронических гломерулонефритах.
Присутствие в моче эпителиальных, зернистых, восковидных, эритроцитарных цилиндров свидетельствует о поражении канальцев, однако прямой зависимости между степенью цилиндрурии и тяжестью почечного процесса не отмечается [4].
Проводя дифференциальную диагностику лейкоцитурии/цилиндрурии и анализируя возможные причины целесообразно помнить о широкой вариабельности их трактовки и причинно-следственных связей при наличии у пациента изменений в общем анализе мочи и необходимости комплексного подхода к дифференциальной диагностике на основе прочных знаний в области терапии, урологии, нефрологии, гинекологии, инфекционной патологии и других дисциплин.
Библиографическая ссылка
Трухан Д.И., Багишева Н.В., Голошубина В.В., Коншу Н.В. ДИФФЕРЕНЦИАЛЬНЫЙ ДИАГНОЗ МОЧЕВОГО СИНДРОМА: ЛЕЙКОЦИТУРИЯ // Международный журнал прикладных и фундаментальных исследований. – 2017. – № 3-2. – С. 205-208;
URL: https://applied-research.ru/ru/article/view?id=11427 (дата обращения: 04.12.2020).
Предлагаем вашему вниманию журналы, издающиеся в издательстве «Академия Естествознания»
(Высокий импакт-фактор РИНЦ, тематика журналов охватывает все научные направления)
Источник

ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА МОЧЕВОГО СИНДРОМА Лекция для студентов 5 курса Подготовил: доцент Близнюк А.И. 3-я кафедра внутренних болезней

План лекции: – состав нормального осадка мочи; – патологический осадок мочи; – причины и механизмы образования патологического мочевого осадка; – дифференциально-диагностическое значение патологического мочевого осадка; – стандарты обследования при мочевом синдроме.

Литература Нефрология: руководство для врачей /под ред. И.Е. Тареевой. М., 2001. 825с. Храйчик Д.К., Седор Д.Р., Ганц М.Б. Секреты нефрологии /пер. с англ. М.;СПб. : БИНОМ, 2001. 303 с. Нефрология в терапевтической практике / А.С. Чиж и др.; под ред. А.С. Чижа. Минск.: Высш. школа, 1998.

Раздел I КЛИНИЧЕСКАЯ АНАТОМИЯ И ФИЗИОЛОГИЯ ПОЧЕК И МОЧЕВЫВОДЯЩИХ ПУТЕЙ

МОЧЕВЫДЕЛИТЕЛЬНАЯ СИСТЕМА 1 – надпочечник 2 – почка 3 – почечная чашечка 4 – почечная лоханка 5 – мочеточник 6 – мочевой пузырь 7 – мочеиспускательный канал 8 – предстательная железа 9 – семенной пузырек 10 – семявыносящий проток 11 – придаток яичка 12 – яичко 13 – половой член

МАКРОСТРУКТУРА ПОЧКИ 1 – корковое вещество 2 – почечные столбы 3 – почечные сосочки 4 – основание пирамиды 5,15 – кровеносные сосуды 6,14 – почечные пирамиды 7 – почечные ворота 8 – почечная пазуха 9 – почечная артерия 10 – почечная вена 11 – мочеточник 12 – почечная лоханка 13 – малые чашечки 16 – большие чашечки 17 – моговое вещество

СТРОЕНИЕ И КРОВОСНАБЖЕНИЕ ПОЧКИ 1 – ПОЧЕЧНОЕ ТЕЛЬЦЕ 2 – ПРИНОСЯЩИЕ СОСУДЫ 3 – ФАСЦИЯ ПОЧКИ 4 – ЖИРОВАЯ КАПСУЛА 5 – ФИБРОЗНАЯ КАПСУЛА 6 – ЛУЧИСТАЯ ЧАСТЬ 7 – ЗВЕЗЧАТЫЕ ВЕНУЛЫ 8 – КАПСУЛЯРНЫЕ ВЕТВИ 9 – КЛУБОЧКИ 10 – МЕЖДОЛЬКОВЫЕ АРТЕРИИ 11 – МЕЖДОЛЬКОВЫЕ ВЕНЫ 12 – ДУГОВЫЕ АРТЕРИИ 13 – ОСНОВАНИЕ ПИРАМИДЫ 14 – МЕЖДОЛЕВАЯ АРТЕРИЯ 15 – МЕЖДОЛЕВАЯ ВЕНА 16 – ПОЧЕЧНЫЕ ПИРАМИДЫ 17 – ПОЧЕЧНЫЕ СОСОЧКИ 18 – РЕШЕТЧАТОЕ ТЕЛО 19 – ПОЧЕЧНЫЕ ЧАШЕЧКИ 20 – СОСОЧКОВЫЕ ОТВЕРСТИЯ 21 – СОСОЧКОВЫЕ ПРОТОКИ 22 – МОЗГОВОЕ ВЕЩЕСТВО ПОЧКИ 23 – ПРЯМЫЕ АРТЕРИОЛЫ 24 – ПРЯМЫЕ ВЕНУЛЫ 25 – ДУГОВЫЕ ВЕНЫ 26 – ГРАНИЦА КОРКОВОГО ВЕЩЕСТВА 27 – ПРОКСИМАЛЬНАЯ ЧАСТЬ КАНАЛЬЦА 28 – КАПСУЛА КЛУБОЧКА 29 – ПЕТЛЯ НЕФРОНА 30 – СВЕРНУТАЯ ЧАСТЬ 31 – ВЫНОСЯЩИЕ СОСУДЫ 17 18 19

МИКРОСТРУКТУРА ПОЧКИ 1 – КАПСУЛА КЛУБОЧКА 2 – ВНУТРЕННЯ ЕЕ ЧАСТЬ 3 – ПРОСВЕТ КАПСУЛЫ 4 – НИЖНЯЯ ЕЕ ЧАСТЬ 5 – ПРОКСИМАЛЬНЫЙ КАНАЛЕЦ 6 – ЩЕТОЧНАЯ КАЙМА 7 – БАЗАЛЬНАЯ ИСЧЕРЧЕННОСТЬ 8 – НИСХОДЯЩАЯ ЧАСТЬ ПЕТЛИ 9 – ВОСХОДЯЩАЯ ЧАСТЬ ПЕТЛИ 10 – ДИСТАЛЬНАЯ ЧАСТЬ КАНАЛЬЦА 11 – СОБИРАТЕЛЬНАЯ ТРУБОЧКА 12 – СОСОЧКОВЫЙ ПРОТОК 13 – ПЕРЕХОДНЫЙ ЭПИТЕЛИЙ МАЛЫХ ПОЧЕЧНЫХ ЧАШЕЧЕК 14 – МЕЖДОЛЕВАЯ АРТЕРИЯ 15 – МЕЖДОЛЕВАЯ ВЕНА 16 – ДУГОВАЯ АРЕТРИЯ 17 – ДУГОВАЯ ВЕНА 18 – ПРЯМАЯ АРТЕРИОЛА 19 – ПРЯМАЯ ВЕНУЛА 20 – МЕЖДОЛЬКОВАЯ АРТЕРИЯ 21 – МЕЖДОЛЬКОВАЯ ВЕНА 22 – ПРИНОСЯЩИЙ СОСУД 23 – КЛУБОЧКОВАЯ КАПИЛЛЯРНАЯ СЕТЬ 24 – ВЫНОСЯЩИЙ СОСУД 25 – ЗВЕЗДЧАТАЯ ВЕНА 26 – ПЕРИТУБУЛЯРНАЯ СЕТЬ 27 – ЭНДОТЕЛИОЦИТ 28 – ЮКСТОГЛОМЕРЛЯРНАЯ КЛЕТКА 29 – ПЛОТНОЕ ПЯТНО

Раздел II НОРМАЛЬНАЯ МОЧА

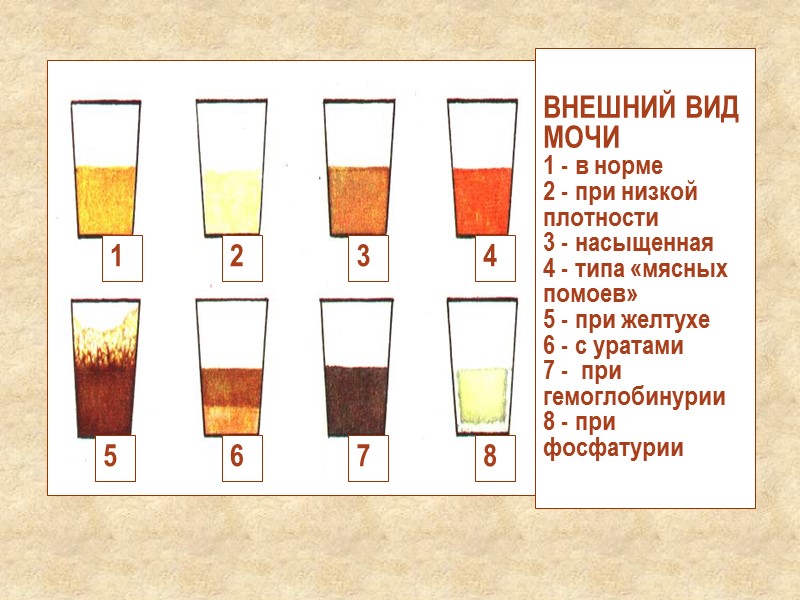
ЦВЕТ МОЧИ У здорового человека моча прозрачная, соломенно-желтого цвета. Факторы, определяющие цвет мочи Концентрация Химический состав Присутствие фосфатов (помутнение мочи).

рН МОЧИ 4,5-7,8 Транзиторное повышение рН (ощелачивание) наблюдается после фруктовой диеты или приема бикарбонатов. ПЛОТНОСТЬ МОЧИ 1,003-1,030 В норме изменяется в течение суток.

БЕЛОК МОЧИ В общем анализе мочи до 0,033 ‰. В норме с мочой выделяется 10-50 мг белка за сутки. Суточная протеинурия селективная (низкомолекулярная).
ФУНКЦИОНАЛЬНАЯ ПРОТЕИНУРИЯ Временная экскреция белка, связанная с некоторыми экстремальными состояниями организма может повышаться до 500 мг/сут.

ПРИЧИНЫ ФУНКЦИОНАЛЬНОЙ ПРОТЕИНУРИИ Охлаждение, инсоляция, перегревание; физические перегрузки (маршевая протеинурия – походы, бег, футбол, регби); – лихорадка; – нарушение кровообращения (застойная); – ортостатическая (постуральная); – эпилепсия, сотрясение головного мозга.
МЕХАНИЗМЫ ФУНКЦИОНАЛЬНОЙ ПРОТЕИНУРИИ – увеличение проницаемости базальной мембраны; замедление почечного кровотока; – гипоксия базальной мембраны; усиление секреции гиалуронидазы.

ОСАДОК МОЧИ СПЕРМАТОРЕЕ

ОСАДОК Эпителий Лейкоциты Эритроциты Соли

ОСАДОК МОЧИ Эпителий единичные клетки Лейкоциты До 2 – 4 в поле зрения у мужчин, до 4-6 у женщин
Раздел III ПАТОЛОГИЧЕСКИЙ МОЧЕВОЙ ОСАДОК


УРОВНИ ПАТОЛОГИЧЕСКОЙ ПРОТЕИНУРИИ Непочечная Преренальная Постренальная Почечная Клубочковая Канальцевая Пре- ренальная Ренальная Пост- ренальная

УРОВНИ И ПРИЧИНЫ ПАТОЛОГИЧЕСКОЙ ПРОТЕИНУРИИ Непочечная Преренальная (краш-синдром, гемолиз, миеломная болезнь) Постренальная (уретрит, цистит). Почечная Клубочковая (гломерулонефрит) Канальцевая (интерстициальный нефрит, лекарственные поражения).

ВИДЫ ПРОТЕИНУРИИ Постоянная, преходящая (транзиторная) Селективная, неселективная Незначительная или минимальная (до 0,5 г/сут.) Умеренная (0,5 – 3,0 г/сут.) Массивная (3,0 – 3,5 и более г/сут.)

ТРАНЗИТОРНАЯ ПРОТЕИНУРИЯ Острые воспалительные заболевания желудочно-кишечного тракта Тяжелая анемия Травмы Ожоги

ПАТОГЕНЕЗ ПРОТЕИНУРИИ Повышение проницаемости клубочкового фильтра Снижение канальцевой реабсорбции Секреция белка клетками патологически измененного эпителия канальцев Выделение белка вследствие распада клеток канальцевого эпителия Воспалительный экссудат мочевых путей Нарушение почечного лимфообращения
Массивная протеинурия Острый гломерулонефрит Хронический гломерулонефрит (нефротическая форма) Нефротический синдром Амилоидоз почек Диабетический гломерулосклероз Миеломная болезнь

Умеренная протеинурия Хронический гломерулонефрит (латентная, гипертоническая формы) Хроническая сердечная недостаточность Интерстициальный нефрит Гипертонический нефроангиосклероз СКВ Синдром Альпорта Нефроптоз

ЭРИТРОЦИТЫ ПАТОЛОГИЧЕСКИЙ ОСАДОК > 1-3 эритроцитов в поле зрения (более 1 000 в 1 мкл) – это почти всегда патология
ГЕМАТУРИЯ Микрогематурия – до 100 эритроцитов в поле зрения, цвет не изменен. Макрогематурия – больше 100 эритроцитов в поле зрения, моча цвета «мясных помоев» или красная.

МАКРОГЕМАТУРИЯ Острый гломерулонефрит Мочекаменная болезнь Опухоль почки Туберкулез почек Травма почки Болезнь Берже (Ig A – нефропатия) Узелковый полиартериит Геморрагический васкулит Синдром Гудпасчера Тромбоз печеночных вен Опухоли мочевого пузыря, мочеточника

Микрогематурия Гломерулонефрит Острый интерстициальный нефрит Алкогольная нефропатия Синдром Альпорта Нефроптоз Простатит Диффузные болезни соединительной ткани

ПАТОГЕНЕЗ ГЕМАТУРИИ Повышение проницаемости базальной мембраны клубочковых капилляров, увеличение размеров пор (гломерулонефрит) Разрыв стенок клубочковых капилляров (гломерулонефрит) Повреждение слизистой мочеточника (мочекаменная болезнь) Разрушение ткани почки (туберкулез, опухоль) Васкулит.

ЛЕЙКОЦИТУРИЯ > 6 лейкоцитов в поле зрения > 2,5 х 106/л по Ничипоренко > 4 х 106/сут. по Аддису-Каковскому. Например 20-30 в поле зрения – лейкоцитурия. При наличии большого количества лейкоцитов в поле зрения (не подлежат подсчету) – говорят о пиурии.

ЛЕЙКОЦИТУРИЯ Пиелонефрит Мочекаменная болезнь Туберкулез почек, мочевого пузыря Простатит Уретрит

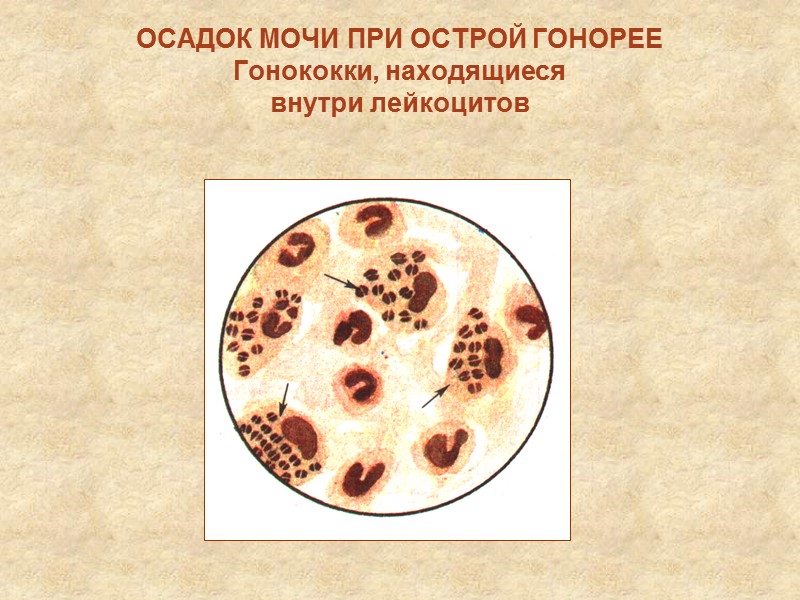
ОСАДОК МОЧИ ПРИ ОСТРОЙ ГОНОРЕЕ Гонококки, находящиеся внутри лейкоцитов

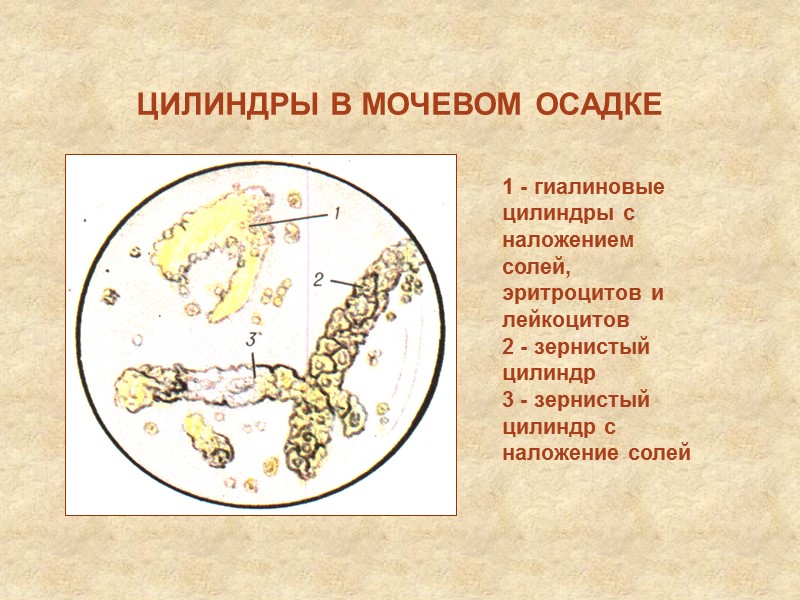
ЦИЛИНДРЫ Цилиндры – слепки канальцев из белка или клеточных элементов Цилиндроиды – слепки из слизи или осадка мочекислых солей

ЦИЛИНДРЫ Гиалиновые – из белка в кислой среде Зернистые – из клеток эпителия проксимальных отделов канальцев Восковидные – из разрушенного эпителия диста
