Дифференциальная диагностика при демпинг синдроме
Демпинг-синдром – это патологическое состояние, развивающееся после резекции желудка вследствие нарушения нейрогуморальной регуляции деятельности пищеварительной системы. Течение демпинг-синдрома характеризуется вегетативными кризами с приступами головокружения, потливости, сердцебиения, слабости, развитием диспепсических явлений, обморочных состояний. Диагностика основывается на данных анамнеза, объективного обследования, рентгенологического исследования желудка и тонкой кишки. Лечение патологии легкой степени заключается в медикаментозной коррекции проявлений; при тяжело выраженных симптомах показана гастроеюнодуоденопластика.
Общие сведения
Демпинг-синдром в современной гастроэнтерологии относится к так называемым болезням оперированного желудка или пострезекционным синдромам. Характеризуется ускоренной эвакуацией, «сбрасыванием» пищи из культи желудка в кишечник, что сопровождается нарушением углеводного обмена и функционирования пищеварительной системы. Развивается у 10-30% пациентов, перенесших операции на желудке, в ближайшем или отдаленном послеоперационном периоде. В большинстве случаев выражен в легкой или средней степени; тяжелая выраженность синдрома, требующая хирургического вмешательства, встречается в 1—9 % случаев, чаще у женщин.

Демпинг-синдром
Причины
Демпинг-синдром развивается в различные сроки после перенесенного хирургического вмешательства на желудке. Как правило, причиной резекции служит язва 12-перстной кишки или желудка, реже – рак желудка. Частота возникновения пострезекционного синдрома зависит от типа выполненной операции: максимальное число случаев демпинг-синдрома наблюдается после резекции желудка по Бильрот II, меньшее – после резекции по Бильрот-I, минимальное – после селективной проксимальной ваготомии или стволовой ваготомии с пилоропластикой.
Патогенез
Механизм развития патологии обусловлен слишком быстрым поступлением необработанной пищи с высокой осмолярностью из желудка в верхние отделы тонкого кишечника. При стремительном опорожнении оперированного желудка и пассаже содержимого стенки кишки растягиваются, выделяется внеклеточная жидкость и биологически активные вещества (гистамин, серотонин, кинины), что сопровождается уменьшением ОЦК, вазодилатацией и усилением перистальтики кишечника.
Нарушается баланс гормонов желудочно-кишечного тракта: гастроингибирующего пептида, гастрина, нейротензина, энтероглюкагона и др.; изменяется эндокринная регуляция пищеварения, что проявляется вазомоторными и желудочно-кишечными реакциями. Вегетативные кризы при демпинг-синдроме в 2/3 случаев протекают по вагоинсулярному типу, у 1/3 пациентов – по симпатоадреналовому типу.
Классификация
По времени развития вегетативного криза различают ранний и поздний демпинг-синдром: в первом случае симптоматика появляется через 10-15 минут после еды, во втором – спустя 2-3 часа после приема пищи. По степени тяжести проявлений патология может протекать в легкой (I), средней (II) или тяжелой (III) степени. Легкая степень реакции развивается только в связи с приемом сладких или молочных блюд; в этом случае отмечается небольшая слабость, головокружение, потливость, учащение пульса на 10-15 уд. в мин., сердцебиение. Приступ продолжается до 30 мин.; дефицит массы тела больного не превышает 5 кг, трудоспособность не страдает.
Демпинг-синдром средней тяжести развивается в ответ на прием любой пищи; слабость вынуждает пациента лечь, пульс учащается на 20-30 уд. в мин., повышается систолическое давление. Больные отмечают тошноту, боли в животе, бурную кишечную перистальтику, профузный понос, шум в ушах, зябкость конечностей, которая сменяется чувством жара. Продолжительность приступа до 1 часа; дефицит массы составляет до 10 кг; трудоспособность нарушена. Тяжелый демпинг-синдром харатеризуется симптоматикой ярко выраженного вегетативного криза. Типична тахикардия (иногда брадикардия), лабильность АД, обмороки, страх смерти. Криз длится от 1 до 2 часов и заканчивается обильным мочеиспусканием. Больной истощен, нетрудоспособен.
Симптомы
Клиническое течение патологии характеризуется общими, вазомоторными и желудочно-кишечными проявлениями. Клиника раннего демпинг-синдрома развивается через 10-15 мин после еды, характеризуется слабостью, головокружением, вплоть до обморочного состояния, головной болью, сердцебиением, кардиалгией, обильным потоотделением, чувством жара. Одновременно появляются боли в эпигастрии, рвота, метеоризм, кишечные колики, понос. Тяжелый приступ вынуждает пациента принимать горизонтальное положение на 2-3 часа после еды.
Поздний (гипогликемический) вариант синдрома развивается спустя 2-3 ч после приема пищи. Его механизм связан с повышением уровня глюкозы в крови в период ранней демпинг-реакции и следующей за этим избыточной секрецией инсулина, снижающей концентрацию сахара в крови до субнормальных значений. В момент приступа ощущается резкая слабость, чувство голода, дрожь, обильное потоотделение, головокружение, гипотония, брадикардия, острая боль в эпигастрии. Эти симптомы быстро исчезают после приема углеводистой пищи. Демпинговая атака длится от 30 мин. до 1 часа.
Диагностика
Демпинг-синдром диагностируется на основании данных анамнеза (резекция желудка), субъективных и объективных проявлений. При рентгенографии желудка определяется стремительное опорожнение оперированного желудка от контрастной взвеси. В ходе рентгенографии пассажа бария по тонкому кишечнику отмечается ускоренное продвижение бария, дискинезия тонкой кишки. В диагностике применяются провокационные пробы: демпинг-реакция может быть вызвана приемом концентрированного раствора глюкозы или сладкого сиропа. Из лабораторных тестов используется определение уровня глюкозы крови, инсулина, альбуминов.
Дифференциальную диагностику демпинг-синдрома проводят с инсулиномой, нейроэндокринными опухолями, болезнью Крона, частичной кишечной непроходимостью, хроническим энтеритом, секреторной недостаточностью поджелудочной железы. Пациентам, страдающим данным расстройством, необходима консультация невролога для выявления и коррекции вегетативно-сосудистых и нервно-психических нарушений.
Лечение демпинг-синдрома
При легкой степени патологии рекомендуется диета, основанная на высококалорийном дробном питании, ограничении жидкости и углеводов, полноценном витаминном составе пищи. Демпинг-синдром средней тяжести требует приема медикаментозных средств, снижающих перистальтику тонкого кишечника (ганглиоблокаторов, препаратов атропина, местных анестетиков), проведения общеукрепляющей терапии (введения р-ра глюкозы с инсулином, парентеральной витаминотерапии), назначения заместительной терапии (прием желудочного сока, соляной кислоты, ферментов – панкреатина). Применяют новокаиновые блокады поясничной области, многоканальную электрическую стимуляцию. При психоневрологических нарушениях показан прием нейролептиков.
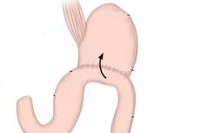
При демпинг-синдроме тяжелой выраженности, неэффективности диетотерапии и комплексной медикаментозной терапии проводится хирургическое лечение – реконструктивная гастроеюнодуоденопластика. Суть оперативного вмешательства заключается в интерпозиции сегмента тонкой кишки (трансплантата из отводящей петли тощей кишки) между двенадцатиперстной кишкой и культей желудка. Благодаря наложению гастроеюнодуоденоанастомоза происходит восстановление пассажа пищи через 12-перстную кишку, нормализация пищевых рефлексов, функции ферменто- и желчевыделения, замедление пассажа пищевых масс в тощей кишке.
Прогноз и профилактика
Чаще всего демпинг-синдром развивается в первые полгода после операции: у 50% пациентов со временем он становится выражен слабее, у 25% не прогрессирует, еще у 25% с годами нарастает. Прогрессирующая или тяжелая патология приводит к стойкой потере трудоспособности.
Профилактика состоит в широком применении органосохраняющих вмешательств в сочетании с ваготомией в хирургии язвенной болезни желудка. При необходимости проведения резекции желудка целесообразно наложение гастродуоденоанастомоза. В постоперационном периоде больному необходимо систематическое наблюдение врача-гастроэнтеролога, диетолога, эндокринолога, невролога; проведение психосоматической реабилитации, курортная терапия.
Источник
Демпинг-синдром. Диагностика и лечение демпинг-синдрома.У больных, перенесших операцию на желудке, при нарушении функции привратника, регулирующей опорожнение желудка, может развиться демпинг-синдром. Недостаточность регулирующей опорожнение желудка функции привратника может возникать по следующим причинам: 1. Рассечение привратника (пилоропластика). Термин «Dumping» (разгрузка) впервые был предложен Mix в 1922 году и означает очень быстрое опорожнение желудка. Симптомы демпинг-синдрома появляются во время приема пищи или спустя 45 минут. Поэтому, если симптомы развиваются во время еды или спустя несколько минут, то это осложнение называют ранним демпинг-синдромом, в отличие от позднего демпинг-синдрома, развивающегося через 1 или более часов после еды. Эти симптомы могут значительно различаться у разных пациентов, но вместе они дают клиническую картину, сходную с картиной гипогликемии, так как при демпинг-синдроме снижается уровень сахара в крови. В связи с этим демпинг-синдром часто определяют как реактивный гипогликемический синдром, который объясняют реакцией мозгового вещества надпочечников и увеличением продукции адреналина. Поздний демпинг-синдром можно предупредить или купировать инъекцией соматостатина. Демпинг-синдром обычно умеренно выражен и постепенно самопроизвольно исчезает. Существует небольшая группа больных, которые являются нетрудоспособными из-за тяжелой формы демпинг-синдрома. Демпинг-синдром развивается у больных, оперированных по поводу язвы двенадцатиперстной кишки, и реже — у больных, оперированных по поводу язвы желудка или рака. Патогенз нарушения моторной функции желудка при демпинг-синдроме Проявления раннего демпинг-синдрома обычно уменьшаются, когда больной ежедневно принимает пищу чаще, но в меньших количествах. Пища должна содержать в основном белки, жиры и минимальное количество углеводов. Больным не следует принимать жидкость с едой, жидкость следует употреблять между приемами пищи. Важно принимать седативные и антигистаминные средства. Кроме того, в первые дни после операции больным рекомендуется принимать пищу, лежа на левом боку; это положение значительно уменьшает проявления раннего демпинг-синдрома. Применение соматостатина предупреждает развитие симптомов как раннего, так и позднего демпинг-синдрома или приводит исчезновению уже имеющихся симптомов. Этот гормон применяют подкожно за 20 минут до еды, как и аналог соматостатина пролонгированного действия октреотид. Вот некоторые из этих операций: 4. Гастроеюностомия по Roux-en-Y, дополненная антрэктомией и стволовой ваготомией для предотвращения развития язв анастомоза. – Также рекомендуем “Некроз культи желудка. Тощекищечно-желудочная инвагинация.” Оглавление темы “Редкие осложнения резекции желудка. Опухоли желудка.”: |
Источник
назад
Нарушение
опорожнения желудка
Демпинг-синдром
Демпинг-синдром
— это некоординированное поступление
пищи в тонкий кишечник в связи с
выпадением резервуарной функции
желудка.
Различают
демпинг-синдром ранний, наступающий
сразу или через 10-15 минут после еды, и
поздний, который развивается спустя 2-3
ч после еды.
Ранний
демпинг-синдром
Патогенез
раннего демпинг-синдрома
заключается в быстром поступлении
недостаточно обработанного пищевого
химуса в то-щую кишку. Это создает в
начальном отделе тощей кишки
чрезвычайно высокое осмотическое
давление, что вызывает ток жидкости из
кровеносного русла в просвет тонкой
кишки и гиповоле-мию. В свою очередь,
гиповолемия обусловливает возбуждение
симпато-адреналовой системы и
поступление в кровь катехолами-нов. В
ряде случаев возможно значительное
возбуждение парасимпатической нервной
системы, что сопровождается
поступлением в кровоток ацетилхолина,
серотонина, кининов. Указанные
нарушения и обусловливают развитие
клинической картины раннего демпинг-синдрома.
Основные
клинические проявления раннего
демпинг-синдрома:
•появление
вскоре после еды резкой общей слабости,
тошноты, выраженного головокружения,
сердцебиений;
•потливость;
•бледность
или, наоборот, покраснение кожи;
•тахикардия
(реже — брадикардия);
•снижение
артериального давления (это
наблюдается чаще всего, но возможно и
повышение).
Указанная
симптоматика появляется, как правило,
после приема большого количества пищи,
особенно содержащей сладости.
Поздний
демпинг-синдром
Патогенез
позднего демпинг-синдрома
заключается в избыточном сбросе пищи,
особенно богатой углеводами, в тонкий
кишечник, всасыванием углеводов в
кровь, развитием гипергликемии,
поступлением в кровь избыточного
количества инсулина с последующим
развитием гипогликемии. Значительную
роль в избыточном поступлении инсулина
в кровь играет повышение тонуса
блуждающего нерва, а также выпадение
эндокринной функции 12-перстной кишки.
Основные
клинические проявления:
•выраженное
чувство голода;
•потливость;
•головокружение,
иногда обморочное состояние;
•дрожание
рук и ног, особенно пальцев кистей;
•двоение
в глазах;
•покраснение
кожи лица;
•сердцебиение;
•урчание
в животе;
•позывы
на дефекацию или учащенный стул;
•снижение
содержания глюкозы в крови;
•после
окончания приступа сильная разбитость,
вялость.
В
табл. 18 приведена дифференциальная
диагностика раннего и позднего демпинг-синдрома.
Различают
три степени тяжести демпинг-синдрома:
•легкая
степень характеризуется
эпизодическими и непродолжительными
приступами слабости после приема
сладких и молочных блюд; общее
состояние больного удовлетворительное;
•средняя
степень тяжести — указанная
симптоматика развивается закономерно
после каждого приема сладких и
молочных блюд, сохраняется долго; общее
состояние больных может страдать, но
при этом нет резкого ограничения
трудоспособности и снижения массы тела;
•тяжелая
степень — проявляется очень
выраженной симптоматикой,
значительным нарушением общего
состояния, резким снижением
работоспособности, снижением массы
тела, нарушением белкового, жирового,
углеводного, минерального, витаминного
обмена.
Табл.
18.Дифференциальная диагностика
раннего и позднего демпинг-синдрома (А.
В. Фролькис, 1991, с изм.)
Признаки
Ранний
демпинг-синдром
Поздний
демпинг-синдром
Время
появления после еды
Через
10-20 минут или во время еды
Через
несколько часов после еды
Исчезновение симптомов | Нехарактерно | Характерно |
после повторного приема | ||
пищи | ||
Слабость, головокружение, | Характерны | Характерны |
обмороки | ||
Сильные головные боли | Нехарактерны | Характерны |
Судороги | Отсутствуют | Могут быть |
Ознобы | Отсутствуют | Могут быть |
Дрожь | Редко | Часта |
Чувство жара | Характерно | Нехарактерно |
Чувство голода | Характерно | Характерно |
Боли и чувство тяжести в | Характерны | Характерны |
животе | ||
Тошнота, отрыжка, рвота | Могут быть | На характерны |
Отделение густой слюны | Характерно | Не характерно |
Поносы | Могут быть | Не характерны |
Цвет лица | Гиперемировано | Бледное |
Потливость | Характерна | Характерна |
Сердцебиение | Характерно | Может быть |
Пульс | Частый | Может быть брадикардия |
Урчание в животе | Характерно | Не характерно |
Уровень глюкозы в крови | Повышен | Снижен |
С
увеличением срока после операции
симптоматика демпинг-синдрома
уменьшается.
Пострезекционный
рефлюкс-гастрит
В
происхождении пострезекционного
рефлюкс-гастрита играет роль заброс
кишечного содержимого с желчью в
желудок. Желчь оказывает повреждающее
влияние на слизистую оболочку желудка,
чему способствует также прекращение
продукции гастрина после удаления
листальной части желудка.
Пострезекционный рефлюкс-гастрит
развивается чаще после операции
резекции желудка по Бильрот-2.
Клинически
рефлюкс-гастрит проявляется тупыми
болями в эпигастрии, ощущением горечи и
сухости во рту, отрыжкой, снижением
аппетита. При ФЭГДС выявляется картина
атрофии слизистой оболочки культи
желудка с признаками воспаления.
Постгастрорезекцноннын
рефлюкс-эзофагит
Рефлюкс-эзофагит
возникает вследствие недостаточной
запи-рательной функции кардии. Как
правило, при этом имеется и рефлюкс-гастрит.
В этом случае кишечное содержимое с
примесью желчи забрасывается в пищевод,
возникает щелочной рефлюкс-эзофагит.
Он проявляется ощущением боли или
жжения (саднения) за грудиной, чувством
изжоги. Указанные признаки появляются
обычно после еды, но могут быть и не
связаны с приемом пищи. Часто беспокоят
сухость и горечь во рту, ощущение «застревания»
пищи в горле, чувство комка. Диагноз реф-люкс-эзофагита
подтверждается при эзофагоскопии. В
некоторых случаях рфлюкс-эзофагит
может осложняться стенозированием
пищевода.
Синдром
приводящей петли
Синдром
приводящей петли характеризуется
стазом химуса с примесью желудочного,
дуоденального содержимого и желчи в
приводящей петле.
Чаще
всего наблюдается хронический
синдром приводящей петли. Обычно он
обусловлен дискинезиями 12-перстной
кишки и приводящей петли или
сращениями (спайками) в этой области.
Различают три степени тяжести синдрома
приводящей петли. Легкая степень проявляется
редкими, непостоянными срыги-ваниями,
рвотой с примесью желчи после еды.
Общее состояние больных существенно не
страдает.
Средняя
степень тяжести характеризуется
болями и выраженным чувством тяжести в
правом подреберье и эпигастрии после
еды, часто возникает рвота с желчью,
после чего боли могут уменьшаться, но
не всегда.
Больные
субъективно плохо переносят рвоту и
часто пропускают прием пищи; масса тела
и работоспособность снижаются.
Тяжелая
степень проявляется частой и
обильной рвотой после еды, сильными
болями в эпигастрии и правом
подреберье. Вместе с рвотными массами
теряется большое количество желчи и
панкреатического сока, что
способствует нарушению пищеварения в
кишечнике и потере массы тела. Общее
состояние больных нарушается
значительно, работоспособность
ограничивается.
Синдром
приводящей петли обычно развивается в
течение первого года после операции.
В
диагностике синдрома приводящей петли
огромную роль играют анамнез, а также
рентгеноскопия желудка и кишечника.
При этом определяется длительное
пребывание контрастного вещества в
приводящей петле тощей и культе 12-перстной
кишок.
Синдром
отводящей петли
Синдром
отводящей петли — это нарушение
проходимости отводящей петли,
обусловленное спаечным процессом.
Основными симптомами являются
неоднократно повторяющаяся рвота (практически
после каждого приема пищи и часто вне
связи с едой), прогрессирующее снижение
массы тела, выраженные явления
обезвоживания. Таким образом,
клиническая картина синдрома
отводящей петли соответствует высокой
кишечной непроходимости.
Синдром
малого желудка
Синдром
малого желудка развивается
приблизительно у 8% перенесших резекцию
желудка и обусловлен уменьшением
объема желудка. Клиническая картина
характеризуется выраженным ощущением
тяжести в эпигастрии, переполненного
желудка даже после небольшого приема
пищи. Нередко наблюдаются тупые боли в
эпигастрии, тошнота, отрыжка и даже
рвота. При ФЭГДС обнаруживается, как
правило, гастрит культи желудка.
По
мере увеличения срока после операции
клинические признаки синдрома малого
желудка уменьшаются.
назад
Источник
