Дифференциальная диагностика при лихорадочном синдроме

Õàðàêòåðèñòèêà ëèõîðàäêè êàê íàèáîëåå ÷àñòîãî ïðîÿâëåíèÿ èíôåêöèîííîé áîëåçíè. Ðàññìîòðåíèå îñîáåííîñòåé ïðîòåêàíèÿ ëèõîðàäêè ïðè ðàñïðîñòðàíåííûõ èíôåêöèÿõ. Îïðåäåëåíèå îñîáåííîñòåé ïðèìåíåíèÿ àíòèáèîòèêîâ. Èññëåäîâàíèå ñèìïòîìîâ àäåíîâèðóñíîé èíôåêöèè.
Ñòóäåíòû, àñïèðàíòû, ìîëîäûå ó÷åíûå, èñïîëüçóþùèå áàçó çíàíèé â ñâîåé ó÷åáå è ðàáîòå, áóäóò âàì î÷åíü áëàãîäàðíû.
Ðàçìåùåíî íà https://www.allbest.ru/
Äèôôåðåíöèàëüíàÿ äèàãíîñòèêà ëèõîðàäî÷íûõ çàáîëåâàíèé
Îáùèå ñâåäåíèÿ.  ðàáîòå âðà÷à, îñîáåííî èíôåêöèîíèñòà, âàæíîå ìåñòî çàíèìàåò äèàãíîñòèêà çàáîëåâàíèé, ñîïðîâîæäàþùèõñÿ ñèíäðîìîì ëèõîðàäêè. Èçâåñòíî, ÷òî ëèõîðàäî÷íàÿ ðåàêöèÿ – ýòî íå òîëüêî ïðîÿâëåíèå áîëåçíè, íî è îäèí èç ïóòåé åå êóïèðîâàíèÿ.  ïåðèîä ëèõîðàäêè ó ÷åëîâåêà àêòèâèçèðóåòñÿ äåÿòåëüíîñòü ðàçëè÷íûõ îðãàíîâ è ñèñòåì. Ýòî îáåñïå÷èâàåò ðàáîòó îðãàíèçìà êàê ñàìîðåãóëèðóþùåé ñèñòåìû â áîëåå èçìåíåííûõ, òðóäíûõ óñëîâèÿõ. Óñòàíîâëåíî, ÷òî ðåïðîäóêöèÿ ìèêðîîðãàíèçìîâ ïðè ïîâûøåíèè òåìïåðàòóðû ðåçêî ñíèæàåòñÿ. Òåì ñàìûì â ãåíåçå ëèõîðàäêè çàëîæåíî äèàëåêòè÷åñêîå åäèíñòâî åå äâîÿêîé ïðèðîäû è ðîëè â îðãàíèçìå: ñ îäíîé ñòîðîíû, ïàòîëîãè÷åñêîå âëèÿíèå íà ìàêðîîðãàíèçì, ñ äðóãîé – ñàíèðóþùåå äåéñòâèå.
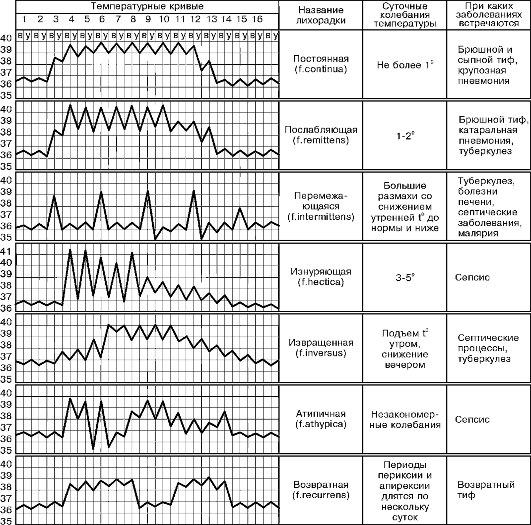
Ëèõîðàäêà – íàèáîëåå ÷àñòîå ïðîÿâëåíèå èíôåêöèîííîé áîëåçíè. Íåèíôåêöèîííûå ëèõîðàäî÷íûå çàáîëåâàíèÿ âñòðå÷àþòñÿ ðåäêî. Ïàòîãåíåç ëèõîðàäêè îáóñëîâëåí íàðóøåíèåì íåéðîãóìîðàëüíîé ðåãóëÿöèè òåïëîîáðàçîâàíèÿ è òåïëîîòäà÷è, âîçíèêàþùèõ ïîä âîçäåéñòâèåì ìèêðîáíûõ òîêñèíîâ è ïèðîãåííûõ âåùåñòâ, îáðàçóþùèõñÿ ïðè ðàñïàäå òêàíåé, ôîðìåííûõ ýëåìåíòîâ êðîâè è äðóãèõ êîìïîíåíòîâ.  íîðìå ïðîäóêöèÿ è îòäà÷à òåïëà óðàâíîâåøèâàþòñÿ, ÷òî ïîääåðæèâàåò òåìïåðàòóðó òåëà ÷åëîâåêà îêîëî 37 °Ñ. Äëÿ äèàãíîñòèêè áîëüøèíñòâà èíôåêöèîííûõ çàáîëåâàíèé âðà÷ äîëæåí äåòàëèçèðîâàòü õàðàêòåð ëèõîðàäêè. Ëèõîðàäî÷íûå ðåàêöèè ðàçëè÷àþòñÿ ïî ïðîäîëæèòåëüíîñòè, âûñîòå è òèïó òåìïåðàòóðíîé êðèâîé. Ïî ïðîäîëæèòåëüíîñòè ëèõîðàäêà áûâàåò îñòðàÿ (äî 2 íåäåëü), ïîäîñòðàÿ (äî 6 íåäåëü) è õðîíè÷åñêàÿ (áîëåå 6 íåäåëü). Ïî ñòåïåíè ïîâûøåíèÿ òåìïåðàòóðû ðàçëè÷àþò ñóáôåáðèëüíóþ òåìïåðàòóðó (37-38 °Ñ), óìåðåííî âûñîêóþ, èëè ôåáðèëüíóþ (38-39 °Ñ), âûñîêóþ, èëè ïèðåòè÷åñêóþ (39-41 °Ñ), è ñâåðõâûñîêóþ, èëè ãèïåðïèðåòè÷åñêóþ (âûøå 41 °Ñ).
Òèïû òåìïåðàòóðíûõ êðèâûõ. Ïîñòîÿííàÿ ëèõîðàäêà (febris continua) ïðîÿâëÿåòñÿ óìåðåííî âûñîêîé èëè âûñîêîé òåìïåðàòóðîé ñ ñóòî÷íûìè êîëåáàíèÿìè â ïðåäåëàõ 1 °Ñ. Õàðàêòåðíà äëÿ ðàçãàðà çàáîëåâàíèÿ áðþøíûì èëè ñûïíûì òèôîì, ÷óìîé, êîðüþ.
Ïðè ïîñëàáëÿþùåé, èëè ðåìèòòèðóþùåé, ëèõîðàäêå (febris remittens) ñóòî÷íûå êîëåáàíèÿ òåìïåðàòóðû ïðåâûøàþò 1 °Ñ, íåðåäêî äîñòèãàÿ 2-2,5 °Ñ. Âñòðå÷àåòñÿ ïðè ãíîéíûõ çàáîëåâàíèÿõ, ïàðàòèôå À, Êóëèõîðàäêå, êëåùåâîì âîçâðàòíîì òèôå, ìåëèîèäîçå.
Ïåðåìåæàþùàÿñÿ, èëè èíòåðìèòòèðóþùàÿ, ëèõîðàäêà (febris intermittens) õàðàêòåðèçóåòñÿ áîëüøèìè ðàçìàõàìè òåìïåðàòóðû ñ ïðàâèëüíûì ÷åðåäîâàíèåì ëèõîðàäî÷íûõ ïðèñòóïîâ (ïàðîêñèçìîâ) è ïåðèîäîâ àïèðåêñèè (2-3 ñóòîê). Òèïè÷íà äëÿ òðåõ è ÷åòûðåõäíåâíîé ìàëÿðèè.
Ãåêòè÷åñêàÿ, èëè èñòîùàþùàÿ, ëèõîðàäêà (febris hectica) õàðàêòåðèçóåòñÿ áîëüøèìè ñóòî÷íûìè ðàçìàõàìè òåìïåðàòóðû, åùå áîëüøèìè, ÷åì ïðè ðåìèòòèðóþùåé ëèõîðàäêå (3-5 °Ñ), ñ ðåçêèì ïàäåíèåì äî íîðìû èëè íèæå. Íàáëþäàåòñÿ ïðè ñåïñèñå, òÿæåëûõ ôîðìàõ òóáåðêóëåçà.
Âîçâðàòíàÿ ëèõîðàäêà (febris recurrens) ïðîÿâëÿåòñÿ ÷åðåäîâàíèåì ëèõîðàäî÷íûõ ïðèñòóïîâ ïðîäîëæèòåëüíîñòüþ â íåñêîëüêî äíåé ñ áåçëèõîðàäî÷íûìè ïåðèîäàìè ðàçëè÷íîé äëèòåëüíîñòè. Ëèõîðàäî÷íûé ïåðèîä íà÷èíàåòñÿ âíåçàïíî è òàêæå âíåçàïíî çàêàí÷èâàåòñÿ. Áûâàåò ïðè âîçâðàòíîì òèôå. Âîëíîîáðàçíàÿ ëèõîðàäêà (febris indulans) ïðîÿâëÿåòñÿ ïîñòåïåííûì íàðàñòàíèåì òåìïåðàòóðû èçî äíÿ â äåíü äî âûñîêèõ öèôð ñ ïîñëåäóþùèì ñíèæåíèåì åå è ïîâòîðíûì ôîðìèðîâàíèåì îòäåëüíûõ âîëí (áðóöåëëåç) . Îòëè÷àåòñÿ îò âîçâðàòíîé ëèõîðàäêè ïîñòåïåííûì ïîâûøåíèåì òåìïåðàòóðû è òàêèì æå ïîñòåïåííûì åå ñïàäîì.
Èçâðàùåííàÿ ëèõîðàäêà (febris inversa) õàðàêòåðèçóåòñÿ áîëåå âûñîêîé óòðåííåé òåìïåðàòóðîé ïî ñðàâíåíèþ ñ âå÷åðíåé. Âñòðå÷àåòñÿ ïðè òóáåðêóëåçå, ñåïñèñå è äðóãèõ çàáîëåâàíèÿõ.
Íåïðàâèëüíàÿ ëèõîðàäêà (febris irregularis et atipiñà) ïðîÿâëÿåòñÿ âûñîêîé èëè óìåðåííî âûñîêîé òåìïåðàòóðîé ñ ðàçëè÷íûìè è íåçàêîíîìåðíûìè ñóòî÷íûìè êîëåáàíèÿìè. Îòìå÷àåòñÿ ïðè ìåíèíãèòå, ãðèïïå, ñèáèðñêîé ÿçâå è íåêîòîðûõ äðóãèõ çàáîëåâàíèÿõ.
Ïðè ìíîãèõ èíôåêöèîííûõ çàáîëåâàíèÿõ îòäåëüíûå òèïû òåìïåðàòóðíûõ êðèâûõ ìîãóò âñòðå÷àòüñÿ êàê â ÷èñòîì âèäå, òàê è â ðàçíûõ êîìáèíàöèÿõ.
Ñòàäèè òåìïåðàòóðíîé êðèâîé. Âûäåëÿþò ñëåäóþùèå ñòàäèè òåìïåðàòóðíîé êðèâîé. Ñòàäèÿ íàðàñòàíèÿ òåìïåðàòóðû (stadium incrementi) ìîæåò ïðîäîëæàòüñÿ îò íåñêîëüêèõ ÷àñîâ (ìàëÿðèÿ, ðîæà, ñûïíîé òèô, êðóïîçíàÿ ïíåâìîíèÿ) äî íåñêîëüêèõ ñóòîê (áðþøíîé òèô, áðóöåëëåç è äð.).
Ñòàäèÿ ðàçãàðà ëèõîðàäêè (stadium fastigii) äëèòñÿ îò íåñêîëüêèõ ÷àñîâ (ìàëÿðèÿ) äî ìíîãèõ ñóòîê è äàæå íåäåëü (áðþøíîé òèô, áðóöåëëåç, ñåïñèñ).
Ñòàäèÿ ñíèæåíèÿ òåìïåðàòóðû (stadium decrementi) ìîæåò áûòü êîðîòêîé èëè áîëåå ïðîäîëæèòåëüíîé. Ïðè êîðîòêîé ñòàäèè òåìïåðàòóðà ïàäàåò ñ âûñîêèõ öèôð äî íîðìû êðèòè÷åñêè, â òå÷åíèå 1-3 ÷ (ìàëÿðèÿ, âîçâðàòíûé òèô). Ïðè íåêîòîðûõ çàáîëåâàíèÿõ ñíèæåíèå òåìïåðàòóðû äî íîðìû ïðîèñõîäèò íà ïðîòÿæåíèè 4-8 äíåé – òàê íàçûâàåìîå ëèòè÷åñêîå ïàäåíèå òåìïåðàòóðû (áðþøíîé òèô), ïðè÷åì èíîãäà ñ áîëüøèìè ñóòî÷íûìè ðàçìàõàìè (àìôèáîëè÷åñêèé ïåðèîä). Âñòðå÷àåòñÿ è âàðèàíò óêîðî÷åííîãî ëèçèñà, êîãäà òåìïåðàòóðà íîðìàëèçóåòñÿ â òå÷åíèå 2-3 ñóòîê (ñûïíîé òèô).
Íà îñíîâàíèè äèíàìèêè ëèõîðàäî÷íîé ðåàêöèè è ÿâëåíèé èíòîêñèêàöèè ìîæíî ñóäèòü î õàðàêòåðå íà÷àëà çàáîëåâàíèÿ. Îñòðîå íà÷àëî îòëè÷àåòñÿ ïîâûøåíèåì òåìïåðàòóðû â òå÷åíèå 1-3 äíåé, ÷àñòî ñ ñèëüíûì îçíîáîì è ïàðàëëåëüíî ñ ýòèì áûñòðûì íàðàñòàíèåì ÿâëåíèé èíòîêñèêàöèè. Ïðè ïîñòåïåííîì íà÷àëå áîëåçíè òåìïåðàòóðà òåëà ïîâûøàåòñÿ ìåäëåííî íà ïðîòÿæåíèè 4-7 äíåé, ñîïðîâîæäàåòñÿ ëåãêèì îçíîáîì, óìåðåííî âûðàæåííîé èíòîêñèêàöèåé. Ñëåäóåò ïîìíèòü, ÷òî ïðè ðàííåì ïðèìåíåíèè ýòèîòðîïíîé òåðàïèè òåìïåðàòóðíàÿ êðèâàÿ ìîæåò ñóùåñòâåííî èçìåíÿòüñÿ. Ýòî íåîáõîäèìî ó÷èòûâàòü ïðè åå äèàãíîñòè÷åñêîé îöåíêå.
Îñîáåííîñòè ëèõîðàäêè ïðè îñíîâíûõ èíôåêöèÿõ.
Òèôîïàðàòèôîçíûå çàáîëåâàíèÿ. Ëèõîðàäêà – ïîñòîÿííûé è íàèáîëåå õàðàêòåðíûé ñèìïòîì áðþøíîãî òèôà è ïàðàòèôîâ À è Â. Ïîäðîáíóþ õàðàêòåðèñòèêó òåìïåðàòóðíîé êðèâîé ïðè áðþøíîì òèôå âïåðâûå äàë íåìåöêèé âðà÷ Âóíäåðëèõ â ñåðåäèíå ïðîøëîãî ñòîëåòèÿ. Ñîãëàñíî åãî îïèñàíèþ, ñõåìàòè÷åñêè òåìïåðàòóðíàÿ êðèâàÿ íàïîìèíàåò òðàïåöèþ, â êîòîðîé ïåðâàÿ ôàçà (íàðàñòàíèå òåìïåðàòóðû) äëèòñÿ îêîëî íåäåëè, âòîðàÿ ôàçà (ðàçãàðà) – äî äâóõ íåäåëü è òðåòüÿ (ïàäåíèå òåìïåðàòóðû) – îêîëî íåäåëè. Íåðåäêî â òðåòüåé ôàçå ïåðåä íîðìàëèçàöèåé òåìïåðàòóðà ïðèîáðåòàåò õàðàêòåð àìôèáîëû. Ñ. Ï. Áîòêèí (1880) èñõîäÿ èç ñâîèõ íàáëþäåíèé ïîêàçàë, ÷òî òàê íàçûâàåìàÿ «êëàññè÷åñêàÿ» òåìïåðàòóðíàÿ êðèâàÿ Âóíäåðëèõà âñòðå÷àåòñÿ ëèøü â 6,1 % ñëó÷àåâ.  îñíîâíîì æå äëÿ áðþøíîãî òèôà õàðàêòåðíî âîëíîîáðàçíîå òå÷åíèå, ïðè êîòîðîì òåìïåðàòóðíûå âîëíû êàê áû íàêàòûâàþòñÿ îäíà íà äðóãóþ. Ïðè áðþøíîì òèôå íåðåäêî ïðîèñõîäèò íå ïîñòåïåííîå, à áûñòðîå «ðàçîãðåâàíèå» îðãàíèçìà. Óæå â áëèæàéøèå 3 äíÿ îò íà÷àëà áîëåçíè ëèõîðàäêà äîñòèãàåò ìàêñèìóìà, çàòåì ïîñòåïåííî íà÷èíàåò ñíèæàòüñÿ, è òåìïåðàòóðíàÿ êðèâàÿ ïðèîáðåòàåò âèä íàêëîííîé ïëîñêîñòè.
Øèðîêîå ïðèìåíåíèå àíòèáèîòèêîâ êàê ïî íàçíà÷åíèþ âðà÷à, òàê è ñàìèìè áîëüíûìè ïðèâîäèò ê óìåíüøåíèþ äëèòåëüíîñòè òåìïåðàòóðíîé ðåàêöèè. Îáû÷íî íà 4-5é äåíü îò íà÷àëà àíòèáèîòèêîòåðàïèè òåìïåðàòóðà ñíèæàåòñÿ.  ïîñëåäíèå ãîäû ïðè áðþøíîì òèôå äàæå áåç ïðèìåíåíèÿ àíòèáèîòèêîâ ïðîäîëæèòåëüíîñòü òåìïåðàòóðíîé ðåàêöèè ñîêðàòèëàñü äî 2-3 íåäåëü. Çíà÷èòåëüíûå èçìåíåíèÿ ïðåòåðïåëà è èíòåíñèâíîñòü òåìïåðàòóðíîé ðåàêöèè. Åñëè â ïðîøëîì áðþøíîé òèô, êàê ïðàâèëî, ñîïðîâîæäàëñÿ òåìïåðàòóðîé 40 °Ñ è âûøå, òî â íàñòîÿùåå âðåìÿ îíà êîëåáëåòñÿ îò 38 äî 39,5-40 °Ñ è â îòäåëüíûõ ñëó÷àÿõ ìîæåò áûòü ñóáôåáðèëüíîé . Íàðÿäó ñ ïîñòåïåííûì «ðàçîãðåâàíèåì» îðãàíèçìà âñòðå÷àåòñÿ áûñòðîå íàðàñòàíèå ëèõîðàäî÷íîé ðåàêöèè.
 íàñòîÿùåå âðåìÿ òåìïåðàòóðíûå êðèâûå ïðè áðþøíîì òèôå îòëè÷àþòñÿ âàðèàáåëüíîñòüþ, ðåäêî ðåãèñòðèðóþòñÿ èõ êëàññè÷åñêèå âàðèàíòû. ×àùå âñåãî ðàçâèâàåòñÿ ðåìèòòèðóþùàÿ èëè íåïðàâèëüíî ðåìèòòèðóþùàÿ ëèõîðàäêà è ëèøü ïðè òÿæåëûõ ôîðìàõ çàáîëåâàíèÿ ïîñòîÿííîãî òèïà. Ðàçðåøåíèå áîëåçíè âñå ðåæå ïðîèñõîäèò ïîñòåïåííî, à åñëè è íàáëþäàåòñÿ ëèòè÷åñêîå ïàäåíèå òåìïåðàòóðû, òî áåç àìôèáîëè÷åñêèõ ðàçìàõîâ. Áîëåå ÷åì ó ïîëîâèíû áîëüíûõ ëèõîðàäêà çàêàí÷èâàåòñÿ óêîðî÷åííûì ëèçèñîì. Òàêèì îáðàçîì, ñîâðåìåííûé áðþøíîé òèô õàðàêòåðèçóåòñÿ ïîäúåìîì òåìïåðàòóðû, ñðàâíèòåëüíî íåáîëüøîé ïðîäîëæèòåëüíîñòüþ ïåðèîäà âûñîêîé ëèõîðàäêè è óêîðî÷åííûì ëèòè÷åñêèì ñíèæåíèåì òåìïåðàòóðû.
Ïîâûøåíèå òåìïåðàòóðû ó áîëüíûõ òèôîïàðàòèôîçíûìè çàáîëåâàíèÿìè ñîïðîâîæäàåòñÿ ñèìïòîìàìè èíòîêñèêàöèè (ãîëîâíàÿ áîëü, çàòîðìîæåííîñòü, îòñóòñòâèå àïïåòèòà, íàðóøåíèå ñíà), êîòîðûå íàðàñòàþò ïàðàëëåëüíî ïîäúåìó òåìïåðàòóðû. Äëÿ ðàçãàðà çàáîëåâàíèÿ õàðàêòåðíû ãèïîòîíèÿ, îòíîñèòåëüíàÿ áðàäèêàðäèÿ, èíîãäà áûâàåò äèêðîòèÿ ïóëüñà. Âûðàæåíû ñèìïòîìû ïîðàæåíèÿ îðãàíîâ ïèùåâàðåíèÿ: ÿçûê ñóõîé, ïîòðåñêàâøèéñÿ, óòîëùåí, ñ îòïå÷àòêàìè çóáîâ ïî êðàþ, ïîêðûò ïëîòíûì ãðÿçíîáóðûì èëè êîðè÷íåâûì íàëåòîì (ôóëèãèíîçíûé ÿçûê). Æèâîò âçäóò âñëåäñòâèå ìåòåîðèçìà, âîçíèêàþò óð÷àíèå è áîëåçíåííîñòü ïðè ïàëüïàöèè â ïðàâîé ïîäâçäîøíîé îáëàñòè, ñèìïòîì Ïàäàëêè ïîëîæèòåëåí, ñòóë ÷àùå âñåãî çàäåðæàí. Ê êîíöó ïåðâîé íåäåëè çàáîëåâàíèÿ âûÿâëÿåòñÿ ãåïàòîëèåíàëüíûé ñèíäðîì. Íà 8-10é äåíü áîëåçíè íà êîæå ïîÿâëÿåòñÿ õàðàêòåðíàÿ ðîçåîëåçíàÿ ñûïü. Íà âûñîòå áîëåçíè îòìå÷àþòñÿ ëåéêîïåíèÿ ñ îòíîñèòåëüíûì ëèìôîöèòîçîì, íîðìàëüíàÿ èëè ñëåãêà ïîâûøåííàÿ ÑÎÝ.
Ñûïíîé òèô. Ëèõîðàäêà – îäèí èç âàæíûõ êëèíè÷åñêèõ ïðîÿâëåíèé ñûïíîãî òèôà. Íàèáîëåå õàðàêòåðíîå íà÷àëî ëèõîðàäêè – ïîâûøåíèå òåìïåðàòóðû äî 39- 40 °Ñ â òå÷åíèå 2-3 äíåé. Òåìïåðàòóðà íàðàñòàåò êàê âå÷åðîì, òàê è óòðîì ïðè íåçíà÷èòåëüíîì ïîçíàáëèâàíèè. Ðåæå íàáëþäàåòñÿ áûñòðûé ïîäúåì òåìïåðàòóðû äî âûñîêèõ öèôð (39-40 °Ñ), îáû÷íî ïîñëå îçíîáà, íà ïðîòÿæåíèè îäíèõ ñóòîê. Åùå ðåæå âñòðå÷àåòñÿ ìåäëåííîå, ëåñòíèöåîáðàçíîå ïîâûøåíèå òåìïåðàòóðû â òå÷åíèå 3-4 äíåé ñ ðåìèññèÿìè ïî óòðàì, áåç îçíîáà. Ïðè ðàçíîîáðàçèè ëèõîðàäêè â íà÷àëüíîé ôàçå ñûïíîãî òèôà ïîñëåäóþùàÿ äèíàìèêà åå îäèíàêîâà ïî÷òè ó âñåõ áîëüíûõ. Îáû÷íî ñ 4-5ãî äíÿ áîëåçíè íàáëþäàåòñÿ ïîñòîÿííûé òèï ëèõîðàäêè. Ýòèì õàðàêòåðèçóåòñÿ ðàçãàð áîëåçíè ó ëèö, íå ïîëó÷àâøèõ àíòèáèîòèêè. Ëèøü ó íåêîòîðûõ áîëüíûõ áûâàåò ðåìèòòèðóþùàÿ òåìïåðàòóðà. Èçâåñòíî, ÷òî ÷åì ìåíüøå ñóòî÷íûå êîëåáàíèÿ òåìïåðàòóðû, ñîîòâåòñòâóþùèå ïîñòîÿííîìó òèïó òåìïåðàòóðíîé êðèâîé, òåì òÿæåëåå òå÷åíèå áîëåçíè è õóæå ïðîãíîç. Ïðè ðåìèòòèðóþùåé òåìïåðàòóðå ïðîãíîç ÷àùå âñåãî áëàãîïðèÿòíûé.
Èíîãäà ïðè ñûïíîì òèôå ìîãóò áûòü òàê íàçûâàåìûå òåìïåðàòóðíûå «âðåçû». Ïåðâûé èç íèõ èìååò ìåñòî íà 3-4é äåíü áîëåçíè, ò.å. íàêàíóíå ïîÿâëåíèÿ ñûïè. Òåìïåðàòóðà ïðè ýòîì âíåçàïíî ïîíèæàåòñÿ íà 1,5- 2 °Ñ, íî ñàìî÷óâñòâèå áîëüíûõ íå óëó÷øàåòñÿ. Ñ ïîÿâëåíèåì ñûïè òåìïåðàòóðà âíîâü ñòàíîâèòñÿ âûñîêîé, ïðåâûøàåò ïðåæíèå öèôðû, è îñòàåòñÿ òàêîé îïðåäåëåííîå âðåìÿ, çíàìåíóÿ ðàçãàð áîëåçíè. Ýòîò «âðåç», õîòÿ è íå âñåãäà âñòðå÷àåòñÿ, ñ÷èòàåòñÿ ãðàíèöåé ìåæäó íà÷àëüíûì ïåðèîäîì áîëåçíè è åå ðàçãàðîì.
Âòîðîé òåìïåðàòóðíûé «âðåç» ïðèõîäèòñÿ ïðèìåðíî íà 8-10é äåíü áîëåçíè.  ýòî âðåìÿ ìîæíî íàáëþäàòü òó æå êàðòèíó ïîíèæåíèÿ òåìïåðàòóðû íà 1,5 è äàæå 2 °Ñ (íî íå äî íîðìû). Íà ñëåäóþùèé äåíü òåìïåðàòóðà âíîâü ïîâûøàåòñÿ ïî÷òè äî ïðåæíèõ öèôð, à ÷åðåç 3-4 äíÿ ïàäàåò è âñêîðå íîðìàëèçóåòñÿ. Ýòîò òåìïåðàòóðíûé «âðåç» ïðè ñïîðàäè÷åñêîé çàáîëåâàåìîñòè, îñîáåííî ïðè ëå÷åíèè áîëüíûõ àíòèáèîòèêàìè, ïî ñóùåñòâó âñåãäà îòñóòñòâóåò.
Ïðè íåîñëîæíåííîì ñûïíîì òèôå òåìïåðàòóðà ïàäàåò îáû÷íî â òå÷åíèå 2-3 äíåé ïî òèïó óêîðî÷åííîãî ëèçèñà. Ðåäêî ëèçèñ äëèòñÿ 4 äíÿ è áîëüøå.
Îñòðîå íà÷àëî ñûïíîãî òèôà ñî çíà÷èòåëüíûì ïîâûøåíèåì òåìïåðàòóðû òåëà óæå â ïåðâûé äåíü è íàðàñòàþùèìè öèôðàìè åå íà ïðîòÿæåíèè ïîñëåäóþùèõ äâóõ äíåé, æàëîáû íà ñèëüíóþ è âñå óñèëèâàþùóþñÿ ãîëîâíóþ áîëü è ñëàáîñòü, áåññîííèöó; ëåãêàÿ âîçáóäèìîñòü áîëüíûõ, óìåðåííàÿ ãèïåðåìèÿ êîæè ëèöà è îäóòëîâàòîñòü åãî («ëèöî ÷åëîâåêà, âûøåäøåãî èç áàíè»), ãèïåðåìèÿ êîíúþíêòèâ è ïîâûøåííûé áëåñê ãëàç («êðîëè÷üè ãëàçà»), âûÿâëÿåìûå ñ 3ãî äíÿ áîëåçíè ïîëîæèòåëüíûå ñèìïòîìû ùèïêà, Êèàðè – Àâöûíà, ÐîçåíÁåðãà, Àäåñìàíà, Ãîâîðîâà-Ãîäåëüå, îäûøêà, ñîîòâåòñòâèå ïóëüñà òåìïåðàòóðå, ãèïîòîíèÿ, ÿâëåíèå îáùåãî òðåìîðà – âñå ýòî îòëè÷àåò åãî îò áðþøíîãî òèôà â ïåðâûå 3-4 äíÿ áîëåçíè. Áîëüíûå áðþøíûì òèôîì áëåäíû, àäèíàìè÷íû, ó íèõ ðàíî ïîÿâëÿþòñÿ áðàäèêàðäèÿ ñ âîçìîæíîé äèêðîòèåé ïóëüñà, ïîëîæèòåëüíûå ñèìïòîìû Ïàäàëêè, óð÷àíèå â ïðàâîé ïîäâçäîøíîé îáëàñòè ïðè ïàëüïàöèè.
Âàæíîå äèôôåðåíöèàëüíî-äèàãíîñòè÷åñêîå çíà÷åíèå èìååò ñûïü, êîòîðàÿ ïðè ñûïíîì òèôå âîçíèêàåò ìåæäó 4ì è 6ì äíåì áîëåçíè, îáèëüíàÿ è íîñèò ðîçåîëåçíîïåòåõèàëüíûé õàðàêòåð. Ïðè áðþøíîì òèôå ñûïü ïîÿâëÿåòñÿ íà 8-10é äåíü áîëåçíè, íåîáèëüíàÿ, ðîçåîëåçíàÿ è ëîêàëèçóåòñÿ íà æèâîòå è áîêîâûõ ïîâåðõíîñòÿõ ãðóäíîé êëåòêè.
Ïðè áîëåçíè Áðèëëà – Öèíññåðà òåìïåðàòóðà, êàê ïðàâèëî, íå ïðåâûøàåò 38-39 °Ñ. Òåìïåðàòóðíàÿ êðèâàÿ ÷àùå áûâàåò ðåìèòòèðóþùåãî, ðåæå ïîñòîÿííîãî òèïà. Ñðåäíÿÿ ïðîäîëæèòåëüíîñòü ëèõîðàäî÷íîãî ïåðèîäà-8-10 äíåé. Òåìïåðàòóðà ñíèæàåòñÿ êðèòè÷åñêè èëè â âèäå êîðîòêîãî ëèçèñà. Ñèìïòîìû ïîðàæåíèÿ ÖÍÑ âûðàæåíû óìåðåííî: ãîëîâíàÿ áîëü, èíîãäà ñèëüíàÿ, áåññîííèöà, íåêîòîðàÿ âîçáóæäåííîñòü è ïîâûøåííàÿ ãîâîðëèâîñòü, ñîçíàíèå ñîõðàíåíî, ïîëîæèòåëüíûé ñèìïòîì Ãîâîðîâà – Ãîäåëüå, ìåíèíãåàëüíûå ñèìïòîìû ðåäêè. Ïðåîáëàäàåò íå ïåòåõèàëüíàÿ, êàê ïðè ýïèäåìè÷åñêîì ñûïíîì òèôå, à ðîçåîëåçíàÿ ñûïü, êîòîðàÿ ñîõðàíÿåòñÿ â òå÷åíèå 5-7 äíåé è áåññëåäíî èñ÷åçàåò.
Ãðèïï. Íåðåäêî áîëüíûì ñûïíûì è áðþøíûì òèôîì â íà÷àëüíîì ïåðèîäå áîëåçíè îøèáî÷íî ñòàâèòñÿ äèàãíîç ãðèïïà èëè àäåíîâèðóñíîé èíôåêöèè. Îäíàêî ãðèïï íà÷èíàåòñÿ íàñòîëüêî îñòðî, ÷òî áîëüíûå îáû÷íî óêàçûâàþò íå òîëüêî äåíü, íî äàæå ÷àñ íà÷àëà áîëåçíè. Òåìïåðàòóðà ïîâûøàåòñÿ è ïðàêòè÷åñêè â ïåðâûå äâîå ñóòîê çàáîëåâàíèÿ äîñòèãàåò ñâîåãî ìàêñèìóìà – 39- 40 °Ñ.  ïåðâûå äâà äíÿ óæå èìååòñÿ ðàçâåðíóòàÿ êàðòèíà áîëåçíè, â êîòîðîé ïðåîáëàäàþò ÿâëåíèÿ îáùåé èíòîêñèêàöèè (ñèëüíàÿ ãîëîâíàÿ áîëü â îáëàñòè ëáà è íàäáðîâíûõ äóã, ðàçáèòîñòü, ëîìîòà â òåëå).Ëèõîðàäî÷íûé ïåðèîä ïðè íåîñëîæíåííîì òå÷åíèè ãðèïïà äëèòñÿ 1-5 äíåé, ïîñëå ÷åãî òåìïåðàòóðà êðèòè÷åñêè . èëè â âèäå êîðîòêîãî ëèçèñà óñòàíàâëèâàåòñÿ íîðìàëüíîé, èíîãäà ñ ñèëüíûì ïîòîîòäåëåíèåì è äàæå ñ êîëëàïñîì. Äëÿ ãðèïïà õàðàêòåðíû ñèìïòîìû ïîðàæåíèÿ äûõàòåëüíûõ ïóòåé: ðèíèò, ðàçëèòàÿ ãèïåðåìèÿ ñëèçèñòîé çåâà, çåðíèñòîñòü ìÿãêîãî íåáà, òðàõåèò ëèõîðàäêà èíôåêöèîííûé àäåíîâèðóñíûé àíòèáèîòèê
Àäåíîâèðóñíàÿ èíôåêöèÿ. Ó áîëüøèíñòâà áîëüíûõ íà÷èíàåòñÿ îñòðî, òåìïåðàòóðà êî 2-3ìó äíþ äîñòèãàåò 38-39 °Ñ, ðåäêî 40 °Ñ.  íåêîòîðûõ ñëó÷àÿõ çàáîëåâàíèå íà÷èíàåòñÿ ïîñòåïåííî è âûñîêàÿ òåìïåðàòóðà ïîÿâëÿåòñÿ ëèøü ê 3-4ìó äíþ áîëåçíè. Ëèõîðàäêà ìîæåò ñîïðîâîæäàòüñÿ îçíîáîì è äëèòñÿ ÷àùå âñåãî îêîëî íåäåëè, èíîãäà äî 2-3 íåäåëü. Òåìïåðàòóðíàÿ êðèâàÿ íîñèò ïîñòîÿííûé èëè ðåìèòòèðóþùèé õàðàêòåð Íà âûñîòå çàáîëåâàíèÿ ñèìïòîìû èíòîêñèêàöèè âûðàæåíû ñëàáî èëè óìåðåííî: íåçíà÷èòåëüíûå îáùàÿ ñëàáîñòü, ãîëîâíûå, ìûøå÷íûå è ñóñòàâíûå áîëè. Ðàííèìè ñèìïòîìàìè àäåíîâèðóñíîé èíôåêöèè â îòëè÷èå îò ãðèïïà ÿâëÿþòñÿ óìåðåííàÿ çàëîæåííîñòü íîñà è íàñìîðê ñ îáèëüíûìè ñåðîçíûìè èëè ñåðîçíîãíîéíûìè âûäåëåíèÿìè. Êîíúþíêòèâèò ÷àùå áûâàåò êàòàðàëüíûì, ðåæå ôîëëèêóëÿðíûì è ïëåí÷àòûì. Ïðè îñìîòðå ïîëîñòè ðòà îòìå÷àþòñÿ ãèïåðåìèÿ è çåðíèñòîñòü ìÿãêîãî íåáà, à òàêæå çàäíåé ñòåíêè ãëîòêè. Õàðàêòåðåí òîíçèëëèò ñ ïîä÷åëþñòíûì è øåéíûì ëèìôàäåíèòîì, ìîæåò âûÿâëÿòüñÿ ãåïàòîëèåíàëüíûé ñèíäðîì.
Ïðè ðàçâèòèè ïíåâìîíèè ðåçêî óõóäøàåòñÿ îáùåå ñîñòîÿíèå, óñèëèâàåòñÿ èíòîêñèêàöèÿ, íàðàñòàåò òåìïåðàòóðà. Èçìåíåíèÿ â ëåãêèõ (ïðèòóïëåíèå ïåðêóòîðíîãî çâóêà, íàëè÷èå ñóõèõ è ðàçíîêàëèáåðíûõ âëàæíûõ õðèïîâ) îïðåäåëÿþòñÿ ñ 3-4ãî äíÿ áîëåçíè.
Àäåíîâèðóñíîé èíôåêöèåé ïîðàæàþòñÿ ïðåèìóùåñòâåííî ëèöà ìîëîäîãî âîçðàñòà è äåòè. Òÿæåëåå çàáîëåâàíèå ïðîòåêàåò ó äåòåé.
 îòëè÷èå îò áðþøíîãî è ñûïíîãî òèôà ïðè àäåíîâèðóñíîé èíôåêöèè íà ôîíå ëèõîðàäêè ÿâëåíèÿ èíòîêñèêàöèè âûðàæåíû ñëàáî, à ïðåîáëàäàþò ñèìïòîìû îñòðîãî ðåñïèðàòîðíîãî çàáîëåâàíèÿ â ñî÷åòàíèè ñ êîíúþíêòèâèòîì, òîíçèëëèòîì è ëèìôàäåíèòîì. Ìåíèíãîêîêêîâàÿ èíôåêöèÿ. Ê ÷èñëó çàáîëåâàíèé, ñîïðîâîæäàþùèõñÿ ëèõîðàäêîé, îòíîñèòñÿ ìåíèíãîêîêêîâàÿ èíôåêöèÿ. Ïðè íåé òåìïåðàòóðà ìîæåò âàðüèðîâàòü îò ñóáôåáðèëüíîé äî ÷ðåçâû÷àéíî âûñîêîé (42 °Ñ). Òåìïåðàòóðíàÿ êðèâàÿ áûâàåò ïîñòîÿííîãî òèïà, èíòåðìèòòèðóùàÿ è ðåìèòòèðóþùàÿ. Îäíè àâòîðû ïîëàãàþò, ÷òî ïîñòîÿííàÿ ëèõîðàäêà ïðåäâåùàåò íåáëàãîïðèÿòíîå òå÷åíèå çàáîëåâàíèÿ, äðóãèå ñ÷èòàþò, ÷òî îñîáåííîñòè òåìïåðàòóðíîé êðèâîé íå èìåþò ïðîãíîñòè÷åñêîãî çíà÷åíèÿ. Íà ôîíå ýòèîòðîïíîé òåðàïèè ó áîëüøåé ÷àñòè áîëüíûõ òåìïåðàòóðà ñíèæàåòñÿ äî íîðìû óæå ÷åðåç 1-3 äíÿ ïîñëå íà÷àëà ëå÷åíèÿ, è ëèøü ó íåêîòîðûõ áîëüíûõ åùå â òå÷åíèå 1-2 äíåé ïðîäîëæàåòñÿ ñóáôåáðèëèòåò.
Äëÿ ìåíèíãîêîêêîâîãî ìåíèíãèòà õàðàêòåðíà î÷åíü ñèëüíàÿ ãîëîâíàÿ áîëü, êîòîðàÿ áûñòðî ñòàíîâèòñÿ íåâûíîñèìîé è ÷àñòî ñîïðîâîæäàåòñÿ ïîâòîðíîé ðâîòîé. Íåðåäêî ìîæíî íàáëþäàòü ñâîåîáðàçíóþ äëÿ ýòîé áîëåçíè ïîçó, êîãäà â ïîëîæåíèè íà áîêó ãîëîâà ó áîëüíûõ çàïðîêèíóòà íàçàä, à ñîãíóòûå íîãè ïðèâåäåíû ê æèâîòó. Ãîëîâà îáû÷íî çàïðîêèíóòà íàçàä è â ïîëîæåíèè áîëüíîãî íà ñïèíå. Ðåçêî âûðàæåíû ðèãèäíîñòü ìûøö çàòûëêà, ñèìïòîìû Êåðíèãà è Áðóäçèíñêáãî. Çíà÷èòåëüíû ëåéêîöèòîç (äî 20 25*109) è íåéòðîôèëåç. Äèàãíîç óñòàíàâëèâàåòñÿ ïîñëå ëþìáàëüíîé ïóíêöèè. Âûñîêîå äàâëåíèå â ñïèííîìîçãîâîì êàíàëå, ìóòíûé èëè ãíîéíûé öâåò æèäêîñòè, âûñîêèé öèòîç (6000-10 000 êëåòîê â 1 ìêë è äàæå áîëåå) ñ ïðåîáëàäàíèåì íåéòðîôèëîâ è âêëþ÷åíèÿìè â íèõ ãðàìîòðèöàòåëüíûõ äèïëîêîêêîâ, ïîâûøåííîå êîëè÷åñòâî áåëêà (0,45-3 ã/ë), ïîëîæèòåëüíûå ðåàêöèè Ïàíäè è Íîííå – Àïåëüòà ãîâîðÿò î çàáîëåâàíèè ìåíèíãèòîì.
Ëèõîðàäêà ïðè ìåíèíãîêîêöåìèè ÷àùå âñåãî èíòåðìèòòèðóþùàÿ, íî òåìïåðàòóðíàÿ êðèâàÿ îñîáûì ïîñòîÿíñòâîì íå îòëè÷àåòñÿ.  òå÷åíèå 1-2 ñóòîê áîëåçíè òåìïåðàòóðà âñåãäà âûñîêàÿ (39-41 °Ñ), â äàëüíåéøåì îíà ìîæåò áûòü ïîñòîÿííîé, ãåêòè÷åñêîé, èçðåäêà ñóáôåáðèëüíîé, ïðè øîêå – íîðìàëüíîé. Ñ ïåðâîãî äíÿ áîëåçíè âûðàæåíà èíòîêñèêàöèÿ: áëåäíîñòü, ñóõîñòü êîæíûõ ïîêðîâîâ, îáëîæåííûé ÿçûê, ïîâûøåííàÿ æàæäà, îòñóòñòâèå àïïåòèòà. Îñíîâíîé êëèíè÷åñêèé ñèìïòîì, ïîçâîëÿþùèé ðàñïîçíàòü ìåíèíãîêîêöåìèþ,- õàðàêòåðíàÿ ãåìîððàãè÷åñêàÿ ñûïü. Ýëåìåíòû ãåìîððàãèé ó îäíîãî è òîãî æå áîëüíîãî áûâàþò ðàçíîé âåëè÷èíû – îò ìåëêîòî÷å÷íûõ ïåòåõèé äî îáøèðíûõ êðîâîèçëèÿíèé.
Ñî÷åòàíèå ìåíèíãîêîêöåìèè ñ ìåíèíãèòîì ïîìîãàåò îòäèôôåðåíöèðîâàòü ìåíèíãîêîêêîâûé ìåíèíãèò îò ìåíèíãèòîâ äðóãîé ýòèîëîãèè. Äèàãíîñòèêà çíà÷èòåëüíî îñëîæíÿåòñÿ ïðè «÷èñòîé» ìåíèíãîêîêöåìèè. Ìåíèíãîêîêöåìèþ ïðèõîäèòñÿ äèôôåðåíöèðîâàòü ñ ãðèïïîì, êîðüþ, ñêàðëàòèíîé, êðàñíóõîé, ñûïíûì òèôîì, ãåìîððàãè÷åñêèìè ëèõîðàäêàìè, ñåïòèöåìèåé è íåêîòîðûìè äðóãèìè çàáîëåâàíèÿìè (òðîìáîöèòîïåíè÷åñêàÿ ïóðïóðà, ãåìîððàãè÷åñêèé âàñêóëèò).
Ðàçìåùåíî íà Allbest.ru
…
Источник
Лихорадкой неизвестного происхождения (англ. Fever of unknown origin, FUO, лихорадка неясного генеза) у взрослых принято называть повышение температуры более 38,3 С, длительностью более трех недель, при отсутствии очевидной причины несмотря на тщательное обследование.
Пациент с лихорадкой выше 38,3 на приеме у врача – вовсе не редкость. В большинстве случаев причину удается легко выяснить на первом же визите. Иногда для выявления причины требуются дополнительные исследования. Чаще всего причиной является вирусная инфекция, которая проходит самостоятельно в течение 1-2 недель. Если этого не произошло – требуется тщательная детальная диагностика. Несмотря на то, что длительная лихорадка чаще всего является симптомом серьезных заболеваний, большинство из них поддается лечению.
Определение лихорадки неизвестного происхождения (FUO) мы уже дали выше – это повышение температуры более 38,3 С, длительностью более трех недель, при отсутствии очевидной причины несмотря на тщательное обследование.
Каждый подтип имеет уникальную дифференциальную диагностику (см. табл. 1)
Классификация лихорадки неясного генеза (FUO) Таблица 1
Подтипы FUO | Критерии | Этиология |
Классический | Температура >38.3°C | Инфекции, злокачественные опухоли, коллагеновые сосудистые заболевания |
Продолжительность >3 недель | ||
Наличие как минимум трех амбулаторных визитов к врачу или проведение трех суток в стационаре | ||
Внутрибольничный (нозокомиальный) | Температура >38.3°C | Энтероколит, вызванный Clostridium difficile (антибиотик-ассоциированная диарея), лекарственно-индуцированная лихорадка, легочная эмболия, септический тромбофлебит, синусит |
Начало лихорадки в стационаре, ≥24 часов от поступления. | ||
Отсутствие диагноза после трех суток поиска | ||
Иммунодефицитный (нейтропенический) | Температура >38.3°C | Оппортунистические бактериальные инфекции (то есть инфекции бактериальными возбудителями, не вызывающими болезней у людей с сохранным иммунитетом), аспергиллез, кандидоз, герпетическая инфекция |
Абсолютное количество нейтрофилов ≤ 500 кл в мм3 | ||
Отсутствие диагноза после трех суток поиска | ||
ВИЧ-ассоциированный | Температура >38.3°C | Цитомегаловирус, Микобактериальная внутриклеточная инфекция (специфическая инфекция ВИЧ-инфицированных пациентов в стадии СПИДа), пневмония, вызванная Pneumocystis carinii, лекарственно-индуцированная лихорадка, саркома Капоши, лимфома |
Продолжительность> 4 недель для амбулаторных больных,> 3-х дней для стационарных больных | ||
Подтвержденная ВИЧ-инфекция |
Дифференциальная диагностика лихорадки неясного генеза
Дифференциальный диагноз FUO обычно разбивается на четыре основных подгруппы: инфекции, злокачественные новообразования, аутоиммунные состояния и прочие (см. таблицу 2).
Основные причины лихорадки неясного генеза. Таблица 2
Инфекции | Аутоиммунные заболевания |
Туберкулез (особенно внелегочный) | Болезнь Стилла у взрослых |
Абсцесс брюшной полости | Ревматическая полимиалгия |
Абсцесс малого таза | Височный артериит |
Зубной абсцесс | Ревматоидный артрит |
Эндокардит | Ревматоидная лихорадка |
Остеомиелит | Воспалительные заболевания |
Синусит | Синдром Рейтера |
Цитомегаловирус | Системная красная волчанка |
Вирус Эпштейн-Барр | Васкулиты |
Вирус иммунодефицита человека | Прочее |
Лайм-боррелиоз | Лекарственно-индуцированная лихорадка |
Простатит | Осложнения цирроза |
Синусит | Искусственная лихорадка |
Злокачественные опухоли | Гепатит (алкогольный, |
Хронический лейкоз | Тромбоз глубоких вен |
Лимфома | Саркоидоз |
Метастатический рак | |
Почечно-клеточная карцинома | |
Рак толстого кишечника | |
Рак печени | |
Миелодиспластический синдром | |
Рак поджелудочной железы | |
Саркома | |
Инфекции
Среди множества инфекционных заболеваний, способных вызывать FUO, туберкулез (особенно внелегочные формы) и абсцессы брюшной/тазовой области являются наиболее распространенными.
Абдоминальные абсцессы обычно связаны с перфорацией полых внутренних органов, с дивертикулитом, злокачественными опухолями и травмой. Помимо этого, следует помнить о возможности подострого бактериального эндокардита, синусита, остеомиелита и флюса. В случаях особой длительности лихорадки – вероятность инфекционной этиологии уменьшается. В таких ситуациях следует думать скорее о злокачественных новообразованиях или искусственной лихорадке (то есть лихорадке, которую провоцирует сам пациент).
Злокачественные новообразования
Из-за существенного увеличения продолжительности жизни, а также достижений в области диагностики и лечения болезней, обычных в этой группе населения, злокачественные новообразования стали частым явлением у пожилых пациентов. Злокачественные новообразования нередко трудно диагностировать, особенно такие, как хронические лейкозы, лимфомы, почечно-клеточный рак и рак с метастазами. Именно эти виды рака часто вызывают лихорадку неясного генеза.
Аутоиммунные заболевания
Ревматоидный артрит и ревматизм являются воспалительными заболеваниями, которые раньше были самой частой причиной FUO, однако с развитием серологической диагностики эти заболевания, как правило, теперь диагностируется более оперативно. На этом фоне такие болезни как Болезнь Стилла у взрослых и височный артериит – стали наиболее распространенными аутоиммунными причинами FUO, потому что они остаются весьма труднодиагностируемыми даже с помощью лабораторных исследований.
Мультисистемные воспалительные заболевания, такие как височный артериит и ревматическая полимиалгия, особенно часто являются причиной FUO у пациентов старше 65 лет.
Другие причины лихорадки неясного генеза
Самой частой причиной FUO в этой группе является медикаментозная (лекарственно-индуцированная) лихорадка. Это состояние является частью реакции гиперчувствительности к конкретным препаратам, таким как диуретики, обезболивающие препараты, антиаритмические средства, противосудорожные препараты, седативные средства, некоторые антибиотики (цефалоспорины), антигистаминные препараты, барбитураты, салицилаты, и сульфонамиды (см. таблицу 3).
Таблица 3
Лекарственные препараты, способные вызывать лекарственно-индуцированную лихорадку
Аллопуринол (Zyloprim) | Изониазид |
Каптоприл | Меперидин |
Циметидин | Метилдопа |
Эритромицин | Нифедипин |
Гепарин | Нитрофурантоин |
Гидралазин | Пенициллин |
Гидрохлортиазид | Фенитоин |
Хинидин | Прокаинамид |
Осложнения цирроза и гепатита (алкогольного, гранулематозного или волчаночного), также могут являться потенциальными причинами FUO. Тромбоз глубоких вен хотя и является редкой причиной FUO, однако должен быть исключен у таких пациентов с помощью доплеровского исследования вен. Искусственная лихорадка должна быть заподозрена у пациентов с медицинским образованием или большим опытом общения с медицинскими работниками, при наличии психиатрических симптомов, и при продолжительности лихорадки более шести месяцев.
Даже после проведения всех необходимых методов диагностики – отсутствие окончательного диагноза у пациента с FUO – не является редкостью; по статистике около 20% случаев остаются без диагноза. Однако, если самое тщательное исследование не выявило причины FUO, то прогноз такого пациента, как правило, благоприятный.
Диагностический подход к пациенту с лихорадкой неясного генеза
Стартовый подход к пациенту с лихорадкой неясного генеза включает в себя: полный подробный анамнез, физикальный осмотр и базовые дополнительные методы обследования (ОАК, ОАМ, рентгенограмма/флюорография легких, осмотр гинеколога для женщин). Первым шагом диагностики является изучение анамнеза лихорадки и документирование ее модели (см рисунок 1).
Различают следующие основные модели лихорадки: постоянная, ремиттирующая (послабляющая), интермиттирующая (перемежающаяся), извращенная, гектическая (истощающая) и неправильная.
При сборе анамнеза особое внимание уделяется: недавним далеким поездкам, контакту с домашними и другими животными, и недавнему контакту с людьми, имеющими подобные симптомы. Если пациент приехал из местности с высоким риском заражения малярией или туберкулезом — следует сперва подозревать эти заболевания. У пациентов, которые имели контакт с животными — следует подозревать зоонозные болезни.
Следует изучить семейный анамнез, с целью выявления наследственных причин лихорадки, таких как семейная средиземноморская лихорадка. Следует также выяснить наличие среди ближайших родственников пациентов, страдающих лимфомой, ревматизмом и хроническими воспалительными заболеваниями толстого кишечника (болезнь Крона, неспецифический язвенный колит). У пациентов, принимающих лекарства, следует исключать медикаментозную лихорадку, хотя она и является довольно редкой причиной FUO.
Многие диагностические подсказки легко можно упустить при первом осмотре, однако при повторных осмотрах они могут стать очевидными, поэтому повторные визиты являются обоснованными.
При физикальном обследовании нужно обращать особое внимание на состояние кожи, слизистых оболочек и лимфатической системы, а также пальпации живота на предмет опухоли или увеличения органов. Необходимость применения визуализирующих методик (рентгенографии, УЗИ, МРТ и тд) следует обосновывать клиническим подозрением на конкретные заболевания, а не просто назначать пациенту исследования по какому-либо списку (например, сердечный шум, усиливающийся в динамике, даже на фоне отрицательного посева крови на стерильность — это повод для проведения трансторакальной эхокардиографии или, при необходимости, чреспищеводная эхокардиография).
Стартовые методы дополнительного обследования дают основу для дальнейшей дифференциальной диагностики, и назначения методов углубленной диагностики, которые являются более инвазивными, травматичными, труднодоступными или дорогими. Таким образом диагностика проводится ступенчато, с постепенным возрастанием степени инвазивности исследований.
К стартовым анализам относятся:
- Развернутый клинический (общий) анализ крови.
- Биохимический анализ: АЛС, АСТ, СРБ, ЩФ, билирубины
- Общий анализ мочи
- Посев мочи и/или крови на стерильность.
- проба Манту
- рентгенограмма легких или флюорография
- УЗИ брюшной полости и органом малого таза — по показаниям.
Простые “симптомы-подсказки”, найденные во время стартового тестирования, часто позволяют врачу склониться к одной из больших групп FUO, сконцентрировать и оптимизировать усилия. Дальнейшие диагностические исследования — должны быть логичным продолжением зародившихся диагностических гипотез; не следует скатываться к бессистемному назначению дорогостоящих и/или инвазивных методов.
Кожная проба с туберкулином — недорогой скрининговый тест, который должен быть назначен всем пациентам с лихорадкой неясного генеза. Однако сам по себе этот метод не может быть достаточным обоснованием туберкулезной этиологии лихорадки, или наличия активного туберкулеза. Рентгенограмма грудной клетки также должна быть проведена всем таким пациентам для выявления возможной инфекции, коллагеновых сосудистых заболеваний, или злокачественных новообразований. Если рентгенограмма не дала нужных сведений, а подозрение на эти болезни сохраняется — возможно назначение более конкретных методов исследования: серологических, УЗИ, компьютерной томографии (КТ), магнитно-резонансной томографии (МРТ) и изотопного сканирования.
УЗИ брюшной полости и органов малого таза, как и КТ — могут быть назначены и на первом этапе диагностики при уверенном подозрении на заболевания органов этих полостей. Эти методы, вкупе с прицельными биопсиями — значительно снижают необходимость в инвазивных методиках (лапароскопии, биопсии и др)
МРТ следует отложить на последующие этапы, и применять лишь когда в этом возникла необходимость или диагноз остается неясным. Использование радионуклеотидных методов — оправданно при некоторых воспалительных или опухолевых болезнях, однако совершенно бесполезно при коллагеновых сосудистых заболеваниях и других болезнях.

Эндоскопические методики могут быть полезны в диагностике некоторых заболеваний, таких как воспалительные заболевания толстого кишечника и саркоидоз. Новейшим диагностическим методом в оценке пациента с FUO – является позитронно-эмиссионная томография (ПЭТ). Этот метод имеют очень высокую ценность в выявлении воспалительных причин лихорадки, однако доступен далеко не везде.
Более инвазивные методы обследования, такие как люмбальная пункция, биопсия костного мозга, печени или лимфатических узлов, должны выполняться только тогда, когда клинические признаки и стартовые обследования указывают на наличие соответствующей патологии, или если источник лихорадки остается неизвестным после самого тщательного обследования.
Источник
