Дисгерминома яичника код мкб

Связанные заболевания и их лечение
Описания заболеваний
Национальные рекомендации по лечению
Стандарты мед. помощи
Содержание
- Описание
- Дополнительные факты
- Симптомы
- Диагностика
- Дифференциальная диагностика
- Лечение
- Прогноз
- Основные медицинские услуги
- Клиники для лечения
Названия
Название: Дисгерминома яичника.
Дисгерминома яичника
Описание
Дисгерминома яичника. Злокачественная опухоль, предположительно развивающаяся из первичных индифферентных клеток гонад. Обычно диагностируется в молодом возрасте. Часто возникает на фоне гипоплазии половых органов и общего инфантилизма. На ранних стадиях может сопровождаться болями, слабостью и дизурией. На поздних стадиях наблюдаются прорастание близлежащих органов, инфицирование новообразования, гипертермия и общая интоксикация. Диагноз выставляют с учетом жалоб, данных общего и гинекологического осмотра и результатов дополнительных исследований. Лечение – хирургическое удаление с последующей радиотерапией.
Дополнительные факты
Дисгерминома яичника – злокачественное новообразование, предположительно развивающееся из первичных половых клеток. Является самой распространенной герминогенной опухолью. Составляет примерно 20% злокачественных новообразований яичников, возникших в возрасте до 20 лет, и 0,5-4% от общего количества опухолей яичников. В 75% случаев выявляется в возрасте 10-30 лет. В 5-30% случаев диагностируется у пациенток с признаками инфантилизма. В 10-15% наблюдений является двухсторонней. Уровень злокачественности дисгерминомы яичника может сильно различаться. Характерно лимфогенное местастазирование. Гематогенные метастазы, как правило, выявляются только в терминальной стадии болезни. Лечение осуществляют специалисты в области гинекологии и онкологии.
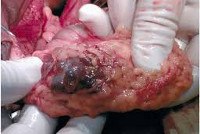
Дисгерминома яичника
Симптомы
Клиническая картина неспецифична. Первым признаком нередко становятся боли. Почти у половины пациенток болевые ощущения тупые, тянущие или ноющие. В 15% случаев боль острая, напоминающая клиническую картину острого живота. Кроме того, больные дисгерминомой яичника могут предъявлять жалобы на дизурию, расстройства деятельности ЖКТ и нарушения менструального цикла. Наблюдаются слабость и повышенная утомляемость. На поздних стадиях возможны инфицирование и распад дисгерминомы яичника, сопровождающиеся гипертермией, повышением СОЭ и симптомами общей интоксикации.
Ассоциированные симптомы: Редкие месячные.
Диагностика
Диагноз дисгерминома яичника устанавливается на основании жалоб, данных общего и гинекологического осмотра и результатов инструментальных исследований. Наличие большой, бугристой, плотной опухоли в области малого таза у молодой пациентки, особенно – в сочетании с признаками инфантилизма или маскулинизации, аменореей либо поздним менархе является основанием заподозрить дисгерминому яичника. Больных направляют на УЗИ малого таза с центральным доплеровским картированием. По данным эхограммы определяется эхопозитивное образование неправильной формы с неровными контурами. По результатам допплерометрии выявляются множественные очаги васкуляризации. Диагноз подтверждают в процессе гистологического исследования удаленного новообразования.
Дифференциальная диагностика
Дифференциальный диагноз дисгерминомы яичника проводят с фибромиомой матки и другими новообразованиями яичника. Фибромиома обычно выявляется у больных среднего и пожилого возраста, дисгерминома – у молодых пациенток и девочек-подростков. При фибромиоме, как правило, наблюдаются полименорея либо гиперменорея, при дисгерминоме – аменорея либо олигоменорея.
Дифференциальная диагностика с другими новообразованиями не имеет большой практической ценности, поскольку любые опухоли яичника подлежат удалению.
Лечение
Лечение оперативное. Объем хирургического вмешательства определяют с учетом распространенности процесса, возраста больной и ее желания иметь детей. При небольших дисгерминомах яичника у женщин репродуктивного возраста, планирующих деторождение, выполняют одностороннюю аднексэктомию. Пациенткам преклимактерического возраста и больным, не желающим иметь детей, осуществляют гистерэктомию с придатками (пангистерэктомию) и удаление сальника (оментэктомия).
При двусторонней дисгерминоме яичников, прорастании капсулы и вовлечении в процесс близлежащих органов проводят удаление матки с придатками в сочетании с удалением сальника и последующей лучевой терапией. Дисгерминома яичника обладает высокой чувствительностью к излучению. Радиотерапию с успехом применяют в послеоперационном периоде, при возникновении рецидивов и при выявлении метастазов. При диссеминированных дисгерминомах яичника возможно использование химиотерапии. Обычно пациенткам назначают мелфалан, цисплатин, этопозид и блеомицин.
Прогноз
Прогноз относительно благоприятный. Пятилетняя выживаемость больных с односторонней локальной дисгерминомой яичника после удаления придатка составляет около 90%. Описаны случаи благополучной беременности и деторождения. Прогностически неблагоприятными являются двусторонние дисгерминомы, распространение опухоли за пределы яичника, наличие лимфогенных и гематогенных метастазов. Мнения относительно выживаемости при диссеминированных дисгерминомах яичника разнятся. Одни специалисты указывают, что при использовании комбинированной терапии пятилетняя выживаемость достигает 85 и более процентов. Другие отмечают, что степень злокачественности дисгерминомы яичника может варьировать, поэтому прогноз следует определять с большой осторожностью, особенно при выявлении опухоли у девочек-подростков.
Основные медуслуги по стандартам лечения | ||
Клиники для лечения с лучшими ценами
|
Источник
Дисгерминома яичника – злокачественная опухоль, предположительно развивающаяся из первичных индифферентных клеток гонад. Обычно диагностируется в молодом возрасте. Часто возникает на фоне гипоплазии половых органов и общего инфантилизма. На ранних стадиях может сопровождаться болями, слабостью и дизурией. На поздних стадиях наблюдаются прорастание близлежащих органов, инфицирование новообразования, гипертермия и общая интоксикация. Диагноз выставляют с учетом жалоб, данных общего и гинекологического осмотра и результатов дополнительных исследований. Лечение – хирургическое удаление с последующей радиотерапией.
Общие сведения
Дисгерминома яичника – злокачественное новообразование, предположительно развивающееся из первичных половых клеток. Является самой распространенной герминогенной опухолью. Составляет примерно 20% злокачественных новообразований яичников, возникших в возрасте до 20 лет, и 0,5-4% от общего количества опухолей яичников. В 75% случаев выявляется в возрасте 10-30 лет. В 5-30% случаев диагностируется у пациенток с признаками инфантилизма. В 10-15% наблюдений является двухсторонней. Уровень злокачественности дисгерминомы яичника может сильно различаться. Характерно лимфогенное местастазирование. Гематогенные метастазы, как правило, выявляются только в терминальной стадии болезни. Лечение осуществляют специалисты в области гинекологии и онкологии.

Дисгерминома яичника
Причины
Дисгерминома яичника развивается из первичных половых клеток. В норме все зародышевые клетки на момент рождения должны образовывать примордиальные фолликулы. При нарушении процесса образования фолликулов такие клетки сохраняются в ткани органа в неизменном виде, со временем начинают бесконтрольно пролиферировать и трансформируются в злокачественное новообразование. Больные дисгерминомой яичника часто страдают общим и генитальным инфантилизмом. Нередко встречаются аномалии женских половых органов. В анамнезе может выявляться аменорея или позднее менархе.
Патанатомия
Дисгерминома яичника представляет собой округлое либо овальное плотное бугристое новообразование. На начальных стадиях покрыта гладкой капсулой, в последующем прорастает капсулу и окружающие ткани. Чаще бывает односторонней. Как правило, дисгерминома яичника локализуется в области ворот органа. Располагается в дугласовом пространстве (полости позади матки, ограниченной брюшиной). Размер может существенно варьировать. В запущенных случаях опухоль полностью замещает ткань яичника. Для дисгерминомы яичника характерны местный агрессивный рост и лимфогенное метастазирование. По мере прогрессирования опухоль может прорастать фаллопиеву трубу, матку и другие близлежащие органы. Обычно метастазирует в лифоузлы брюшной аорты и общей подвздошной артерии. В запущенных случаях возможно отдаленное метастазирование, чаще – в легкие, печень и кости.
На разрезе дисгерминома яичника буроватая, серая либо желтоватая с розовым оттенком. Определяются диффузные кровоизлияния. При микроскопии обнаруживаются крупные клетки с довольно четкими границами, светлыми ядрами и светлой пенистой цитоплазмой. Количество митозов может различаться. Часто выявляются гигантские многоядерные клетки. Клетки дисгерминомы яичника объединяются в поля без стромы либо в ячейки, располагающиеся в гиалинизированной или волокнистой строме. В строме выявляются лимфоидноклеточные инфильтраты.
Симптомы дисгерминомы яичника
Клиническая картина неспецифична. Первым признаком нередко становятся боли. Почти у половины пациенток болевые ощущения тупые, тянущие или ноющие. В 15% случаев боль острая, напоминающая клиническую картину острого живота. Кроме того, больные дисгерминомой яичника могут предъявлять жалобы на дизурию, расстройства деятельности ЖКТ и нарушения менструального цикла. Наблюдаются слабость и повышенная утомляемость. На поздних стадиях возможны инфицирование и распад дисгерминомы яичника, сопровождающиеся гипертермией, повышением СОЭ и симптомами общей интоксикации.
Во время внешнего осмотра у многих пациенток обнаруживаются признаки инфантилизма. У некоторых больных дисгерминомой яичника выявляются симптомы маскулинизации. При пальпации живота определяется опухолевидное образование. В процессе гинекологического осмотра прощупывается плотная опухоль диаметром от 5 до 15 и более сантиметров, расположенная глубоко в пузырно-маточном или прямокишечно-маточном углублении. На начальных стадиях дисгерминома яичника может быть подвижной, по мере прогрессирования процесса подвижность новообразования уменьшается. При распространении может пальпироваться несколько узлов или конгломерат тканей в области малого таза.
Диагностика
Диагноз дисгерминома яичника устанавливается на основании жалоб, данных общего и гинекологического осмотра и результатов инструментальных исследований. Наличие большой, бугристой, плотной опухоли в области малого таза у молодой пациентки, особенно – в сочетании с признаками инфантилизма или маскулинизации, аменореей либо поздним менархе является основанием заподозрить дисгерминому яичника. Больных направляют на УЗИ малого таза с центральным доплеровским картированием. По данным эхограммы определяется эхопозитивное образование неправильной формы с неровными контурами. По результатам допплерометрии выявляются множественные очаги васкуляризации. Диагноз подтверждают в процессе гистологического исследования удаленного новообразования.
Дифференциальный диагноз дисгерминомы яичника проводят с фибромиомой матки и другими новообразованиями яичника. Фибромиома обычно выявляется у больных среднего и пожилого возраста, дисгерминома – у молодых пациенток и девочек-подростков. При фибромиоме, как правило, наблюдаются полименорея либо гиперменорея, при дисгерминоме – аменорея либо олигоменорея. Дифференциальная диагностика с другими новообразованиями не имеет большой практической ценности, поскольку любые опухоли яичника подлежат удалению.
Лечение дисгерминоме яичника
Лечение оперативное. Объем хирургического вмешательства определяют с учетом распространенности процесса, возраста больной и ее желания иметь детей. При небольших дисгерминомах яичника у женщин репродуктивного возраста, планирующих деторождение, выполняют одностороннюю аднексэктомию. Пациенткам преклимактерического возраста и больным, не желающим иметь детей, осуществляют гистерэктомию с придатками (пангистерэктомию) и удаление сальника (оментэктомия).
При двусторонней дисгерминоме яичников, прорастании капсулы и вовлечении в процесс близлежащих органов проводят удаление матки с придатками в сочетании с удалением сальника и последующей лучевой терапией. Дисгерминома яичника обладает высокой чувствительностью к излучению. Радиотерапию с успехом применяют в послеоперационном периоде, при возникновении рецидивов и при выявлении метастазов. При диссеминированных дисгерминомах яичника возможно использование химиотерапии. Обычно пациенткам назначают мелфалан, цисплатин, этопозид и блеомицин.
Прогноз
Прогноз относительно благоприятный. Пятилетняя выживаемость больных с односторонней локальной дисгерминомой яичника после удаления придатка составляет около 90%. Описаны случаи благополучной беременности и деторождения. Прогностически неблагоприятными являются двусторонние дисгерминомы, распространение опухоли за пределы яичника, наличие лимфогенных и гематогенных метастазов. Мнения относительно выживаемости при диссеминированных дисгерминомах яичника разнятся. Одни специалисты указывают, что при использовании комбинированной терапии пятилетняя выживаемость достигает 85 и более процентов. Другие отмечают, что степень злокачественности дисгерминомы яичника может варьировать, поэтому прогноз следует определять с большой осторожностью, особенно при выявлении опухоли у девочек-подростков.
Источник
Медицинский эксперт статьи
х
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Опухоли яичников можно разделить на три основные группы:
- Функциональные.
- Доброкачественные.
- Злокачественные.
В частности, функциональные кисты составляют около 24% всех опухолей яичников, доброкачественныеопухоли – 70% и злокачественные опухоли – 6%.
Код по МКБ-10
C56 Злокачественное новообразование яичника
C79.6 Вторичное злокачественное новообразование яичника
D27 Доброкачественное новообразование яичника
Эпидемиология
Опухоли яичников занимают второе место среди всех новообразований женских половых органов, после миомы матки. Они встречаются в любом возрасте, но преимущественно после 40 лет. Среди них превалируют доброкачественные формы (75–80%), злокачественные формы встречаются в 20–25%. За последние 10 лет частота рака половых органов возросла на 15%.
Частота кист среди опухолей яичника составляет 35%. Прежде всего это фолликулярные кисты, кисты желтого тела, эндометриомы. Кисты яичников чаще возникают в период полового созревания и в репродуктивном возрасте.
[1], [2], [3], [4], [5], [6], [7], [8], [9], [10], [11]
Факторы риска
- Ожирение.
- Раннее менархе.
- Бесплодие.
[12], [13], [14], [15], [16], [17], [18], [19], [20], [21], [22], [23]
Патогенез
Опухоли яичников по клиническому течению делятся на доброкачественные, пограничные и злокачественные.
Источники происхождения опухолей яичников:
- нормальные компоненты яичника;
- эмбриональные остатки и дистопии;
- постнатальные разрастания, гетеротопии, метаплазии эпителия.
Среди практических врачей, для определения опухолей яичника, до настоящего времени распространены термины киста и кистома яичника:
Киста яичника – ретенционное непролиферирующее образование.
Кистома яичника – истинное пролиферирующее образование.
В современной онкогинекологии «кисты и кистомы» яичников принято называть цистаденомой.
[24], [25], [26], [27], [28], [29], [30], [31], [32], [33], [34], [35]
Формы
Гистологическая классификация и терминология опухолей яичников была утверждена ВОЗ в 1973 г., но с учетом ее сложности для практического врача С. К. Серовым (1978) была разработана более упрощенная и компактная классификация, включающая все формы опухолей, представленные в классификации ВОЗ.
I. Эпителиальные опухоли
A. Серозные, муцинозные, эндометриоидные, мезонефроидные и смешанные:
- доброкачественные: цистаденома, аденофиброма, поверхностная папиллома;
- пограничные: промежуточные формы цистаденом и аденофибром;
- злокачественные: аденокарцинома, цистаденокарцинома, папиллярная карцинома.
В. Опухоль Бреннера:
- доброкачественная;
- пограничная;
- злокачественная.
II. Опухоли стромы полового тяжа
- A. Гранулезо-текаклеточные опухоли: гранулезоклеточная, группы теком-фибром, неклассифицируемые опухоли.
- В. Андробластомы, опухоли из клеток Сертоли и Лейдига (дифференцированные, промежуточные, низкодифференцированные).
- С. Гинандробластома.
- D. Неклассифицированные опухоли.
III. Липидно-клеточные опухоли
IV. Герминогенные опухоли
- A. Дисгерминома.
- В. Опухоль эндодермального синуса.
- C. Эмбриональная карцинома.
- D. Полиэмбринома.
- Е. Хорионкарцинома.
- F. Тератомы (зрелые, незрелые).
- G. Смешанные герминогенные опухоли.
V. Гонадобластома
VI. Опухоли мягких тканей(неспецифичные для яичников)
VII. Неклассифицированные опухоли
VIII. Вторичные (метастатические) опухоли
IX. Опухолевидные и предопухолевые процессы: лютеома беременности, гипертекоз, фолликулярные кисты, киста желтого тела, эндометриоз, воспалительные процессы, параовариальная киста.
На основании данной классификации можно сделать вывод, что в своей гистологической структуре опухоли яичников очень разно образны.
По клиническому течению опухоли яичников делятся на доброкачественные, пограничные и злокачественные.
К доброкачественным опухолям яичников относятся опухоли с минимальной пролиферацией эпителиальных клеток или небольшой степенью их атипичности.
Пограничные опухоли являются как бы переходным биологическим этапом бластомогенеза и относятся к группе потенциально низкой степени злокачественности, отсутствует явная инвазия прилегающей стромы. Однако пограничные опухоли иногда могут имплантироваться по брюшине и вызывать отдаленные метастазы. Клинически доказана высокая степень выживаемости больных с пограничными опухолями яичников.
Злокачественные опухоли яичников – это опухоли различной степени зрелости клеточной структуры, обладают быстрым ростом, распространением, дают метастазы в различные органы, прогноз их зависит от раннего выявления и полноты проведенного лечения.
Для понимания особенностей клинического течения некоторых осложнений, возникающих у больных с цистаденомами яичников, а также при проведении хирургического лечения данной патологии важно четко определить понятия анатомической и хирургической ножки опухоли яичника.
Анатомическая ножка опухоли яичника: собственная связка, воронко-тазовая связка, часть широкой связки.
Хирургическая ножка опухоли: собственная связка яичника, воронко-тазовая связка, часть широкой связки, маточная труба.
[36], [37], [38]
Источник
