Для острого нефритического синдрома характерно все перечисленное кроме
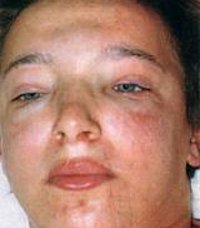

Нефритический синдром — комплекс клинических признаков, обусловленный иммунновоспалительным процессом в почках. Поражение клубочкового аппарата проявляется азотемией, гематурией, протеинурией, гипертензией и отечностью мягких тканей. Интерстициальная ткань и канальцы почек повреждаются в меньшей степени. У больных возникает боль в пояснице, повышается температура тела, в моче появляется кровь или гной.
Нефритический синдром является основным клиническим проявлением гломерулонефрита. В настоящее время его выделяют в отдельную нозологию. Нефрит представляет собой вторичное воспалительное поражение почек при аутоиммунных и генетических патологиях. По данным ВОЗ нефритический синдром может быть как самостоятельным недугом, так и проявлением иной соматической болезни.
Нефритический синдром – это совокупность клиническо-лабораторных признаков, которые характеризуют изменения, происходящие в почках у больных с первичными или вторичными нефропатиями. По мере прогрессирования патологии развиваются грубые нарушения почечных функций, приводящие к хронической почечной недостаточности. Это опасное состояние требует оказания квалифицированной медицинской помощи в условиях стационара. В противном случае могут развиться серьезные осложнения и даже летальный исход.
Этиология
Нефритический синдром является проявлением различных инфекционных и неинфекционных заболеваний. Его причинами становятся:
- Гломерулонефрит стрептококкового происхождения,

- Бактериальная или вирусная инфекция — пневмококки, менингококки, эховирусы, Коксаки, цитомегаловирус, герпес-вирусы,
- Аутоиммунные заболевания — периартериит, васкулит, синдром Гудпасчера, коллагенозы,
- Введение сывороток или вакцин,
- Радиационное облучение,
- Токсическое воздействие наркотиков и алкоголя,
- Опухоли,
- Диабетическое поражение сосудов почек,
- Микозы,
- Лекарственные нефропатии,
- Интоксикация этанолом, парами ртути, другими химическими веществами,
- Хронические заболевания мочевыводящих путей в анамнезе,
- Резкие перепады температуры воздуха,
- Чрезмерная физическая активность.
Патогенез
Внешние и внутренние антигены циркулируют в крови и проникают в почечные структуры. В ответ на вторжение чужеродных белков активизируется иммунитет, и начинается усиленная продукция антител, нейтрализующих и уничтожающих патогенных агентов. Развивается аутоиммунное воспаление. Сформировавшиеся иммунные комплексы оседают на эпителии клубочков почек, активизируются протеолитические ферменты, формируется ответ иммунной системы на чужеродные вещества.
К поврежденным мембранам клубочкового аппарата направляются иммунокомпетентные клетки. Клубочковая мембрана отекает, повышается ее проницаемость для белков и клеток крови, снижается фильтрация воды и ионов натрия, в моче обнаруживают протеины, а в крови — снижение уровня альбуминов. В кровь выделяются медиаторы воспаления — цитокины, обеспечивающие взаимосвязь между иммунными клетками. Диспротеинемия способствует снижению давления в плазме, ее выходу в межклеточное пространство, возникновению отечности. У пациентов образуются отеки, максимально выраженные по утрам и преимущественно на лице.
При повреждении почечных клубочков нарушается фильтрация плазмы крови и выработка первичной мочи. В организме увеличивается объем циркулирующей крови. Ренин – гормон регуляции сосудистого тонуса, который в избыточном количестве выделяется в кровь из-за нарушения скорости кровотока. В результате задержки натрия повышается кровяное давление. Элиминация повреждающих агентов заканчивается полным очищением области воспаления. При благоприятном прогнозе начинается процесс выздоровления и заживления почечной паренхимы.
Симптоматика
В течении нефритического синдрома выделяют три стадии: острую, подострую, хроническую. Клиническая картина патологии складывается из признаков мочевого, отечного и гипертонического синдромов.
Острая стадия развивается у больных спустя 7–14 дней после инфицирования или воздействия иного причинного фактора.
Симптомами патологии являются:
-
 Гематурия — кровь в моче, испражнения больных напоминают мясные помои;
Гематурия — кровь в моче, испражнения больных напоминают мясные помои; - Отечность мягких тканей — по утрам отекают веки, к обеду все лицо и шея, а ближе к вечеру лодыжки и голени;
- Лунообразное и одутловатое лицо;
- Артериальная гипертензия постоянного характера с развитием брадикардии и прочих признаков сердечной недостаточности;
- Олигурия;
- Снижение иммунной защиты;
- Болевой синдром — головная боль, боль в абдоминальной и поясничной области;
- Постоянная жажда;
- Увеличение веса;
- Диспепсические признаки – тошнота, рвота, метеоризм, нарушение стула;
- Лихорадка, озноб, потливость;
- Общая слабость, недомогание, сонливость.
Если игнорировать вышеперечисленные проявления и не лечить синдром, его острая форма быстро перейдет в хроническую.
Хроническая стадия нефритического синдрома — вялотекущий процесс, при котором симптоматика выражена умеренно или слабо. Патология проявляется клинически спустя пару недель от начала воспалительных изменений в клубочках почек. Эту форму болезни вылечить сложно. Специалисты устраняют не только причины и симптомы синдрома, но и все имеющиеся осложнения. Подострая стадия встречается крайне редко. При этом симптоматика заболевания развивается стремительно, и за несколько месяцев формируется почечная недостаточность.
Диагностика нефритического синдрома у детей основывается на симптоматике недуга и лабораторных данных. У малышей основной причиной патологии становится стрептококковая инфекция, протекающая в форме пиодермии, тонзиллита или фарингита. Спровоцировать гломерулярные нарушения могут стрессовые и конфликтные ситуации, физическое перенапряжение или переохлаждение организма.

острый гломерулонефрит
Течение патологического процесса и эффективность лечения зависят от ряда факторов: возраста, причины болезни, присутствия прочих соматических недугов, длительной антибактериальной терапии. Дети намного легче переносят заболевание, чем взрослые. Это связано с хорошей восприимчивостью детского организма к кортикостероидной терапии. У детей синдромом развивается гораздо чаще, чем у взрослых, что обусловлено высокой проницаемостью сосудов и до конца не сформировавшимся иммунитетом. У ребенка изменяется цвет мочи, в ней появляется свежая кровь или целые сгустки. Больные дети много пьют, но практически не посещают туалет. Объем выделяемой мочи с каждым разом уменьшается. Она мутнеет и неприятно пахнет. Малыши плохо едят, худеют на глазах, жалуются на боли в животе.
Осложнения синдрома:
- Прогрессирование левожелудочковой острой недостаточности,
- Острая почечная недостаточность,
- Отек легких,
- Анурия,
- Гиперволемия и электролитные нарушения,
- Почечная эклампсия,
- Уремическая интоксикация,
- Судороги,
- Потеря сознания,
- Уремическая кома.
Диагностика
Клинические признаки, жалобы и данные внешнего осмотра позволяют заподозрить у пациентов нефритический синдром. Периферические отеки мягких тканей, болезненная пальпация почек, стойкая гипертензия — признаки гломерулонефрита.
Подтвердить или опровергнуть предполагаемый диагноз помогают результаты лабораторных и инструментальных методов исследования:
-
 В анализах мочи – белок, эритроциты, лейкоциты, цилиндры;
В анализах мочи – белок, эритроциты, лейкоциты, цилиндры; - В крови — лейкоцитоз, подъем СОЭ, тромбоцитопения, снижение активности комплимента;
- Биохимия крови — нарушение белкового, липидного и водно-электролитного обмена;
- Проба по Зимницкому — низкий удельный вес мочи;
- УЗИ почек – патологические изменения в структуре органа, его незначительное увеличение, неоднородность структуры.
Среди дополнительных методов исследования наиболее информативными при нефритическом синдроме являются: иммунограмма, бакпосев мочи, КТ или МРТ органов забрюшинного пространства, рентгенография, ангиография, биопсия почки.
Специалисты дифференцируют нефритический и нефротический синдромы. Обе патологии имеют непосредственное отношение к почкам, но при этом отличаются этиологией и механизмами развития. Они являются проявлениями различных заболеваний почек: гломерулонефрита или пиелонефрита.

проявления нефритического синдрома
Нефритический синдром — воспаление нефронов, характеризующееся гематурией, протеинурией, отеками. В отличии от нефротического синдрома он сопровождается расположением воспалительного очага непосредственно в почечной ткани.
- Нефротический синдром — общий термин, обозначающий поражение почек. Это снижение функциональной активности почек, оказывающее негативное влияние на весь организм. При этом у больных возникает массивная протеинурия, липидурия, выраженные онкотические отеки. Артериальная гипертензия и гематурия отсутствуют. Быстрое и стремительное развитие синдрома заканчивается склерозированием клубочков, формированием почечной недостаточности и почечного криза.
Клинические рекомендации по диагностике и лечению патологии позволяют найти стратегию ведения пациента к выздоровлению. Нефритический синдром — длительно текущий недуг, без своевременного лечения приводящий к инвалидности и серьезным последствиям.
Терапевтические мероприятия
Лечение нефритического синдрома заключается в устранении основного заболевания, ставшего его первопричиной. Больных госпитализируют в отделение нефрологии. Специалисты рекомендуют пациентам ограничить употребление жидкости, контролировать диурез, соблюдать постельный режим.
Больным назначают диетотерапию, заключающуюся в полном исключении из рациона соли и ограничении белковых продуктов. Разрешены: вегетарианские супы, молочные и кисломолочные продукты, нежирные сорта рыбы и мяса, крупяные изделия, морсы, отвар шиповника, натуральные соки. Запрещены пряные, маринованные, острые, копченые блюда, крепкий кофе, чай, алкоголь. Питание должно быть сбалансированным и обогащенным витаминами.
Медикаментозная терапия:
-
 При инфекционной этиологии синдрома назначают противомикробные средства – «Цефалексин», «Амоксициллин», «Азитромицин».
При инфекционной этиологии синдрома назначают противомикробные средства – «Цефалексин», «Амоксициллин», «Азитромицин». - Иммуносупрессивная терапия проводится с помощью цитостатиков и глюкокортикоидов – «Преднизолона», «Метилпреднизолона».
- Диуретики снижают объем циркулирующей крови – «Диакарб», «Верошпирон».
- Антиагреганты и антикоагулянты – «Курантил», «Гепарин».
- Для лечения артериальной гипертензии применяют блокаторы кальциевых каналов и ингибиторы АПФ – «Эналаприл», «Бисопролол».
- Пре- и пробиотики позволяют восстановить микрофлору кишечника – «Бифиформ», «Лактофильтрум», «Энтерол».
- Иммуностимуляторы повышают сопротивляемость организма к инфекции – «Имунорикс», «Исмиген».
- Поливитамины – «Витрум», «Центрум».
- Фитопрепараты, поддерживающие функции почек – «Цистон», «Канефрон».
- НПВС по показаниям – «Ибупрофен», «Нурофен», «Диклофенак».
- Антигистаминные средства – «Супрастин», «Цетрин», «Диазолин».
- Восстановление гемодинамики и улучшение микроциркуляции – «Актовегин», «Кавинтон».
- Диализотерапия и плазмообмен показаны при стремительном развитии почечной недостаточности.
Фитотерапия, применяемая для облегчения симптомов патологии: настой сушеного шиповника, листьев березы, одуванчика, хвоща полевого, сок сельдерея, березовый сок, отвар рыльцев кукурузы, облепихи.
Если длительная симптоматическая терапия и строгий режим не позволяют восстановить функцию почек и устранить причину недуга, переходят к более радикальным мерам — трансплантации почки.
Профилактика и прогноз
Мероприятия, позволяющие избежать развития нефритического синдрома:
- Грамотная антибиотикотерапия стрептококковой инфекции с учетом чувствительности выделенного микроба к лекарственным препаратам,
- Санация хронических очагов инфекции,
- Контроль сахара в крови,
- Исключение переедания,
- Оптимизация труда и отдыха,
- Своевременное прохождение профосмотров,
- Периодическое УЗИ почек,
- Укрепление иммунитета,
- Ведение здорового образа жизни,
- Занятия спортом,
- Закаливание,
- Рациональное питание,
- Борьба с вредными привычками,
- Диспансерное наблюдение за переболевшими в течение года.
При отсутствии адекватной терапии синдрома, наличии в моче белка и крови, сохранении артериальной гипертензии у пациентов развивается почечная и сердечная недостаточность. Прогноз нефритического синдрома в данном случае считается неблагоприятным, но смерть больных случается редко. Корректное и адекватное лечение дает благоприятный прогноз. У 90% больных функции почек полностью восстанавливаются.
Видео: нефротический и нефритический синдром
Источник
б) гематурия
в) цилиндрурия
г) протеинурия с суточной потерей
более 3,5гр
д) бактериурия
Правильный ответ: г
015. Все суждения относительно
клинических проявлений амилоидоза верны, кроме:
а) синдром недостаточности
всасывания может быть проявлением амилои-доза желудочно-кишечного тракта
б) нефротический синдром часто
развивается при поражении почек ами-лоидозом
в) аритмии характерны для
амилоидной кардиопатии
г) артериальная гипертония
практически не развивается при вторичном ами-лоидозе
д) гепато-спленомегалия
свойственна вторичному амилоидозу
Правильный ответ: г
016. Основными признаками
нефротического синдрома являются:
а) выраженность отеков вплоть до
анасарки и секвестрации жидкости в за-крытых полостях тела
б) суточная потеря белка с мочой
более 3гр
в) снижение общего белка крови
г) все правильно
Правильный ответ: г
017. Какие органы наиболее часто
поражаются при амилоидозе?
а) почки
б) сердце
в) селезенка
г) печень
д) все
Правильный ответ: д
018. Какой признак является
наиболее ранним при амилоидозе:
а) протеинурия
б) гематурия
в) лейкоцитурия
д) цилиндрурия
д) изостенурия
Правильный ответ: а
019. Главным признаком
нефротического синдрома является:
а) лейкоцитурия
б) протеинурия
в) гематурия
г) цилиндрурия
д) бактериурия
Правильный ответ: б
020. Что является причиной
гипопротеинемии при нефротическом синдроме?
а) альбумины
б) 1- и 2-гликопротеины
в) -глобулины
г) 2-макроглобулины
д) фибриноген
Правильный ответ: в, г, д
021. Что является причиной
гипопротеинемии при нефротическом синдроме?
а) потеря белков с мочой
б) усиленный синтез -глобулинов
в) перемещение белков из плазмы
во внеклеточную жидкость
г) потеря белка через отечную
слизистую оболочку кишечника
д) усиленный катаболизм
глобулинов
Правильный ответ: а, в, г
022. Неактивный нефротический тип
ХГН характеризуется:
а) отсутствием эритроцитурии
б) гематурией разной выраженности
в) умеренной протеинурией
г) стойкой высокой артериальной
гипертензией
д) непостоянной доброкачественной
артериальной гипертензией
Правильный ответ: б, в, д
023. Какие признаки характерны
для нефротического варианта ХГН?
а) гиперпротеинемия
б) суточная протеинурия более 3
г/л и отеки
в) гиполипидемия
г) макрогематурия
Правильный ответ: б
024. Для нефротического синдрома характерны
все признаки, кроме:
а) гипоальбуминемия
б) суточная потеря белка более 3
г/л
в) изостенурия
г) гиперлипидемия
д) отеки
Правильный ответ: в
025. Острый нефротический синдром
характеризуют:
а) артериальная гипертензия,
отеки, протеинурия, гематурия
б) артериальная гипертензия,
гиперхолестеринемия
в) отеки, гипо- и диспротеинемия,
гиперхолестеринемия
Правильный ответ: в
026. Вторичному амилоидозу
предшествует наличие в сыворотке крови:
а) легких цепей иммуноглобулинов
б) преальбумина
в) бета2-микроглобулина
г)всего перечисленного
Правильный ответ: г
027. При старческом амилоидозе
наиболее часто поражаются все перечис-ленные органы, кроме:
а) головного мозга
б) сердца, аорты
в) почек
г) поджелудочной железы
Правильный ответ: в
028. Нефротический синдром при
амилоидозе:
а) легко купируется стероидами
б) сохраняется при развитии
хронической почечной недостаточности
в) встречается очень редко
г) исчезает при развитии
хронической почечной недостаточности
Правильный ответ: б
029. Нефротическая форма хронического
гломерулонефрита отличается от смешанной (отечно-гипертонической) формы по всем
признакам, кроме:
а) редкость артериальной
гипертензии
б) хороший эффект лечения
глюкокортикоидами
в) позднее нарушение функции
почек
г) наличие отеков и выраженной
протеинурии
д) различий нет
Правильный ответ: а
030. При нефротической форме
хронического нефрита справедливы утверж-дения, кроме одного:
а) артериальное давление обычно
не повышено
б) протеинурия не превышает 2 г в
сутки
в) характерна гипоальбуминемия
г) выраженная цилиндрурия,
липидурия
д) почечная недостаточность
развивается поздно
Правильный ответ: б
031. Какое суждение относительно
амилоидоза является неправильным?
а) для диагностики амилоидоза
биопсия слизистой прямой кишки менее ин-формативна, чем биопсия почки
б) нефротический синдром может
сохраняться на стадии развития хрони-ческой почечной недостаточности.
в) поносы характерны для
амилоидоза кишечника
г) артериальная гипертония
наблюдается редко
д) поражение почек более
характерно для первичного амилоидоза
Правильный ответ: д
032. Какой вариант поражения
почек может являться паранеопластической нефропатией?
а) амилоидоз
б) мембранозная нефропатия
в) нефроангиосклероз
г) острая уратная блокада почек
д) гидронефроз
Правильный ответ:
033. Какое положение относительно
нефротического криза правильное?
а) развивается при тяжелом
нефротическом синдроме с критической гипо-альбуминемией
б) сопровождается резким
повышением АД
в) сопровождается плевральной
симптоматикой
г) характеризуется появлением
рожеподобной эритемы
д) сопровождается перитонизмом
Правильный ответ:
034. Какое клиническое проявление
не является обязательным для амилои-доза?
а) гипертония
б) отеки
в) гиперлипидемия
г) гипопротеинемия
д) гипрфибриногенемия
Правильный ответ: а
035. Какие изменения в моче не
характерны для нефротического синдрома?
а) массивная протеинурия
б) цилиндрурия
в) липурия
г) лейкоцитурия
д) микрогематурия
Правильный ответ: г
036. Для нефротического синдрома
не характерно:
а) отеки
б) массивная протеинурия
в) гипопротеинемия
г) бактериурия
д) гиперлипидемия
Правильный ответ: г
037. Какие изменения со стороны
белкового состава крови наблюдаются при амилоидозе?
а) липопротеидемия и
гипоальбуминемия
б) гипергаммаглобулинемия
в) гипоальбуминемия
Правильный ответ: а
038. Биопсия каких двух органов
при амилоидозе является наиболее инфор-мативной на ранних стадиях?
а) десны
б) слизистой прямой кишки и почек
в) печени
г) почек
д) кожи
Правильный ответ: б
039. Диагностическими критериями
нефротического синдрома являются:
а) протеинурия более 3,5г/л
б) гипоальбуминемия
в) гиперхолестеринемия
г) гипер-2-глобулинемия
д) все
Правильный ответ: д
Источник
Острый гломерулонефрит – это заболевание иммуновоспалительного характера, характеризующееся вовлечением структурных единиц почек – нефронов и преимущественным поражением клубочкового аппарата. Патология протекает с развитием экстраренальных синдромов (отечного и гипертонического) и ренальных проявлений (мочевого синдрома). В диагностике применяется исследование мочи (общий анализ, проба Реберга, Зимницкого, Нечипоренко), УЗИ почек, биохимическое и иммунологическое исследование крови, биопсия почечной ткани. Лечение требует соблюдения постельного режима и диеты, назначения стероидных гормонов, гипотензивных, диуретических средств.
Общие сведения
Острый гломерулонефрит развивается преимущественно у детей в возрасте 2-12 лет и взрослых до 40 лет. Мужчины заболевают в 15,2 раза чаще, чем женщины. Пик заболеваемости приходится на влажное и холодное время года. При болезни происходит преимущественное поражение клубочков (почечных телец), кроме этого в патологический процесс вовлекаются канальца и межуточная ткань обеих почек. Поражение почек связано со специфической иммунной реакцией, обусловленной инфекционным или аллергическим процессом.

Острый гломерулонефрит
Причины
В большинстве случаев развитие острого гломерулонефрита сопряжено с перенесенной стрептококковой инфекцией – фарингитом, ангиной, обострением тонзиллита, скарлатиной, рожистым воспалением кожи. Этиологическим агентом в этих случаях, как правило, выступает b-гемолитический стрептококк группы А. О стрептококковой этиологии острого гломерулонефрита свидетельствует определение повышенного титра антител к стрептококковой гиалуронидазе и стрептолизину-О, увеличение ЦИК, содержащих антигены к стрептококку.
Иногда развитию болезни предшествует вирусная инфекция – грипп, эпидемический паротит, ветряная оспа, краснуха, инфекционный мононуклеоз, герпес, гепатит. Реже патология возникает после дифтерии, стафилококковых и пневмококковых пневмоний, малярии, бруцеллеза, инфекционного эндокардита, брюшного и сыпного тифа и других инфекций.
Кроме инфекционно-иммунных острых гломерулонефритов встречаются неинфекционно-иммунные формы заболевания, вызванные введением сывороток и вакцин, индивидуальной непереносимостью пыльцы растений, приемом нефротоксичных лекарственных препаратов, укусом насекомых или змей, алкогольной интоксикацией и др. причинами. Предрасполагающими факторами служат переохлаждение, анатомо-физиологическая незавершенность строения нефронов у детей.
Патогенез
Специалисты в сфере современной урологии придерживаются мнения, что острый гломерулонефрит – это иммунокомплексная патология. После инфекционного или аллергического воздействия происходит изменение реактивности организма, что проявляется образованием антител к чужеродным антигенам. Взаимодействуя с комплементом, иммунные комплексы откладываются на поверхностях базальных мембран капилляров клубочков. Изменяется структура капиллярных стенок, увеличивается проницаемость сосудов, создаются условия для тромбообразования.
Расстройство трофики почечной ткани ведет к тому, что в ишемической почке активизируется функция ренин-ангиотензин-альдостероновой системы, что приводит к спазму периферических сосудов и, как следствие, повышению АД. На этом фоне нарушаются процессы фильтрации и реабсорбции, происходит задержка Na и воды, в моче появляются патологические элементы.
Классификация
По вызывающим поражение причинам различают первичный, идиопатический и вторичный гломерулонефрит. Первичный гломерулонефрит связан с инфекционным, аллергическим или токсическим воздействием на почечную ткань; вторичный – служит проявлением системной патологии (геморрагического васкулита, СКВ и др.); идиопатический гломерулонефрит развивается по неопределенным причинам. В зависимости от этиофакторов гломерулонефриты могут быть инфекционно-иммунными и неинфекционно–иммунными.
В зависимости от объема поражения клубочкового аппарата различают очаговую (поражено <50% клубочков) и диффузную (поражено <50% клубочков) формы болезни. Существует несколько различных морфологических типов – пролиферативный эндокапиллярный, пролиферативный экстаракапилярный, мезангиопролиферативный, мембранозно-пролиферативный, склерозирующий.
По клиническому течению заболевание может развиваться в классической развернутой форме (с гипертензивным, отечным и мочевым синдромами), в бисиндромной форме (сочетание мочевого синдрома с отечным или гипертензивным) или моносиндромной форме (только с мочевым синдромом). В МКБ-10 для обозначения острого диффузного гломерулонефрита используется понятие «острый нефритический синдром».
Симптомы острого гломерулонефрита
Классическая картина включает триаду симптомокомплексов: почечный (ренальный) – мочевой синдром и внепочечные (экстраренальные) – отечный и гипертензивный синдромы. Патология обычно манифестирует спустя 1-2 недели после имевшего место этиологического воздействия (инфекции, аллергической реакции и т. д.).
Появление отеков – наиболее ранний и частый признак острого гломерулонефрита, встречается у 70-90% пациентов, у половины из них отеки бывают значительными. Отеки располагаются преимущественно в области лица: наиболее выражены по утрам и спадают днем, сменяясь отечностью лодыжек и голеней. В дальнейшем отечный синдром может прогрессировать до анасарки, гидроперикарда, гидроторакса, асцита. В некоторых случаях видимые отеки могут отсутствовать, однако ежедневное увеличение массы тела пациента свидетельствует о задержке жидкости в тканях.
Артериальная гипертензия обычно выражена умеренно: у 60-70% пациентов АД не превышает 160/100 мм рт. ст. Однако стойкая длительная гипертензия имеет неблагоприятный прогноз. Для острого гломерулонефрита характерно сочетание артериальной гипертензии с брадикардией менее 60 уд. в мин., которая может держаться на протяжении 1-2 недель. При остро развивающейся гиповолемии возможны явления недостаточности левого желудочка, выражающейся сердечной астмой и отеком легких.
Нередко отмечается развитие церебральных нарушений, обусловленных отеком головного мозга – головной боли, тошноты и рвоты, снижения зрения, «пелены» перед глазами, понижения слуха, психо-моторной возбудимости. Крайним проявлением церебрального синдрома может стать развитие ангиоспастической энцефалопатии – эклампсии (тонико-клонических судорог, потери сознания, набухания шейных вен, цианоза шеи и лица, урежения пульса и т. д.).
Течение патологии может сопровождать болевой синдром различной степени выраженности: боли в пояснице чаще симметричны и обусловлены растяжением почечных капсул и нарушением уродинамики. Мочевой синдроме характеризуется ранним развитием олигурии и даже анурии в сочетании с сильной жаждой. При этом отмечается повышение относительной плотности мочи, появление в моче гиалиновых и зернистых цилиндров, эритроцитов, большого количества белка.
Эритроцитурия может протекать в виде микрогематурии (Er- 5 –50 – 100 в поле зрения) или макрогематурии, при которой моча становится цвета «мясных помоев». Протеинурия и гематурияе в большей степени выражены в первые сутки заболевания. Реже острый гломерулонефрит развивается по типу моносиндромной (мочевой) формы без отеков и при нормальном АД. На фоне болезни может формироваться нефротический синдром.
Диагностика
При диагностике острого гломерулонефрита учитывается наличие типичных клинических синдромов, изменений в моче, биохимическом и иммунологическом анализе крови, данные УЗИ и биопсии почки. Общий анализ мочи характеризуется протеинурией, гематурией, цилиндрурией. Для пробы Зимницкого типично уменьшение количества суточной мочи и повышение ее относительной плотности. Проба Реберга отражает снижение фильтрационной способности почек.
Изменения биохимических показателей крови могут включать гипопротеинемию, диспротеинемию (уменьшение альбуминов и увеличение концентрации глобулинов), появление СРБ, и сиаловых кислот, умеренную гиперхолестеринемию и гиперлипидемию, гиперазотемию. При исследовании коагулограммы определяются сдвиги в свертывающей системе – гиперкоагуляционный синдром. Иммунологические анализы позволяют выявить нарастание титра АСЛ-О, антистрептокиназы, антигиалуронидазы, антидезоксирибонуклеазы В; повышение содержания IgG, IgM, реже IgА; гипокомплементемию СЗ и С4.
УЗИ почек обычно показывает неизмененные размеры органов, уменьшение эхогенности, снижение скорости клубочковой фильтрации. Показаниями к проведению биопсии почки служат необходимость дифференциации острого и хронического гломерулонефрита, быстропрогрессирующее течение заболевания. При острой форме болезни в нефробиоптате определяются признаки клеточной пролиферации, инфильтрация клубочков моноцитами и нейтрофилами, наличие плотных депозитов иммунных комплексов и др. При гипертензивном синдроме необходимо проведение исследования глазного дна и ЭКГ.
Лечение острого гломерулонефрита
Терапия проводится в урологическом стационаре и требует назначения строгого постельного режима, бессолевого диетического питания с ограничением потребления животных белков, жидкости, назначением «сахарных» и разгрузочных дней. Производится строгий учет количества потребляемой жидкости и объема диуреза. Основная терапия заключается в применении стероидных гормонов – преднизолона, дексаметазона курсом до 5-6 недель.
При выраженных отеках и артериальной гипертензии одновременно назначаются диуретические и гипотензивные средства. Антибиотикотерапия проводится при имеющихся признаках инфекции (тонзиллите, пневмонии, эндокардите и др.). При острой почечной недостаточности может потребоваться назначение антикоагулянтов, проведение гемодиализа. Курс стационарного лечения составляет 1-1,5 месяца, после чего пациента выписывают под наблюдение врача-нефролога.
Прогноз и профилактика
В большинстве случаев патология хорошо поддается терапии кортикостероидными гормонами и заканчивается выздоровлением. В 1/3 случаев возможен переход в хроническую форму; смертельные исходы крайне редки. На этапе диспансерного наблюдения пациенту требуется динамическое исследование мочи.
Профилактика развития первичного острого гломерулонефрита и его рецидивов заключается в лечении острых инфекций, санации хронических очагов в носоглотке и полости рта, повышении сопротивляемости организма, недопущении охлаждения и длительного нахождения во влажной среде. Лицам с повышенным аллергическим фоном (крапивницей, бронхиальной астмой, сенной лихорадкой) профилактические вакцинации противопоказаны.
Источник
