Для острого пиелонефрита характерны синдромы
Дата публикации 11 октября 2018Обновлено 22 сентября 2020
Определение болезни. Причины заболевания
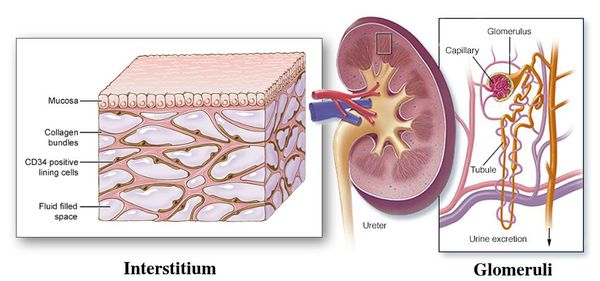
Острый пиелонефрит — это воспалительное заболевание почек бактериальной причины с преимущественным поражением лоханки, чашечек и межуточной ткани паренхимы почек. В Международной классификации болезней отказались от термина «острый пиелонефрит», заменив его на «острый интерстициальный нефрит».[3]
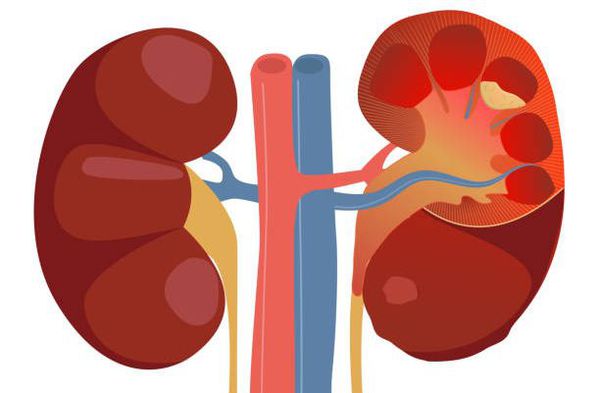
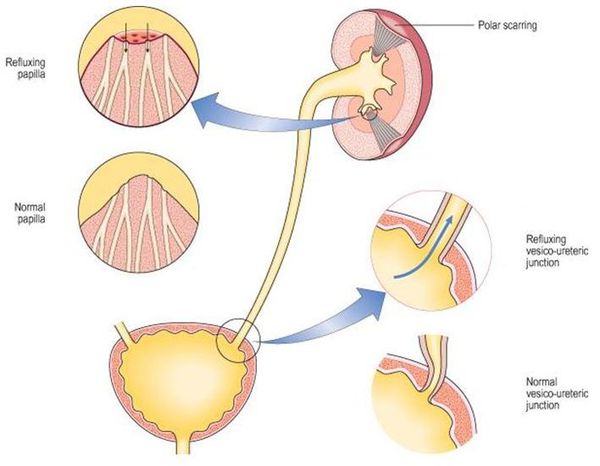
Пиелонефрит следует отличать от гломерулонефрита. Обе формы нефрита характеризуются воспалением паренхимы почек, но при пиелонефрите поражается межуточная ткань, а при гломерулонефрите — клубочки почек. Поэтому пиелонефрит называют «интерстициальным нефритом», от слова «интерстиций» — межуточная ткань, а гломерулонефрит можно назвать «клубочковым нефритом», от слова «гломерула» — почечный клубочек.[2]
Причина пиелонефрита — бактериальная инфекция. Среди возбудителей заболевания лидирует кишечная палочка (Escherichia coli). Реже встречаются другие микробы, такие как протей, энтерококк, синегнойная палочка и стафилококк.[4]
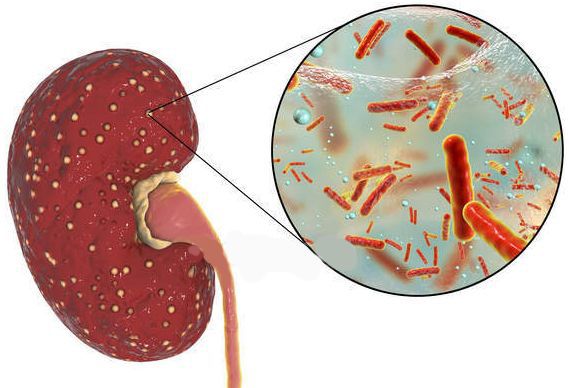
Особую опасность представляют БЛРС+ бактериями. Аббревиатура «БЛРС» расшифровывается как «бета-лактамазы расширенного спектра действия». БЛРС — это группа бактериальных ферментов, которые позволяют бактериям игнорировать антибиотики. Благодаря БЛРС бактерии расщепляют и нейтрализуют несколько групп антибактериальных препаратов, включая пенициллины и цефалоспорины. Продуцировать подобные ферменты могут далеко не все микробы, довольно часто эта способность наблюдалась у кишечной палочки и клебсиеллы пневмонии. Современные микробиологические лаборатории всегда отмечают подобные микробы либо русской аббревиатурой БЛРС+, либо английским аналогом ESBL+. Согласно европейским данным, БЛРС, продуцируемые кишечной палочкой, встречаются в 10% случаев, а клебсиелла пневмонии продуцирует БЛРС в 20% случаев. Таким образом, проблема БЛРС+ бактерий имеет важное клиническое значение.[8]
Острый пиелонефрит может возникнуть в любом возрасте и у любого пола. Чаще всего заболевание возникает у женщин активного репродуктивного возраста, что объясняется особенностями строения женской мочеполовой системы. Однако нередко пиелонефрит выявляют у детей и половозрелых мужчин, поэтому возраст и пол заболевавшего не могут быть использованы в качестве дифференциального признака данного заболевания.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением – это опасно для вашего здоровья!
Симптомы острого пиелонефрита
Для острого пиелонефрита типично сочетание высокой температуры с болями в области воспалённой почки. Если почка располагается на своём месте, то боль беспокоит в проекции рёберно-позвоночного угла. При опущении почки боль возникает по фланкам живота. Пиелонефрит может затрагивать как одну почку, так и обе почки, соответственно боль может беспокоить как с одной стороны, так и с обеих сторон одновременно.
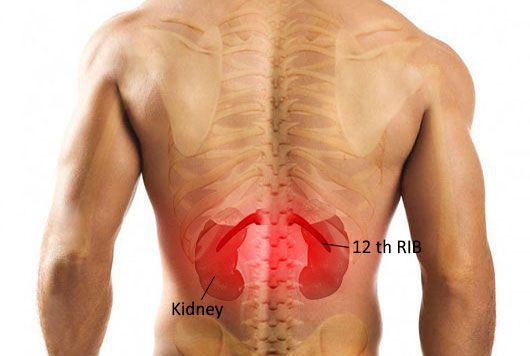
Выраженность боли может быть различной — от умеренной до интенсивной. Как правило, боль носит постоянный характер и не зависит от положения тела или движений. Иными словами, невозможно найти такое положение в кровати, когда боль будет беспокоить меньше или пройдет совсем. Также верно и то, что движения туловищем в виде сгибания, разгибания или поворотов не приводят к обострению болей.
В отдельных случаях боль носит приступообразный характер. Это характерно для пиелонефритов, которые возникают на фоне закупорки мочевых путей камнем. Если при классической почечной колике боль между приступами отступает совсем, то при сопутствующем пиелонефрите болевой синдром сохраняется и между приступами.
Общая симптоматика при пиелонефрите характеризуется повышение температуры. Как правило, температура достигает 38-40 градусов. Повышение температуры сопровождается ознобом. Также характерно максимальное повышение температуры в вечернее время с резким падением температуры в утренние часы. Кроме повышения температуры могут быть и другие проявления общего отравления организма в виде слабости, вялости, усталости и отсутствия аппетита.
Развитие острого пиелонефрита может сопровождаться изменения со стороны мочеиспускания, хотя это не является обязательным условием. Можно отметить появление мути в моче и неприятного запаха. Кроме того, воспалённая моча потенциально способна спровоцировать учащённое мочеиспускание. В целом мочевые симптомы выходят на первый план только в том случае, если острый пиелонефрит осложняет уже имеющееся воспаление мочевого пузыря.[1][4]
Патогенез острого пиелонефрита
Бактерия попадает в почку либо с кровью, либо с мочой. Кровяной занос бактериальной инфекции получил название «гематогенного» пути передачи. Иногда врачи говорят о нисходящем пути развития острого пиелонефрита. Например, тот же нелеченный бронхит может осложниться развитием пиелонефрита за счёт обильного поступления бактерий в кровь. Нужно понимать, что почки фильтруют кровь со всего организма, поэтому пиелонефрит может осложнить любой несвоевременно пролеченный гнойник, даже расположенный в ногах или руках.
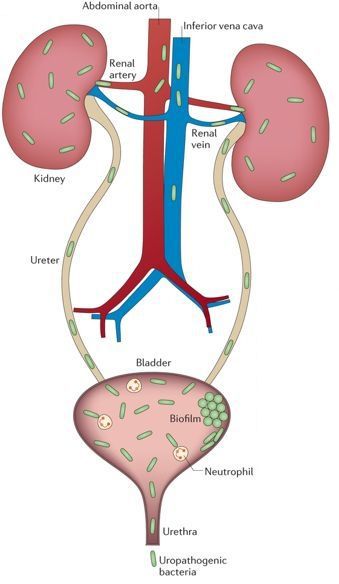
Альтернативой кровяному пути попаданию бактерий является мочевой путь распространения микробов. В научной литературе такой путь передачи возбудителя именуется «уриногенным», от слова «урина» — моча. Раньше такой путь заражения называли «восходящим», так как инфекция фактически “карабкается” вверх из мочевого пузыря. Вот почему очень важно своевременно пролечивать воспаление мочевого пузыря в виде цистита, не дожидаясь распространения бактерий вверх в почку.
Уриногенный путь передачи особенно характерен для детей из-за широкого распространения пузырно-мочеточникового рефлюкса. Так называют заброс мочи из мочевого пузыря обратно в почку. Несмотря на широкое распространение рефлюкса именно в детском возрасте, многие взрослые страдают аналогичным заболеванием. Особенно часто рефлюкс, то есть обратный заброс мочи, наблюдается при переполнении мочевого пузыря. Поэтому очень важно своевременно опорожнять мочевой пузырь.[8]

Классификация и стадии развития острого пиелонефрита
Традиционно острый пиелонефрит подразделяют на серозный и гнойный, хотя гнойный пиелонефрит является скорее осложнением острого пиелонефрита.
Существует несколько форм гнойного пиелонефрита:
- апостематозный пиелонефрит;
- абсцесс почки;
- карбункул почки;
- некротический папиллит;
- эмфизематозный пиелонефрит.
Если гнойников много, и они небольшие по размеру, то говорят об апостематозном пиелонефрите. В том случае, если гнойник большой и одиночный, то мы имеем дело с абсцессом почки.
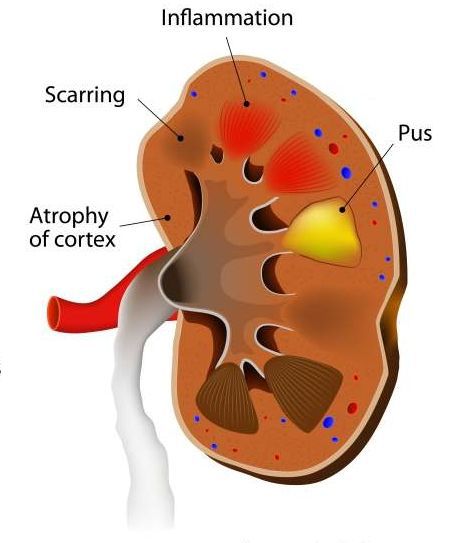
Почечный абсцесс нужно дифференцировать с карбункулом почки. Карбункул — это часть почечной паренхимы, погибшая вследствие закупорки крупного почечного сосуда микробным эмболом. Рано или поздно погибшие от эмболии ткани подвергаются гнойному расплавлению, что приводит к абсцедированию карбункула.
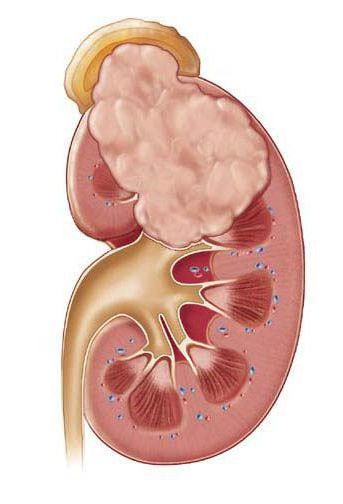
Особой формой острого пиелонефрита является некротический папиллит — это грозное и смертельно опасное заболевание. К счастью, эта болезнь встречается настолько редко, что даже опытные урологи со стажем работы в несколько десятков лет могут вспомнить лишь несколько случаев данной формы острого пиелонефрита. При некротической папиллите происходит некроз, то есть омертвление и гибель почечного сосочка. Это сопровождается почечной недостаточностью и появлением крови в моче. Причина некротического папиллита сходна с причиной карбункула: закупорка почечного сосуда микробным эмболом. Только при папиллите страдает сосуд, питающий почечный сосочек.[4]
Также пиелонефрит можно подразделить на первичную и вторичную форму. Первичный острый пиелонефрит развивается в интактной почке, то есть без аномалий развития, камней и значимых нарушений оттока мочи. Вторичный острый пиелонефрит возникает на фоне заболеваний, которые нарушают пассаж мочи. Между вторичной формой острого пиелонефрита и первичным обострением хронического пиелонефрита очень тонкая грань, поэтому в МКБ-10 введён код № 12 «Тубулоинтерстициальный нефрит, не уточнённый как острый или хронический».[3]
Осложнения острого пиелонефрита
Местные осложнения острого пиелонефрита включают апостематоз, абсцесс почки, эмфизематозный пиелонефрит, а также тромбоз почечных сосудов либо в виде карбункула почки, либо в виде некротизирующего папиллита.[10]
Эмфизематозный пиелонефрит является исключительно редким заболеванием и отличается от прочих гнойных осложнений пиелонефрита появлением пузырьков газа. Воздушные скопления могут быть в почечной паренхиме, полостной системе почек или даже в паранефральной клетчатке. К счастью, эмфизематозный пиелонефрит встречаются существенно реже других гнойных осложнений почки.[7]
Среди системных осложнений нужно отметить острую почечную недостаточность и синдром системной воспалительной реакции (сепсис). Именно поэтому часть пациентов нуждается в госпитализации в урологические стационары. В условиях стационара проводится регулярный контроль анализов и УЗИ для своевременного выявления осложнений острого пиелонефрита.[4]
Некоторые осложнения пиелонефрита в большей степени ассоциированы с хронической формой этого заболевания, но так как острый пиелонефрит может перейти в хронический, то нельзя не упомянуть о таком важном осложнении как мочекаменная болезнь. В некоторых ситуациях воспаление почечной паренхимы вызывают уреаза-продуцирующие микробы. Уреаза — это фермент, который позволяет бактериям расщеплять мочевину из мочи. После срабатывания фермента мочевина расщепляется до углекислоты и аммиака. Именно эти два компонента запускают сложный биохимический каскад, который приводит к образованию инфекционных камней: струвита и гидроксиапатита. К счастью, самый частый возбудитель пиелонефрита — кишечная палочка — не умеет производить уреазу, этой способностью обладают другие более редкие возбудители пиелонефрита — протей, клебсиелла и синегнойная палочка.
Важным осложнением острого пиелонефрита является хроническая форма этого заболевания. Именно поэтому очень важно диспансерное наблюдение после удачного излечения острого пиелонефрита. Словосочетание «диспансерное наблюдение» немного пугает своей бюрократической составляющей, но по сути это означает необходимость контролировать анализы мочи в течение минимум трёх месяцев после перенесённого острого пиелонефрита.
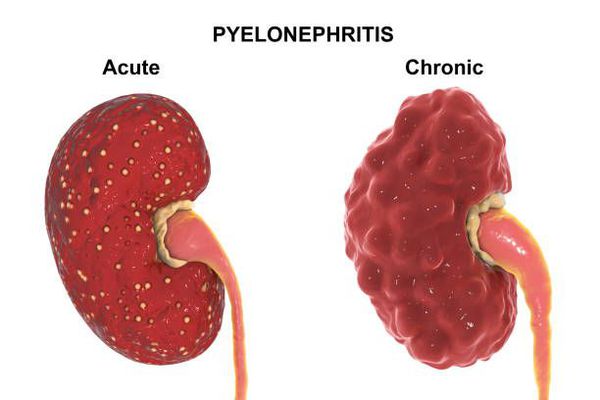
Диагностика острого пиелонефрита
Минимальный объём обследований:
- общий анализ мочи;
- посев мочи на флору с определением чувствительности к антибиотикам;
- клинический анализ крови;
- анализ крови на креатинин;
- УЗИ почек и мочевого пузыря.
Общий анализ мочи
Типичным для пиелонефрита является повышение уровня лейкоцитов и обнаружение бактерий. Могут быть и другие неспецифичные для данного заболевания изменения, включая повышенный уровень белка или положительный тест на нитриты. Обнаружение большого количества эритроцитов требует проведения дифференциальной диагностики с мочекаменной болезнью и гломерулонефритом.
Посев мочи на флору и чувствительность к антибиотикам
Этот анализ имеет смысл сдавать до назначения антибиотиков. Посев мочи позволяет выявить возбудитель пиелонефрита и определить наиболее эффективные антибактериальные препараты.
Клинический анализ крови
Неспецифическим признаком пиелонефрита является повышенный уровень лейкоцитов со сдвигом лейкоцитарной формулы влево. Как правило, больной с острым пиелонефритом повторяет клинический анализ крови два или три раза во время лечения. Данный анализ позволяет оценить эффективность антибактериальной терапии и своевременно сигнализировать о развитии гнойных осложнений в воспаленной почке.
Анализ крови на креатинин
Этот анализ является обязательным для всех пациентов с пиелонефритом прежде всего потому, что в ряде случаев острый пиелонефрит может осложниться развитием острой почечной недостаточности. Кроме того, анализ крови на креатинин необходим для решения вопроса о рентгенологическом исследовании почек с применением контраста.
УЗИ почек и мочевого пузыря
Ультразвуковое исследование позволяет исключить обструктивный пиелонефрит, связанный с нарушением оттока мочи из почки. Кроме того, УЗИ почек необходимо для своевременного выявления апостематоза, абсцесса и карбункула в паренхиме почки. Все вышеперечисленные термины используются для описания осложнений острого пиелонефрита.
Важнейшим преимуществом ультразвукового исследования является возможность повторения этого исследования в динамике без нанесения какого-либо вреда или даже дискомфорта организму. Важно помнить, что нормальные результаты УЗИ не исключают наличие острого пиелонефрита.
Рентгеновское обследование почек: внутривенная урография или компьютерная томография почек с внутривенным контрастированием.
Рентгеновское обследование почек является самым точным и достоверным методом диагностики. Традиционный рентген в виде внутривенной урографии подразумевает обязательное внутривенное введение йодсодержащего контраста. Это не всегда возможно из-за сопутствующих причин: аллергия на йод, приём гормонов щитовидной железы и повышенный уровень креатинина в крови. По сути, в настоящее время внутривенная урография необходима только для установления степени нефроптоза при опущении почек.
Значительно более широко применяется КТ почек (компьютерная томография). КТ относится к рентгеновским методам исследования, однако его информативность значительно выше, чем у обычного рентгена. Вопрос о введении йодсодержащего внутривенного контраста решается лечащим урологом индивидуально с каждым пациентом.[2][4]
Лечение острого пиелонефрита
Стационарное лечение обычно требуется для беременных, детей, пожилых людей, пациентов с ослабленным иммунитетом, плохо контролируемым диабетом, после трансплантации почек и, конечно же, всех людей с обструкцией мочевых путей. Также желательно госпитализировать людей с острым пиелонефритом единственной существующей или единственно функционирующей почки. Здоровые, молодые, небеременные женщины, которые болеют неосложнённым пиелонефритом, могут лечиться амбулаторно.
Обычно острый пиелонефрит требует исключительно медикаментозного лечения. Показания к хирургическому лечению возникают крайне редко.
Основу лечения острого пиелонефрита составляют антибиотики и нестероидные противовоспалительные средства. НПВС уменьшают болевой синдром, ослабляют симптомы интоксикации и помогают справиться с высокой температурой. Антибактериальная терапия острого пиелонефрита требует отдельного разбора.
Первоначальный выбор антибиотика при остром пиелонефрите является эмпирическим. Через 4-7 дней антибактериальная терапия может быть скорректирована по результатам посева мочи. Эмпирический выбор антибиотика остаётся на усмотрение лечащего врача.
В национальных рекомендациях в качестве средства выбора при остром пиелонефрите указаны фторхинолоны второго и третьего поколения.[4] Тоже самое сказано и в рекомендациях Европейской ассоциации урологов. Между тем, ещё в 2016 году FDA (Управление по контролю качества пищевых продуктов и лекарственных препаратов) рекомендовала отказаться от использования данных антибиотиков из-за большого количества осложнений в отношении связок, суставов и периферических нервов.[6] Поэтому в качестве первой линии терапии рекомендуют использовать цефалоспорины третьего поколения.
Наиболее широко используемым цефалоспорином третьего поколения является цефтриаксон. Активно практикуется ступенчатая терапия с плавным переходом от внутривенно вводимого антибиотика к его пероральному аналогу. С внутривенного цефтриаксона можно перейти на пероральный цефиксим, который также относится к цефалоспоринам третьего поколения. Цефиксим больше известен под своими торговыми названиями: «Супракс», «Супракс солютаб» и «Панцеф».
Часто можно встретить комбинацию из двух антибиотиков для лечения острого пиелонефрита. Как правило, комбинируют цефалоспорины с фторхинолонами или аминогликозидами. Аминогликозиды в виде амикацина обладают явным нефротоксическим действием, поэтому их использование для эмпирической терапии оправдано только в тяжёлых случаях. В целом выбор антибиотика — на усмотрение лечащего врача.[9]
Показания к оперативному лечению возникают при гнойной форме воспаления и остром вторичном пиелонефрите. При вторичном пиелонефрите главная цель хирургического вмешательства состоит в дренировании мочи. Это можно сделать как путём установки почечного стента, так и благодаря чрезкожной пункционной нефростомии.
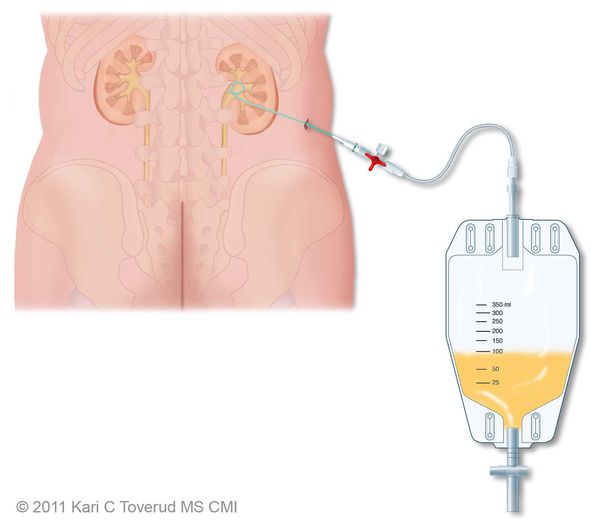
Гнойная форма острого пиелонефрита требует ревизии и декапсуляции почки, вскрытия гнойных очагов или даже нефрэктомии при гнойном разрушении большей части почки.[4]
Прогноз. Профилактика
Прогноз при пиелонефрите благоприятный. Большинство острых пиелонефритов успешно лечатся амбулаторно, и лишь небольшая доля случаев требует госпитализации. Тем не менее сохраняется определённый процент летальный исходов. Причиной неблагоприятного течения заболевания являются возраст старше 65 лет, присоединение острой почечной недостаточности, несвоевременно выявленные гнойные осложнения, требующие хирургического вмешательства, и тяжёлые сопутствующие заболевания наподобие декомпенсированного сахарного диабета.[5]
Составление плана индивидуальной профилактики начинается с изучения истории конкретного заболевания. В частности, необходимо ответить на вопрос, каким образом бактерии попали в почку: с кровью или с мочой? При гематогенном пути заражения необходимо санировать имеющиеся в организме очаги хронической инфекции, исключить переохлаждение и проводить профилактику сезонных простудных заболеваний. При уриногенном пути заражения необходимо заняться профилактикой воспалительных заболеваний мочевого пузыря.
В случае вторичной формы острого пиелонефрита целесообразно восстановить нормальный отток мочи из поражённой почки.
Вне зависимости от пути попадания микробов в почку всем пациентам рекомендуется потреблять достаточное количество жидкости и разнообразные урологические сборы растительного происхождения.[4]
Источник
Дата обновления: 2019-05-14

Острый пиелонефрит — это неспецифическое воспалительное заболевание почек, часто встречающееся в практике врачей-урологов. Возникает как следствие бактериальной атаки. Бактериальные агенты могут попасть в почки через кровь или из мочевыводящих путей, то есть могут быть экзогенными или эндогенными. В патологический процесс вовлекаются чашечно-лоханочная система и межуточные ткани почек. Острый пиелонефрит возникает чаще у женщин и маленьких детей, что можно объяснить особенностями анатомии и физиологии. Почему возникает данное заболевание и кто более других подвержен риску?

Стадии острого пиелонефрита
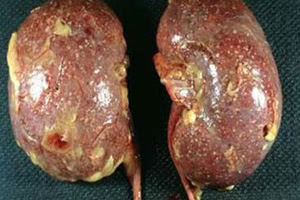
В клиническом течении заболевания отмечается некая стадийность. Стадия заболевания соответствует тем патоморфологическим изменениям, которые возникают в почке.
Начальная стадия развития патологии ассоциируется с серозным воспалением. На данном этапе наблюдаются незначительное увеличение, некоторое напряжение пораженного органа (почки) и периваскулярная инфильтрация. Если пациент своевременно обращается за помощью к специалистам, то на данной стадии процесс можно купировать при помощи консервативной терапии. В этом случае происходит обратное развитие патологии и наступает полное выздоровление. При других обстоятельствах острый пиелонефрит прогрессирует и переходит в стадию гнойно-деструктивного поражения почки.
Следующая стадия называется апостематозный пиелонефрит. Это гнойно-воспалительное заболевание, для которого характерно образование множества мелких гнойничковых образований в корковом веществе почки. В отсутствие адекватной терапии эти гнойнички могут сливаться в один большой очаг нагноения, который имеет название «карбункул почки». Такое образование имеет диаметр до двух сантиметров и может носить как одиночный, так и множественный характер. Данное состояние опасно тем, что на фоне карбункулов и гнойничков может образовываться абсцесс почки. Данное состояние угрожает излитием гнойного содержимого абсцесса в паранефральную клетчатку.
При своевременном лечении очаги инфильтрации имеют тенденцию к заживлению с образованием рубцов, состоящих из соединительной ткани.
Прогноз и профилактика острого пиелонефрита
Основа успешного лечения острого пиелонефрита — своевременное оказание пациенту адекватной медицинской помощи. Прогноз принято считать условно благоприятным в том случае, если медикаментозная терапия привела к полному излечению. Примерно у трети пациентов острый пиелонефрит со временем переходит в хроническую форму, и тогда прогноз принято считать неблагоприятным.
Хронический пиелонефрит может стать причиной ряда достаточно серьезных состояний, которые принято считать угрожающими жизни пациента. В некоторых случаях возможен летальный исход. Среди таких состояний самыми серьезными считаются: уросепсис, почечная недостаточность, бактериотоксический шок и т.д.
Профилактика заключается в лечении очагов воспаления, которые могут стать причиной возникновения пиелонефрита. Профилактика мочекаменной болезни позволяет устранить причины возможной обструкции мочевыводящей системы. Нужно соблюдать правила гигиены внешних половых органов, что позволяет избежать восходящего инфицирования.
Острый пиелонефрит, симптомы и лечение которого могут быть разнообразными, успешно предотвращается, если пациент следует принципам здорового образа жизни, диетического питания, и постоянно употребляет нужное количество жидкости. Противорецидивное лечение заключается в приеме отваров лекарственных трав, клюквенного морса с метионином и минеральной воды («Смирновская», «Славяновская») на протяжении двух недель.
Причины острого пиелонефрита
Существует ряд предрасполагающих факторов, способствующих развитию данного заболевания:
- Существуют особые условия, «помогающие» ретроградному движению мочи снизу вверх или так называемому лоханочно-почечному рефлюксу. Такой патологический заброс мочи из лоханок в другие структуры почек может быть следствием различных пороков развития мочевыводящих путей, а именно:
- слабая мускулатура или патологическое сужение мочеточника;
- удвоение почечных лоханок или мочевыводящих путей;
- мочекаменная болезнь;
- склероз шейки мочевого пузыря;
- аденома предстательной железы.
- Тяжелые общие патологии:
- сахарный диабет;
- туберкулез;
- цирроз печени.
- Иммунодефицит различного генеза.
- Тяжелые формы авитаминоза.
- Длительный прием гормональных пероральных контрацептивов.
Основная причина возникновения пиелонефрита — это различная инфекция. В большинстве случаев возбудителем является кишечная и синегнойная палочки, энтерококк, стафилококк, стрептококк и т.д. Источниками инфекции могут стать такие заболевания, как:
- хронический тонзиллит;
- кариес зубов;
- фурункулез;
- мастит;
- воспаление тканей вокруг прямой кишки или парапроктит;
- панариций;
- холецистит;
- бронхит;
- уретрит;
- воспаление придатков яичников у женщин;
- воспаление предстательной железы или простатит;
- цистит и т.д.
Проникать в ткани почек инфекция может через кровоток, лимфу или мочевыводящие пути. Если инфекция попадает в почку из первичных очагов воспаления в мочеполовых органах, то принято говорить о первичном остром пиелонефрите. При лоханочно-почечном рефлюксе почки увеличены в объеме, полнокровны и имеют признаки воспаления. Изменения затрагивают слизистую оболочку лоханок, которая становится отечной и воспаленной, со временем возникают характерные изъязвления и может наблюдаться скопление воспалительного выпота. Болезнь быстро прогрессирует, и могут возникать деструктивно-дегенеративные явления, а также формироваться абсцессы или множественные гнойничковые поражения мозгового или коркового слоя почки. Порой происходящие изменения могут стать необратимыми, что приводит к хронизации пиелонефрита.
Острый пиелонефрит: симптомы
Для данного заболевания характерно острое начало. Среди значимых диагностических признаков отмечают гипертермический синдром с повышением температуры тела пациента до 39-41 градусов. Температура держится постоянно или с незначительными скачками на несколько градусов. В некоторых случаях повышение температуры является незначительным (субфебрильные показатели).
Другой, весьма значимый симптом острого пиелонефрита, — озноб. Данное состояние обычно предшествует повышению температуры. При наличии гнойного процесса, озноб в течение суток может повторяться многократно и имеет достаточно сильную интенсивность.
Пациент испытывает и другие явления общей интоксикации организма, а именно: общую слабость, разбитость, суставные и мышечные боли, острую головную боль (в районе лобной доли), тошноту и даже рвоту. Выраженность тех или иных симптомов острого пиелонефрита зависит от того, есть нагноение в почках или его нет. При гнойном процессе все симптомы выражены очень сильно, а при его отсутствии — некоторые отсутствуют вовсе.
Через некоторое время (1-2 часа) после повышения температуры у пациента появляются затяжные, изнуряющие поты. После этого температура тела резко падает, может развиться значительная слабость и понизиться артериальное давление.
Все вышеперечисленные симптомы могут повторяться несколько раз в течение дня. Кроме общих проявлений пиелонефрита могут появиться местные признаки воспаления:
- болевой синдром различной интенсивности (боль в пояснице, иррадиирущая в лобковую область, половые органы, бедра, левое подреберье, спину и т.д.);
- частые позывы к выделению мочи;
- боли при мочеиспускании.
Вторичный острый пиелонефрит помимо прочих симптомов может сопровождаться почечными коликами. Если не устранена причина обструкции, то приступы почечной колики могут рецидивировать. Более того, при сильной общей интоксикации организма у пациента может наблюдаться некая спутанность сознания, галлюцинации и бред.
Обнаружили симптомы данного заболевания?
Звоните
Наши специалисты проконсультируют Вас!
Диагностика острого пиелонефрита
Большое диагностическое значение имеет первичный физикальный осмотр пациента, включающий опрос пациента и сбор анамнеза, а также пальпацию и перкуссию. Данный метод исследования хорош тем, что не требует от врача практически никакого специального оборудования, а значит, может применяться в любых условиях. При пальпации может быть обнаружено увеличение почки в размерах, ее подвижность, консистенция и особенности структуры поверхности. При перкуссии можно обнаружить болезненность почки. При остром пиелонефрите пациентам показан гинекологический (у женщин) или ректальный осмотр (у мужчин).
Следующий этап обследования — лабораторные исследования мочи. Назначают общий анализ мочи и бактериологический посев. Общий анализ может выявить лейкоциты и белки, реже — эритроциты (при вторичном варианте течения заболевания). Бактериологические исследования нужны для определения бактериальных агентов, спровоцировавших развитие острого пиелонефрита. Исследования помогают врачу выбрать адекватные методы антибактериальной терапии путем подбора препаратов, к которым данный агент имеет высокую чувствительность.
Для диагностики и наблюдения за динамикой течения заболевания принято использовать визуализирующие методы исследования, а именно: ультразвуковое исследование, КТ и МРТ и т.д. Эти методы позволяют врачу точно определить характер произошедших изменений, распространенность патологического процесса, выявить причину обструктивных изменений верхних отделов мочеиспускательного тракта. Также могут быть визуализированы элементы деструкции, их размер и характер.
Не утратили своей актуальности и рентгенологические исследования. Самое информативное из них при остром пиелонефрите — урография. На снимке хорошо видны тени почек, что позволяет делать выводы об их размерах, структуре и наличии патологических изменений. Также применяют другие методы рентгенологического исследования:
- почечная ангиография;
- нефросцинтиграфия;
- ретроградная пиелоуретерография.
При подозрении на острый пиелонефрит необходимо провести дифференциацию с приступом острого аппендицита, холецистита, аднексита и холангита. Только полный спектр диагностических мероприятий дает гарантию дальнейшего успешного лечения.
Лечение острого пиелонефрита
Если человек обнаружил у себя или своих близких симптомы, описанные выше, то следует немедленно обратиться за медицинской помощью (вызвать «Скорую помощь» или обратиться в приёмный покой любой ближайшей больницы). Острый пиелонефрит требует немедленной госпитализации пациента. Только в условиях стационара возможно полное обследование и наблюдение за динамикой клинического течения заболевания.
Терапия при остром пиелонефрите направлена на устранение первопричины заболевания. Прежде всего, необходим курс антибиотикотерапии. С этой целью проводят антибиотикограмму — специальный тест, позволяющий определить чувствительность возбудителя инфекции к тем или иным антибиотикам. Высокую эффективность показали антибиотики широкого спектра действия, в частности препараты цефалоспоринового ряда и аминогликозиды. Наряду с антибиотиками принято назначать нестероидные противовоспалительные препараты, а также сопутствующую и симптоматическую терапию:
- иммуностимуляторы;
- препараты, способствующие дезинтоксикации;
- нитрофураны и т.д.
Если имеют место обструктивные нарушения, то усилиями врачей необходимо восстановить естественный ток мочи по всем органам мочеиспускательного канала. Для обеспечения нормального движения мочи по мочевыводящим путям проводят катетеризацию лоханок при помощи специального катетера. Если такой подход не оценивается врачом как эффективный, то может быть принято решение о наложении нефростомы. Данный метод предусматривает выведение специальной трубки из лоханки на поверхность тела, через которую моча выделяется в специальный мочеприёмник.
При гнойных поражениях почки или различных деструктивных процессах возможно применение хирургических методов лечения. В случаях, когда орган сохранить не удается и возникают состояния, угрожающие жизни пациента, проводят операцию по удалению почки.
Помимо медикаментозной терапии пациенту показан постельный режим, диетическое питание и физиотерапевтические процедуры в соответствии с назначениями лечащего врача.
Данная статья размещена исключительно с целью ознакомления в познавательных целях и не является научным материалом
или профессиональным медицинским советом. За диагностикой и лечением обратитесь к врачу.
Источник
