Если твп в норме то синдрома дауна нет

Что же значит известная многим беременным женщинам аббревиатура ТВП? Эту аббревиатуру расшифровывают как “толщина воротникового пространства”. Будущим мамочкам будет полезно знать, что значат эти загадочные слова, а также для чего проводят оценку ТВП с помощью УЗИ. Кроме того, знание нормативов данного параметра также не повредит любому ответственному родителю.
Итак, у каждого плода имеется щелевидный участок между кожей и мышцами и связками, который покрывает позвоночник человеческого зародыша. Этот щелевидный участок располагается на задней части шеи эмбриона. Проверка воротникового пространства происходит в первом триместре беременности во время УЗИ.
Именно этот эхографический маркер плода стал «золотым стандартом» на сроке 11—14 недель. С помощью этого маркера рассчитывают индивидуальный риск рождения плода с хромосомными заболеваниями.
После 14 недели беременности это пространство начинает уменьшаться и в скором времени совсем исчезает. В очень редких случаях жидкость не всасывается лимфатической системой плода, а переходит в отек шеи или гигрому.
УЗИ зоны ТВП проводится для того, чтобы врачи, ведущие беременность могли точно оценить риски образования аномалий у будущего малыша.
Как проводят обследование ТВП?
Измерение зоны ТВП проводят во время обычного УЗИ, когда женщина лежит на кушетке, а врач устанавливает датчик ей на живот и выводит на экране изображения плода. В некоторых случаях, если на сроке 11,12,13,14 недель ребеночек еще не очень хорошо виден при трансабдоминальном УЗИ, врач проводит измерения используя влагалищный датчик. Это ультразвуковое исследование проводят, как правило, на аппаратуре экспертного класса.
Перед измерением ТВП врач измеряет длину плода, то есть его КТР. Это крайне необходимо, потому что толщина воротникового пространства меняется в зависимости от срока беременности. Потом эхографист выводит на экран верхнюю часть туловища и головку плода строго в боковой проекции, при этом в одном срезе должны быть одновременно кости и кожа спинки носа, полости 4 желудочка и кость верхней челюсти. Используя масштабирование увеличивает область шеи. Затем измеряет наибольшую толщину скопления жидкости по задней поверхности шеи под кожей. Жидкость изображается на экране черным цветом, а кожа и мягкие ткани белыми. После проведенных измерений врач сравнивает полученный результат с нормативной таблицей.
Стоит отметить, что во время проведения измерения головка ребенка должна находиться в нейтральном положении. Если она будет слишком запрокинута назад, то можно получить завышенные измерения, или наоборот, если подбородок сильно поджат к груди, то измерения будут ниже реального значения. Для того чтобы измерение было выполнено правильным образом, возможно, необходимо будет подождать, пока плод расположится правильно при спонтанном его движении, либо поспособствовать его движениям посредством легких надавливаний на брюшную полость матери или предложить пациентке покашлять.
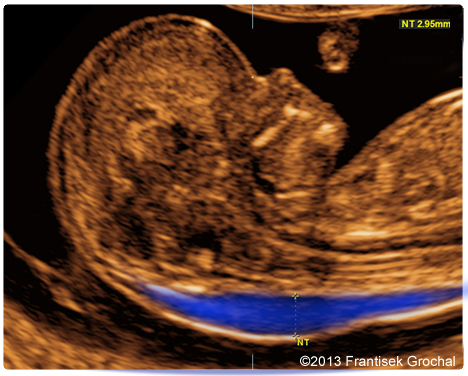
Синим цветом на фотографии УЗИ выделено воротниковое пространство, толщина которого является важным параметром.
Кому показано данное обследование?
В настоящее время первый ультразвуковой скрининг в обязательном порядке включает в себя измерение ТВП (толщины воротникового пространства) на сроке 11,12, 13 недель 6 дней. При этом таблица нормальных значений разработана для сроков, когда копчико-теменной размер плода составляет минимум 45 мм, а максимум 84 мм.
Почему у плода могут появляться отклонения ТВП от нормы?
Причин, которые ведут к увеличению количества жидкости в шейной области и расширению зоны воротникового пространства у плода.. К этому могут приводить:
- анемия,
- нарушения работы сердца,
- патологии развития соединительной ткани,
- скопление крови и застойные явления крови в верхних отделах туловища,
- нарушения оттока лимфатической жидкости,
- морфологические (касающиеся строения) аномалии лимфатической системы,
- гипопротеинемия,
- инфекции
- нарушения строения скелета.
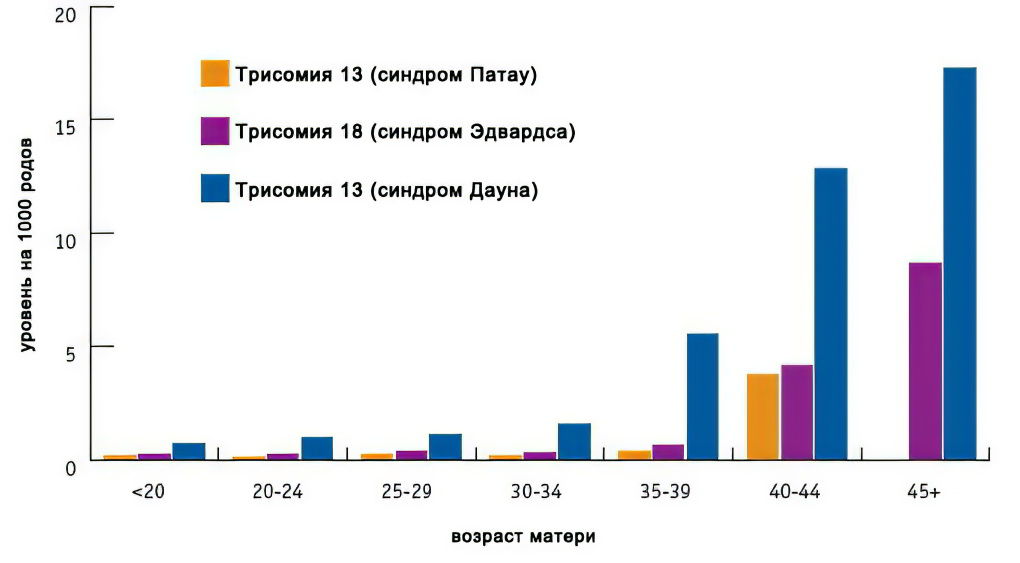
Эти патологические механизмы встречаются при различных генетических аномалиях, но больше всего расширение ТВП ассоциируют с синдромом Дауна (трисомией по 21 хромосоме), Эдвардса (трисомией по 18 хромосоме), Патау (трисомия по 13 хромосоме), синдромом Тернера (отсутствием одной из Х хромосом). Трисомия – это наличие дополнительной хромосомы в кариотипе человека, которое приводит к различным отклонениям в развитии.
Кроме того, расширение ТВП бывает более чем при 50 различных пороках развития плода и при внутриутробной гибели плода. Тем не менее, большое число случаев с увеличенной толщиной воротниковой зоны заканчивается появлением на свет здоровых малышей.
Если во время исследования выявляется увеличение ТВП, то женщине назначают дополнительное УЗИ через 1-2 недели, а также рекомендуют сдать анализ крови на определение рисков хромосомных аномалий. Для этого проводят анализ двух веществ, вырабатываемых плацентой (PAPP-A и свободный бета-ХГЧ), которые у плодов, пораженных хромосомными аномалиями, имеют показатели, отличающиеся от тех, что обнаруживаются у плодов с нормальным хромосомным набором. Именно такое совокупное обследование позволяет максимально точно установить индивидуальный риск наличия хромосомной патологии у плода. При этом еще обязательно учитывают и возраст беременной женщины.
Нормальные значения толщины воротникового пространства
Норма ТВП, разработанная для каждого срока беременности, представлена в таблице 1.
Таблица 1.
| Срок беременности | Норма значения ТВП, мм |
| 10 недель 0 дней – 10 недель 6 дней | 0,8 – 2,2 |
| 11 недель 0 дней – 11 недель 6 дней | 0,8 – 2,4 |
| 12 недель 0 дней – 12 недель 6 дней | 0,7 – 2,5 |
| 13 недель 0 дней – 13 недель 6 дней | 0,7 – 2,7 |
Если у вашего будущего ребенка во время УЗИ выявлено ТВП больше нормы, не стоит сразу впадать в панику, так как выше мы уже описали, что этому может быть много причин, в том числе и совершенно здоровое его состояние.
Но всё-таки плоды с ТВП более 3,0 мм в сроке 11-14 недель имеют высокий риск хромосомных аномалий.
Также измеряется ТВП для прогноза возможных рисков беременности. У плодов с нормальным кариотипом и увеличением ТВП возрастает риск преждевременных родов, пороков сердца и других аномалий плода.
Значения ТВП на 12 неделе беременности
Итак, исходя из данных, приведенных в нашей таблица можно сделать вывод, что если женщина находится на 12 неделе беременности, то размер ТВП будет 1,6 мм (норма в среднем). Норма минимума для ТВП на данном сроке – 0,7 мм, а максимальная граница нормального значения – 2,5 мм. Что означает увеличение показателей ТВП выше нормы на 12 неделе беременности? В таком случае риск того, что у зародыша будут выявлены генетические (хромосомные) аномалии и врожденные пороки органов, сильно увеличивается.
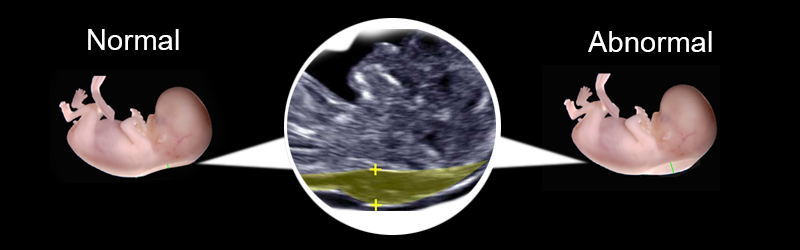
Сравнение нормальной и ненормальной толщины воротникового пространства
Зародыш с синдромом Дауна в 95% случаев обнаруживает показатель ТВП больше 3,4 мм. Размер ТВП более 5,5 мм на сроке 12 недель в 70% случаев означает синдром Эдварса.
Значения ТВП на 13 неделе беременности
Нормальные показатели толщины воротникового пространства в 13 недель составляют в среднем 1,7 мм.
Минимально определяемое значение ТВП равно 0,7 мм, а верхняя граница нормы – 2,7 мм. При значении ТВП больше 2,7 мм у плода в сроке 13 нед возрастает риск развития хромосомных заболеваний или врожденных пороков развития.
При трисомиях по 21, 18 и 13 хромосомам эхографические изменения выражаются в увеличении ТВП примерно на 2,5 мм по сравнению с средним значением для данного срока беременности. При синдроме Тернера значение ТВП примерно на 8 мм больше среднего нормального значения ТВП для здоровых плодов.
Также выявлена закономерность, что при ТВП от 3 до 4 мм риск синдрома Дауна составляет лишь 7 %, от 4 до 5 мм – 27 %, от 5 до 6 мм – 53 %, от 6 до 7 мм – 49%, от 7 до 8 мм – 83 %, от 8 до 9 – 70%, а при 9 мм и более, риск уже равен 78 %.
Но помимо толщины воротникового пространства необходимо учитывать результаты биохимического скрининга. Если же и они повышены, то женщине предлагается провести забор крови из пуповины плода или исследовать околоплодные воды для достоверной оценки количества хромосом у плода. Но такое исследование рекомендуется проводить только после 16 недели беременности. Если набор хромосом оказывается нормальным, то беременность ведется дальше в обычном режиме. Но если же всё-таки у плода выявляют изменения набора хромосом, несовместимые с жизнью, женщине рекомендуют прервать беременность по медицинским показаниям.
Значения ТВП на 14 неделе беременности и позже
В норме после 14 недели беременности зона воротникового пространства начинает постепенно уменьшаться.
Если увеличение ТВП продолжает регистрироваться и при исследовании в 14 неделю и позже или скопление жидкости переходит в отек шеи или в генерализованный отек плода, то это указывает на высокую вероятность инфекционного заражения малыша или наличия у него генной патологии. При этом следует исследовать крови беременной женщины в первую очередь на наличие токсоплазмоза, цитомегаловируса и парвовируса В 19. Также в этой ситуации показаны регулярные повторные УЗИ каждые четыре недели для выявления динамики отека.
Таким образом, УЗИ, а в частности измерение ТВП в 11,12,13,14 недель беременности, помогают установить и в некоторых случаях предупредить рождение детей с хромосомными патологиями. Поэтому женщинам крайне не рекомендуется избегать прохождения 1-го скрининга.
Больше снимков
Источник
Высокий риск синдрома Дауна?

Синдром Дауна не является болезнью, это патология которую невозможно предотвратить и вылечить. У плода с синдромом Дауна в 21-й паре хромосом имеется третья дополнительная хромосома, в итоге их количество составляет не 46, а 47. Синдром Дауна наблюдается у одного из 600-1000 новорожденных от женщин в возрасте после 35. Причина, по которой это происходит, до конца не выяснена. Врач из Англии Джон Лэнгдон Даун первым описал этот синдром в 1866 году, а в 1959 году французский профессор Лежен доказал, что это связано с генетическими изменениями.
Известно, что половину хромосом дети получают от матери, а половину – от отца. Поскольку нет ни одного эффективного метода лечения синдрома Дауна, болезнь считается неизлечимой, можно принять меры и при желании родить ребенка здоровым, обратиться в медико-генетическую консультацию, где на основании хромосомного анализа родителей будет определено, родится ребенок здоровым или с синдромом Дауна.
В последнее время такие дети рождаются чаще, связывают это с поздним замужеством, с планированием беременности в возрасте 40 лет. Также считается, что если бабушка родила свою дочь после 35, то внуки могут родиться с синдромом Дауна. Хотя дородовая диагностика – сложный процесс обследования, её проведение очень необходимо для того, чтобы была возможность прервать беременность.
Что же являет собой синдром Дауна. Обычно он может сопровождаться задержкой моторного развития. Такие дети имеют врожденные пороки сердца, патологию развития органов желудочно-кишечного тракта. 8% больных с синдромом Дауна болеют лейкемией. Медикаментозное лечение может стимулировать психическую деятельность, нормализовать гормональный дисбаланс. С помощью физиотерапевтических процедур, массажа, лечебной гимнастики можно помочь ребенку приобрести навыки необходимые для самообслуживания. Синдром Дауна связан с генетическим нарушением, но не всегда это приводит к нарушению физического и умственного развития ребенка. Такие дети, а в будущем взрослые люди могут участвовать во всех сферах жизни, некоторые из них становятся актерами, спортсменами и могут заниматься общественными делами. Как будет развиваться человек с данным диагнозом зависит во многом от того окружения в котором он растет. Хорошие условия, любовь и забота способствуют полноценному развитию.
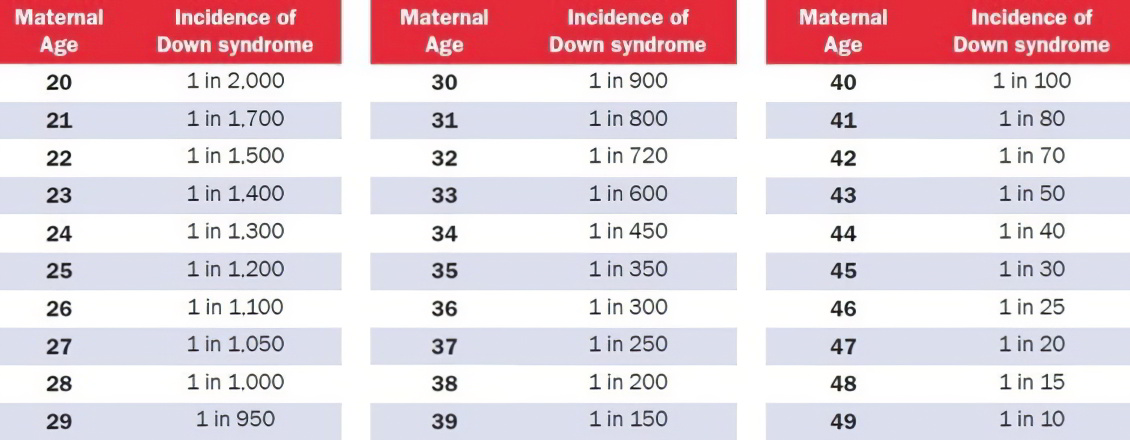
Таблица риска синдрома Дауна, по возрастам
Вероятность синдрома Дауна зависит от возраста матери, но его можно выявить генетическим тестом на ранних стадиях беременности, а в некоторых случаях ультразвуком. Вероятность наличия у ребенка синдрома Дауна при рождении ниже, чем на более ранних стадиях беременности, т.к. некоторые плоды с синдромом Дауна не выживают.
Какой риск считается низким, а какой – высоким?
В Израиле риск синдрома Дауна считается высоким, если он выше, чем 1:380 (0.26%). Всем, кто находится в этой группе риска нужно пройти проверку околоплодных вод. Этот риск приравнивается к риску у тех женщин, которые забеременели в возрасте 35 лет и старше.
Риск ниже, чем 1:380 считается низким.
Но надо учитывать, что эти границы могут быть плавающими! Так, например, в Англии, высоким уровнем риском считается риск выше 1:200 (0.5%). Это происходит по той причине, что одни женщины считают риск 1 к 1000 – высоким, а другие 1 к 100 – низким, так как при таком риске у них шанс на рождение здорового ребенка равен 99%.
Факторы риска синдрома Дауна, Эдвардса, Патау
Основными факторами риска являются возраст (особо значимо для синдрома Дауна), а также воздействие радиации, некоторых тяжелых металлов. Следует учитывать, что даже без факторов риска плод может иметь патологию.
Как видно из графика, зависимость величины риска от возраста наиболее значима для синдрома Дауна, и менее значима для двух других трисомий:
Скрининг риска синдрома Дауна
На сегодняшний день всем беременным, кроме полагающихся анализов рекомендуется проходить скрининговый тест для выявления степени риска синдрома Дауна по рождению ребенка и врожденным порокам плода. Наиболее продуктивное обследование бывает на 11 неделе + 1 день или на 13 неделе + 6 дней при копчико-теменном размере эмбриона от 45 мм до 84 мм. Беременная женщина может пройти обследование, и использовать для этого специфическое УЗИ.
Более точный диагноз ставится при помощи биопсии ворсин хориона и исследования амниотической жидкости, которая забирается с помощью специальной иглы непосредственно из плодного пузыря. Но каждая женщина должна знать, что такие методы сопряжены с риском осложнений беременности таких как выкидыш, инфицирования плода, развития тугоухости у ребенка и многое другое.
Полный комбинированный скрининг I – II триместра беременности позволяет выявить врожденные пороки у плода. Что же включает данный тест? Во-первых, необходимо ультразвуковое исследование в 10-13 недель беременности. Расчет риска производится по определению наличия носовой кости, по ширине шейной складки плода, где скапливается подкожная жидкость в первом триместре беременности.
Во вторах берется анализ крови на хорионический гонадотропин в 10-13 недель и на Альфа-фетопротеин в 16-18 недель. Данные комбинированного скрининга обрабатываются по специальной компьютерной программе. Учеными предложена новая методика скрининга – объединение оценки результатов, полученных в ходе исследований в первом и во втором триместрах. Это позволяет обеспечить единую оценку риска возникновения синдрома Дауна при беременности.
Для первого триместра используются результаты определения РАРР-А и измерения толщины воротникового пространства, а для второго триместра – используются сочетания АФП, неконъюгированного эстриола, ХГ и ингибина-А. Применение интегральной оценки для скринингового обследования позволяет после инвазивных вмешательств снижать частоту прерывания беременности для плодов с нормальным кариотипом по результатам цитогенетической диагностики.
Интегральное и биохимическое тестирование для скрининга синдрома Дауна позволяет дополнительно выявлять больше случаев хромосомных аномалий. Это способствует предотвращению нежелательных прерываний беременности, возникающих в результате амниоцентеза или биопсии ворсин хорион.
Автор статьи: Мочалов Павел Александрович | д. м. н. терапевт
Образование:
Московский медицинский институт им. И. М. Сеченова, специальность – “Лечебное дело” в 1991 году, в 1993 году “Профессиональные болезни”, в 1996 году “Терапия”.
Наши авторы
Источник
Каждая беременная женщина мечтает о том, чтобы у нее родился здоровый малыш. Однако никто не застрахован от различных патологий. Синдром Дауна – один из самых страшных диагнозов, который может услышать абсолютно любая беременная женщина. Выявить наличие этой патологии у плода можно благодаря УЗИ. Женщина, узнав заранее о синдроме, сможет принять решение о прекращении беременности или подготовиться к рождению больного ребенка.
Что такое синдром Дауна?
У каждого здорового человека вся генетическая информация сохранена в 23 парах хромосом. При изменении этого числа диагностируются генетические патологии. Одной из известных аномалий является синдром Дауна. Он обусловлен наличием дополнительной хромосомы в 21-й паре.
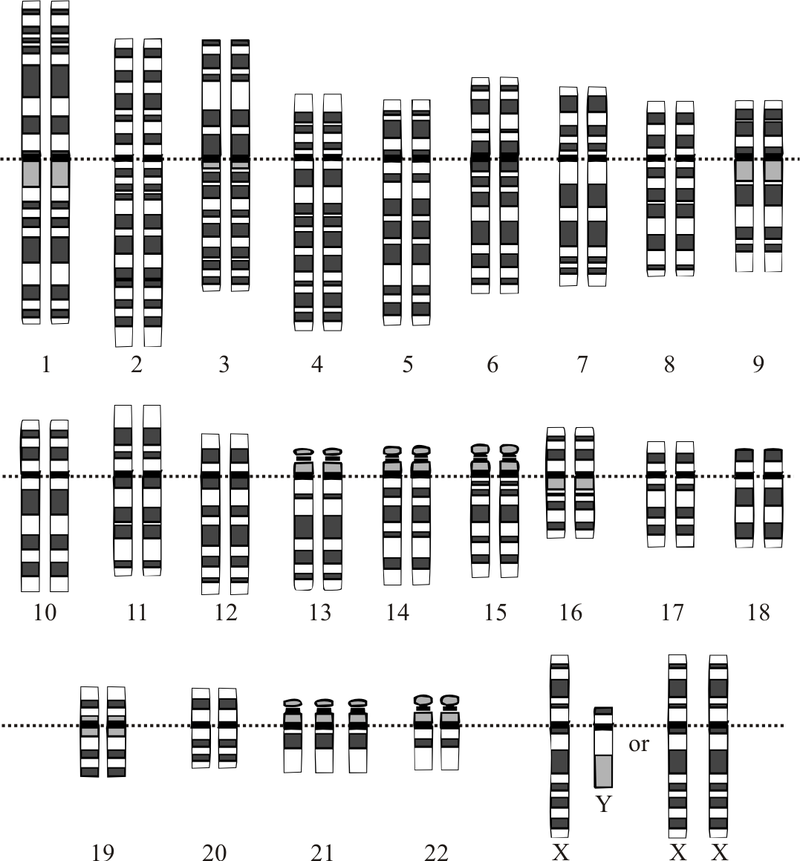
Хромосомный набор человека с синдромом Дауна: появляется лишняя (третья) хромосома в 21 паре.
Патология появляется во время внутриутробного развития. Она возникает у эмбриона в связи со случайными событиями, происходящими в период течения беременности. Риск рождения ребенка с хромосомной аномалией повышается с увеличением возраста будущей матери. Если женщине больше 35 лет, то вероятность того, что у нее родится даун, значительно выше.
Даун отличается от здорового малыша тем, что у него задерживается умственное и речевое развитие. Однако в период новорожденности невозможно точно сказать, насколько сильно будет проявляться отставание конкретного ребенка от своих сверстников. Развитие малыша зависит от врожденных способностей и от того, как занимаются с ним родители.
У людей, имеющих синдром Дауна, ослаблена иммунная защита организма. У детей часто возникают пневмонии, различные инфекционные заболевания. Синдром Дауна сопряжен и с другими недугами: врожденными пороками сердца, болезнями Альцгеймера, острыми миеловидными лейкозами.
Даун может прожить около 50 лет. В некоторых случаях продолжительность жизни составляет около 70 лет. Одни люди с синдромом Дауна работают, ведут полноценную жизнь, вступают в браки, а другие нуждаются в пожизненном уходе.
Диагностика хромосомной аномалии
Частота рождения даунов в настоящее время немного уменьшилась. Это связано с тем, что будущие матери проходят пренатальную (комплексную дородовую) диагностику с целью выявления патологий у ребенка. Во время беременности проводятся следующие тесты:
- скрининговые;
- диагностические.
Скрининговые тесты проходит абсолютно каждая женщина на 11–14 неделях беременности. Они безопасны для будущей матери и плода. Этот вид тестов включает в себя ответы на вопросы врача, анализ крови и УЗИ.
Диагностические тесты назначаются не всем женщинам, так как имеется риск осложнений. Есть небольшая вероятность, что прервется беременность. Диагностические тесты включают в себя инвазивные процедуры, определяющие то, родится ли даун или здоровый малыш:
Биопсия ворсин хориона
Под этой процедурой понимается взятие маленького образца плаценты. Ткань получают путем пункции матки через живот с использованием тонкой иглы. Риск потери ребенка после этой процедуры составляет около 1–2%. В редких случаях биопсия вызывает инфекцию.
Амниоцентез
В ходе этой процедуры специалисты осуществляют забор образца амниотической жидкости, которая окружает плод в матке. В ней имеются клетки ребенка, содержащие генетический материал. Полученную жидкость отправляют в лабораторию на исследование. Процедура представляет опасность для матери и ребенка. Может случиться выкидыш или развиться инфекционный процесс.
Проведение диагностики в I триместре беременности
Каждая будущая мама в женской консультации получает талон – направление на УЗИ. Оно проводится на аппарате с высоким разрешением. В ходе исследования оцениваются следующие важные показатели:
- воротниковое пространство, его толщина (ТВП);
- длина верхней челюсти;
- копчико-теменной размер (сокращенно КТР);
- длина ушной раковины;
- длина плечевой и бедренной костей;
- частота сердечного ритма плода (ЧСС);
- объем плаценты.
Воротниковое пространство входит в ультразвуковые признаки генетической патологии. Под этим термином понимается скопление жидкости в тыльной области шеи плода под кожей. В норме этот показатель составляет 1,2–2,7 мм. При хромосомной аномалии толщина воротникового пространства увеличивается.
Слева – нормальный плод, справа – плод с признаками синдрома Дауна: увеличенная толщина воротникового пространства (ТВП) и отсутствующая перегородка
Каждый даун имеет недоразвитую верхнюю челюсть. Именно поэтому у людей с заболеванием «уплощенное лицо». Недоразвитость челюсти легко обнаруживается при УЗИ. Кость хорошо визуализируется. Во время УЗИ специалист измеряет ее длину. При синдроме значение оказывается меньше нормы.
КТР в норме составляет 45–84 мм. При синдроме значение этого показателя точно такое же. Размеры плода не отличаются от нормальных значений. Если же выявляется замедление развития, то это свидетельствует о наличии другой хромосомной патологии.
Отсутствие или наличие синдрома Дауна у плода можно определить по размеру ушных раковин. Проводится измерение во время ультразвукового исследования на 11–13 неделях беременности. Если значение оказывается меньше нормы, то подтверждается наличие хромосомной патологии.
Дети с синдромом Дауна имеют небольшой рост. Это обусловлено тем, что размеры плечевой и бедренной костей меньше нормы. В I триместре выявить эти признаки невозможно. Размеры костей соответствуют норме. А вот во II триместре беременности можно уже увидеть при проведении УЗИ заметное уменьшение длины плечевой и бедренной костей.
Частота сокращений сердца у плода при неосложненном течении беременности на 5 неделе составляет около 100 ударов в минуту. К 10 неделе этот показатель увеличивается до 170 ударов в минуту. Затем он начинает снижаться. На 14 неделе беременности ЧСС равно 155 ударам в минуту. При синдроме частота сокращений немного больше нормы. При других хромосомных патологиях может наблюдаться тахикардия или брадикардия.
Во время проведения УЗИ рассчитывается объем плаценты. У здорового плода значение этого показателя растет с увеличением копчико-теменного размера. При синдроме объем плаценты не отличается от нормы. Значительное снижение показателя может свидетельствовать о наличии другого генетического заболевания.
Проведение диагностики во II триместре беременности
Патология может быть выявлена и во II триместре беременности. Для хромосомного заболевания характерны следующие признаки:
- гипоплазия костей носа;
- аномалии развития сердца;
- аномалии развития конечностей;
- гидронефроз.
При синдроме у 65% плодов выявляется гипоплазия костей носа. В ходе УЗИ они не визуализируются или их длина составляет менее 2,5 мм. Эти признаки можно обнаружить и у здоровых детей. Форма и размер носа определяется наследственностью и не всегда по нему можно определить, родится ли даун.
У 40% плодов при синдроме выявляются аномалии развития сердца и магистральных сосудов. Патологии возникают из-за комбинации генетических факторов и неблагоприятного воздействия на ребенка извне.
О наличии синдрома Дауна можно говорить при обнаружении аномалий развития конечностей. Довольно часто при этом генетическом заболевании выявляется клинодактилия (врожденный дефект пальцев, внешне проявляющийся в их искажении или искривлении). В ультразвуковые признаки синдрома Дауна входит также сандалевидная щель стопы, т. е. наличие небольшого промежутка между первым и вторым пальцами.
Хромосомные заболевания могут сочетаться с аномалиями мочевыделительной системы. Например, при синдроме часто выявляется умеренный гидронефроз. Под этой патологией понимается расширение почечной лоханки и чашечек. Выраженный гидронефроз может свидетельствовать о наличии других генетических заболеваний.
Результаты исследования
После неинвазивного пренатального скрининга беременная женщина получает результат. Из него можно узнать риск рождения ребенка с генетической патологией. Например, тест показывает, что риск составляет 1:250. Это значит, что у 249 женщин родится здоровый малыш. Только у одной женщины появится на свет даун.
Результаты неинвазивного пренатального скрининга могут говорить о низком или высоком риске. Специалистами установлено пограничное значение 1:100. Если результат составляет 1:300, то женщина попадает в группу низкого риска (ультразвуковые признаки заболевания не были обнаружены или удалось выявить несколько из них). Скорее всего, у нее родится здоровый малыш, а не даун.
Если результат теста составляет 1:2, то женщина попадает в группу высокого риска (в ходе исследования были выявлены ультразвуковые признаки в значительном количестве). Вероятность того, что у нее родится даун, равна 50%. Может появиться на свет и здоровый малыш. Именно поэтому после УЗИ и сдачи крови назначается инвазивный диагностический тест, который дает однозначный ответ насчет того, имеется ли у конкретного плода синдром Дауна.
УЗИ во время беременности – высокоэффективный метод диагностики, направленный на обнаружение серьезной генетической патологии у плода. Исследование проводится в интересах семьи. Родители должны знать о здоровье будущего ребенка. Благодаря исследованию удается выявить ультразвуковые признаки заболевания и с высокой долей вероятности определить, кто родится – даун или здоровый малыш.
Эхографические признаки патологии
Источник
