Гематома щеки код мкб
РЦРЗ (Республиканский центр развития здравоохранения МЗ РК)
Версия: Клинические протоколы МЗ РК – 2015
Категории МКБ:
Поверхностная травма губы и полости рта (S00.5), Поражения десны и беззубого альвеолярного края, обусловленные травмой (K06.2), Прикусывание щеки и губ (K13.1), Термический ожог рта и глотки (T28.0), Химический ожог рта и глотки (T28.5)
Разделы медицины:
Стоматология
Общая информация
Краткое описание
Рекомендовано
Экспертным советом
РГП на ПХВ «Республиканский центр
развития здравоохранения»
Министерства здравоохранения
и социального развития
Республики Казахстан
от «15» октября 2015 года
Протокол № 12
Название протокола: Острые травматические повреждения слизистой оболочки полости рта.
Острое травматическое повреждение слизистой оболочки полости рта – повреждение слизистой оболочки полости рта в результате кратковременного воздействия повреждающего фактора чрезмерной силы [7].
Код протокола:
Код (коды) по МКБ-10:
S 00.5 Поверхностная травма губы и полости рта
К 06.2 Поражение десны и беззубого альвеолярного края, обусловленное травмой
К 13.1 Прикусывание щеки и губ
Т 28.0 Термический ожог рта и глотки
Т 28.5 Химический ожог рта и глотки
Сокращения, используемые в протоколе:
Дата разработки/пересмотра протокола: 2015 год.
Категория пациентов: взрослые.
Пользователи протокола: хирург, врач-стоматолог общей практики, терапевт, врач общей практики.
Оценка на степень доказательности приводимых рекомендаций.
Таблица – 1 Шкала уровня доказательности:
| А | Высококачественный мета-анализ, систематический обзор РКИ или крупное РКИ с очень низкой вероятностью (++) систематической ошибки результаты которых могут быть распространены на соответствующую популяцию. |
| В | Высококачественный (++) систематический обзор когортных или исследований случай-контроль или Высококачественное (++) когортных или исследований случай-контроль с очень низким риском систематической ошибки или РКИ с не высоким (+) риском систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| С | Когортное или исследование случай-контроль или контролируемое исследование без рандомизации с не высоким риском систематической ошибки (+). Результаты, которых могут быть распространены на соответствующую популяцию или РКИ с очень низким или невысоким риском систематической ошибки (++ или +), результаты которых не могут быть непосредственно распространены на соответствующую популяцию. |
| D | Описание серии случаев или неконтролируемое исследование или мнение экспертов. |
| GPP | Наилучшая фармацевтическая практика. |
Облачная МИС “МедЭлемент”
Облачная МИС “МедЭлемент”
Классификация
Клиническая классификация:[8]
Травматические повреждения по характеру воздействующего агента:
– механические
– химические
– физические
По течению:
– острые
– хронические
По клиническому проявлению:
– эритема
– десквамация
– экскориация (ссадина)
– эрозия
– пузырь (при термической травме)
– язва
– некроз (при химической травме)
– кровоизлияния (гематомы, петехии, экхимозы)
Клиническая картина
Cимптомы, течение
Диагностические критерии постановки диагноза
[1-10]
Жалобы и анамнез:[2-10]
Таблица – 2. Жалобы и анамнез
| Нозология | Жалобы | Анамнез |
| Механическая травма | на острую боль, усиливающуюся при приеме пищи; кровотечение из поврежденного участка, жжениеслизистой оболочки в области травмы;изменение цвета слизистой в месте травмы; наличие элемента поражения. | наличие повреждающего фактора. |
| Химическая травма | на острую боль в месте попадания химического агента | наличие повреждающего фактора. |
| Физическая травма | на острую боль в месте контакта термического фактора, наличие элемента поражения (пузырь) | наличие повреждающего фактора. |
Физикальное обследование:[2-10]
Механическая травма: в области повреждения возникают гематомы,ссадины, эрозии, окруженные воспалительным инфильтратом, болезненные при пальпации. В случае инфицирования эрозия может перейти в длительно незаживающую язву.
Химическая травма: характеризуется развитием коагуляционного (сухого) некроза при воздействии кислотами и коликвационного (влажного) некроза при воздействии щелочами
Термическая травма:гиперемия, отек слизистой, пузыри, при вскрытии которых образуются болезненные поверхностные эрозии. В более тяжелых случаях определяется участок некроза от серо-белого до темно-коричневого цвета
Диагностика
Перечень диагностических мероприятий:
Основные (обязательные) диагностические обследования, проводимые на амбулаторном уровне:
1. Сбор жалоб и анамнеза.
2. Визуальный осмотр слизистой полости рта и кожных покровов.
Дополнительные диагностические обследования, проводимые на амбулаторном уровне:
1. цитологическое исследование (с окраской по Романовскому-Гимзе, Diff-Qwik, Май-Грюнвальду, Грамму, Паппенгейму).
2. микроскопия соскоба из ротовой полости ручным методом.
Минимальный перечень обследования, который необходимо провести при направлении на плановую госпитализацию:нет.
Основные (обязательные) и дополнительные диагностические обследования, проводимые на стационарном уровне (при экстренней госпитализации проводятся диагностические обследования не проведенные на амбулаторном уровне): нет.
Диагностические мероприятия, проводимые на этапе скорой неотложной помощи: нет.
Инструментальные исследования: нет.
Показания для консультации узких специалистов:нет.
Лабораторная диагностика
Лабораторные исследования:[7,8,9]
по показаниям:
· цитологическое исследование (с окраской по Романовскому-Гимзе, Diff-Qwik, Май-Грюнвальду, Грамму, Паппенгейму) для исключения специфического воспалительного и неопластического процессов.
· микроскопия соскоба из ротовой полости для исключения бактериальной инфекции.
Дифференциальный диагноз
Дифференциальный диагноз: диагностика не вызывает трудностей, подтверждается данными анамнеза.
Онлайн-консультация врача
Посоветоваться с опытным специалистом, не выходя из дома!
Консультация по вопросам здоровья от 2500 тг / 430 руб
Интерпретация результатов анализов, исследований
Второе мнение относительно диагноза, лечения
Выбрать врача
Лечение
Цели лечения:
выздоровление.
Тактика лечения:[2,4,5,7,8,9]
1. Устранение травмирующего фактора.
2. Эпителизация слизистой полости рта.
Немедикаментозное лечение:[4,7,8,9]: Режим III. Cтол №15.
Медикаментозное лечение: [4,5,7,8,9]
Медикаментозное лечение, оказываемое на амбулаторном уровне:
Местная медикаментозная терапия:
1. Лидокаина гидрохлорида, раствор,1% для аппликаций на слизистую полости рта, с целью обезболивания перед приемом пищи и обработкой элементов поражения до стихания болевых ощущений.
2. Хлоргексидинабиглюконат, раствор,0,05% для обработки полости рта 3 раза в день до начала эпителизации.
3. Токоферола ацетат, масляный раствор, 30%, в виде аппликаций на элементы поражения до полнойэпителизации.
Медикаментозное лечение, оказываемое на стационарном уровне: нет.
Медикаментозное лечение, оказываемое на этапе скорой неотложной помощи: нет.
Другие виды лечения: нет.
Хирургическое вмешательство: нет.
Индикаторы эффективности лечения:удовлетворительное состояние, устранение патологического процесса.
Препараты (действующие вещества), применяющиеся при лечении
| Лидокаин (Lidocaine) |
| Токоферол (Tocopherol) |
| Хлоргексидин (Chlorhexidine) |
Госпитализация
Показания для госпитализации с указанием типа госпитализации: нет
Профилактика
Профилактические мероприятия:
· устранение травмирующих факторов
Дальнейшее ведение: нет.
Информация
Источники и литература
- Протоколы заседаний Экспертного совета РЦРЗ МЗСР РК, 2015
- Список использованной литературы:
1. Приказ МЗ РК №473 от 10.10.2006г. «Об утверждении Инструкции по разработке и совершенствованию клинических руководств и протоколов диагностики и лечения заболеваний».
2. Анисимова И.В., НедосекоВ.Б., ЛомиашвилиЛ.М. Заболевания слизистой оболочки рта и губ. – 2005. – 92 с.
3. Диагностика в терапевтической стоматологии: Учебное пособие / Т.Л.Рединова, Н.Р.Дмитракова, А.С.Япеев и др. – Ростов н/Д.: Феникс, 2006. -144с.
4. Заболевания слизистой оболочки полости рта и губ/Под ред. Проф.Е.В.Боровского, проф.А.Л.Машкиллейсона.–М.:МЕДпресс, 2001.-20с.
5. Зазулевская Л.Я. Болезни слизистой оболочки полости рта. Учебник для студентов и практических врачей. – Алматы, 2010. – 297 с.
6. ЛанглеР.П., Миллер К.С. Атлас заболеваний полости рта: Атлас / Перевод с английского под ред. Л.А.Дмитриевой. –М.: ГЭОТАР-Медиа, 2008. -224с.
7. Лукиных Л.М. Заболевания слизистой оболочки полости рта. НГМА, 2000, 364с.
8. Терапевтическая стоматология. Национальное руководство. Москва, Гэотар-Медиа, 2009, 908с.
9. Laskaris G. Treatment of Oral Diseases. A Concise Textbook.- Thieme, Stuttgart/New York, 2006, p.300
10. Laskaris G. ColorAtlas of Oral Diseases, 3rd edition.- Stuttgart:ThiemeVergal, 2003
- Список использованной литературы:
Информация
Список разработчиков протокола с указанием квалификационных данных:
1.Есембаева Сауле Сериковна–доктор медицинских наук,профессор, директор Института стоматологии Казахского Национального медицинского университета им.С.Д.Асфендиярова;
2. Зазулевская Лидия Яковлевна–доктор медицинских наук,профессор кафедры терапевтической стоматологии Казахского Национального медицинского университета им.С.Д.Асфендиярова;
3. Сухочева Татьяна Михайловна–кандидат медицинских наук, ассистент кафедры терапевтической стоматологииКазахского Национального медицинского университета им.С.Д.Асфендиярова;
4.Тулеутаева Светлана Толеуовна–кандидат медицинских наук, зав.кафедры стоматологии детского возраста с курсом хирургической стоматологии Карагандинского государственного медицинского университета;
5. Манекеева Замира Тауасаровна–врач стоматолог Института стоматологии Казахского Национального медицинского университета им.С.Д.Асфендиярова;
6. Сабитова Клара Елтековна– кандидат медицинских наук, доцент, руководитель стоматологической службыкомпании Интертич.
Указание на отсутствие конфликта интересов: нет.
Рецензенты:
1. Жаналина Бахыт Секербековна – доктор медицинских наук, профессор РГП на ПХВ Западно-Казахстанский государственный медицинский университет им. М.Оспанова, заведующая кафедрой хирургической стоматологии и стоматологии детского возраста;
2. Маргелашвили Владимир Владимирович – доктор медицинских наук, профессор, руководитель Департамента стоматологии и челюстно-лицевой хирургии Тбилисского государственного университета им. И.Джавахишвили.
Указание условий пересмотра протокола: пересмотр протокола через 3 года и/или при появлении новых методов диагностики и/или лечения с более высоким уровнем доказательности.
Прикреплённые файлы
Мобильное приложение “MedElement”
- Профессиональные медицинские справочники. Стандарты лечения
- Коммуникация с пациентами: онлайн-консультация, отзывы, запись на приём
Скачать приложение для ANDROID / для iOS
Мобильное приложение “MedElement”
- Профессиональные медицинские справочники
- Коммуникация с пациентами: онлайн-консультация, отзывы, запись на приём
Скачать приложение для ANDROID / для iOS
Внимание!
Если вы не являетесь медицинским специалистом:
- Занимаясь самолечением, вы можете нанести непоправимый вред своему здоровью.
- Информация, размещенная на сайте MedElement и в мобильных приложениях “MedElement (МедЭлемент)”, “Lekar Pro”,
“Dariger Pro”, “Заболевания: справочник терапевта”, не может и не должна заменять очную консультацию врача.
Обязательно
обращайтесь в медицинские учреждения при наличии каких-либо заболеваний или беспокоящих вас симптомов.
- Выбор лекарственных средств и их дозировки, должен быть оговорен со специалистом. Только врач может
назначить
нужное лекарство и его дозировку с учетом заболевания и состояния организма больного.
- Сайт MedElement и мобильные приложения “MedElement (МедЭлемент)”, “Lekar Pro”,
“Dariger Pro”, “Заболевания: справочник терапевта” являются исключительно информационно-справочными ресурсами.
Информация, размещенная на данном
сайте, не должна использоваться для самовольного изменения предписаний врача.
- Редакция MedElement не несет ответственности за какой-либо ущерб здоровью или материальный ущерб, возникший
в
результате использования данного сайта.
Источник
Связанные заболевания и их лечение
Описания заболеваний
Содержание
- Описание
- Дополнительные факты
- Классификация
- Причины
- Основные медицинские услуги
- Клиники для лечения
Названия
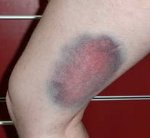
Название: Гематома.
Гематома
Описание
Гематома. Скопление жидкой или свернувшейся крови внутри человеческого тела, возникшее в результате разрыва сосудов (например, при ушибе) и расположенное в мягких тканях. Гематомы бывают как небольшими, так и обширными, сдавливающими мягкие ткани и расположенные рядом органы. Могут локализоваться под кожей, слизистыми оболочками, в толще мышц, в стенке внутренних органов, в головном мозгу Гематомы небольшого размера обычно рассасываются самостоятельно. Обширные гематомы могут организовываться с образованием рубцовой ткани, нарушать деятельность расположенных рядом внутренних органов или нагнаиваться. Особенно опасны внутричерепные гематомы, которые вызывают сдавление головного мозга и могут стать причиной смерти пациента. Лечение гематом обычно хирургическое, реже проводится консервативная терапия.
Дополнительные факты
Гематомой называется организованное скопление свернувшейся или жидкой крови в мягких тканях. Возникает вследствие разрыва сосуда, может располагаться как поверхностно (под кожей или наружными слизистыми оболочками), так и в глубине мышц. Возможно также образование гематом в головном мозгу или в стенке внутренних органов.
Гематомы мягких тканей.
Выделяют следующие степени тяжести гематомы.
Легкая. Гематома формируется в течение суток с момента травмы. Сопровождается умеренной или слабой болью в области повреждения. Функция конечности практически не нарушена. В большинстве случаев рассасывается самостоятельно.
Средняя. Гематома образуется в течение 3-5 часов. Сопровождается образованием заметной припухлости и умеренной болезненностью. Функция конечности частично нарушена. Необходим осмотр травматолога для определения дальнейшей тактики лечения.
Тяжелая. Гематома формируется в течение 1-2 часов после травмы. Сопровождается сильной болью в области повреждения и нарушением функции конечности. При осмотре определяется выраженная разлитая припухлость. Необходимо срочно обратиться к травматологу, который назначит симптоматическую терапию и определит, требуется ли оперативное лечение.
Во всех случаях гематома в подкожной клетчатке сопровождается образованием ограниченной, плотной, болезненной припухлости. На начальном этапе кожа над областью повреждения краснеет, затем становится багрово-синюшной.
Через 2-3 дня кожные покровы в области гематомы становятся желтоватыми, а через 4-5 дней – зеленоватыми. Это происходит из-за распада гемоглобина. В этот же период гематома может немного «сползать» вниз под действием силы тяжести.
При благоприятном развитии событий в последующем гематома рассасывается. При неблагоприятном – образуется ограниченная полость, заполненная свернувшейся кровью, которая может существовать длительное время, доставляя неудобство, мешая выполнять привычные действия, нарушая работу расположенного рядом внутреннего органа. Инфицирование и нагноение возможно как в случае свежей, так и в случае застарелой гематомы.
При внутримышечной гематоме обычно наблюдаются те же симптомы, что и при подкожной. Однако из-за более глубокого расположения гематомы (особенно – в толще крупных мышц) местные проявления могут немного отличаться: припухлость расположена глубже и из-за этого хуже прощупывается, вместо локального отека определяется увеличение конечности в объеме.
Диагноз гематомы обычно выставляется на основании анамнеза и клинических проявлений. Иногда (в сомнительных случаях, при обширных глубоких гематомах) выполняется магнитно-резонансная томография.
Для ускорения выздоровления и предупреждения опасных осложнений обширные гематомы необходимо вскрывать. Иногда операция вскрытия гематомы требуется даже при ее небольших размерах. Необходимость хирургического вмешательства при гематоме может определить только врач. Оперативным лечением неинфицированных гематом занимаются травматологи, инфицированные гематомы находятся в ведении хирургов.
Небольшие гематомы вскрываются в амбулаторных условиях. При обширных повреждениях требуется госпитализация. Операция обычно проводится под местным обезболиванием. Врач делает разрез в области гематомы, удаляет жидкую кровь или сгустки и промывает образовавшуюся полость. При неинфицированной гематоме рана ушивается, дренируется полутрубкой или резиновым выпускником и туго бинтуется. Швы обычно снимают на 10 день. При инфицированной гематоме рану тоже дренируют, однако швы в этом случае не накладывают.
При инфицированных и обширных неинфицированных гематомах в послеоперационном периоде назначают антибиотики. При небольших неинфицированных гематомах антибиотикотерапия может не проводиться.
Внутричерепные гематомы.
С учетом расположения внутричерепные гематомы подразделяются на эпидуральные (между твердой мозговой оболочкой и черепом), субдуральные (между паутинной и твердой мозговыми оболочками), внутрижелудочковые (в полости желудочков мозга) и внутримозговые гематомы (в ткани мозга). Посттравматические внутримозговые и внутрижелудочковые гематомы встречаются достаточно редко, обычно – при тяжелой черепно-мозговой травме.
Кроме того, выделяют еще субарахноидальные кровоизлияния, которые могут возникать как из-за травмы, так и из-за повреждения сосуда (например, разрыва аневризмы) и располагаются в субарахноидальном пространстве, между мягкой и паутинной мозговыми оболочками.
К числу основных симптомов при внутричерепной гематоме относят потерю сознания во время получения травмы в сочетании со светлым промежутком (периодом хорошего самочувствия после травмы), рвоту, головную боль, психомоторное возбуждение.
Кроме того, отмечается брадикардия (уменьшение частоты сердечных сокращений), гипертония (повышение артериального давления), разница показаний при измерении АД на правой и левой руке, анизокория (разный размер правого и левого зрачка). Выявляются так называемые пирамидные симптомы (патологические рефлексы, свидетельствующие о поражении центральных нейронов в коре головного мозга). Возможны эпилептические припадки.
Выраженность и характер симптомов могут различаться и зависят от тяжести процесса, вида и места расположения гематомы.
Эпидуральные гематомы возникают в 0,7-3,2% всех случаев черепно-мозговой травмы и образуются из-за повреждений средней оболочечной артерии, реже – из-за разрывов вен и мелких сосудов. Обычно эпидуральные гематомы сочетаются с переломами костей черепа. При этом возможно сочетание как с тяжелыми вдавленными переломами, так и с небольшими трещинами. Чаще всего такие гематомы образуются при тяжелых черепно-мозговых травмах или при трещинах в теменной и височной кости.
Для эпидуральных гематом характерно быстрое развитие и непродолжительный светлый промежуток (от нескольких часов до одних суток). Пациента беспокоят сильные головные боли. На начальном этапе отмечается сонливость и спутанность сознания. Иногда больные с такими гематомами остаются в сознании, однако при отсутствии лечения обычно развивается кома. Зрачок на стороне поражения сильно расширен (в несколько раз больше, чем на здоровой стороне). При прогрессировании гематомы появляются эпилептические припадки, может развиться прогрессирующий парез или паралич.
При эпидуральной гематоме в сочетании с трещиной в теменной или височной кости иногда наблюдается кровотечение в мягкие ткани. Височная ямка сглаживается, появляется припухлость в области лба, виска и темени.
У детей течение заболевания имеет определенные отличия. Потеря сознания при травме наблюдается далеко не всегда. Из-за быстро развивающегося отека мозга светлый промежуток при гематоме практически не выражен, вторичная потеря сознания наступает еще до скопления большого количества крови в эпидуральном пространстве. При тяжелых черепно-мозговых травмах светлый промежуток может отсутствовать не только у детей, но и взрослых пациентов.
Субдуральные гематомы развиваются в 0,4-7,5% всех случаев черепно-мозговой травмы. Это – тяжелейшее состояние, представляющее большую опасность для жизни пациента. Летальность (смертельный исход) при таких повреждениях достигает 60-70%. Существует три формы таких гематом:
• Острая. Светлый промежуток короткий (от нескольких часов до 1-2 суток).
• Подострая. Симптомы гематомы появляются через 3-4 суток.
• Хроническая. Светлый промежуток длительный (от нескольких недель до нескольких месяцев).
Причиной кровотечения обычно становится разрыв артерии или вены в области очага повреждения. Симптомы различаются в зависимости от возраста пациента, тяжести черепно-мозговой травмы и места расположения гематомы.
У маленьких детей возможно увеличение головы. Молодые пациенты жалуются на нарастающую головную боль. В дальнейшем появляется тошнота и рвота, возможны эпилептические припадки и судороги. Зрачок на стороне поражения расширяется не всегда. Для пожилых больных характерно подострое течение процесса.
При субдуральных гематомах наблюдаются менингеальные симптомы (признаки раздражения мозговых оболочек). Возможны параличи или парезы, а также появление симптомов, свидетельствующих о сдавлении ствола мозга (дыхательные расстройства, паралич языка, нарушения глотания). При ухудшении состояния наступает кома.
Для субарахноидального кровоизлияния характерно внезапное начало. Появляется тошнота, рвота, чрезвычайно резкие головные боли и симптомы раздражения мозговых оболочек. Развивается психомоторное возбуждение. Затем обычно наступает потеря сознания. Возможны судороги. При травматическом кровоизлиянии, как правило, наблюдается гемипарез или гемиплегия.
Внутримозговая гематома встречается редко, обычно – при тяжелых черепно-мозговых травмах. Развивается бурно, светлый промежуток краткий или отсутствует. Быстро появляется гемипарез или гемиплегия. Возможны судороги. Иногда выявляются экстрапирамидные симптомы.
Внутрижелудочковые гематомы также наблюдаются редко, как правило – в сочетании с тяжелой черепно-мозговой травмой. Из-за крайне тяжелого состояния больных трудно поддаются диагностике. Прогноз неблагоприятный. Характерны глубокие нарушения сознания. Возможно повышение температуры в сочетании с уменьшением частоты сердечных сокращений и нарушением ритма дыхания. Иногда наблюдаются судороги и повышение АД.
Диагноз внутричерепной гематомы выставляется на основании опроса больного (если пациент без сознания, опрашивают сопровождающих, акцентируя внимание на наличии светлого промежутка), неврологических симптомов и данных дополнительных исследований.
В обязательном порядке выполняется рентген черепа в двух проекциях. При необходимости делаются дополнительные прицельные снимки. Важнейшую роль в постановке диагноза и точном определении локализации гематомы играют магнитно-резонансная томография (МРТ головного мозга), эхоэнцефалография и компьютерная томография (КТ головного мозга). В сомнительных случаях выполняется люмбальная пункция и исследование ликвора.
Пациенты обязательно госпитализируются в нейрохирургическое отделение. Консервативное лечение проводится только при малом объеме гематомы (до 40 мл), отсутствии симптомов дислокации мозга, смещении срединных мозговых структур не более чем на 3-4 мм и незначительном угнетении сознания. В остальных случаях показана срочная операция – трепанация черепа. При этом относительным противопоказанием является только тяжелое общее состояние пациента (за исключением случаев, когда тяжесть состояния обусловлена внутричерепной гематомой).
Хирургическое вмешательство выполняется нейрохирургом под общим наркозом. Кровь удаляют при помощи аспиратора, полость промывают, находят и устраняют источник кровотечения. При необходимости одновременно с операцией осуществляются реанимационные мероприятия.
В послеоперационном периоде проводится восстановительная терапия. У многих пациентов на протяжении всей жизни наблюдаются последствия гематомы. Возможны изменения настроения, утомляемость, нарушение познавательных функций, беспокойство Характер неврологических нарушений зависит от тяжести травмы и степени повреждения различных мозговых структур.
Классификация
Существует несколько классификаций гематом:
• С учетом локализации. Подкожные, подслизистые, подфасциальные, межмышечные гематомы и пр. Кроме того, выделяют гематомы, которые локализуются в области внутренних органов, а также в полости черепа.
• С учетом отношения к сосуду. Непульсирующие и пульсирующие гематомы.
• С учетом состояния крови в области поражения. Свежие (несвернувшиеся), свернувшиеся, инфицированные, нагноившиеся гематомы.
• С учетом клинических признаков. Диффузные, ограниченные и осумкованные гематомы.
В отдельную группу также следует выделить внутричерепные гематомы (субдуральные и эпидуральные гематомы, внутрижелудочковые, внутримозговые и субарахноидальные кровоизлияния), которые по клиническим признакам, особенностям течения и возможным последствиям для жизни пациента отличаются от всех остальных видов гематом.
Причины
В большинстве случаев причиной развития гематомы становится посттравматическое внутреннее кровотечение, возникшее в результате ушиба, удара, сдавливания, защемления и других травм. Исключением из общего правила является субарахноидальное кровоизлияние, которое может возникать не только вследствие травмы, но и в результате нетравматического повреждения неизмененного сосуда.
Иногда гематомы (как правило – небольшие) развиваются при некоторых состояниях и заболеваниях внутренних органов. Один из примеров такой патологии – синдром Меллори-Вейса (трещины в нижней части пищевода или верхней части желудка вследствие рвоты при приеме алкоголя или обильного переедания).
К числу факторов, которые влияют на частоту развития и объем гематомы, относится нарушение проницаемости сосудов, повышенная хрупкость сосудистой стенки, а также ухудшение свертываемости крови. Вероятность инфицирования и нагноения гематомы увеличивается при снижении защитных сил организма вследствие истощения, хронического заболевания, старческого возраста и нарушений со стороны иммунной системы.
Основные медуслуги по стандартам лечения | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Клиники для лечения с лучшими ценами
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Источник
