Гемолітико уремічний синдром у дітей

х
Весь контент iLive перевіряється медичними експертами, щоб забезпечити максимально можливу точність і відповідність фактам.
У нас є строгі правила щодо вибору джерел інформації та ми посилаємося тільки на авторитетні сайти, академічні дослідницькі інститути і, по можливості, доведені медичні дослідження. Зверніть увагу, що цифри в дужках ([1], [2] і т. д.) є інтерактивними посиланнями на такі дослідження.
Якщо ви вважаєте, що який-небудь з наших матеріалів є неточним, застарілим або іншим чином сумнівним, виберіть його і натисніть Ctrl + Enter.
Гемолітико-уремічний синдром – це різноманітний по етіології, але подібний за клінічними проявами симптомокомплекс, що проявляється гемолітична анемія, тромбоцитопенія і гострої ниркової недостатності.
Гемолітико-уремічний синдром вперше описаний як самостійне захворювання Gasser і співавт. В 1955 р, характеризується поєднанням мікроангіопатичною гемолітичної анемії, тромбоцитопенії і гострої ниркової недостатності, в 45-60% випадків закінчується летально.
Близько 70% гемолітико-уремічного синдрому описано у дітей першого року життя, починаючи з місячного віку, решта – у дітей старше 4-5 років і поодинокі випадки у дорослих.
Тяжкість гемолітико-уремічного синдрому обумовлюють ступінь анемії і ступінь порушення ниркових функцій; прогноз тим серйозніше, ніж більш тривалий період анурії.
[1], [2], [3], [4], [5], [6], [7]
Причини гемолітико-уремічного синдрому
Гемолітико-уремічний синдром є основною причиною гострої ниркової недостатності у дітей у віці від 6 місяців до 3 років і можливої – у дітей більш старшого віку. Розвиток ГУС пов’язують з ГКІ, викликаної ентерогеморрагіческой кишковою паличкою 0157: Н7, здатної продукувати Шига-токсин. Через 3-5 днів від початку захворювання спостерігається прогресуюче зменшення діурезу аж до повної анурії. Епізод гемолізу і гемоглобінурії у дітей зазвичай не діагностується.
З сучасних позицій, в патогенезі гемолітико-уремічного синдрому основне значення мають мікробне або вірусне токсичне ушкодження ендотелію капілярів ниркових клубочків, розвиток ДВС-синдрому і механічне пошкодження еритроцитів. Вважається, що еритроцити пошкоджуються в основному при проходженні через капіляри ниркових клубочків, заповнені згустками фібрину. У свою чергу, зруйновані еритроцити надають шкідливу дію на ендотелій судин, підтримуючи ДВС-синдром. У процесі згортання крові йде активне поглинання з циркуляції тромбоцитів і факторів згортання.
Тромбоз ниркових клубочків і приносять артерій супроводжується тяжкою гіпоксією ниркової паренхіми, некрозом епітелію ниркових канальців, набряком інтерстицію нирок. Це призводить до падіння швидкості плазмотока і фільтрації в нирках, різкого зниження їх концентраційної здатності.
Основними токсинами, що сприяють розвитку гемолітико-уремічного синдрому, вважають Шига-токсин збудників дизентерії та шігаподобний токсин 2-го типу (веротоксин), зазвичай виділяється кишковою паличкою серовара 0157 (його можуть виділяти і інші ентеробактерії). У дітей раннього віку в капілярах ниркових клубочків рецептори до цих токсинів представлені в найбільшою мірою, що і сприяє пошкодження саме цих судин з подальшим локальним іхтромбірованіем через активізацію згортання крові. У дітей старшого віку провідне значення в патогенезі ГУС мають циркулюючі імунні комплекси (ЦВК) і активація комплементу, що сприяють пошкодження ниркових судин.
- Що викликає гемолітико-уремічний синдром?
- Патогенез гемолітико-уремічного синдрому
[8], [9], [10], [11]
Симптоми гемолітико-уремічного синдрому
Виділяють також особливу форму ГУС, для якої характерний вроджений, генетично обумовлений недолік продукції простацикліну ендотеліоцитами судинної стінки. Ця речовина перешкоджає агрегації (склеювання) тромбоцитів поблизу судинної стінки і тим самим попереджає активацію судинно-тромбоцитарного ланки гемостазу і розвиток гіперкоагуляції.
Підозра на гемолітико-уремічний синдром у дитини з клінічною симптоматикою ГКІ або ГРВІ частіше виникає при швидкому зниженні діурезу на фоні нормальних параметрів ВЕО і при відсутності ознак дегідратації. Поява блювоти, лихоманки в цей період вже свідчить про наявність гипергидратации, набряку мозку. Доповнюють клінічну картину захворювання наростання блідості шкірних покривів (шкіра з жовтуватим відтінком), іноді геморагічні висипання на шкірі.
Симптоми гемолітико-уремічного синдрому
Діагностика гемолітико-уремічного синдрому
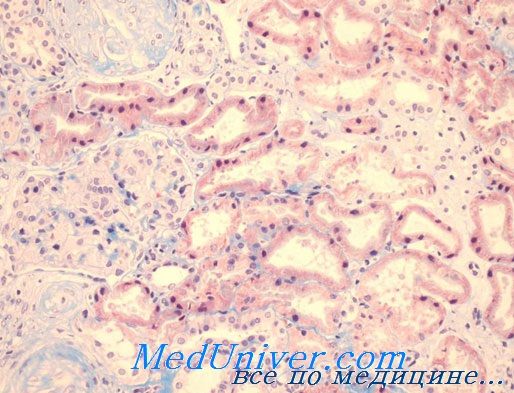
В діагностиці гемолітико-уремічного синдрому допомагає виявлення анемії (зазвичай рівень Нb 9 / л), помірного підвищення концентрації непрямого білірубіну (20-30 мкмоль / л), сечовини (> 20 ммоль / л), креатиніну (> 0,2 ммоль / л).
Діагностика гемолітико-уремічного синдрому
[12], [13]
Лікування гемолітико-уремічного синдрому
В недалекому минулому більшість хворих ГУС гинули – летальність досягала 80-100%. Створення методики очищення крові за допомогою апаратів «штучна нирка» змінило ситуацію. У кращих клініках світу показник летальності в даний час коливається в межах 2-10%. Летальний результат часто обумовлений пізньою діагностикою цього синдрому і розвитком незворотних змін мозку внаслідок його набряку, рідше (в пізній період) він пов’язаний з внутрішньолікарняної пневмонією і іншими інфекційними ускладненнями.
У дітей з гемолітико-уремічний синдром потрібно від 2 до 9 сеансів гемодіалізу на курс (щодня) лікування гострої ниркової недостатності. За допомогою діалізу підтримуються близькі до норми показники метаболітів, ВЕО, запобігають гипергидратация, набряк мозку і легенів.
Крім того, в комплекс лікування дітей з гемолітико-уремічний синдром входять введення компонентів крові при їх дефіциті (еритроцити або відмиті еритроцити, альбумін, СЗП), антикоагулянтна терапія гепарином, застосування антибіотиків широкого спектру дії (частіше цефалоспорини 3-го покоління), препаратів , що поліпшують мікроциркуляцію (трентал, еуфілін та ін.), симптоматичних засобів. В цілому ж досвід показує, що чим раніше дитина вступає в спеціалізований стаціонар (до розвитку критичного стану), тим більша ймовірність успішного, повного і швидкого його лікування.
У додіалізному період необхідно обмеження рідини; її призначають з розрахунку: діурез за попередню добу + обсяг патологічних втрат (стілець і блювота) + обсяг перспіраціонние втрат (в нормі від 15 до 25мл / кг на добу) (в залежності від віку). Цей сумарний обсяг рідини вводять дрібно, переважно всередину. До початку діалізної терапії бажано обмежити споживання кухонної солі, в періоди діалізу і відновлення діурезу ми практично не обмежуємо дітей в прийомі солі.
Як лікується гемолітико-уремічний синдром?
Прогноз при гемолітико-уремічний синдром
При тривалості олігоанурнческого періоду більше 4 тижнів прогноз для одужання сумнівний. Прогностично несприятливими клінічними і лабораторними ознаками є стійка неврологічна симптоматика і відсутність позитивної реакції на перші 2-3 сеансу гемодіалізу. У колишні роки майже всі діти раннього віку з гемолітико-уремічний синдром гинули, однак із застосуванням гемодіалізу летальність знизилася до 20%.
[14], [15], [16]
Источник
Гемолітико-уремічний синдром — це системне генетичне захворювання хронічного характеру. При ГУС активується атиповий шлях комплементу, що призводить до великого тромбування дрібних судин різних органів (тромботична мікроангіопатія). Гемолітико-уремічний синдром у дітей та дорослих є станом, що загрожують життю пацієнта.
Небезпека патології
Цей синдром провокує ряд серйозних ускладнень:
- ОПН (гостра ниркова недостатність) ;
- НЕ імунної гемолітична (мікроангіопатичною) анемія;
- тромбоцитопенія.
Органна недостатність виникає через ураження тромбами судин мікроциркуляторного русла, що порушує постачання кров’ю органів. Гемато-уремічний синдром призводить до летального результату через розвиток гострої ниркової недостатності, інфаркту міокарда, інсульту. Сприятливий прогноз можливий тільки при ранній діагностиці захворювання.  Обстеження захворювань нирок
Обстеження захворювань нирок
Гемолітико-уремічний синдром у дітей виникає в кілька разів частіше, ніж у дорослих. Найбільше випадків появи гемолітико-уремічного синдрому серед дітей від 6 міс. до 4 років. Рідше патологія проявляється у дітей старшого віку, зустрічаються поодинокі випадки гемолітико-уремічного синдрому у дорослих. Частота пацієнтів з ГУС до 5 років приблизно 2- 3 дитини на 100 тисяч, а до 18 років в 2- 3 рази рідше.
Види гемолітико-уремічного синдрому мають сезонність. Влітку частіше виникають кишково-інфекційні патології, а в інші пори року інфекційно-дихальні.
Цей синдром має другу назву — хвороба Гассер. Йому дав початок учений Гассер, вперше застосував термін гемолітико-уремічний синдром в лікарській практиці.
Причини Гуса
Причинні фактори для дітей і дорослих сильно розрізняються. У дітей ГУС найчастіше є наслідком кишкових інфекцій, але в 1 з 10 випадків патологія обумовлена інфекційно-дихальними процесами.
Гострий інфекційний процес в шлунково-кишковому тракті дитини розвивається через вплив палички, що живе в кишечнику, а саме ентерогеморрагіческой бактерії. Вона синтезує шігаподобний токсин, що ушкоджує ендотелій клітин судин нирок і головного мозку. Веротоксин руйнує клітини ендотелію і викликає лейкоцитоз внаслідок запалення.
Токсин своїми діями провокує:
- розпад еритроцитів, що супроводжується звільненням гемоглобіну;
- руйнування і агрегаціютромбоцитів;
- початок коагуляції;
- відкладення фібрину на стінках судин;
- розвиток ДВС-синдрому.
Поразка судин в органах призводить до ішемії тканин з порушенням функції пошкодженого органу. Наприклад, при масивному ураженні судин нирок розвивається ішемія, уражаються клубочки, порушується фільтраційна здатність нирок, виникає некроз тканин. Це призводить до виникнення гострої ниркової недостатності.
Ниркова недостатність ОПН
Діти заражаються ентерогеморрагіческой бактерією декількома способами:
- від хворої тварини або людини;
- при вживанні не пастеризованого молока;
- при питті сирої води;
- при харчуванні недостатньо очищеними фруктами і соками з них;
- при поїданні недостатньо приготованого м’яса і виробів з нього.
Без впливу бактерії, причини появи гемолітико-уремічного синдрому можуть критися в надмірній активності тромбоцитів після вакцинації АКДС, щеплення від поліомієліту, кору або віспи.
Поява хвороби Гассер у дорослих людей стимулює:
- наявність ракових клітин в організмі;
- прийом деяких ліків (циклоспорин, мітоміцін, кок, протипухлинні препарати);
- пересадка кісткового мозку;
- Антифосфоліпідні хвороба;
- генетична схильність;
- вагітність;
- ВКВ (системний червоний вовчак);
- Вірусна інфекція грипу H1N1.

Наявність у людини одного з цих станів не гарантує розвиток гемато-уремічного синдрому, але значно підвищує шанси на виникнення цього стану. Особливо часто гемолітико-уремічний синдром серед дорослих виникає у вагітних, так як властивості їх крові змінюються під дією гормонів.
Яким буває ГУС і як він протікає?
Існує кілька видів класифікації гемолітико-уремічного синдрому. Це ділять на ГУС сімейного типу та спорадичний. Найчастіше зустрічається саме спорадичний тип (до 90%), а сімейний набагато рідше (до 20%). Але відсутність в роду хворих Гусом не виключає появу спадкової патології.
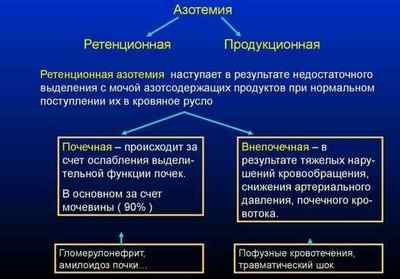
Гемолітико-уремічний синдром може мати легку і важку форму перебігу. Обидві форми можна розділити на типи:
- А легкий — тромбоцитопенія, азотемия , Анемія;
- А важкий — тривала анурія (більше 24 год), анемія, тромбоцитопенія, азотемія;
- Б легкий — традиційна тріада симптомів, судоми, гіпертонічна хвороба;
- Б важкий (гостра форма) — традиційна тріада симптомів, анурия , Гіпертонія, судомний синдром.
За етіологічним фактором розрізняють постінфекційний ГУС, поствакцинальний, лікарський, спадковий, ідіопатичний і т. Д.
Патогенез захворювання пов’язаний з імунними патологіями, через які порушується система комплементу. В генах компонентів комплементу і білків-регуляторів відбуваються мутації, що порушує захист клітин ендотелію від дії системи комплементу. В основному це виникає через порушення функції або дефіциту регуляторних білків. В результаті клітини ендотелію пошкоджуються, а в дрібних судинах утворюються тромби. Для гемато-уремічного синдрому характерне ураження нирок через особливого клубочкового ендотелію, який особливо чутливий до порушення регуляції системи комплементу. 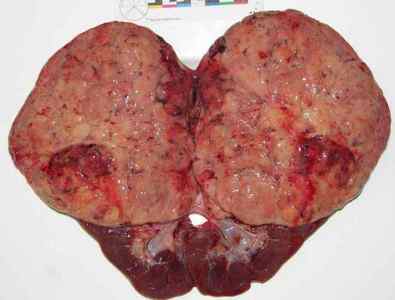 Уражені нирки
Уражені нирки
Перебіг захворювання має кілька етапів:
- Продормальний — ураження дихальної системи або шлунково-кишкового тракту з подальшим появою неврологічних розладів, патологій обмінних процесів, порушення кровообігу.
- Разрага — гемолітична анемія, ДВЗ-синдром, гостра ниркова недостатність, тромбоцитопенія.
- Дозволи — летальний результат або одужання.
Симптоматика гемолітико-уремічного синдрому
Симптоми захворювання розрізняються залежно від етапу перебігу хвороби. У продормальний період захворювання через порушення периферичного кровообігу відзначається блідість шкіри і слизових оболонок. Унаслідок обмінних патологій виникає пастозність губ, носа і століття, ін’еціруются склери. Після закінчення 7 днів до наявної симптоматики приєднується олигоурия або анурія (значне зниження кількості сечі або повне припинення її виділення).
Період розпалу захворювання супроводжується яскравою геморагічної симптоматикою через тромбоцитопенії. Вона характеризується частими носовими кровотечами, петехіями і крововиливами на шкірі. Колір шкіри і слизових оболонок при цьому блідий. У цей період захворювання набряклість тіла ще не дуже помітна, так як зменшення втрати рідини через сечу компенсується діареєю.  Прояви хвороби петехіями і крововиливами на шкірі
Прояви хвороби петехіями і крововиливами на шкірі
У 50% хворих виникають зміни в нервовій системі, які проявляються сильним занепокоєнням, підвищеною збудливістю, неадекватним реагуванням на те, що відбувається, млявістю, іноді комою. Ниркові симптоми можуть доходити до судом міоклонічного типу, гіперрефлексії та тика. В такому випадку показано термінове підключення пацієнта до апарату гемодіалізу.
Важкий перебіг захворювання може супроводжуватися набряком легенів або головного мозку, серцевої недостатності. Шлунково-кишкового тракту уражається настільки, що виникає езофагіт, гепатит, ентероколіт, панкреатит, перфорація, некроз тканин і інвагінація кишечника.
Діагностика Гуса
Оскільки гемолітико-уремічний синдром — це стан, що характеризується зміною складу крові і її реологічних властивостей, речовиною для аналізу є кров. При вивченні під мікроскопом виявляються фрагменти еритроцитів, що вказують на посилений гемоліз. Іноді в досліджуваній периферичної крові можна побачити гігантські тромбоцити. За допомогою загального аналізу крові (ОАК) виявляється анемія, лейкоцитоз, тромбоцитопенія. Додатковими аналізами є:
- Імунологічна карта (покаже зниження рівня гаптоглобіну і комплементу С3 і С4).
- Біохімічний аналіз крові (по ньому визначають підвищення креатиніну, сечовини, залишкового азоту, АЛТ, АСТ, білірубіну і зниження кількості білка).
- ОАМ (загальний аналіз сечі покаже гематурію в малому або великій кількості, гемосідерінуріей, Протеинурию , Гемоглобинурию, фібринові грудки в сечі).
- Бак. посів калових мас (при кишкової етіології захворювання дозволяє виявити збудників інфекції).
- Копрограма (покаже наявність в калі еритроцитів);
- УЗД нирок і доплерографія (наочно продемонструє збільшення розміру нирок, зрослу ехогенність їх паренхіми, а також патологічні зміни судин нирок).
- Кістково-мозкова пункція з цитологією (дозволяє визначити наявність великої кількості мегакаріоцитів і ерітоідной гіперплазії).
- Люмбальна пункція або комп’ютерна томографія мозку (виключають менінгіт, якщо протягом ГУС вкрай важке).
 Біохімічний аналіз крові
Біохімічний аналіз крові
Гемолітико-уремічний синдром необхідно відрізняти від цілого ряду станів:
- ДВС-синдрому;
- апендициту;
- гастроентеритів;
- ішемічного коліту;
- тромбозу черевних судин;
- кишкової непрохідності;
- тромботической тромбоцитопенії;
- прориву кишечника.
Лікування
Вибір тактики і засобів для лікування залежить від тяжкості перебігу захворювання і ступеня ураженості внутрішніх органів. Успіх від лікування залежить від того, наскільки своєчасно людина звернулася за допомогою.
Лікування захворювання складається з декількох етапів:
- Відновлюються нормальні показники крові за допомогою терапії гепарином і антиагрегатну лікарських засобів.
- Поліпшується циркуляція крові по дрібних судинах прийомом Тренталу або Еуфіліну.
- Коригується антиоксидантний бар’єр за допомогою вітамінотерапії токоферолом і ретинолом.

При інфекційної етіології захворювання застосовуються препарати групи антибіотиків з широким спектром дії. Майже половині хворих потрібно замісна терапія, яку проводять за допомогою перитонеального діалізу , Гемодіалізу або обмінного плазмоферезу.
Прогнози при своєчасному зверненні до лікаря майже завжди позитивні, але в запущених випадках синдром призводить до летального результату. Смертність серед дітей молодшого віку становить 5%, а у 12% дітей розвивається термінальна стадія гострої ниркової недостатності. 25% пацієнтів з гемато-уремічний синдром на все життя залишаються зі зниженою клубочкової фільтрацією.
Відео: Генетичні аспекти ГУС
Загрузка…
Источник
Диагностика и лечение гемолитико-уремического синдрома. ПрогнозГемолитико-уремический синдром (ГУС) чаще всего развивается у детей до 4-летнего возраста. Ему обычно предшествует гастроэнтерит (с лихорадкой, рвотой, болью в животе и кровавым поносом) и реже — инфекция верхних дыхательных путей. Через 5-10 дней после этих заболеваний у ребенка внезапно появляется бледность, плаксивость, слабость, сонливость и олигурия. При осмотре можно обнаружить обезвоживание, отеки, петехии, гепатоспленомегалию и раздражительность. На гемолитико-уремический синдром (ГУС) указывают признаки микроангиопатической гемолитической анемии, тромбоцитопения и острая почечная недостаточность. Уровень гемоглобина обычно составляет 50-90 г/л. В мазке крови шлемовидные и фрагментированные эритроциты и акантоциты. Содержание гемоглобина в плазме повышено, а гаптоглобина снижено. Количество ретикулоцитов умеренно повышено, проба Кумбса отрицательная. Число лейкоцитов может достигать 30 000 в 1 мкл. Более чем у 90 % больных отмечается тромбоцитопения (20 000-100 000/мкл). Изменения в моче, на удивление, невелики и сводятся к небольшой микрогематурии и протеинурии. АЧТВ и ПВ обычно нормальные. Изучение свертывания крови чаще обнаруживает дефицит витамина К, чем ДВС. Острая почечная недостаточность, требующая диализа, наблюдается не во всех случаях. При рентгенографии с барием — спазм толстой кишки и преходящие дефекты наполнения, иногда стриктура кишечника. Гемолитико-уремический синдром (ГУС) следует подозревать во всех случаях внезапной острой почечной недостаточности. Типичный анамнез, клиническая картина и лабораторные данные подтверждают этот диагноз у большинства больных. Необходимо исключать другие причины острой почечной недостаточности, особенно связанные с микроангиопатической гемолитической анемией (например, СКВ и злокачественная артериальная гипертония). Биопсия почек показана лишь в редких случаях.
От гемолитико-уремического синдрома (ГУС) бывает трудно отличить двусторонний тромбоз почечных вен. Обоим заболеваниям могут предшествовать желудочно-кишечные расстройства с обезвоживанием, бледностью, микроангиопатической гемолитической анемией, тромбоцитопенией и острой почечной недостаточностью. На тромбоз почечных вен указывает значительное увеличение почек и отсутствие кровотока по почечным венам при ультразвуковой допплерографии. Осложнения гемолитико-уремического синдрома (ГУС). Осложнения включают анемию, ацидоз, гиперкалиемию, увеличение внутрисосуди стого объема, сердечную недостаточность, артери альную гипертонию и уремию. Нарушения ЦНС ЖКТ, сердца и скелетной мускулатуры могут был опасными для жизни. Нарушения ЦНС вследствие инфаркта базальных ядер и коры головного мозга проявляются раздражительностью, судорогами, корковой слепотой и комой. К желудочно-кишечным расстройствам относятся колит, перфорация кишечника, инвагинация кишки, а также гепатит. Очаговый некроз поджелудочной железы может вызвать нарушение толерантности к глюкозе, сахарный диабет типа 1 и повышение активности липазы. При поражении сердца наблюдаются перикардит, дисфункция миокарда и аритмии. Более редки такие осложнения, как некроз кожи, паротит, нарушение функции надпочечников и рабдомиолиз. Прогноз и лечение гемолитико-уремического синдрома (ГУС). В последние 30 лет благодаря тщательной коррекции водно-электролитного обмена, АД и питания, а также раннему началу диализа летальность удалось снизить почти с 80 до менее 10 %. При остром энтерите (предположительно, вызванным штаммом Е. coli 0157:Н7) антибиотики применять нельзя, так как они увеличивают риск ГУ С. Эффективность антикоагулянтной терапии, как и плазмафереза в продромальном периоде с поносом, в этих случаях не доказана. Однако в отсутствие предшествующего поноса или у детей с тяжелым поражением ЦНС плазмаферез или введение свежезамороженной плазмы могут оказаться полезными. Их нельзя применять при ГУ С, вызванном Streptococcus pneumoniae, так как они могут обострять течение болезни. Перитонеальный диализ устраняет нарушения водно-электролитного обмена, позволяет нормализовать внутрисосудистый объем и создает возможность усиленного питания. Он способствует также растворению сосудистых тромбов, так как удаляет из крови эндогенные ингибиторы этого процесса. Согласно предварительным данным, 3-дневный прием в продромальный период адсорбента, связывающего в просвете кишки токсин Shigella dysenteriae (Synsorb-PK), снижает риск ГУС у детей. Однако окончательные результаты этого исследования не опубликованы. In vitro исследуются синтетические ингибиторы токсина, а также полученные с помощью генной инженерии бактерии, способные нейтрализовать большое количество этого токсина. При интенсивном лечении острой почечной недостаточности более 90 % больных переживает острую фазу ГУС с поносом в продромальном периоде. Терминальная стадия ХПН развивается примерно в 9 % таких случаев. Выжившие больные нуждаются в тщательном и длительном наблюдении, поскольку осложнения (артериальная гипертония, ХПН и протеинурия) могут проявиться даже через 20 лет. В ряде случаев проводят трансплантацию почки, хотя не исключен рецидив заболевания, особенно у тех больных, у которых ГУС развился без продромального периода с поносом. – Также рекомендуем “Тромбоз почечных вен у детей. Диагностика и лечение” Оглавление темы “Болезни почек у детей”:
|
Источник