Гипертермический синдром код по мкб 10 у взрослых

Гипертермический синдром – это резкое повышение температуры тела выше 37 градусов и у детей нередко сопровождается судорогами различной интенсивности: от легких непроизвольных движений до сильнейших конвульсий. Такой процесс связан с неполадками в терморегуляции человеческого тела, за которую отвечает отдел в головном мозге – гипоталамус.
Особенности и классификация по МКБ 10
В норме температура тела человека должна быть в интервале от 35,9 до 37,2 °C. Этот показатель индивидуальный для каждого. Повышается она вследствие работы иммунной системы, которая оказывает сопротивление в ответ на бактериальную или вирусную инфекцию. Иногда организм реагирует термическим скачком на длительный период, а причину выяснить не удается. Это явление в медицине называется «гипертермический синдром» или лихорадка неясного происхождения (код по МКБ 10 – R50).
Особенность симптома в сложности выяснения этиологии. Повышенная температура может держаться в течение 20 и более дней, при этом различного вида медицинские обследования и анализы могут не дать ожидаемых результатов.
Причины и симптомы
Чаще всего гипертермия наблюдается у детей при поражении организма вирусными инфекциями или при перегреве тела (когда заботливые родители переусердствовали с одеванием ребенка). У взрослых гипертермический синдром может быть вызван инсультом (https://yusupovs.com/articles/neurology/prodolzhitelnost-reabilitatsii-posle-insulta/), различными кровоизлияниями, образованием опухоли. Также спровоцировать лихорадку могут:
- сбой в работе внутренних органов и систем;
- применение фермента моноаминооксидазы (МОА) может стать причиной чрезмерного накопления тепла в организме;
- ответная реакция организма на микробные антигены;
- перенесение наркоза;
- возобновление функций органов после клинической смерти.

Нередко гипертермический синдром сопровождается галлюцинациями и бредом. В другой степени выраженности побледнением кожных покровов или принятием ими мраморного рисунка из-за сосудистого спазма, нарушением сердцебиения, одышкой, ознобом, учащенным дыханием (вследствие кислородного голодания).
У взрослых пациентов лихорадка может проявляться вышеперечисленными проявлениями на фоне обострения хронической болезни. При влиянии наркоза гипертермия и судороги могут наступить спустя 1-1,5 часа от начала ввода анестетика и сопровождаться повышением артериального давления, тахикардией и устойчивым повышением тонуса мышц.
Пациентов раннего детского возраста постигает нарушение теплоотдачи с повышением температуры до 41оС и сопровождается учащенным сердцебиением и затрудненным дыханием, бледностью кожи, уменьшением выделения мочи, возбуждением, нарушением кислотно-щелочного баланса, конвульсиями, свертыванием крови внутри сосудов.
Опасными проявлением гипертермического синдрома являются обезвоживание, отек мозга, развитие синдрома Омбреданна.
Последний развивается у детей возрастом до года спустя некоторое время (от 10 часов до 3 суток) после проведения хирургического вмешательства. Причиной возникновения злокачественного нарушения терморегуляции является влияние анестетиков на детский организм (в частности на гипоталамус) в сочетании с травматизацией тканей, которая приводит к накоплению пирогенов.
У детей старшего возраста нарушение терморегуляции развивается вследствие:
- бактериальных, вирусных, грибковых инфекций;
- паразитарных инвазий;
- наличия доброкачественных или злокачественных опухолей;
- дисфункции почек;
- применения препаратов (антибиотиков, инъекции с вакцинами и других лекарственных средств).
При симптомах гипертермического синдрома необходимо обеспечить больному все условия, способствующие понижению температуры тела и облегчению состояния. Параллельно с оказанием первой неотложной помощи вызвать врача. Для выяснения причины гипертермического синдрома нужно проведение тщательной диагностики всего организма и адекватного лечения болезни.
Типы
Различают два основных типа лихорадки у детей:
Розовый или красный
Данный тип характеризуется розовым оттенком кожных покровов и равномерно-горячим телом. В этой ситуации необходимо охладить больного (раздеть, обтереть салфеткой или полотенцем, смоченным в прохладной воде). Затем обеспечить пациента обильным теплым питьем и дать жаропонижающий препарат.
Специалисты считают этот вид лихорадки прогностически-благоприятным.
Белый
Этот вид лихорадки отличается бледностью кожи и асимметричной гипертермией, при которой тело горячее, а конечности остаются холодными. Белый цвет тела говорит о наличии сосудистого спазма. При этом состоянии необходимо обеспечить согрев тела посредством обильного горячего питья и укутывания. После того, как кровеносные сосуды расширятся, лихорадка переходит в красный тип.
Белая лихорадка является патологическим проявлением болезни, требующим оказания неотложной помощи.
Статья проверена редакцией
Понравилась статья? Поделиться с друзьями:
Источник
Связанные заболевания и их лечение
Описания заболеваний
Стандарты мед. помощи
Содержание
- Описание
- Причины
- Симптомы
- Лечение
Названия
Гипертермический синдром.
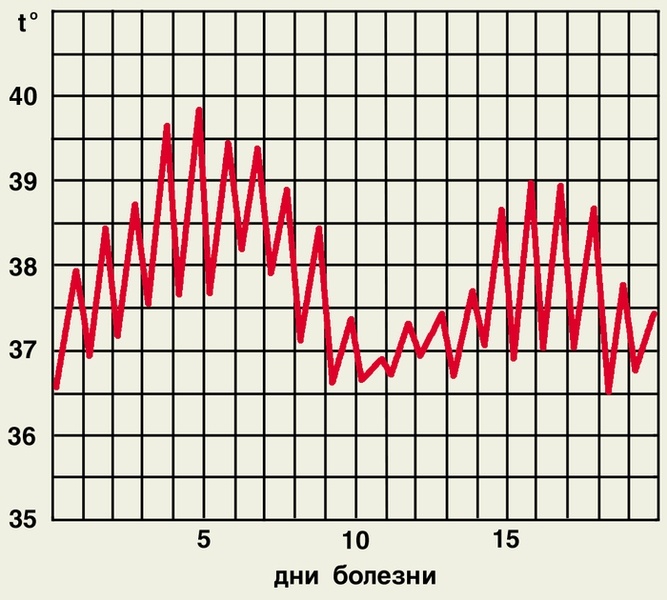
Волнообразный тип температурной кривой
Описание
Лихорадкой называют любое повышение температуры тела более 38°C. Температура тела здорового человека колеблется 36,1°C до и 37,8°C, со средним значением 37°C.
Причины
Температурный центр, который контролирует этот процесс,находится в гипоталамусе, представляющем собой небольшую структуру, расположенную глубоко внутри мозга. Нервная система постоянно передает информацию о температуре тела в температурный центр, который, в свою очередь, активирует различные физиологические реакции, предназначенные для охлаждения или разогрева тела, в зависимости от обстоятельств. Эти реакции включают в себя: уменьшение или увеличение потока крови из основных органов на поверхность, где кровь охлаждается. Может возникнуть озноб, в результате которого через сокращение мышц генерируется тепло, возникает потливость, и через испарение организм охлаждается.
Лихорадка возникает, когда температурный центр реагирует на изменения в организме, прежде всего при наличии инфекции. Озноб, который часто сопровождает лихорадку, вызван движением крови к центру тела, оставляя поверхность тела и конечности холодные. При уничтожении инфекции или применении препаратов-антипиретиков, температурный центр возвращается к нормальному режиму функционирования.
Лихорадка является важным компонентом иммунной реакции, хотя ее роль не совсем изучена. Высокая температура подавляют рост некоторых бактерий, и в то же время ускоряет химические реакции, которые помогают клеткам организма восстановить себя. Кроме того, увеличение частоты сердечных сокращений, которые могут сопровождать изменения в циркуляции крови, ускоряет поступление белых клеток крови к очагу инфекции.
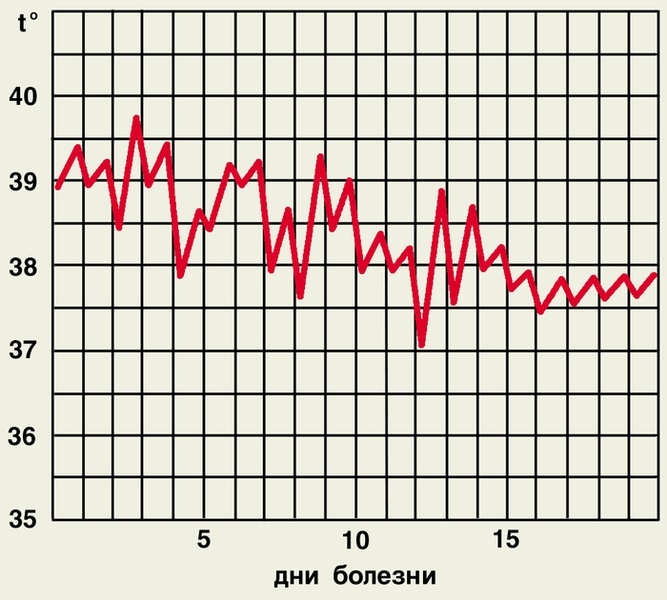
Неправильный тип температурной кривой
Симптомы
Лихорадка в первую очередь вызывается вирусной или бактериальной инфекцией, такой как пневмония или грипп. Тем не менее, другие заболевания могут вызвать лихорадку, в том числе аллергические реакции, аутоиммунные заболевания,травмы, рак, чрезмерное пребывание на солнце, интенсивные упражнения, гормональный дисбаланс, некоторые лекарства, а также повреждение гипоталамуса. Инсульт или опухоль может привести к повреждению гипоталамуса, в результате чего нарушается работа температурного центра. Чрезмерное пребывание на солнце или интенсивные физические упражнения в жаркую погоду могут привести к тепловому удару – состоянию, при котором нарушаются механизмы охлаждения. Злокачественная гипертермия является редким, наследственным состоянием, при котором у человека высокая температура при применении определенных анестетиков или миорелаксанты при подготовке к операции.
Как долго длится лихорадка и до каких цифр может дойти уровень температуры, зависит от нескольких факторов, включая причины развития лихорадки, возраста человека и его общее самочувствие. Большинство случаев лихорадки вызваны острой инфекции, с внезапным появлением и купирование при срабатывании иммунной системы. Лихорадка, обусловленная инфекцией, может достигать своего пика в определенные часы дня. Субфебрильная температура, которая длится в течение нескольких недель, скорее всего связана с аутоиммунными болезнями или раком.
Лихорадка обычно диагностируется с помощью термометра. Сейчас доступны различные термометры. Желательно не использовать стеклянный термометр, т. Он может сломаться и спровоцировать выбросртути, которая является токсичной. Вместо стеклянных термометровлучше использовать цифровые термометры. Они могут ректально, орально и в подмышечной области. Электронные термометры могут быть вставлены в ухо, чтобы быстро зарегистрировать температуры тела.
Лечение
Наиболее эффективным средством для лечения лихорадки инфекционного генеза является применение антибиотиков. Препараты для снижения температуры (жаропонижающие средства) могут быть назначены, если пациент испытывает дискомфорт из-за повышения температуры. Среди данной группы препаратов предпочтение следует отдать ацетаминофену и ибупрофену. Аспирин не следует давать пациенту с повышением температуры, так как этот препарат связан с повышенным риском развития синдрома Рея. Купание человек в теплой воде также может помочь снизить высокую температуру.
Лихорадка требует экстренного лечения при следующих обстоятельствах:
- у новорожденного с температурой свыше 38°C;
- у младенца или ребенка с температурой свыше 39,4°C;
- лихорадка сопровождается сильной головной болью, ригидностью затылочных мышц, спутанностью сознания или сильным отеком в горле.
Очень высокая температура у маленького ребенка может вызвать судороги (фебрильные судороги) и, следовательно, должна немедленно купироваться. Следует обращать внимание на сопутствующие повышению температуры симптомы, и при подозрении на менингит срочно вызвать врача.
Основные медуслуги по стандартам лечения |
Клиники для лечения с лучшими ценамиНе найдено ни одной клиники для оказания выбранных услуг |
Источник
Гипертермический синдром (греч. hyper- + therme теплота, жар; синдром) — патологическое состояние, характеризующееся внезапным значительным повышением температуры тела до 40° и выше вследствие нарушения терморегуляции на уровне гипоталамуса.
Этиология и патогенез
Гипертермический синдром наблюдается при различной патологии головного мозга — опухолях, травмах, кровоизлияниях, инфекциях и т. д., вследствие функциональных нарушений и структурных повреждений гипоталамических центров терморегуляции (см.).
Гипертермический синдром может возникнуть также как грозное осложнение при наркозе, преимущественно фторотановом в сочетании с мышечными релаксантами типа сукцинилхолина. Ведущая роль в развитии гипертермии при наркозе принадлежит, по-видимому, наследственным факторам. Известны случаи развития гипертермии во время наркоза у членов одной семьи. Для кровных родственников лиц, у которых наблюдалась гипертермия при наркозе, характерен повышенный уровень сывороточных ферментов, попадающих в кровь при повреждении мембран мышечных клеток, в частности креатинфосфокиназы. Генетическая неполноценность клеточных мембран мышечной ткани выдвигается в качестве предрасполагающего фактора в возникновении Г. с. при наркозе. Наркоз и Миорелаксанты усугубляют дефект мембран, увеличивая выброс в кровь клеточных ферментов. В этих условиях нарушается метаболизм мышечной ткани: происходит стимуляция актина и миозина, мышечные волокна приходят в состояние длительного тонического сокращения, к-рому способствует и возросший уровень калия. Чрезмерная мышечная работа сопровождается усиленным переходом АТФ в АДФ, что приводит к энергетической недостаточности и дальнейшему углублению нарушения метаболизма мышечной ткани. Важное место в механизме вызываемого наркозом Г. с. занимает нарушение обмена кальция в ретикулярной ткани.
Патологоанатомическое исследование не дает результатов, которые могут объяснить причину смерти.
Клинические проявления
Гипертермический синдром может возникнуть как в острой, так и хронической стадии заболевания ц. н. с. Гипертермический синдром при хроническом течении заболевания может быть основным проявлением поражения гипоталамуса в виде пароксизмальных подъемов температуры (гипертермических кризов). Общее состояние больного часто существенно не страдает даже при очень высокой температуре. Г. с. может сопровождать гипоталамический синдром (см.), протекающий по типу тяжелых симпатико-адреналовых кризов со спазмом периферических сосудов, повышением систолического и диастолического давления, тахикардией, чувством страха, ознобом и т. д. Одной из характерных особенностей Г. с. является кожная термоасимметрия. Характерны резкое учащение дыхания, гипоксия, дегидратация, которые значительно усугубляют тяжесть состояния больного.
Развитие Г. с. при наркозе обычно сопровождается появлением мышечной ригидности уже вслед за введением первой дозы деполяризующего миорелаксанта. Весь комплекс симптомов начинает развиваться спустя 30—90 мин. от начала наркоза. Типичным клин, симптомом является внезапно возникающая и быстро нарастающая тахикардия. Она достигает 160— 180 уд/мин и сочетается с повышением АД. Тахикардия на введение миорелаксантов служит сигналом к немедленному проведению термометрии с целью ранней диагностики и терапии Г. с.
На высоте Г. с., обычно после окончания операции, при продолжающейся тахикардии (нередко аритмии) температура тела достигает 42—43°, отчетливо выражена общая мышечная ригидность, дыхание форсированное, сознание отсутствует или значительно угнетено, кожные покровы цианотичны. Развивается быстро нарастающий метаболический ацидоз, гиперкалиемия, уменьшается диурез, нарушается свертываемость крови; обнаруживается резкое повышение уровня некоторых сывороточных ферментов, в особенности креатинфосфокиназы и альдолазы, а также миоглобинурия (см.).
Лечение
Патогенетическая терапия заключается в использовании средств и методов, снижающих теплопродукцию и повышающих теплоотдачу. Назначают ненаркотические анальгетики и жаропонижающие (анальгин, ацетилсалициловая к-та, амидопирин и др.). Эти препараты избирательно снижают чувствительность гипоталамического центра теплопродукции к пирогенным раздражителям и усиливают теплоотдачу вследствие повышенного потоотделения. Нейро-вегетативная блокада включает нейроплегические и нейролептические препараты (аминазин, дроперидол), антигистаминные (дипразин, димедрол) и ганглионарные средства (пентамин, гигроний). Физические методы: обдувание вентиляторами, аппликация пузырей со льдом на области проекции крупных сосудов и более сложные методы тотальной и кранио-церебральной гипотермии с помощью специальных аппаратов и приспособлений. Физ. методы охлаждения следует применять только на фоне нейро-вегетативной блокады различной глубины и характера.
Эффективны гликокортикоидные гормоны. Механизм их действия изучен не полностью.
Важное место в лечении тяжелой формы Гипертермического синдрома занимает нормализация водно-электролитного обмена, устранение дегидратации, восполнение кровопотери, ликвидация нарушений дыхания и кровообращения с помощью различных средств и методов.
В комплекс лечения Г. с., возникшего после наркоза, также входит назначение сердечных гликозидов, проведение легочной вентиляции чистым кислородом; проведение энергичной наружной гипотермии (см. Гипотермия искусственная) и вегетативного торможения; коррекция метаболического ацидоза, гиперкалиемии и коагулопатии; терапия диуретиками. Для большей эффективности охлаждения больного наружную гипотермию дополняют клизмами из холодной воды и промыванием желудка ледяной водой.
Прогноз
Прогноз при Г. с., возникшем в результате патологических процессов в головном мозге, определяется характером основного заболевания и сопутствующими нарушениями жизненно важных функций и систем организма.
Гипертермический синдром, развивающийся в связи с наркозом, отличается крайне тяжелым течением и, несмотря на проводимую терапию, примерно в 70% случаев заканчивается смертью при явлениях нарастающей сердечной недостаточности. Благоприятный исход Г. с. возможен только при условии раннего его распознавания и немедленного интенсивного лечения.
Особенности гипертермического синдрома у детей
У детей грудного возраста и первых лет жизни Г. с. развивается чаще, чем у взрослых, в связи с недостаточным развитием у них центра терморегуляции. Он может возникнуть на фоне острых заболеваний инфекционной природы (грипп, пневмония, сепсис, кишечный токсикоз и др.), при алиментарной лихорадке (см.), различных интоксикациях. Одной из форм Г. с. может быть синдром Омбреданна, наступающий иногда у детей грудного возраста спустя 8—36 и более часов после оперативного вмешательства. Механизм развития Г. с. зависит от причины, его вызвавшей, обычно обусловлен уменьшением теплоотдачи (си.) в результате спастического состояния периферических сосудов, а также усиленной теплопродукцией (см.).
Клинические проявления
У детей повышение температуры тела при Г. с. сопровождается прогрессирующей бледностью и сухостью кожных покровов. Появляется ощущение тяжести в голове, затем помрачение сознания, бред, галлюцинации. Чаще и сильнее, чем у взрослых, выражено возбуждение, нередко возникает судорожный синдром. Наблюдается тахикардия; АД вначале повышено, затем снижается, развивается картина острой сердечно-сосудистой недостаточности. Учащается и изменяется ритм дыхания; понижается секреторно-ферментативная способность пищеварительного тракта; нарушается перистальтика. Страдает функция почек — снижается клубочковая фильтрация и эффективный почечный кровоток, повышается содержание азотистых веществ в крови, может возникнуть олигурия или анурия. Повышается проницаемость биол. барьеров организма, падает активность клеточных ферментов. Снижается уровень аскорбиновой к-ты в надпочечниках, уменьшается содержание гликогена в печени, может наблюдаться гипергликемия и гликозурия; увеличивается содержание в крови кетоновых тел; нарастает метаболический ацидоз; возникает диспротеинемия, склонность к обезвоживанию, особенно выраженная у детей грудного возраста, и др.
Лечение
При Г. с. у детей производится внутримышечное (непременно раздельное!) введение 4% р-ра амидопирина из расчета 0,1 мл на 1 кг веса и 50% р-ра анальгина по 0,1 мл на год жизни ребенка. Если температура не снижается, спустя 2 часа повторно вводят р-р амидопирина в той же дозе. При отсутствии эффекта, а также в случаях Г. с., сопровождающихся возбуждением, судорогами, вводят парентерально нейроплегические вещества — аминазин (по 1—3 мг на 1 кг веса в сутки) либо в сочетании с дипразином (пипольфеном) в той же дозе. Показано также введение аскорбиновой к-ты, назначение оксигенотерапии.
Для увеличения теплоотдачи к голове, области магистральных сосудов прикладывают пузыри со льдом или холодной водой, обертывают больного на 15—20 мин. в простыни, смоченные водой комнатной температуры, назначают на 10—15 мин. общие ванны с постепенно снижающейся температурой воды от 37,5° до 30,0°. Эффективны также клизмы с прохладной водой (t° 10—20°), к-рую вводят через газоотводную трубку дробно по 20—200 мл (в зависимости от возраста) на 3—5 мин. Процедуру проводят неоднократно до понижения температуры тела ребенка до 37,5°, причем объем введенной жидкости должен определяться количеством выведенной. Промывают желудок прохладным (t° 18°) изотоническим р-ром хлорида натрия. Рекомендуется, кроме того, внутривенное введение 10— 20 мл 20% р-ра глюкозы, охлажденного до 4°.
С целью дезинтоксикации и улучшения условий периферического кровообращения показано капельное внутривенное введение коллоидных р-ров (гемодеза, альбумина и др.), изотонических р-ров глюкозы и хлорида натрия в соотношении 2:1. Общее количество вводимой жидкости составляет примерно 20—25 мл на 1 кг веса ребенка. Для коррекции метаболического ацидоза используются кокарбоксилаза и буферные р-ры гидрокарбоната натрия, лактата натрия, трис-амина. Показано внутривенное введение преднизолона (1—2 мг на 1 кг веса), гидрокортизона (4—5 мг на 1 кг веса ) в 20% р-ре глюкозы. При сердечно-сосудистой недостаточности назначают сердечные гликозиды (строфантин, коргликон, изоланид) в возрастных дозировках. Кроме того, проводят лечебные мероприятия, направленные на устранение основного заболевания.
Прогноз
Условием благополучного исхода Гипертермического синдрома у детей является своевременное проведение его патогенетического лечения в сочетании с терапией основного заболевания.
Библиография: Баиров Г. А. Неотложная хирургия детей, с. 17, Л., 1973; Угрюмов В. М., Зотов Ю. В. и Безух М. С. Кранио-церебральная гипотермия и нейро-вегетативная блокада в системе лечения тяжелой травмы черепа и головного мозга, Вопр, нейрохир., в. 6, с. 11, 1975, библиогр.; Шефер Д. Г. Гипоталамические (диэнцефальные) синдромы, М., 1971, библиогр.; Lаrаrd D. G. а. о. Malignant hyperthermia, Brit. J. Anaesth., v. 44, p. 93, 1972; OmbrHanne L. Pr£cis Clinique et op6ratoire de chirurgie infantile, P., 1944; Oppermann C.>, Podlesch I. u. Purschke R. Maligne Hyperthermie wahrend Allgemeinanaesthesie mit Rigor, Myoglobinurie und Gerinnungsstohrung, Anaesthesist, Bd 20, S. 315, 1971.
E. М. Витебский, H. А. Осипова, A. А. Потапов.
Источник
