Гипофиза и гипоталамуса синдрома поликистозных яичников


В яичниках женщины созревают фолликулы, и в одном из них формируется яйцеклетка. Этот цикл повторяется каждый месяц. На фоне гормонального сбоя их созревание может прекратиться.
Фолликулы остаются в яичниках и наполняются жидкостью. Каждый месяц их становится больше, развивается поликистоз яичников с увеличением их размеров. Теперь они требуют лечения и выглядят так: кисты с несозревшими яйцеклетками группируются в органе и не дают женщине забеременеть.
Особенности названия
Причиной возникновения патологии всегда становится гормональная дисфункция. Именно поэтому поликистоз яичников лечится гормонами. Название болезни имеет особенности: если она развилась в период полового созревания девочки, то является наследственной. В этом случае врачи называют патологию поликистозом. Если диагноз поставлен женщине детородного периода, болезнь имеет много сопутствующих симптомов. В таком случае она называется: синдром поликистозных яичников, но суть ее остается такой же. Сокращенно обозначается: СПКЯ.
Причины патологии
Причинами сбоя гормонального фона являются различные болезни. До сих пор не определены все из них, но известны самые распространенные. Именно от этих причин синдромом поликистоза яичников страдает 10% женщин. Болезнь возникает из-за дисфункции таких внутренних органов, как:
— яичники
— гипофиз
— надпочечники
– щитовидная железа
— поджелудочная железа.
Наследственный фактор
Большое значение в развитии патологии имеет наследственный фактор. У девочки может развиться первичный поликистоз яичников, если у женщин по родственной линии были опухоли яичника, сахарный диабет, ожирение. Именно поэтому надо лечиться от этих болезней (ради себя и дочки).
Инсулин
Важным фактором является количество в крови инсулина. Его переизбыток ведет к нарушенному обмену андрогенов — мужских гормонов, которые у женщин продуцируются яичниками. Их образуется слишком много, и это мешает фолликулам созревать.
Гипофиз
Из-за неправильного функционирования гипофиза также возникает данная патология. Образуемый им гормон ФСГ(фолликулостимулирующий) перестает поступать в необходимом количестве. Так нарушается менструальный цикл, развивается синдром поликистозных яичников с типичными симптомами. Они появляются, благодаря еще одному фактору: гипофиз вырабатывает меньше нормы гормон ЛГ (лютеинизирующий). Именно это приводит к повышению уровня андрогенов и к выраженному синдрому поликистоза яичников. Все это проявляется такими симптомами:
— излишнее оволосение
— появление большого количества угрей
— частичная, часто незначительная, алопеция на затылке.

Надпочечники
К таким последствиям приводит также дисфункция надпочечников. В целом, гипофиз и надпочечники тесно связаны между собой продуцированием андрогенов. Сбой в работе одного из органов приводит к избытку андрогенов и возникновению синдрома поликистоза яичников со всеми последствиями. В этой системе органы никогда не действуют отдельно.
Щитовидная железа
Аналогично связана с данным заболеванием щитовидная железа. Если она вырабатывает гормонов меньше нормы, уменьшена в объеме, следует провериться на СПКЯ у гинеколога. К дисфункции перечисленных органов приводят следующие факторы:
— постоянные стрессы, тяжелые психологические нагрузки
— хронические заболевания, затяжные простуды, ангина.
Симптомы внешние и внутренние
Следует отметить, что для развития поликистоза яичников причины должны действовать длительное время, в течение которого установится гормональный дисбаланс. После того, как патология начала развиваться, появляются свойственные ей симптомы внешнего характера.

Часто женщина не знает о болезни, пока не решает забеременеть. Отсутствие овуляции является основным симптомом СПКЯ. Существует также немало внешних признаков: поликистоз яичников проявляется накоплением сала в порах кожи. Женщина отмечает у себя:
— жирность волос
— сальность кожи, угри
— рост волос на спине, лице
— частое и обильное мочеиспускание
— беспричинная прибавка веса (до 15 кг) в области талии, конечностей.
Внутренние изменения в организме
Кроме внешних симптомов обращают на себя внимание внутренние изменения, свойственные не только синдрому поликистоза яичников, но и другим состояниям. Именно поэтому женщина не спешит к врачу, считая, что это связано с усталостью, стрессом:
— незначительно тянет боль внизу живота
— острые боли внизу живота во время менструации
— отсутствие месячных 1-6 месяцев подряд
— после задержек появляются обильные кровотечения.
Данные симптомы редко проявляются одновременно, особенно, если поликистоз яичников находится в начальной стадии. При этом сначала проявляются задержка месячных и бесплодие. Важно обратиться к врачу на начальной стадии, когда лечение осуществляется лекарственными препаратами.
Когда симптомы не кажутся опасными, лучше лишний раз проконсультироваться с гинекологом. При осложнениях синдром поликистозных яичников лечится оперативным путем. А он отличается коротким сроком эффективности.
Виды диагностики болезни
Диагностика заболевания проводится при помощи клинических проявлений, анализов крови, УЗИ и лапароскопии. По вышеперечисленным симптомам врач составляет картину заболевания. На ее основе делается предварительный вывод о синдроме поликистоза яичников и назначается обследование.
УЗИ
При помощи УЗИ врач определяет увеличение размера обоих органов, изменение размеров матки (она становится меньше со стороны задней и передней стенки). Самым информативным симптомом на картине УЗИ является наличие большого числа кист в яичниках. Это — несозревшие фолликулы, их диаметр не превышает 10 мм. Также УЗИ позволяет определить размеры яичников.
Лапароскопия

Диагностическая лапароскопия — это метод, при помощи которого осматривают яичник через эндоскоп. Так поликистоз яичников можно подтвердить полностью. Прибор позволяет оптически увеличить орган и посмотреть, от чего возникла патология.
Процедура представляет собой миниоперацию, во время которой делают надрез на коже и вводят оптическую иглу. Данный способ определения синдрома поликистоза яичников позволяет одновременно провести операцию, если она показана. Такое лечение основано на удалении кист или удалении части органа.
Анализ крови
Также для эффективной диагностики женщина сдает кровь на гормоны. Диагноз о синдроме поликистоза яичников подтверждается, если обнаруживаются некоторые факторы. К ним относятся:
— низкий уровень прогестерона
— высокий уровень андрогенов
— повышение количества тестостерона
— соотношение ЛГ /ФСГ больше, чем 2,5.
На основании диагностики женщине ставится диагноз: синдром поликистозных яичников и выбирается способ лечения. Всего есть 2 способа.
Лечение медикаментами
Эффективность консервативного метода составляет 50%, если он проводится ради овуляции. Прием гормонов приводит к созреванию фолликулов, и, вследствие этого, пациентке удается забеременеть. Также медикаментозное лечение имеет и другие цели:
— избавление от угревой сыпи
— исчезновение воспалений коже (гнойнички, прыщи)
— прекращение избыточного роста волос на теле.
Из лекарственных препаратов для лечения синдрома поликистоза яичников применяют такие, которые блокируют влияние андрогена на организм и повышают уровень прогестагена. Среди прочих можно назвать препарат Метформин, который назначают при одновременном сахарном диабете, ожирении. Метформин также снижает давление, массу тела. Большей частью это проходит за счет нормализации глюкозы в крови.
Избавиться от ожирения
Важно для избавления от синдрома поликистоза яичников привести вес в норму. Иногда этого бывает достаточно для правильного функционирования органов, созревания фолликулов. Такое лечение должно сопровождаться диетой, в которой отсутствует сладкая выпечка, жирное молоко, шоколад, конфеты.
Блокирование андрогенов
Для блокирования андрогенов прописывается препарат Флутамид. Его действие оказывает хорошее влияние на поликистоз яичников, ведь он убирает провоцирующий фактор. Прием препарата требует постоянного контроля состояния печени.
Контрацептивы
Основным лекарством при лечении заболевания являются гормональные контрацептивы с антиандрогенными свойствами. Эти средства применяются по схеме, которую назначает врач. Контрацептивы данной группы нормализуют менструальный цикл, блокируют действие андрогенов.
Для лечения синдрома поликистоза яичников назначают, например, Жанин, Андрокур, Диане-35. Следует отметить, что прием лекарств должен осуществляться длительное время. Стандартно оно занимает 3-6 месяцев, но может длиться до 1 года.
Удаление яичника или его части

Хирургическое лечение состоит в удалении органа. При этом проводится эктомия всего органа или его части, вырабатывающей слишком много андрогенов. Для лечения применяют 2 вида операций:
— клиновидную
— электрокаутеризацию.
Оба варианта позволяют вылечить поликистоз яичников лапароскопическим способом. В результате уменьшается число гормонов, фолликул созревает. Беременность наступает в период от полугода до 1 года после операции. Если у женщины диагностируются сопутствующие тяжелые болезни, поликистоз яичников сначала лечится медикаментозно. Например, при тяжелой форме сахарного диабета (2 тип) хирургическая операция назначается не всегда. Одновременно с этим лапароскопия является щадящим методом.
Всегда надо лечиться
Можно ли не принимать действия, если обнаружен синдром поликистозных яичников, но пациентка не планирует рожать? Врачи рекомендуют избавляться от данной патологии всегда. Заболевание приводит к развитию сахарного диабета, увеличивает уровень холестерина. Также оно может провоцировать онкологию, как любая не леченная болезнь.
Загрузка…
Источник
Ановуляция и дисфункция яичников. Влияние гипоталамуса и гипофиза на овуляцию
Ановуляция и дисфункция яичников — частые причины обращения к гинекологу. Наиболее распространенная форма дисфункции яичников, — СПКЯ, возникающий у 6-10% женщин. Дисфункция яичников может проявляться различными клиническими признаками: от аменореи до частых, нерегулярных и обильных менструаций. Кроме нерегулярных менструаций, многие женщины имеют патологию репродуктивной функции или другие эндокринные нарушения, например гирсутизм. Выбор терапии зависит от многочисленных факторов, в том числе клинических проявлений, возраста, желания родить ребенка и сопутствующих состояний.
Вне зависимости от этиологии существует ряд нарушений функций яичников, способных предшествовать развитию аменореи или проявиться во время восстановления после аменореи. Имеющиеся нарушения функций яичников клинически проявляются количественными или качественными изменениями менструального цикла. Удлинение фолликулярной фазы или неустойчивая ановуляция приводят к редким (циклы больше 35 дней) или частым обильным менструациям. Укороченная фолликулярная или лютеиновая фаза связана с частыми менструациями и предменструальным «мазанием».
Поскольку овуляторные расстройства проявляются различными клиническими признаками, связанными с множеством этиологических причин, содержание этой главы перекликается с другими главами, посвященными специфическим эндокринным расстройствам. Текущая статья не включает углубленный обзор этих близких по содержанию тем; скорее, она представляет собой краткий обзор, призванный помочь читателю понять патофизиологию ановуляции.
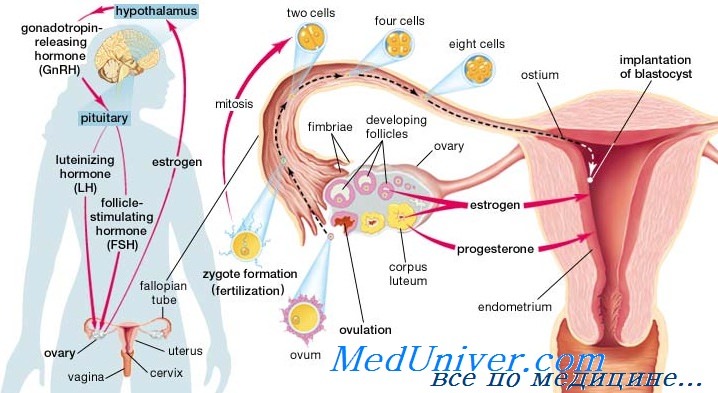
Чтобы подойти к проблеме ановуляции, необходимо иметь ясное представление о механизмах нормальной овуляции. Нарушения функции могут быть на всех трех уровнях, составляющих гипоталамо-гипофизарно-яичниковую систему.
Процесс, ответственный за овуляцию, начинается пульсирующим выбросом люлиберина из нейронов аркуатного ядра гипоталамуса в систему воротной вены. Циркулирующий в крови люлиберин вызывает выброс гипофизарных гормонов: ЛГ и ФСГ. Определенные амплитуда и частота выбросов люлиберина важны для нормального функционирования гипоталамо-гипофизарно-яичниковой системы. Как известно, на синтез люлиберина влияют многочисленные гормоны и медиаторы, к которым относятся дофамин, норадреналин, нейропептид Y и эндорфины.
Изменения факторов, участвующих в образовании этих гормонов и медиаторов, а также в доставке люлиберина к передней доле гипофиза, в конечном счете могут приводить к нарушению овуляции.
Подавление выброса люлиберина может быть обусловлено сильными стрессами (включая хронические заболевания) и расстройствами пищеварения, такими как нервная анорексия и булимия. Даже при нормальном ИМТ чрезмерные физические нагрузки или беспорядочное питание, в том числе нервная булимия, могут приводить к дисфункции яичников. Клинические признаки недостаточного синтеза люлиберина проявляются в диапазоне от олигоменореи до аменореи.
Поскольку содержание люлиберина невозможно измерить непосредственно, диагноз ставят методом исключения.
Если причиной аменореи стали расстройства гипоталамуса, у женщин редко возникают симптомы гипоэстрогении, например вазомоторные приливы. При хронической гипоэстрогении снижение нагрузки на ЭР вследствие даун-регуляции делает их относительно нечувствительными к обусловленным состоянием гипоталамуса вазомоторным симптомам, пусковой момент которых — низкое содержание эстрогенов. Вследствие того же феномена невысока эффективность индукции овуляции кломифена цитратом.
Избыточная секреция кортизола (из-за высокой активности кортиколиберина), большое количество эндогенного нейропептида Y и опиоидов (специфических эндорфинов), связанные с психологическим стрессом и расстройствами пищеварения, играют роль в подавлении активности люлиберина. Несколько реже травмы, инфекции или опухоли ЦНС могут препятствовать доставке люлиберина к передней доле гипофизу через систему портальной вены.
К гипоталамической дисфункции или недостаточности приводят серьезные травмы с поперечным разрывом ножки гипофиза, опухоли ЦНС, например краниофарингиомы или гамартомы, вызывающие сдавление, а также заболевания, при которых происходит инфильтративное поражение, например туберкулез или саркоидоз.
Наконец, гипогонадотропный гипогонадизм может быть результатом дефекта рецепторов к люлиберину или недостаточности люлиберина, вызванной нарушением миграции люлиберин-синтезирующих нейронов (синдром Кальманна). Обычно у женщин с этим синдромом отмечают первичную аменорею и недоразвитие вторичных половых признаков, а не вторичные расстройства яичников.
Недавно была показана роль лептина в поддержании массо-ростового индекса, регуляции аппетита и контроле репродуктивной функции. Лептин — белковый гормон, состоящий из 146 аминокислот, действие которого проявляется во многих тканях, но более всего — в жировой ткани. Он оказывает непосредственное стимулирующее воздействие на люлиберин, секрецию ЛГ/ФСГ в переднем отделе гипофиза и служит важным регулятором гипоталамо-гипофизарно-яичниковой системы посредством сложных эндокринных и паракринных механизмов. Лептин может действовать как сенсор дефицита энергии, ограничивая высокоэнергетические затраты на репродукцию во время голодания.
Концентрация лептина резко снижается при голодании, что быстро приводит к подавлению репродуктивной функции, гормонов щитовидной железы и гормона роста. Предварительные исследования позволяют предположить, что использование рекомбинантного человеческого лептина может оказаться эффективным при нейроэндокринных нарушениях, связанных с гипоталамической аменореей, в силу восстановления секреции гормонов, подобно тому, как это происходит в пубертатном периоде.
До и после периода репродуктивного возраста ановуляцию считают физиологическим явлением. С началом полового созревания гипоталамус освобождается от препубертатного подавления, и начинается пульсирующая секреция люлиберина. Пульсирующий выброс гормона происходит сначала ночью, а затем по мере полового созревания пульсирующая секреция происходит в течение всего дня. В ответ на увеличение секреции люлиберина из передней доли гипофиза начинается такой же пульсирующий выброс ЛГ и ФСГ, что приводит к синтезу половых стероидов, а в конечном итоге — к телархе и менархе.
Секреция ЛГ и ФСГ, вызванная стимуляцией люлиберином, изменяется в ходе полового созревания. Во время созревания гипоталамо-гипофизарно-яичниковой системы нередко возникают отклонения в функционировании яичников. В среднем период времени от начала менструаций до установления регулярных овуляторных циклов составляет 2-3 года.
– Также рекомендуем “Нарушения функции яичников как причина их дисфункции и ановуляции”
Оглавление темы “Гирсутизм. Нарушения функции яичников”:
- Обследование при гирсутизме. Анализы
- Лечение гирсутизма. Удаление лишних волос
- Снижение уровня андрогенов при гирсутизме. Пероральные контрацептивы и глюкокортикоиды
- Средства повышающие чувствительность к инсулину при гирсутизме: метформин, троглитазон, росиглитазон и пиоглитазон
- Периферическая блокада андрогенов при гирсутизме. Антиандрогены
- Ановуляция и дисфункция яичников. Влияние гипоталамуса и гипофиза на овуляцию
- Нарушения функции яичников как причина их дисфункции и ановуляции
- Гормональные причины ановуляции и дисфункции яичников. Эндокринные нарушения
- Диагностика ановуляции или дисфункции яичников. Сбор анамнеза
- Осмотр пациентки с ановуляцией или дисфункцией яичников. Анализы
Источник
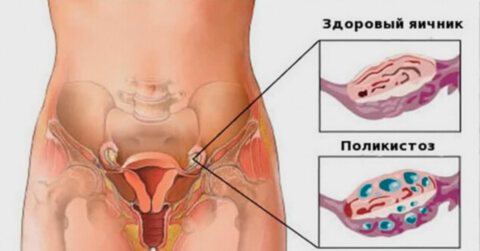
Поликистоз яичников — гормональное нарушение, при котором в яичниках накапливаются кисты – несозревшие яйцеклетки, а сами яичники могут увеличиваться в размерах до 5 раз.. Это заболевание встречается примерно у 5% женщин репродуктивного возраста.
По бокам от матки находятся два парных органа — это яичники. При рождении девочки в них уже присутствует запас яйцеклеток, которые начинают развиваться с наступлением полового созревания. За один цикл может созреть несколько яйцеклеток, но выходит в матку только одна. Редко, но случаются отклонения, и во время овуляции выходят 2-3 яйцеклетки, при их оплодотворении развивается многоплодная беременность.Также в яичниках вырабатываются женские половые гормоны.
При синдроме поликистозных яичников (или, как эту болезнь еще называют — синдроме Штейна-Левенталя, по имени ученых, которые занимались его изучением) уровень выработки половых женских гормонов сильно отличается от нормы. Организм сам не в состоянии скорректировать это состояние.
Штейн и Левенталь в 30-е годы ХХ века доказали существование зависимости между отсутствием менструаций и синдромом поликистозных яичников. Сегодня этот диагноз является одной из самых распространенных причин женского бесплодия.
Если начать лечение на ранних стадиях, функцию яичников можно восстановить. Но со временем риск бесплодия растет. Кроме того, при слишком большом скоплении и разрастании кист они могут разрываться. Часто это приводит к воспалению и даже разрыву самого яичника. В этом случае женщине нужна срочная операция, в ходе которой поврежденный яичник удаляют — частично или полностью.
Виды поликистоза яичников:
- Первичный поликистоз (собственно синдром Штейна-Левенталя) — возникает как самостоятельное заболевание в процессе полового созревания или бывает врожденным. У девочек развитие поликистоза могут спровоцировать как гормональные нарушения, так и перенесенные серьезные инфекции.
- Вторичный поликистоз развивается в репродуктивном возрасте на фоне эндокринных и гормональных нарушений, воспалительных заболеваний яичников и матки.
Если женщине с синдромом поликистозных яичников удалось забеременеть на фоне правильного лечения, всю беременность ей нужно наблюдаться у гинеколога, поскольку у этой категории беременных выкидыши и преждевременные роды случаются чаще. При грамотном лечении женщина может выносить и родить здорового ребенка. Многие исследования подтверждают наследственность этого заболевания.
Причины поликистоза яичников
На данный момент причины возникновения СПКЯ точно не установлены. Но так или иначе, они связаны с нарушением гормонального баланса (в результате перенесенной серьезной инфекции, нервных нарушений, и даже при перемене климата).
Возможные причины возникновения заболевания:
- Нарушения в работе гипоталамуса и гипофиза — участков мозга, которые регулируют выработку гормонов. От них зависит функционирование надпочечников и яичников, синтез лютеинизирующего (ЛГ) и фолликулостимулирующего (ФСГ) гормонов, которые влияют на созревание яйцеклетки и ее выход из фолликула. Неправильная работа этих органов ведет к нарушению баланса: повышается уровень лютеинизирующего гормона, в результате организм женщины вырабатывает больше мужских гормонов.
- Нарушения в работе самих надпочечников.
- Неправильная работа яичников, в том числе в результате воспаления придатков.
- Неправильная работа поджелудочной железы, в результате которой формируется устойчивость к инсулину. Избыток инсулина приводит к повышенной выработке ЛГ. Именно устойчивость к инсулину вызывает у женщин с поликистозом накопление избыточного веса и ожирение (этот признак встречается примерно у 40% пациенток).
Симптомы
Даже при первичном поликистозе первая менструация у девушек может начинаться вовремя. Но спустя два и более года цикл остается нерегулярным, менструации отсутствуют по несколько месяцев. У женщин репродуктивного возраста месячные также нерегулярные или вообще отсутствуют. Редкие менструальные кровотечения часто сопровождаются болезненностью и обильным маточным кровотечением, которое возникает из-за чрезмерного разрастания эндометрия.
Симптомы поликистоза:
- Нерегулярный цикл или отсутствие менструаций (аменорея);
- Ожирение. Состояние, когда жир накапливается только в абдоминальной области, более тяжелое и опасное, чем у пациенток с равномерным распределением жира.
- Чрезмерная выработка кожного сала, угревая сыпь.
- Чрезмерное оволосение, волосы могут расти в области молочных желез.
- Облысение по мужскому типу.
- Температура тела повышена на протяжении всего месячного цикла.
- Тянущие боли внизу живота.
- Невозможность зачатия или постоянные выкидыши.
Признаки поликистоза яичников
Если у девушки наблюдается позднее начало менструации, нерегулярный цикл, мужской тип фигуры, чрезмерная худоба или полнота — гинеколог может предполагать наличие первичного синдрома поликистозных яичников, и назначить дополнительное обследование.
Диагноз «синдром поликистозных яичников» гинеколог может поставить, если у пациентки присутствуют хотя два из трех признаков:
- Наблюдается дисфункция яичников, на которую указывают отсутствие овуляции, менструации, длительное бесплодие.
- Повышенная выработка мужских половых гормонов (на это указывают избыточный рост волос, активность сальных желез).
- Изменение размеров и структуры яичников, подтвержденное с помощью УЗИ, диагностической лапароскопии.
Диагностика
Предположительный диагноз СПКЯ ставится, если у женщины есть проблемы с зачатием, нерегулярные менструации или их отсутствие, присутствуют признаки избытка мужских половых гормонов. Однако такая картина может возникать при наличии опухолей, нарушениях в структуре и работе гипофиза или надпочечников, гиперпролактинемии (чрезмерной выработке гормона пролактина. В норме он повышается во время грудного вскармливания, но у женщин с нарушениями гипофиза и надпочечников отмечается повышенная выработка этого гормона и возникает лактация, которая никак не связана с родами. Для уточнения диагноза необходимо комплексное обследование.
Методы диагностики, которые используются для подтверждения диагноза:
- Общий осмотр, во время которого подтверждается чрезмерное оволосение или облысение, наличие угревой сыпи, себореи и других признаков, указывающих на повышенную выработку мужских половых гормонов.
- Осмотр на гинекологическом кресле, во время которого врач подтверждает изменения в структуре яичников, их увеличение.
- Анализ крови на женские половые гормоны — эстроген, пролактин, ФСГ, ЛГ.
- Анализ крови на мужские половые гормоны — тестостерон, андростендион, дегидроэпиандростерона-сульфат.
- Анализ крови на кортизол (гормон стресса).
- Анализ крови на сахар, инсулин, ТТГ.
- Ультразвуковое исследование яичников, которое позволит определить степень увеличения яичников, количество и размеры кист, изменения в структуре яичников.
- Допплерометрия сосудов яичников, чтобы оценить интенсивность их кровоснабжения.
- Магнитно-резонансная томография яичников — чтобы исключить вариант наличия опухолей.
- При подозрении на опухоли гипофиза и гипоталамуса стоит пройти также МРТ мозга с контрастированием.
- Анализ крови на липиды.
- Диагностическая лапароскопия.
В комплексе все исследования помогут лечащему врачу подтвердить диагноз и разработать наиболее эффективную тактику лечения.
Для определения типа поликистоза используют:
- Пробу с дексаметазоном: при его применении уменьшается выработка адренокортикотропного гормона (АКТГ). При первичном поликистозе синтез АКТГ снижается незначительно. При вторичном, особенно при адреногенитальном синдроме уровень мужских половых гормонов резко снижается.
- Пробу с адренокортикотропным гормоном. После его введения в организм при первичном поликистозе уровень мужских гормонов повышается незначительно, при вторичном — резко возрастает.
Помощь каких специалистов может дополнительно понадобиться для диагностики и лечения заболевания
Женщин с поликистозом обследует и лечит гинеколог, или гинеколог-эндокринолог. Также может понадобиться консультация:
- эндокринолога (особенно при наличии сахарного диабета);
- хирурга (если требуется оперативное вмешательство);
- нейрохирурга (если есть подозрение, что дисбаланс гормонов вызван образованиями в гипофизе и гипоталамусе).
Лечение
Терапия при этом заболевании направлена на стимуляцию и нормализацию овуляции и менструального цикла, корректировку уровня гормонов.
Методы лечения

В рамках терапии пациенток с синдромом поликистозных яичников проводятся такие мероприятия:
- Стимулирование овуляции и нормализацию месячного цикла с целью повысить шансы на зачатие и благополучный исход беременности;
- Снижение уровня мужских половых гормонов;
- Нормализация веса.
В большинстве случаев назначается консервативное лечение. Если оно не дает эффекта — используют хирургические методы.
В жировых отложениях часто синтезируется дополнительное количество мужских половых гормонов. Поэтому некоторым пациенткам достаточно похудеть на 10-20 килограммов, чтобы гормоны более-менее пришли в порядок. После похудения нормализуется месячный цикл, появляется овуляция. В дальнейшем, нормализация веса позволяет полностью избавиться от СПКЯ, не прибегая к радикальным методам. Это происходит в том случае, если в организме нет серьезных эндокринных и метаболических нарушений, которые требуют дополнительного лечения.
Консервативная терапия
Самый распространенный вариант лечения — гормональная терапия. Женщине выписывают оральные контрацептивы, которые позволяют выровнять уровень гормонов и «перезагрузить» яичники. Конкретный препарат назначает гинеколог, опираясь на результаты анализа крови на гормоны. Снизить уровень мужских гормонов помогают препараты оральные контрацептивы, после их отмены многим пациенткам удается забеременеть.
Хирургическое лечение
Если консервативное лечение не дает результатов, состояние пациентки не улучшается, подтверждается разрастание эндометрия, или пациентка планирует беременность в ближайшее время, врач рекомендует хирургическое вмешательство — клиновидную резекцию яичников. В ходе операции наиболее пораженная часть яичника удаляется, а место среза прижигается. Операция проводится лапароскопическим методом, что ускоряет период восстановления и снижает риск осложнений.
В области живота делается несколько небольших надрезов, через которые вводится видеокамера и специальные инструменты. Такая методика не допускает большой потери крови и позволяет уже через несколько дней вернуться к обычной жизни. Также нет необходимости проходить курс антибиотикотерапии, чтобы исключить инфицирование раны.
Клиновидная резекция яичников стимулирует их активность, вызывает нормализацию овуляции и месячного цикла, повышает выработку женских гормонов и понижает синтез мужских. Дополнительно после операции пациенту назначают гормональные препараты для стимулирования овуляции.
Эффект от такого лечения не вечен: он длится максимум три года, затем проявления болезни возвращаются. Первая операция самая эффективная, с каждой последующей эффект уменьшается. Поэтому врачи советуют беременеть через полгода после первой клиновидной резекции. В этот период примерно 65% пациенток могут забеременеть и выносить здорового ребенка.
Если после оперативного вмешательства беременность не наступает, пациентке стоит пройти обследование на проходимость маточных труб.
Показанием к операции также может служить чрезмерное разрастание эндометрия.
Если же синдром поликистозных яичников развился на фоне нарушения в работе надпочечников и гипофиза, клиновидная резекция не применяется: в этом случае она нерезультативна.
При разрыве кист или после нескольких клиновидных резекций, а также при риске онкологической патологии яичники удаляют полностью.
Диета
Поскольку женщины с синдромом поликистозных яичников часто склонны к ожирению, им рекомендуется физическая активность и коррекция питания. Поднятие тяжестей и интенсивные тренировки стоит ограничить, чтобы не спровоцировать разрыв кисты, но умеренные виды спорта, пешие прогулки, статические нагрузки вполне допустимы. При этом таким пациенткам нельзя голодать в лечебных целях, поскольку из-за нарушений липидного обмена начинают сжигаться белки, а не жиры.
Как правильно питаться, если у вас поликистоз яичников:
- Ограничить количество пищи с повышенным содержанием углеводов (мучное, выпечка, сладости, сладкие напитки);
- Увеличить объема нежирных белковых продуктов и клетчатки;
- Употреблять больше овощей и несладких фруктов;
- Ограничение на потребление жира — не более 80 г в день, в том числе скрытого, а животные лучше заменять растительными;
- Больше низкокалорийной пищи (зелень, овощи, богатые клетчаткой, фрукты);
- Есть понемногу, но часто: 5-6 раз в день;
- Снизить калорийность района до 1200-1800 ккал в сутки;
- Устраивать разгрузочные дни хотя бы 1-2 раза в неделю (есть только нежирные молочные продукты, овощные или фруктовые дни);
- Отказаться от алкоголя и курения — они усиливают гормональный дисбаланс, повышают риск онкологических процессов;
- Отказаться от соленых, копченых продуктов, промышленных соусов и полуфабрикатов;
- Отказаться от дрожжевой выпечки и белого хлеба в пользу цельнозернового;
- Контролировать потребление кофе и чая: избыток кофеина может вызывать подъем уровня кортизола и мужских половых гормонов.
Женщинам с поликистозом важно избегать стресса и нервного перенапряжения, больше отдыхать, спать не менее 7 часов в сутки и почаще бывать на свежем воздухе.
Профилактика поликистоза
Пока не существует универсальных правил, которые бы позволили полностью предотвратить развитие этого заболевание. Но здоровый образ жизни и правильное питание позволяют значительно облегчить и течение болезни, и ее последствия.
При наличии лишнего веса нужно обязательно от него избавиться и пересмотреть питание, исключить животные жиры, употреблять низкокалорийные продукты. Такой схемы придется придерживаться постоянно.
Гормональный дисбаланс может возникнуть на фоне хронических инфекций и стресса. Чтобы этого не допустить, необходимо вовремя лечить воспалительные заболевания (особенно женской половой сферы ). Также следует держать под контролем заболевания нервной системы, бороться с повышенной нервозностью и избегать стрессовых ситуаций.
Источник
