Гнойная язва роговицы код по мкб 10
Рубрика МКБ-10: H16.0
МКБ-10 / H00-H59 КЛАСС VII Болезни глаза и его придаточного аппарата / H15-H22 Болезни склеры, роговицы, радужной оболочки и цилиарного тела / H16 Кератит
Определение и общие сведения[править]
Язва роговицы ползучая
Этиология и патогенез[править]
Данное заболевание, как правило, вызывают пневмококки, реже – стрептококки, синегнойная палочка или стафилококки. Возникновение язвы связывают с микротравмой эпителия роговицы.
Клинические проявления[править]
Отмечают триаду симптомов: специфический внешний вид язвы, гипопион, иридоциклит.
Заболевание развивается остро. В месте проникновения инфекции происходит формирование округлого серовато-жёлтого инфильтрата, затем отмечают его изъязвление. Пациенты жалуются на сильные боли в глазу, слезотечение и блефароспазм. Конъюнктива глазного яблока резко гиперемирована, отёчна. Образуется гнойная язва с подрытым краем, приподнятым над роговицей, окружённая полосой гнойного инфильтрата. Вокруг язвы отмечают отёчность ткани роговицы. На дне передней камеры визуализируют экссудат или гипопион. В тяжёлых случаях происходит быстрое прогрессирование патологического процесса (язвы). При формировании глубокой язвы, резистентной к проводимой антибактериальной терапии, нередко диагностируют перфорацию роговицы. При проникновении инфекции внутрь глаза может возникнуть эндофтальмит или панофтальмит, приводящие к атрофии глазного яблока.
Язва роговицы: Диагностика[править]
Дифференциальный диагноз[править]
Язва роговицы: Лечение[править]
Основные принципы лечения кератита и язвы – проведение антибактериальной и кератопротекторной терапии, направленной на эпителизацию поражённой роговицы и скорейшее купирование роговичного синдрома. Лечение необходимо начинать с назначения местных антибиотиков широкого спектра действия.
Наиболее эффективно сочетание антибиотиков, хорошо проникающих в полость глаза, – аминогликозидов (гентамицин, тобрамицин) и современных фторхинолонов III или IV поколения левофлоксацин, моксифлоксацин]. При наличии тяжёлого язвенного процесса выполняют введение антибактериальных препаратов субконъюнктивально, парабульбарно или внутривенно. Инстилляции капель осуществляют не реже 6-8 раз в сутки. Рекомендуют применять антибактериальные препараты в виде мазевой формы (например, мазь офлоксацин – флоксал).
Внутрь назначают фторхинолоны. Применение цефалоспоринов I и III поколения также оказывает благоприятное действие.
Используют также глазную лекарственную плёнку, содержащую антибактериальное средство пролонгированного действия.
Для расширения зрачка при развитии иридоциклита необходимо назначать мидриатики короткого или длительного действия (тропикамид, атропин, фенилэфрин, циклопентолат).
При диплобациллярном кератите специфическое действие оказывают ЛС, содержащие цинк (1% раствор для инстилляций).
Глюкокортикоидные препараты (дексаметазон, бетаметазон) производят необходимый эффект при проведении инстилляций или субконъюнктивальных инъекций (2-3 мг дексаметазона). Однако применение глюкокортикоидных средств необходимо ограничить в случае развития глубокого язвенного повреждения.
При кератитах назначают комбинированные препараты (оказывают положительное действие), содержащие антибиотик и глюкокортикостероид, например сочетание гентамицина с бетаметазоном (гаразон) или тобрамицина с дексаметазоном (тобрадекс).
В тяжёлых случаях при замедленном рассасывании гипопиона рекомендуют проводить парацентез и промывание передней камеры глаза растворами антибиотиков в соответствующем разведении. При угрозе перфорации на фоне гнойной язвы роговицы выполняют лечебную кератопластику. Хорошо зарекомендовало себя амниопокрытие или биопокрытие язвенного дефекта роговицы при угрозе перфорации.
Профилактика[править]
Прочее[править]
Разъедающая язва Морена
Язва Морена – редкое тяжёлое аутоиммунное состояние роговицы.
Классификация основана на обнаружении клинических признаков.
• Односторонняя разъедающая язва.
• Двусторонняя разъедающая язва.
• Хроническая двусторонняя разъедающая язва.
Клиническая картина
При односторонней язве отмечают прогрессирующее изъязвление, резкую боль и облитерацию перилимбального сосудистого сплетения. Болеют, как правило, женщины.
При двусторонней язве (характерно острое бурное течение) обнаруживают прогрессирующее периферическое изъязвление с последующим его распространением к центру роговицы. Чаще болеют молодые мужчины (жители Индии).
Симптом двусторонней язвы с хроническим течением – прогрессирующее образование желобка на периферии роговицы (с минимальной воспалительной реакцией). Иногда отмечают самостоятельную регрессию язвенного процесса.
Лечение
Назначают системные глюкокортикоидные препараты. Цитостатики принимают внутрь. Хороший эффект производит применение циклоспорина.
Краевая дегенерация
Краевая дегенерация – редкое заболевание невоспалительного характера.
Клиническая картина
Особенность заболевания состоит в истончении периферической части роговицы, как правило, обоих глаз. Болеют в основном мужчины. При краевой дегенерации по краю лимба возникает чётко отграниченное помутнение желтоватого цвета с умеренно выраженной васкуляризацией. От лимба стромальное помутнение отделяет интактная зона. В дальнейшем отмечают прогрессирование периферического истончения роговицы в виде желобка и врастание сосудов в строму роговицы. Вследствие развивающегося роговичного астигматизма происходит снижение остроты зрения. Нередко образуется псевдоптеригиум (в проекции трёх и девяти часов).
Лечение
Назначают кератопротекторную терапию. Выполняют коррекцию астигматизма с помощью метода контактной коррекции (склеральные, газопроницаемые линзы).
Источники (ссылки):[править]
Офтальмология [Электронный ресурс] / Аветисов С. Э., Егоров Е. А., Мошетова Л. К., Нероев В. В., Тахчиди Х. П. – М. : ГЭОТАР-Медиа, 2014. – https://www.rosmedlib.ru/book/ISBN9785970428924.html
Дополнительная литература (рекомендуемая)[править]
Действующие вещества[править]
- Бензалкония хлорид/гипромеллоза
- Бензилпенициллин
- Гипромеллоза
- Дексаметазон
- Декспантенол
- Колистиметат натрия/ролитетрациклин/хлорамфеникол
- Метилпреднизолон
- Норфлоксацин
- Офлоксацин
- Сульфацетамид
- Трипсин/химотрипсин
- Ципрофлоксацин
Источник
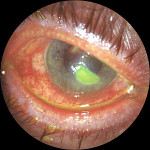
Язва роговицы – это деструктивный процесс в роговой оболочке глаза, сопровождающийся образованием кратерообразного язвенного дефекта. Язва роговицы сопровождается резко выраженным роговичным синдромом, болью и значительным снижением зрения пораженного глаза, помутнением роговой оболочки. Диагностика язвы роговицы основывается на данных осмотра глаза с помощью щелевой лампы, проведения инстилляционной пробы с флюоресцеином, бактериологического и цитологического исследования соскобов с конъюнктивы, ИФА слезной жидкости и сыворотки крови. Принципы лечения язвы роговицы требуют проведения специфической (противовирусной, антибактериальной, противогрибковой, антипаразитарной), метаболической, противовоспалительной, иммуномодулирующей, гипотензивной фармакотерапии. При угрозе перфорации язвы роговицы необходимо проведение кератопластики.
Общие сведения
Роговица глаза имеет пятислойную структуру и включает эпителиальный слой, боуменову оболочку, строму, десцеметову оболочку и нижний слой эндотелия. При повреждении эпителия возникает эрозия роговицы. О язве роговицы говорят в том случае, если разрушение тканей роговицы распространяется глубже боуменовой оболочки. Язвенные поражения роговицы относятся в клинической офтальмологии к числу тяжелых поражений глаза, которые трудно поддаются лечению и часто приводят к значительным нарушениям зрительной функции, вплоть до слепоты.
Исходом язвы роговицы во всех случаях служит формирование рубца роговицы (бельма). Язвенный дефект может локализоваться в любой части роговицы, однако наиболее тяжело протекает поражение центральной зоны: оно сложнее поддается лечению, а рубцевание этой области всегда сопровождается потерей зрения.

Язва роговицы
Причины
Для развития язвы роговицы необходимо сочетание ряда условий: повреждение роговичного эпителия, снижение местной резистентности, колонизация дефекта инфекционными агентами. Язвы роговицы могут иметь инфекционную и неинфекционную этиологию:
- Инфекционные факторы представлены герпесвирусным, бактериальным, грибковым, паразитарным поражением роговицы. С поверхности язвы роговицы в большинстве случаев выделяются стафилококки, диплококки, стрептококки, пневмококки, синегнойная палочка, вирус простого герпеса и ветряной оспы, микобактерии туберкулеза, акантамебы, грибки, хламидии.
- Неинфекционные факторы могут включать аутоиммунный генез, синдром сухого глаза, первичную или вторичную дистрофию роговицы.
Факторы риска
К экзогенным факторам, способствующим развитию язвы роговицы, относятся:
- длительное ношение контактных линз (в т. ч. использование загрязненных растворов и контейнеров для их хранения);
- нерациональная топическая фармакотерапия кортикостероидами, анестетиками, антибиотиками;
- использование загрязненных глазных препаратов и инструментов при проведении лечебных офтальмологических процедур.
- ожоги глаз,
- попадание в глаза инородных тел, фотоофтальмии, механические повреждения глаз,
- ранее проводимые хирургические вмешательства на роговице и др.
Благоприятным фоном для развития язвы роговицы могут являться различные нарушения вспомогательного аппарата глаза: конъюнктивиты, трахома, блефариты, каналикулит и дакриоцистит, трихиаз, выворот или заворот век, поражения глазодвигательного и тройничного черепно-мозговых нервов. Опасность язвы роговицы существует при любых формах кератита (аллергическом, бактериальном, вирусном, мейбомиевом, нейрогенном, нитчатом, хламидийном и др.), а также невоспалительных поражениях роговицы (буллезной кератопатии).
Кроме местных факторов, в патогенезе язвы роговицы важная роль принадлежит общим заболеваниям и нарушениям: сахарному диабету, атопическому дерматиту, аутоиммунным заболеваниям (синдрому Шегрена, ревматоидному артриту, узелковому полиартриту и др.), истощению и авитаминозу, иммуносупрессии.
Классификация
По течению и глубине поражения язвы роговицы классифицируются на острые и хронические, глубокие и поверхностные, непрободные и прободные. По расположению язвенного дефекта различают периферическую (краевую), парацентральную и центральную язву роговицы. В зависимости от тенденции к распространению язвенного дефекта в ширину или в глубину выделяют:
- Ползучую язву роговицы. Распространяется в сторону одного из своих краев, тогда как с другого края дефект эпителизируется; при этом происходит углубление язвы с вовлечением глубоких слоев роговицы и радужки, формированием гипопиона. Обычно развивается на фоне инфицирования микротравм роговицы пневмококком, диплобациллой, синегнойной палочкой.
- Разъедающую язву роговицы. Этиология неизвестна; патология характеризуется образованием нескольких периферических язв, которые затем сливаются в единый полулунный дефект с последующим рубцеванием.
В числе основных, наиболее часто встречающихся клинических форм выделяют язвы роговицы:
- инфекционные (герпесвирусную, бактериальную, грибковую, паразитарную, краевую инфекционно-аллергическую, трахоматозную)
- неинфекционные, ассоциированные с весенним конъюнктивитом, системными иммунными заболеваниями, синдромом сухого глаза, первичной дистрофией роговицы, рецидивирующей эрозией роговицы.
Симптомы язвы роговицы
Язва роговицы, как правило, имеет одностороннюю локализацию. Наиболее ранним признаком, сигнализирующим об опасности развития язвы роговицы, является боль в глазу, которая возникает еще на стадии эрозии и усиливается по мере прогрессирования изъязвления. Одновременно развивается выраженный роговичный синдром, сопровождающийся обильным слезотечением, фотофобией, отеком век и блефароспазмом, смешанной инъекцией сосудов глаза.
При расположении язвы роговицы в центральной зоне отмечается значительное снижение зрения, обусловленное помутнением роговицы и последующим рубцеванием дефекта. Рубец на роговице, как исход язвенного процесса, может быть выражен в различной степени – от нежного рубчика до грубого бельма.
Клиника ползучей язвы роговицы характеризуется сильными болями режущего характера, слезотечением, гноетечением из глаза, блефароспазмом, хемозом, смешанной инъекцией глазного яблока. На роговице определяется инфильтрат желтовато-серого цвета, который, распадаясь, образует кратерообразную язву с регрессирующим и прогрессирующим краями. За счет прогрессирующего края язва быстро «расползается» по роговице в ширину и вглубь. При вовлечении внутриглазных структур возможно присоединение ирита, иридоциклита, панувеита, эндофтальмита, панофтальмита.
При туберкулезной язве роговицы в организме всегда имеется первичный очаг туберкулезной инфекции (легочный туберкулез, генитальный туберкулез, туберкулез почек). В этом случае на роговице обнаруживаются инфильтраты с фликтенозными ободками, которые в дальнейшем прогрессируют в округлые язвы. Течение туберкулезной язвы роговицы длительное, рецидивирующее, сопровождающееся образованием грубых роговичных рубцов.
Герпетические язвы образуются на месте древовидных инфильтратов роговицы и имеют неправильную, разветвленную форму. Изъязвление роговицы, обусловленное недостаточностью витамина А (кератомаляция), развивается на фоне молочно-белого помутнения роговицы и не сопровождается болевыми ощущениями. Характерно образование сухих ксеротических бляшек на конъюнктиве. При гиповитаминозе В2 развиваются дистрофия эпителия, неоваскуляризация роговицы, язвенные дефекты.
Осложнения
При своевременно предпринятых лечебных мерах удается добиться регресса язвы роговицы: очищения ее поверхности, организации краев, заполнения дефекта фибринозной тканью с последующим образованием рубцового помутнения – бельма.
Стремительное прогрессирование язвы роговицы может приводить к углублению дефекта, формированию десцеметоцеле (грыжеподобного выпячивания десцеметовой мембраны), перфорации роговицы с ущемлением радужной оболочки в образовавшемся отверстии. Рубцевание прободной язвы роговицы сопровождается образованием передних синехий и гониосинехий, которые препятствуют оттоку ВГЖ. Со временем это может привести к развитию вторичной глаукомы и атрофии зрительного нерва.
В том случае, если перфорационное отверстие в роговице не тампонируется радужкой, гнойная инфекция беспрепятственно проникает в стекловидное тело, приводя к возникновению эндофтальмита или панофтальмита. В самых неблагоприятных случаях возможно развитие флегмоны глазницы, тромбоза пещеристой пазухи, абсцесса мозга, менингита, сепсиса.
Диагностика
Для обнаружения язвы роговицы прибегают к инструментальной диагностике, проведению специальных офтальмологических проб и лабораторных анализов. Основные методы:
- Осмотр глаза. Первичный осмотр выполняется с помощью щелевой лампы (биомикроскопии). Реакцию глубоких структур глаза и их вовлеченность в воспалительный процесс оценивают с помощью диафаноскопии, гониоскопии, офтальмоскопии, УЗИ глаза.
- Исследование функции слезного аппарата. При проведении флюоресцеиновой инстилляционной признаком наличия язвы роговицы служит окрашивание дефекта ярко-зеленым цветом. В этом случае осмотр позволяет выявить даже незначительные язвы роговицы, оценить количество, обширность и глубину повреждений роговицы.При необходимости производится цветная слезно-носовая проба, проба Норна, тест Ширмера.
- Лабораторные исследования. Для идентификации этиологических факторов, вызвавших язву роговицы, необходимо цитологическое и бактериологическое исследование мазка с конъюнктивы, определение иммуноглобулинов в сыворотке крови и слезной жидкости, микроскопия соскоба с поверхности и краев язвы роговицы.
Лечение язвы роговицы
При язве роговицы необходимо оказание специализированной стационарной помощи под контролем офтальмолога. Лечение включает топическую терапию, системную лекарственную терапию, физиопроцедуры, при необходимости – хирургические методы.
- Офтальмологические манипуляции. С целью недопущения углубления и расширения язвы роговицы производится туширование дефекта спиртовым раствором бриллиантовой зелени или йодной настойкой, диатермо- или лазеркоагуляция язвенной поверхности. При язве роговицы, обусловленной дакриоциститом, необходимо срочное промывание слезно-носового канала или выполнение экстренной дакриоцисториностомии для устранения гнойного очага в непосредственной близости к роговице.
- Медикаментозная терапия. В зависимости от этиологии язвы роговицы назначается специфическая (антибактериальная, противовирусная, антипаразитарная, противогрибковая) терапия. Патогенетическая терапия язвы роговицы включает назначение мидриатиков, метаболических, противовоспалительных, антиаллергических, иммуномодулирующих, гипотензивных препаратов. Лекарственные препараты вводят местно – в виде инстилляций, мазевых аппликаций, субконъюнктивальных, парабульбарных инъекций, а также системно – внутримышечно и внутривенно.
- Физиотерапия. По мере очищения язвы роговицы для стимуляции репаративных процессов и предотвращения формирования грубого рубца назначается рассасывающая физиотерапия: магнитотерапия, электрофорез, ультрафонофорез.
- Хирургическое лечение. При угрозе прободения язвы роговицы показано проведение сквозной или послойной кератопластики. После заживления язвы может потребоваться эксимерлазерное удаление поверхностных рубцов роговицы.
Прогноз и профилактика
Так как в исходе язвы роговицы всегда образуется стойкое помутнение (бельмо), перспектива для зрительной функции неблагоприятна. При отсутствии осложнений, после стихания воспаления, может потребоваться проведение оптической кератопластики с целью восстановления зрения. При панофтальмите и флегмоне глазнице высока опасность потери органа зрения. Грибковые, герпетические и другие язвы роговицы трудно поддаются излечению и имеют рецидивирующее течение.
В целях профилактики язвы роговицы необходимо избегать микротравм глаза, соблюдать необходимые правила при использовании и хранении контактных линз, проводить превентивную антибактериальную терапию при угрозе инфицирования роговицы, проводить лечение общих и глазных заболеваний на ранних стадиях.
Источник
Оглавление
Ключевые слова
- трофическая язва роговицы
- роговичная слепота
- синдром сухого глаза
Список сокращений
МКБ 10 – международная классификация болезней 10-го пересмотра
АВК – аденовирусный конъюнктивит
1. Краткая информация
1.1 Определение
Язва роговицы относится к разряду тяжелых глазных
заболеваний, трудно поддающихся лечению и почти всегда заканчивающихся
нарушением зрения, вплоть до слепоты.
Изъязвление может захватывать любую часть роговицы, но поражение
центральной зоны протекает тяжелее, труднее лечится, а рубцевание в этой
области всегда приводит к потере
зрения.
«Чистые» трофические язвы роговицы встречаются достаточно часто.
Возвращаясь к данным мониторинга эпидемиологической ситуации по проблеме
роговичной слепоты в 51 регионе РФ, по нозологии рубцы и помутнения
роговицы составляют 21%, 6% на первичные и вторичные дистрофии
роговицы. По аналитическим данным Отдела инфекционных и аллергических
заболеваний глаз МНИИ ГБ им. Гельмгольца за период с 2000 по 2012 год
язвенные процессы развивались на фоне дистрофических изменений тканей
переднего отдела глаза, таких как синдром сухого глаза и первичная или
вторичная дистрофия роговицы у 19% пациентов.
1.2 Этиология и патогенез
Развитие трофической язвы роговицы – полиэтиологический процесс,
включающий в себя нарушение слезопродукции, формирование нестабильной
слезной пленки, снижение ее защитных и питательных функций, нарушение
иннервации и репаративной функции тканей роговицы.
Факторы риска, способствующие развитию трофических язв роговицы.
Экзогенные факторы:
– Контактные линзы, особенно при длительном ношении и развитии вторичного «сухого глаза»;
– Травма роговицы, в том числе инородными телами, химическим, термическим и лучевым факторами;
– Ранее выполненные хирургические вмешательства на роговице;
– Перенесенные воспалительные заболевания переднего отдела глаза – АВК, герпетический кератит и другие;
– Недостаток слезной жидкости, синдром сухого глаза.
Роговичные нарушения:
– Понижение чувствительности роговицы;
– Первичные и вторичные дистрофии роговицы;
– Рецидивирующие эрозии и микроэрозии.
Заболевания и аномалии функционирования век:
– Врожденное и приобретенное не смыкание век;
– Пластические операции на веках;
– Синдром «ленивого века»;
– Хронические блефариты;
– Рубцовые изменения век;
– Хронический дакриоаденит.
Общие заболевания:
– Поражение нервов III, V, VIII;
– Состояния после ОНМК, черепно-мозговых травм;
– Сахарный диабет;
– Нарушение питания, заболевания, приводящие к истощению;
– Заболевания иммунного генеза, в том числе болезни иммунодефицита;
– Атопический дерматит и другие кожные заболевания;
– Витаминная недостаточность (A, B12 и другие);
– Общая и лучевая терапия при опухолях, трансплантации органов, системных иммунных заболеваниях.
1.3 Эпидемиология
В России профилактика и снижение слепоты и, следовательно,
инвалидности по зрению, является одной из социально-значимых проблем, в
решении которой большую роль играет деятельность Целевых программ
Российского национального комитета по предупреждению слепоты. Мониторинг
эпидемиологической ситуации по проблеме роговичной слепоты в регионах
России с последующей аналитической обработкой данных, полученных от
главных офтальмологов из 51 региона РФ, показал следующие результаты: роговичная слепота составляет 5,9%
всех слепых и слабовидящих России. По нозологии рубцы и помутнения
роговицы составляют 21%, 9% приходится на язву роговицы и 6% на
первичные и вторичные дистрофии роговицы.
1.4 Международная классификация болезней десятого пересмотра (МКБ-10)
H16.0 – Язва роговицы
1.5 Классификация трофических язв роговицы
Основываясь на клинических данных, язвы роговицы разделяют по тяжести
течения на легкую, среднюю и тяжелую степени. При оценке степени
тяжести роговичных проявлений учитывают глубину, площадь и степень
выраженности инфильтрации роговицы, а также глубину и площадь
изъязвления. Кроме того, оценивают степень тяжести увеальных явлений,
учитывая наличие преципитатов на эндотелии, состояние влаги передней
камеры и наличие фибрина.
К легкой степени тяжести относятся инфильтраты до 3
мм в диаметре, площадью изъязвления до 1/4 площади роговицы и глубиной
изъязвления не более 1/3 толщины стромы роговицы. К средней
степень тяжести относят инфильтраты от 3 до 5 мм в диаметре, с
изъязвлением от 1/4 до 1/2 площади роговицы и глубиной не более 2/3
толщины стромы роговицы. К тяжелой степени относят
инфильтраты более 5 мм в диаметре, с изъязвлением более 1/2 площади
роговицы, глубиной более 2/3 толщины стромы роговицы.
Увеальные явления также разделяют по степени тяжести на легкую – при
наличии небольшой опалесценции влаги передней камеры или единичных
преципитатов, среднюю – при наличии мутной влаги передней камеры или
большом количестве преципитатов, и тяжелую – при наличии фибрина в
передней камере.
Трофические язвы роговицы можно разделить на «чистые» и осложненные
бактериальной флорой. Осложненные язвы роговицы приобретают статус
бактериальных и их алгоритм терапии соответствует Федеральным
рекомендациям по терапии бактериальных язв роговицы.
1.6 Клиническая картина
При развитии трофической язвы роговицы обращает на себя внимание
относительно спокойное состояние конъюнктивы, умеренное ее раздражение,
отек бульбарной конъюнктивы от легкого до выраженного, возможна
перикорнеальная инъекция легкой степени. Язвенный дефект обычно имеет
четкие границы, нередко с ксеротическими изменениями по краям, язвенная
поверхность чистая, перифокально слабо выраженный отек и инфильтрация
стромы. Могут появляться зоны истончения стромы.
При переходе воспалительного
процесса на глубжележащие оболочки глаза – радужку, цилиарное тело –
развивается кератоирит, кератоиридоциклит, кератоувеит; это
сопровождается отложением преципитатов на задней поверхности роговицы,
появлением фибрина во влаге передней камеры. В случае перфорации
трофической язвы роговицы могут возникнуть тяжелые осложнения: гнойный
эндофтальмит, вторичная глаукома, субатрофия глазного яблока,
симпатическая офтальмия.
1.7 Организация оказания медицинской помощи
Нозологическая форма: пациенты с трофической язвой роговицы;
Возрастная категория: взрослые, дети;
Стадия заболевания: любая;
Фаза: острое заболевание глаза;
Осложнения: без осложнений;
Вид оказания медицинской помощи: специализированная, в том числе высокотехнологичная;
Формы оказания медицинской помощи: скорая медицинская помощь в экстренной и неотложной форме;
Условия оказания медицинской помощи: стационар.
2. Диагностика
2.1 Жалобы и анамнез
- Рекомендовано выявление характерных жалоб [1,2]:
- светобоязнь;
- слезотечение;
- блефароспазм;
- снижение зрения;
- покраснения.
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 3)
Анамнез:
- Рекомендовано обратить внимание на [1,3]:
- длительность заболевания, выраженность тяжести симптомов;
- жалобы: боль, светобоязнь, слезотечение, отделяемое, снижение остроты зрения;
- факторы риска;
- другие заболевания (общие и системные).
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 4)
2.2 Физикальное обследование
При развитии трофической язвы роговицы обращает на себя внимание
относительно спокойное состояние конъюнктивы, умеренное ее раздражение,
отек бульбарной конъюнктивы от легкого до выраженного, возможна
перикорнеальная инъекция легкой степени. Язвенный дефект обычно имеет
четкие границы, нередко с ксеротическими изменениями по краям, язвенная
поверхность чистая, перифокально слабо выраженный отек и инфильтрация
стромы. Могут появляться зоны истончения стромы.
При переходе воспалительного
процесса на глубжележащие оболочки глаза – радужку, цилиарное тело –
развивается кератоирит, кератоиридоциклит, кератоувеит; это
сопровождается отложением преципитатов на задней поверхности роговицы,
появлением фибрина во влаге передней камеры. В случае перфорации
трофической язвы роговицы могут возникнуть тяжелые осложнения: гнойный
эндофтальмит, вторичная глаукома, субатрофия глазного яблока,
симпатическая офтальмия [1, 3, 4].
2.3 Лабораторная диагностика
- Рекомендуется для проведения дифференциальной диагностики [1, 2]:
- Мазок с конъюнктивы, окраска — метиленовой синькой и по Граму;
- Посев с конъюнктивы на питательные среды: мясопептонный бульон, кровяной и шоколадный агар;
- Соскоб платиновой петлей с язвенной поверхности и краев язвы.
Микроскопия материала соскоба, нанесенного на предметное стекло,
или посев материала на элективные питательные среды наиболее
результативны в дифференциальной диагностике с грибами и амебами; - Мазок-отпечаток с язвы роговицы берется при глубоких язвах роговой
оболочки. При этом на препарате не нарушается расположение
микроорганизмов относительно патологического фокуса воспаления.
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 4)
2.4 Инструментальная диагностика
- Биомикроскопия рекомендуется всем пациентам [1].
Уровень убедительности рекомендаций С (уровень достоверности доказательств –4)
Комментарии: характерными признаками
являются: (1) симптомы раздражения глаза (слезотечение, светобоязнь,
блефароспазм), (2) наличие перикорнеальной гиперемии или смешанной,
сочетающейся с покраснением конъюнктивы, (3) помутнение роговицы,
сопровождающееся нарушением зеркальности, блеска роговицы. В пожилом
возрасте герпетическая язва может протекать бессимптомно, покраснение
глаза невелико, или может отсутствовать, боль незначительная. В
детском возрасте, напротив, герпетическое поражение роговицы
сопровождается резкой болью, выраженным раздражением глаза,
светобоязнью.
- Флюоресцеиновая проба (инстилляция одной капли 0,5% раствора флюоресцеина в конъюнктивальный мешок) рекомендуется всем пациентам) [1].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 4)
Комментарии: воспалительные инфильтраты
могут иметь различную форму, величину и глубину поражения роговицы.
Принципиально важное диагностическое значение имеет флюоресцеиновая
проба с последующим осмотром роговицы с помощью щелевой лампы,
выявляющей нарушения, дефекты эпителиального покрытия роговицы и участки
повреждения стромы (язва роговицы).
- Метод передней оптической когерентной томографии (ОКТ) рекомендуется всем пациентам [1].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 4)
Комментарии: позволяет визуализировать
размеры и глубину изъязвления роговицы, интенсивность и размеры
инфильтрации стромы, отек роговицы, развитие буллезных образований.
Метод важен при мониторинге состояния роговицы в динамике лечения.
3. Лечение
3.1 Консервативное лечение
- Рекомендована патогенетическая и симптоматическая терапия трофических язвенных поражений [1, 2, 3, 4].
Алгоритм терапии трофических язв роговицы
- Антисептические средства в инстилляциях 2-3 раза в день, Антибактериальные средства при наличии патогенной микрофлоры или признаках воспаления курсами в инстилляциях 4-5 раз в день;
- Противовоспалительные препараты кортикостероиды в виде п/б инъекций (0,1-0,3 мл), под контролем состояния роговицы;
- Репаративные и слезозаместительные препараты в инстилляциях 2-6 раз в день; в том числе гелевые и/или мазевые препараты кратностью инстилляций 1-4 раза в день;
- Мидриатики в инстилляциях 1-2 раза в день;
- Иммунотропные препараты в инстилляциях 2 раза в день.
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 4)
3.2 Хирургическое лечение
- Рекомендовано хирургическое лечение при [1, 2, 3, 4]:
- глубокая незаживающая язва с повреждением 2/3 глубины стромы
роговицы и/или десцеметоцеле, перфорация язвы роговицы, набухающая
катаракта; - неэффективность других методов лечения;
- невозможность осуществления других методов лечения (в том числе
несоблюдение врачебных рекомендаций, выраженные побочные эффекты) или
недоступность соответствующей медикаментозной терапии.
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 4)
4. Реабилитация
После выздоровления реабилитация не требуется. В некоторых случаях проводится рассасывающая терапия.
5. Профилактика и диспансерное наблюдение
Специфической профилактики трофических язв роговицы не существует.
Диспансерное наблюдение не требуется.
Критерии оценки качества медицинской помощи
Нозологическая форма: пациенты с трофической язвой роговицы
Код по МКБ-10: Н 16,0
Возрастная категория: взрослые, дети
Стадия заболевания: любая
Фаза: острое заболевание глаза
Осложнения: без осложнений
Вид оказания медицинской помощи: специализированная, в том числе высокотехнологичная
Формы оказания медицинской помощи: скорая медицинская помощь в экстренной и неотложной форме
Условия оказания медицинской помощи: стационар
№ | Критерии качества | Уровень достоверности доказательств | Уровень убедительности рекомендаций |
1 | Выполнена визометрия с определением коррекции остроты зрения | 4 | С |
2 | Выполнена биомикроскопия глаза | 4 | С |
3 | Выполнено окрашивание роговицы раствором флюоресцеина | 4 | С |
4 | Выполнено лечение основное: репаративными лекарственными препаратами Выполнено лечение дополнительное: противовоспалительнымиими | 4 | С |
5 | Выполнено хирургическое вмешательство (при наличии глубокой | 4 | С |
6 | Достигнута эпителизация поверхности роговицы | 4 | С |
Список литературы
- Майчук Ю.Ф. Оптимизация терапии болезней глазной поверхности. – М.. 2010 – 113 с.
- Майчук Ю.Ф., Орловская Л.Е. Лекарственные препараты тауфона и методы
их применения при заболеваниях роговицы. Методические рекомендации МЗ
РСФСР. 1991.13 с. - Майчук Ю.Ф., Орловская Л.Е. Стромальная дистрофия роговицы:
клинические формы и лечение. Офтальм. журнал. 1993. № 4 – С. 224–234 с. - Вonini S, Rama P, Olzi D, Lambiase A. Neurotrophic keratitis. Eye (Lond) 2003; 17: 989–995 с.
Приложение А1. Состав рабочей группы
- Яни Е.В., к.м.н. – руководитель группы, Ассоциация врачей-офтальмологов;
- Позднякова В.В., к.м.н., Ассоциация врачей-офтальмологов;
- Арестова Н.Н. д.м.н., Ассоциация врачей-офтальмологов;
- Бржеский В.В., д.м.н., Ассоциация врачей-офтальмологов;
- Вахова Е.С., к.м.н., Ассоциация врачей-оф?
