Хромосомные маркеры при синдрома дауна

Каждая беременная женщина должна проходить обследования. Это помогает уберечь здоровье матери и предотвратить развитие отклонений у ребенка. Однако существуют такие заболевания, которые невозможно предугадать и впоследствии вылечить. Речь пойдет о наследственных патологиях плода, которые помогут выявить маркеры хромосомной патологии.

Маркеры хромосомной патологии плода
Маркерами называют признаки различных наследственных заболеваний, которые можно выявить посредством анализов и тестов. Во время исследований врач должен оценить процесс развития разных частей тела плода, а также его внутренних органов. Пренатальный скрининг при беременности дает возможность выявить биохимические маркеры маркеры хромосомной патологии и ультразвуковые (эхографические). Скрининг включает анализ крови и УЗИ с замерами разных величин плода.
Обычно скрининг не проводят, хватает простого ультразвукового сканирования. Развернутое обследование возможно по желанию пациентки или при подозрении на хромосомные патологии плода.
В группе риска такие категории беременных:
- в чьем роду были наследственные заболевания;
- замерзшая беременность, выкидыш, мертворождение в анамнезе;
- возраст матери больше 35 лет, возраст отца больше 40;
- прием лекарств, которые могут навредить ребенку;
- инфекции или воспаления в первом триместре.
Скрининг проводят в I, II и III триместрах.
Хромосомные патологии
Понятия хромосомных и наследственных заболеваний, по сути, синонимы. Они обусловлены изменениями структуры разных генов или их количества. В генетике сотни хромосомных патологий, которые вызывают различные мутации и отклонения, но мало знаний об их причинах.
Совокупность хромосом, которые содержат гены, называют геномом. У здорового человека есть 23 пары хромосом, которые несут наследственную информацию: 22 пары аутосомных хромосом (парные неполовые) и пара половых хромосом.
Частой причиной развития хромосомных патологий являются мутации в половых клетках родителей. Если у матери и отца в роду имелись наследственные отклонения, стоит изучить вопрос о хромосомных патологиях и пройти расширенное обследование. Такая строгость мер обусловлена тем, что заболевания, вызываемые мутациями в хромосомах, зачастую развиваются в процессе роста плода в чреве матери.
Диагностика направлена на благо родителей и малыша. От степени повреждения генома будет зависеть комфорт его жизни и жизни родителей. Часто детям с хромосомными аномалиями сложно жить: возникают проблемы не только с контролем тела и поддержанием жизни (дыхание, питание и прочее), но также имеются трудности в восприятии и преобразовании информации.
При обнаружении маркеров сложных хромосомных аномалий медицина может предложить родителям только прерывание беременности. Как бы жестоко это ни было, но такая мера позволяет избежать страданий ребенка и его родителей. Однако не стоит оценивать ситуацию по первым результатам. Нередко врачи, изучающие эту сложную область, ошибаются.
Также стоит помнить, что все нормы усреднены. Приближение к максимально допустимым значениям одного показателя не может быть свидетельством патологии.

Причины мутаций хромосом
Побеспокоиться о здоровье своих детей нужно еще до зачатия, так как патологии хромосом начинаются в момент образования зиготы (слияние сперматозоида с яйцеклеткой). Проконтролировать этот процесс не представляется возможным, так как его специфика плохо изучена.
Для предотвращения наследственных заболеваний врачи настоятельно рекомендуют не пренебрегать этапом подготовки к беременности. Пара должна выявить текущее состояние своего здоровья, вместе с врачом проанализировать анамнез и всех ближайших родственников, оценить свои условия проживания. При плохих результатах врач обязательно расскажет о рисках. В таких случаях паре предлагают искусственное оплодотворение спермой донора (если существует риск передачи болезни по отцовской линии) или суррогатное материнства (при наследственных болезнях по женской линии или от рода матери).
Последние исследования подтверждают связь между генными мутациями и следующими факторами:
- родители старше 35 лет;
- факт патологий в роду;
- неблагоприятные рабочие условия или условия проживания.
Эти факторы повышают риск возникновения хромосомной аномалии. Если пара подтверждает все из них, врачи не рекомендуют зачатие. Когда беременность уже наступила, медицина способна только выяснить степень поражения, определить шансы на выживание и уровень жизни ребенка.
Какие бывают маркеры
Стоит помнить, что все существующие маркеры хромосомных патологий считаются условными. Наука еще не изучила возникновение и развитие отклонений в достаточной мере.
Основные маркеры
- боли тянущего характера внизу живота, которые могут указывать на выкидыш;
- отсутствие активности плода;
- гипоксия (нехватка кислорода);
- маловодие и многоводие;
- деформации лица;
- размеры носовых костей;
- увеличение шейной складки (маркер называют толщиной воротничкового пространства или сокращенно ТВП);
- замедление роста трубчатых костей;
- размер верхнечелюстной кости;
- размер мочевого пузыря;
- увеличение почечных лоханок;
- гидронефроз (расширение лоханок и чашечек почек, связанное с нарушениями в процессе оттока мочи);
- кисты в пуповине или мозге;
- отечность шеи и спины;
- ускоренное старение плаценты;
- гипоплазия (недоразвитость) плаценты;
- состояние кишечника (гиперэхогенность, при которой орган выглядит слишком ярким на УЗИ).

Маркеры крови
- пониженный уровень РАРР-А (протеин-А плазмы);
- пониженный уровень АФП (белок в организме плода);
- повышенный уровень ХГЧ (гормон, вырабатываемый плацентой).
Также беспокойство врача могут вызвать плохие результаты допплерометрии и кардиотокографии. При обнаружении одного или двух маркеров не стоит паниковать. Наличие отклонений может быть связано с индивидуальными особенностями организма ребенка и не свидетельствовать о развитии серьезной патологии.
Выявление маркеров хромосомных патологий
Наиболее информативным считается первый скрининг или двойной тест. Его проводят на 12 неделе беременности. Это исследование включает УЗИ и анализ крови, которые при наличии покажут все маркеры, описанные выше. Хотя даже эти тесты не могут полностью подтвердить или опровергнуть хромосомную патологию плода.
Первый скрининг нужен для подсчета рисков. Врачи выбрали УЗИ и анализ крови по той причине, что это самые безопасные методы диагностики заболеваний у беременных женщин. Благодаря современному оборудованию ультразвуковые волны не влияют на малыша.
Дополнительные исследования
Для получения более точных результатов нужны инвазивные методы диагностики. Самыми предпочтительными считаются биопсия хориона (плаценты), анализ пуповинной крови или амниотической жидкости. Эти тесты дают до 98% достоверности в постановке диагноза, но есть 2% риска выкидыша.
Таблица индекса амниотической жидкости представлена ниже.
| Неделя беременности | Возможные отклонения | Средние показатели |
| 16 | 73-201 | 121 |
| 17 | 77-211 | 127 |
| 18 | 80-220 | 133 |
| 19 | 83-225 | 137 |
| 20 | 86-230 | 141 |
| 21 | 88-233 | 143 |
| 22 | 89-235 | 145 |
| 23 | 90-237 | 146 |
| 24 | 90-238 | 147 |
| 25 | 89-235 | 147 |
| 26 | 89-242 | 147 |
| 27 | 85-245 | 147 |
| 28 | 86-249 | 146 |
| 29 | 84-254 | 145 |
| 30 | 82-258 | 145 |
| 31 | 79-263 | 144 |
| 32 | 77-269 | 144 |
| 33 | 74-274 | 143 |
| 34 | 72-278 | 142 |
| 35 | 70-279 | 140 |
| 36 | 68-279 | 138 |
| 37 | 66-275 | 135 |
| 38 | 65-269 | 132 |
| 39 | 64-255 | 127 |
| 40 | 63-240 | 123 |
Расшифровка маркеров
После первого скрининга анализируют все маркеры, которые были выявлены в ходе тестов. Их количество и степень вреда позволяют высчитать все риски.
| Количество маркеров | Риск хромосомной патологии |
| 1 | 2 % |
| 2 | 11 % |
| 3 | 32 % |
| 4 | 52 % |
| 5 | 66 % |
| 7 | 69 % |
| 8 и более | 92 % |
Первым тревожным звонком становится толщина воротникового пространства (ТВП).
| Размер воротникового пространства | Риск хромосомной патологии |
| 3 | 7 % |
| 4 | 27 % |
| 5 | 53 % |
| 6 | 49 % |
| 7 | 83 % |
| 8 | 70 % |
| 9 | 78 % |
Еще один важный маркер – длина носовых костей. Однако этот показатель изменяется с течением беременности.
| Неделя беременности | Длина носовых костей (мм) |
| 12-13 | меньше 2 |
| 14-15 | 3 |
| 16-17 | 3,6 |
| 18-19 | 5,2 |
| 20-21 | 5,7 |
| 22-23 | 6 |
| 24-25 | 6,9 |
| 26-27 | 7,5 |
| 28-29 | 8,4 |
| 30-31 | 8,7 |
| 32-33 | 8,9 |
| 34-35 | 9 |
Врач анализирует все маркеры, которые были обнаружены. Для подтверждения делают анализ крови.
Расшифровка маркеров крови
Уровень ХГЧ
Хорионический гонадотропин человека включает две субъединицы – альфа и бета. Уникальный свободный бета-ХГЧ является биохимическим маркером.
| Неделя беременности | Норма свободного бета-ХГЧ (нг/моль) |
| 10 | 25,8-181,6 |
| 11 | 17,4-130,4 |
| 12 | 13,4-128,5 |
| 13 | 14,2-114,7 |
| 14 | 8,9-79,4 |
Повышение уровня свободного бета-ХГЧ может свидетельствовать о таких явлениях:
- синдром Дауна (превышение нормы в два раза);
- многоплодие;
- сахарный диабет у беременной;
- гестоз (повышение давления, отечности, белок в моче);
- аномальное развитие плода;
- хориокарцинома (злокачественная опухоль, которая образуется из клеток плода);
- пузырный занос (развитие плода нарушается, ворсины хориона разрастаются в пузыри).
Низкий уровень свободного бета-ХГЧ иногда говорит о:
- синдроме Эдвардса, синдроме Патау;
- задержке развития;
- угрозе выкидыша;
- хронической плацентарной недостаточности.

Уровень PAPP
РАРР-А – протеин-А плазмы. Отклонения от нормы зачастую указывают на пороки развития. Считается, что после 14 недели анализ на РАРР-А более не информативен.
| Неделя беременности | РАРР (мЕд/мл) |
| 10-11 | 0,32-2,42 |
| 11-12 | 0,46-3,73 |
| 12-13 | 0,7-4,76 |
| 13-14 | 1,03-6,01 |
Понижение уровня РАРР-А может указывать на:
- многоплодие;
- низкое расположение плаценты;
- большие размеры плода или плаценты.
Понижение уровня РАРР-А характерно при:
- синдроме Дауна, синдроме Эдвардса, синдрома Патау, синдроме Корнелии де Ланге;
- выкидыше, гибели плода;
- преэклампции (тяжелая степень гестоза, когда артериальное давление повышается до критических отметок);
- фетоплацентарной недостаточности, гипотрофии плода (из-за нехватки питания снижается масса тела ребенка).
Обычно эти показатели изучают совместно. При снижении уровня РАРР-А и повышении ХГЧ есть риск возникновения синдрома Дауна, а при нехватке обоих – синдрома Патау или синдрома Эдвардса.
Уровень АФП
Альфа-фетопротеин – белок, который выделяется желточным мешком плода в начале беременности и печенью под конец. АФП также синтезируется в желтом теле яичников женщины до 5-й недели. Уровень белка разнится для отдельных периодов беременности.
Роль АФП заключается в транспортировке белков и жиров от матери ребенку, поддержании давления в сосудах плода, мешает гормонам матери повлиять на него. Также АФП играет важную роль в осуществлении иммуносупресии между матерью и ребенком (подавление выработки антител иммунитетом матери на неизвестный организм).
| Неделя беременности | Концентрация АФП (МЕ/мл) |
| 1-13 | 0,5-15 |
| 14-16 | 15-60 |
| 17-20 | 15-95 |
| 21-24 | 27-125 |
| 25-28 | 52-140 |
| 29-30 | 67-150 |
| 31-32 | 100-250 |
| 33-42 | показатель не информативен |
Уровень эстрадиола
Во втором триместре посредством анализа крови выявляют также уровни ингибина А, плацентарного лактогена и неконъюгированного эстрадиола. Подсчет результатов совершается компьютером.
| Результат | Вероятность хромосомных патологий |
| 1:100 | очень высокая |
| 1:1000 | норма, при заниженном показателе могут быть аномалии развития |
| 1:10000 | низкая |
При результате ниже 1:400 тест проводят второй раз. Если показатели выше, женщина может спокойно доносить малыша.

Расшифровка маркера по росту трубчатых костей
| Неделя беременности | Бедренная кость | Кость голени | Плечевая кость | Кости предплечья (локтевая и лучевая) |
| 11-12 | 3,4-4 | |||
| 13-14 | 7-9 | |||
| 15-16 | 13-17 | 15 | 15 | 12 |
| 17-18 | 20-23 | 17-20 | 17-20 | 15-17 |
| 19-20 | 26-29 | 23-26 | 23-26 | 20-22 |
| 21-22 | 32-26 | 29-31 | 29-31 | 24-26 |
| 23-24 | 37-40 | 34-36 | 34-36 | 29-31 |
| 25-26 | 42-45 | 37-41 | 39-41 | 33-35 |
| 27-28 | 47-49 | 43-45 | 43-45 | 37-39 |
| 29-30 | 50-52 | 47-49 | 47-49 | 40-42 |
| 31-32 | 54-56 | 50-51 | 51-52 | 44-45 |
| 33-34 | 58-60 | 53-33 | 54-55 | 46-48 |
| 35-36 | 62-64 | 56-57 | 57-58 | 49-50 |
| 37-38 | 66-68 | 59-60 | 59-60 | 51-52 |
| 39-40 | 69-70 | 61-62 | 60-61 | 53-54 |
Показатели зрелости плаценты
| Неделя беременности | Степень зрелости |
| до 30 | |
| 30-34 | 1 |
| 35-39 | 2 |
| после 39 | 3 |
Прогноз
Еще во время обследования родители должны принять тот факт, кто вылечить ребенка с хромосомными отклонениями невозможно. Если маркеры будут обнаружены, это поможет не впасть в ступор от шока.
К сожалению, на данном этапе развития медицины врачи могут предложить паре только искусственное прерывание беременности. Это не выход, но мера поможет избежать многих проблем и горестей, если имеется серьезная патология, которая несет угрозу для здоровья и жизни ребенка. Врач должен оценить шансы на выкидыш и мертворождение прежде, чем советовать родителям аборт.
Перед принятием этого решения нужно трезво оценить такие факторы:
- какие неудобства патология будет причинять ребенку после рождения;
- будет ли ему больно;
- сможет ли малыш питаться, дышать, ходить, говорить, видеть или слышать;
- будет ли ребенок понимать хотя бы простые вещи, сможет ли он адекватно воспринимать информацию;
- сможет ли ребенок ухаживать за собой самостоятельно, когда вырастет;
- сколько проживет ребенок с возможной патологией;
- готовы ли мужчина и женщина стать родителями инвалида, зарабатывать больше денег, уделять много времени ребенку и терпеть трудности.
Несмотря на все эти факторы, в последнее время статистика абортов при наличии маркеров хромосомных отклонений снизилась. Это обусловлено тем, что люди перестали бояться возможности воспитывать больного ребенка. Появились эффективные методики обучения детей с отклонениями, способы общаться с ними и понимать их мировосприятие. Показательно и то, что все больше детей с подобными синдромами растут спокойными, общительными и добрыми. Некоторые из них не только заканчивают школы, но и получают образование в университете, снимаются в кино.
Возможные заболевания
Болезни, которые вызывают мутации хромосом, можно разделить на такие группы:
- патологии, возникающие по причине нарушения количества хромосом;
- аномалии из-за неправильной структуры хромосом.
Заболеваний много, поэтому они вызывают различные патологии, которые отличаются по степени сложности. Нарушения на генном уровне могут привести к внешним уродствам, навредить системам внутренних органов (вплоть до центральной нервной системы). Степень сложности зависит от того, какая именно мутация произошла с хромосомами: изменилось количество или структура.
Если говорить о патологиях, которые вызваны увеличение количества хромосом, тут различают анеуплоидию и полиплоидию. Первое обозначает увеличение на одну-две хромосомы в паре. Второе же указывает на кратное увеличение числа хромосом. Полиплоидия проводит к летальному исходу до рождения, в то время как при анеуплодии дети рождаются и часто могут нормально существовать.

Распространенные наследственные заболевания
Маркеры хромосомной патологии помогут выявить следующие заболевания, связанные с нарушением количества хромосом:
- Синдром Дауна (сразу три хромосомы в 21-й паре). Дети отличаются задержкой развития, слабоумием. Ребенка с синдромом Дауна можно узнать по плоскому лицу, косоглазию, выпученности глаз, постоянному открытию рта, коротким конечностям.
- Синдром Патау (третья хромосома в 13-й паре). Тяжелое заболевание, которые сопровождается множественными пороками: идиотия (самая глубокая степень умственной отсталости), нарушения внутренних органов, многопалость, глухота. Дети с синдромом Патау редко живут больше года.
- Синдром Эдвардса (трисомия 18-й пары). Зачастую синдром диагностируют у детей, чья мать забеременела в пожилом возрасте. Симптомы: узкие и короткие глаза, маленькая нижняя челюсть, небольшой рот, деформация ушей. Большинство детей погибают в возрасте до трех месяцев из-за порока сердца или остановки дыхания. Некоторые доживают до года, и еще меньше детей живут дольше.
- Трисомия 9-й пары. Симптомы: высокий лоб, глубокая посадка глаз, деформация ушных раковин, широкая переносица, нёбо с расщелиной, короткая шея. Также возможны патологии опорно-двигательного аппарата, дисплазия тазобедренных суставов, деформация ребер, вывихи локтевых и коленных суставов. При трисомии 9-й пары хромосом диагностируют заболевания сердца и сосудов, почек, ЖКТ. Большинство детей погибают до четырех месяцев. Главной опасностью выступают респираторные инфекции.
- Трисомия 14-й пары. У детей наблюдается асимметрия лица, полные губы, короткий нос, высокий лоб, низко посаженные ушные раковины, небольшие мочки, короткая шея, деформация грудной клетки, маленький пенис у мальчиков. Патология опасна развитием пороков сердечно-сосудистой системы, почек, легких и кожи. Чаще всего дети умирают рано, однако есть случаи выживания до 10-13 лет.
- Полисомия Х- или Y-хромосом. Возможно снижение интеллектуальных способностей, шизофрения, психозы. Полисомия Х-хромосомы вызывает деформацию скелета и половых органов, умственную отсталость. Реже патология не приводит к физическим и психическим отклонениям, но влияет на интеллект. Для полисомии Y-хромосомы характерны такие проявления: чрезмерная агрессия, склонность к гомосексуализму, ассоциативность. Однако в большинстве случаев физические и умственные способности не нарушены.
Заболевания, связанные с аномальными структурами хромосом
- Синдром Шерешевского-Тернера (отсутствие или дефект половой хромосомы Х). Результатом нарушения в хромосоме становится неправильное развитие половых желез. Чаще болезнь возникает у девочек. Симптомы: половой инфантилизм, деформированные локтевые суставы, складки в области шеи. Пациенты с таким заболеванием нередко выживают и могут вести нормальный образ жизни, хотя роды проходят очень сложно. Беременность возможна с помощью ЭКО.
- Синдром Клайнфельтера (дефект Х-хромосомы у мальчиков). Большая часть детей с этим синдромом выживают после родов. Симптомы: бесплодие, иногда умственная отсталость, отсутствие волос на теле, половой инфантилизм.
- Синдром кошачьего крика (мутация в 5-й паре). Вызывает умственную отсталость (имбецильность). Плач ребенка становится похож на крик кошки. У больного может быть косоглазие, широкая переносица, деформированные уши, необычный разрез глаз. Нередко аномально развиваются почки, возможен крипторхизм. Срок жизни будет зависеть от тяжести осложнений.
- Синдром Вольфа-Хиршхорна (нарушения в 4-й паре). Симптомы: худоба, маленький рот, клювовидный нос, крупные уши, невыраженные мочки, расщелины губ. У больных нередко диагностируют поликистоз почек и пороки сердечно-сосудистой системы. Задержка психомоторного развития неизбежна.
- Синдром Альфи (аномалия 9-й пары). Пациент имеет короткую шею, маленький рот с увеличенной верхней губой, деформацию переносицы и сосков, короткие ногти, удлиненные пальцы. У девочек наблюдается гипоплазия половых губ, а у мальчиков гипоплазия внешних половых органов. Нередко развиваются патологии сердца и почек. Возможна имбецильность, иногда дебилизм. Больные выживают. По характеру спокойные и ласковые.
- Синдром Орбели (мутация 13-й пары). У больных детей выявляют болезни почек, кишечника, ануса. Внешние признаки таковы: широкая переносица, маленький подбородок, катаракта, деформация лица, скелетные аномалии. Пациенты резко отстают в развитии (идиотия или имбецильность). Сложные пороки приводят к смерти до года, но также есть больны старше 30-40 лет.
И это далеко не все патологии, которые могут появиться у ребенка. На сегодняшний день изучено более 300 синдромов хромосом. Наука все еще пытается выяснить причину и специфику развития хромосомных мутаций. Эти патологии составляют только 5% от общего числа выявляемых у плода в процессе его развития.
Какие гормональные препараты вы принимали для стимуляции овуляции?
Источник
Их называют солнечными детьми, они приносят родителям много светлой радости и самого большого горя. Дети с синдромом Дауна могут родиться в абсолютно любой семье. Даже если до этого рождались здоровые дети, все равно есть вероятность, что клетки при делении дадут сбой, и кариотип (набор хромосом) новорожденного будет представлен 47 хромосомами вместо положенных 46. При этом хромосомы последней 21-й пары будут абсолютно одинаковыми. Отсюда и название диагноза — трисомия 21. В настоящее время выявить синдром Дауна позволяют маркеры хромосомной патологии плода. Иначе говоря, это признаки, по которым врач может предсказать, родится ребенок здоровым или нет.
Главные виды маркеров
 Признаков синдрома Дауна довольно много. Необходимо сразу отметить, что не стоит паниковать, если вдруг врач написал о наличии одного из них. Даже если маркеров будет несколько, ребенок с большой долей вероятности сможет родиться здоровым. Итак, основные физические патологии плода можно рассмотреть на УЗИ. Главный признак — это увеличение воротникового пространства. На 10-12 неделе ширина шейной складки не должна превышать 2,5-3 мм. Однако если превышение присутствует, то ничего страшного. Даже если толщина будет составлять около 9 мм, все равно вероятность рождения ребенка с синдромом Дауна не будет 100%-ной. При незначительных превышениях вероятность патологии минимальная.
Признаков синдрома Дауна довольно много. Необходимо сразу отметить, что не стоит паниковать, если вдруг врач написал о наличии одного из них. Даже если маркеров будет несколько, ребенок с большой долей вероятности сможет родиться здоровым. Итак, основные физические патологии плода можно рассмотреть на УЗИ. Главный признак — это увеличение воротникового пространства. На 10-12 неделе ширина шейной складки не должна превышать 2,5-3 мм. Однако если превышение присутствует, то ничего страшного. Даже если толщина будет составлять около 9 мм, все равно вероятность рождения ребенка с синдромом Дауна не будет 100%-ной. При незначительных превышениях вероятность патологии минимальная.
Очень частый признак хромосомной патологии плода, которого пугаются будущие мамы, — реверсивное движение крови в пуповине. Это действительно достаточно серьезное нарушение, которое может привести к разрушению плода. Вместе с тем на малых сроках беременности реверсивный кровоток может быть выявлен ошибочно. Он может проходить не по самой артерии, а по полым венам, где он вполне может существовать без ущерба для ребенка. В то же время при подобных подозрениях стоит почаще приходить на осмотр.
Внешние маркеры патологии плода на более поздних сроках беременности могут быть следующими: наличие маленького подбородка, учащенное сердцебиение, плоская переносица, «монгольский» эпикантус. Конечно, влияют на постановку диагноза и другие аномалии, которые могут определить опытные врачи. Особая форма ручек, ножек, лица, затылка — все это может быть дополнительным признаком синдрома Дауна. При исследовании нужно обращать внимание на наличие кисты пуповины, отечность спины, длину носовых костей.
Что касается химических показателей, то врачи традиционно изучают уровень белка РАРР-А. В норме у беременных женщин концентрация белка повышается, поэтому его низкий уровень может свидетельствовать о развитии синдрома Дауна и других патологий.
УЗИ — первый этап обследования
 Ультразвуковое исследование проводится как в 10-12 недель, так и на более поздних сроках беременности. Конечно, главным образом оно направлено на выявление замершей или внематочной беременности. Но если, например, есть угроза появления ребенка с синдромом Дауна, то врач-эхоскопист заостряет внимание именно на этом.
Ультразвуковое исследование проводится как в 10-12 недель, так и на более поздних сроках беременности. Конечно, главным образом оно направлено на выявление замершей или внематочной беременности. Но если, например, есть угроза появления ребенка с синдромом Дауна, то врач-эхоскопист заостряет внимание именно на этом.
При подозрениях на трисомию УЗИ проходит по определенному плану. В первую очередь выявляется, есть ли увеличение толщины воротникового пространства. Далее анализируются носовые кости плода, присутствует ли их уменьшение. Иногда носовые кости вовсе отсутствуют, что тоже является маркером хромосомной патологии. Заключительный этап внешнего осмотра — выявление лицевого угла. Если он составляет более 88,5 градусов, то это тоже относится к признакам возможного заболевания.
Вторая часть ультразвукового исследования относится к осмотру сердечно-сосудистой системы плода. Осматривается венозный проток на предмет реверсивного движения крови, трикуспидальный клапан сердца, выявляется наличие различных аномалий. Проверяется и частота сердечных сокращений.
Ультразвуковое исследование беременных делается двумя способами. Первый является классическим — он проводится снаружи, проверяется брюшина. Второй способ — трансвагинальный. Он довольно неприятный, к тому же женщину обязывают выпить около полулитра воды перед обследованием. Трансвагинальный метод подразумевает инвазию посредством специального влагалищного датчика. Этот способ более точный, например, воротниковое пространство он измеряет почти идеально. Однако, надо понимать, что любое УЗИ может не дать полной картины. Например, из-за обвитой вокруг шеи пуповины измерить воротниковую зону абсолютно нереально. Телосложение женщины может быть таким, что плод едва можно рассмотреть. Кроме того, большую роль играет опыт врача. Он должен не только хорошо уметь проводить измерения, но и знать мельчайшие нюансы строения плода. Именно поэтому к хорошим медикам всегда запись на месяц вперед.
Первое УЗИ делают обычно на сроке от 12 до 13 недель. Оно позволяет выявить начальные маркеры угрозы синдрома Дауна. Второе УЗИ осуществляется на 20-22 неделе, третье — незадолго до родов. Обычно на них опытный врач с вероятностью до 70-80% может сказать о наличии хромосомных отклонений.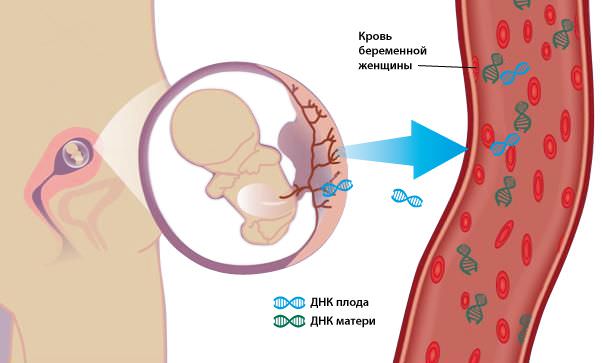
Биохимический скрининг
Как правило, врачи направляют на биохимический скрининг несколько раньше УЗИ. Делается это именно потому, что если скрининг покажет вероятность синдрома Дауна и других отклонений, то на УЗИ это можно более тщательно проверить. Стоит отметить, что в некоторых городах России такой анализ является обязательным для всех беременных женщин. Но кое-где его проходят добровольно. Поэтому лучше его сделать до УЗИ.
Биохимический скрининг подразумевает, что у женщины берут на анализ венозную кровь. Есть одно маленькое, но очень важное условие: делать эту процедуру нужно только с 11 по 13 неделю беременности. После 14 недели значимость белка РАРР-А для исследования значительно теряется, поэтому и диагностика будет очень неточной.
Итак, как все это работает? Белок PAPP-A является частью гормона под названием хорионический гонадотропин, его еще во всех документах и справках обозначают аббревиатурой ХГЧ. Этот гормон является важнейшим показателем при беременности. К 10 неделе концентрация ХГЧ достигает своего максимума. Однако чрезмерно высокий уровень этого гормона может косвенно указывать на наличие хромосомной патологии. А если уровень РАРР-А-белка при этом будет очень низким, то вероятность трисомии 21 во много раз увеличивается. Нижний уровень белка составляет 0,5 МоМ, а верхний предел концентрации ХГЧ — 2 МоМ. Поэтому, если эти показатели критически нарушены, самое время проверить плод на УЗИ.
Учитывая, что технологии постоянно развиваются, последние разработки позволили выпустить полоски для определения показателей ХГЧ и PAPA-A в моче. Но поскольку результаты этих полосок пока не очень точные, в крупных больницах продолжают брать на анализы кровь.
Помимо PAPP-A биохимический скрининг может подразумевать исследование и других гликопротеинов. Так, например, во втором триместре беременности о синдроме Дауна может сказать высокая концентрация гликопротеина SP1. Если для здорового плода она равна 1 МоМ, то для больного — 1,28 МоМ. Вместе с тем повышение SP1 может быть обусловлено и другими факторами. Точность диагностики синдрома Дауна по этому параметру составляет всего 20%.
Ингибин А — гликопротеин, один из основных маркеров хромосомной патологии. Его смотрят в первом и во втором триместре беременности. Если значения концентрации ингибина А составляют 1,44-1,85 МоМ, тоже имеется большая вероятность рождения ребенка с трисомией 21.
Проведение расчетов
 Абсолютно любое исследование маркеров не может дать точного диагноза. Можно лишь подсчитать вероятность рождения ребенка с хромосомными патологиями. Учитывая, что параметров исследуется много, правильный подсчет закономерностей и вероятностей отнимал бы у врачей очень много времени. Поэтому для расчетов используется специализированное программное обеспечение. Посредством этого ПО производится расчет индивидуального риска.
Абсолютно любое исследование маркеров не может дать точного диагноза. Можно лишь подсчитать вероятность рождения ребенка с хромосомными патологиями. Учитывая, что параметров исследуется много, правильный подсчет закономерностей и вероятностей отнимал бы у врачей очень много времени. Поэтому для расчетов используется специализированное программное обеспечение. Посредством этого ПО производится расчет индивидуального риска.
Как интерпретировать результаты обработки маркеров?
Если компьютер подсчитал, что риск рождения ребенка с патологиями ниже, чем 1:1000, можно особо не беспокоиться.
В этом случае даже нет никакого смысла идти на повторные обследования. Если риск более высокий, например, от 1:999 до 1:200, тогда лучше сделать повторный биохимический скрининг во втором триместре, а в 15-17 недель снова пройти УЗИ. Опять же при средних показателях риска шансы родить здорового ребенка все равно остаются максимальными. Если же риск составляет пропорцию 1:100 или большие показатели, например, 1:10, тогда беременности придется уделять больше внимания, пройти необходимые повторные обследования.
Если компьютер выявил высокую вероятность патологии, стоит еще раз самостоятельно просмотреть данные анализов. Их могли просто неправильно ввести в компьютер, да и сами обследования могли быть проведены с ошибками. Учитывая, что врачи работают с огромным количеством беременных, очень большую роль играет человеческий фактор. Поэтому и радоваться, что система показала маленькую вероятность наличия у плода СД, тоже особо нечего. Риск существует всегда.
Стоит помнить, что обследования, назначаемые на поздних сроках беременности, являются менее точными, чем на ранних. Если не удалось сделать скрининг в промежуток 10-14 недель, то более поздние анализы на десятки процентов снижают вероятность выявления аномалий.
Точность исследования можно повысить и при изучении гипергликозилата ХГЧ, протеина S100 и некоторых других маркеров. В обычных клиниках такими исследованиями занимаются редко, но вот в частных лабораториях и кое-где за рубежом такие услуги предоставляются. Эти маркеры дают около 60% точности в выявлении СД.
Факторы, влияющие на развитие хромосомных патологий
Конечно, биохимические и физические маркеры хромосомной патологии позволяют с высокой долей вероятности предсказать риск рождения ребенка с аномалиями. Однако женщины, которые только планируют завести ребенка, часто задумываются о предварительных факторах, которые могут повлиять на развитие подобных отклонений. Для опасения есть вполне основательный повод, ведь по статистике на 700-800 детей рождается 1 ребенок с синдромом Дауна.
В определенной степени на хромосомные мутации влияет наследственность. Например, если в роду у мужа были родственники с синдромом Дауна, риск несколько увеличивается. Хотя точно установлено, что прямой передачи болезни из поколения в поколение здесь нет. Более того, если семейная пара родила больного ребенка, она вполне может родить других здоровых детей. Риск, конечно, увеличивается, однако не является абсолютным. Наблюдается и другая интересная закономерность. Например, если один из однояйцевых близнецов болен СД, то обязательно болен и второй. А вот если близнецы дизиготные, тогда, как правило, хромосомной мутации подвержен лишь один ребенок.
Учеными выявлено также, что риск увеличивается, если в роду присутствует какая-то серьезная болезнь, передаваемая по наследству. Есть закономерность, по которой сахарный диабет, передаваемый по наследству, увеличивает риск рождения ребенка с СД.
Возраст матери тоже сильно влияет на возможное рождение ребенка с хромосомными аномалиями. Поэтому врачи рекомендуют рожать детей как можно раньше. После 42 лет риск многократно увеличивается. Однако встречают новорожденных с синдромом Дауна и у 20-летних рожениц. Возраст отца также может в определенной степени влиять на увеличение вероятности аномалий. Обычно если суммарный возраст пары превышает 70 лет, тогда во время беременности стоит пройти полное обследование на наличие маркеров.
Радиационное излучение, серьезная болезнь во время беременности, переживания могут повлиять на рождение детей с СД.
Конечно, точных факторов, влияющих на рождение детей с отклонениями, генетики установить не могут. И вряд ли женщ
