Хроническое легочное сердце это синдром

Главная –
Заболевания –
Хроническое легочное сердце
Хроническое легочное сердце — это весь комплекс нарушений гемодинамики (движения крови по сосудам), развивающийся вследствие заболеваний бронхолегочного аппарата. В итоге происходят необратимые изменения правого желудочка сердца, и развивается прогрессирующая недостаточность кровообращения (состояние, при котором сердце не может обеспечивать кровью все ткани и органы в полном объеме).
Таким образом, понятие « легочное сердце» включает в себя гипер трофию (утолщение стенок), расширение, недостаточность сократительной функции правого желудочка серд ца и легочную гипертензию (повышение артериального давления в легких).
Однако все перечисленные синдромы не возникают синхронно — они разделены во времени периодом, длительность которого может составлять многие годы.
Так, от возникновения первых проявлений легочной гипертензии до раз вития недостаточности кровообращения могут проходить десятки лет.
Симптомы хронического легочного сердца
В самом начале формирования хронического легочного сердца на первый план выступают симптомы основного заболевания легких. Постепенно появляются симптомы, связанные с увеличением правых отделов сердца (правого предсердия и правого желудочка):
- одышка, усиливающаяся при физической нагрузке, а иногда возникающая в состоянии покоя; уменьшается в положении лежа, что является ее отличительной особенностью по сравнению с одышкой при других состояниях, вызванных заболеваниями сердца;
- бледно-серый или синюшный оттенок кожи, чаще отмечается акроцианоз (синюшность кончиков ушей, носа, кистей и стоп); характерным является синий цвет губ;
- набухание шейных вен — они становятся напряженными (« налитыми») и не спадаются (не сдуваются) как на выдохе, так и вдохе;
- кашель – упорный, мучительный с отделением мокроты желто-зеленого или ржаво-кровянистого цвета;
- слабость, быстрая утомляемость, возникающая при незначительной нагрузке, сонливость, очень выражена апатия (безразличие ко всему происходящему вокруг);
- снижение артериального давления и нормальной температуры тела;
- отеки — появляются в поздней стадии хронического легочного сердца и нарастают постепенно;
- уменьшение количества выделяемой мочи;
- нарушения нервной системы (головокружение, шум в голове, апатия) — это связанно с тем, что в крови практически « нет кислорода». Это состояние приводит к нарушению газового состава крови, и организм « засоряется» недоокисленными продуктами;
- отек всего организма (анасарка) – возникает в результате скопления жидкости в грудной и брюшной полости (асцит) на фоне увеличения отеков;
- ощущение учащенного и/или неритмичного сердцебиения, « переворотов» сердца, неровной его работы обусловлено нарушениями ритма сердца (неритмичные сердцебиения) — происходит вследствие того, что сердце увеличено в размерах, не может сокращаться и перекачивать весь объем жидкости.
Формы
Выделяют 3 формы хронического легочного сердца:
- бронхолегочная (обусловлена длительно протекающими воспалительными процессами в легочной ткани и бронхах — 70-80% случаев);
- васкулярная (возникает при поражениях сосудов малого круга кровообращения, васкулитах (воспаление стенки сосуда), длительной легочной гипертензии (повышение давления в системе легочной артерии));
- торакодиафрагмальная – развивается при первичных (имеющихся до появления каких-либо других заболеваний) поражениях позвоночника и грудной клетки с ее деформацией, при синдроме Пиквика (развитие легочного сердца в сочетании с ожирением и сонливостью).
Также выделяют 2 формы по степени компенсации (возмещение потерь) сердечной недостаточности:
- компенсированное легочное сердце,
- декомпенсированное (в случае невозможности компенсации) легочное сердце.
Причины
Существует 3 группы заболеваний, приводящих к развитию хронического легочного сердца.
- Болезни, в первую очередь поражающие бронхолегочный аппарат:
- хронический бронхит (воспаление бронхов);
- бронхиальная астма (заболевание легких, сопровождающееся приступами удушья);
- легочный фиброз (уплотнение легочной ткани с потерей ее функций) вследствие хронического воспаления легких (например, при туберкулезе (инфекционное заболевание, преимущественно поражающее ткань легкого)).
- Заболевания, ведущие к нарушению вентиляции легких вследствие па тологических (ненормальных) изменений подвижности грудной клетки:
- кифосколиоз (искривление позвоночника вперед и вбок) и другие деформации грудной клетки;
- торакопластика (удаление ребер с целью уменьшения объема грудной полости);
- истощение или ожирение.
- Патологические процессы, первично (в первую очередь) поражающие легочные сосуды:
- первичная легочная гипертензия (повышение артериального давления в легких);
- васкулиты (воспаления стенок кровеносных сосудов);
- шистосомоз (заболевание, возбудителями которого являются паразитические плоские черви шистосоматиды);
- опухоли средостения (часть грудной полости, ограниченная грудиной и позвоночником), сдавливающие легочные артерии и вены.
LookMedBook напоминает: что данный материал размещен исключительно в ознакомительных целях и не заменяет консультацию врача!
Диагностика
- Анализ жалоб и анамнеза заболевания – когда (как давно) и какие симптомы появились, как они изменялись со временем, обращался ли пациент к врачу, какое обследование и лечение проходил, с какими результатами и так далее.
- Анализ семейного анамнеза — выясняется, есть ли у кого-то из близких родственников заболевания сердца, бронхолегочной системы, опухоли, какие именно, были ли в семье случаи внезапной смерти.
- Врачебный осмотр — определяются хрипы в легких, шумы в сердце, измеряется уровень артериального давления, признаки гипертрофии (увеличение массы и размеров) желудочков сердца, правожелудочковой недостаточности (недостаточность сократительной способности правого желудочка сердца). Отмечаются отеки, изменение окраски кожных покровов, хрипы в легких, изменение некоторых тонов сердца.
- Общий анализ крови — позволяет обнаружить эритроцитоз (повышение уровня эритроцитов (красных клеток крови)), повышение гемоглобина (железосодержащего белка крови), выявить осложнения заболевания.
- Общий анализ мочи — позволяет обнаружить осложнение заболевания.
- Биохимический анализ крови – важно определить уровни общего холестерина (жироподобного вещества, являющегося « строительным материалом» для клеток организма), « плохого» (способствует образованию атеросклеротических « бляшек») и « хорошего» (предотвращает образование « бляшек») холестерина, уровень триглицеридов (жиры, источник энергии клеток), сахара крови, АЛТ (аланинаминотрансфераза), АСТ (аспартатаминотрансфераза) — особых белков, которые участвуют в обмене веществ и служат показателями возможных осложнений со стороны печени.
- Анализ газов крови, показывающий снижение концентрации кислорода и повышение концентрации углекислого газа, ацидоз (повышение кислотности крови).
- Электрокардиография (ЭКГ) — метод регистрации электрической активности сердца на бумаге. Позволяет выявить признаки гипертрофии и перегрузки правого желудочка и правого предсердия.
- Эхокардиография (ЭхоКГ) – ультразвуковое исследование сердца. Позволяет подтвердить наличие гипертрофии правых отделов сердца, определить сохранность сократительной функции правого желудочка и оценить давление в легочной артерии.
- Рентгенография легких — позволяет уточнить характер поражения легких, а также выявить несколько важных рентгенологических признаков, указывающих на увеличение размеров правого желудочка и наличие легочной гипертензии.
- Катетеризация правых отделов сердца — метод прямого измерения давления в легочной артерии путем введения в нее специального катетера с датчиком – позволяет выявить повышенное давление в легочной артерии, что послужит ранним диагностическим признаком развития патологии.
- Исследование функции внешнего дыхания – позволяет исследовать процессы движения воздуха по дыхательным путям, распределения его в легких и переноса газов из воздуха в кровь и обратно:
- спирометрия (метод измерения объема лёгких при выполнении различных дыхательных маневров (спокойное дыхание, максимальные вдох и выдох));
- спирография (метод исследования функционального состояния легких, основанный на графическом отображении изменений их объема при дыхании);
- пневмотахография (регистрация объема и скорости вдыхаемого и выдыхаемого воздуха) и другие.
- Спироэргометрия — метод одновременного исследования основного обмена и внешнего дыхания с использованием спирометрии или спирографии.
- Магнитно-резонансная томография (МРТ) органов грудной клетки — метод получения диагностических изображений, основанный на использовании физического явления ядерно-магнитного резонанса, таким образом, он безопасен для организма.
- Компьютерная томография (КТ) – вид рентгеновского обследования, позволяющий получить на компьютере послойное изображение органов.
- Возможна также консультация терапевта, пульмонолога.
Лечение хронического легочного сердца
В основе лечения больных с хроническим легочным сердцем лежат мероприятия, направленные, прежде всего, на предотвращение легочной гипертензии (повышения артериального давления в легких) и правожелудочковой недостаточности (неспособности правого желудочка сердца справляться со своими функциями).
Это возможно только при активном воздействии на основной патологический (ненормальный) процесс в легких, который привел к возникновению легочного сердца.
- Ингаляция увлажненной 40% кислородо-воздушной смеси через маску или носовой катетер.
- Диета:
- обогащенная белками, легко усваиваемыми жирами и витаминами (особенно А, В, С);
- ограничение употребления поваренной соли (менее 5 г в день).
- Ограничение физической нагрузки, так как каждое физическое усилие оказывает значительное негативное влияние на работу сердца. Поэтому при обострениях бронхолегочных заболеваний и выраженной дыхательной недостаточности должны быть исключены посещения больным поликлиники; его либо госпитализируют, либо посещают на дому врач и медсестра.
- Прием препаратов для улучшение проходимости бронхов:
- бронхолитиков (препаратов, расширяющих бронхи);
- отхаркивающих средств;
- муколитиков (препаратов, разжижающих мокроту и облегчающих ее выведение из легких);
- гормональных препаратов.
- Антибиотикотерапия (как средство, направленное на устранение причины — воспалительного процесса в легких).
- Нормализация давления в легочной артерии. Прием:
- блокаторов медленных кальциевых каналов (тормозят проникновение кальция в мышечные клетки сердца и сосудов, расширяют сосуды, изменяют частоту сердечных сокращений);
- ингибиторов АПФ (ингибиторов ангиотензинпревращающего фермента; большая группа препаратов, снижающих артериальное давление сразу несколькими путями воздействия);
- нитратов (препаратов, расширяющих сосуды).
- Нормализация реологических (« текучесть») свойств крови. Прием:
- антикоагулянтов (препаратов, угнетающих активность свертывающей системы крови);
- дезагрегантов (препаратов, снижающих склеивание тромбоцитов (клеток крови, отвечающих за ее свертывание) повышенную вязкость крови).
- Диуретики (мочегонные) – используются, в основном, для снижения отеков.
- Сердечные гликозиды – используются малыми дозами у пациентов, страдающих также нарушениями ритма сердца (любой ритм сердца, отличный от нормального, — ритм здорового человека).
- Хирургическое лечение, направленное на устранение причины хронического легочного сердца (например, хирургическая коррекция деформации грудной клетки).
Осложнения и последствия
- Ухудшение качества жизни пациента.
- Сердечная недостаточность (патологическое (ненормальное) состояние, обусловленное неспособностью сердца обеспечивать адекватное кровоснабжение органов и тканей при нагрузке, а в более тяжелых случаях и в состоянии покоя).
- Нарушения ритма сердца.
- Ухудшение течения основного заболевания.
- При декомпенсации (истощении компенсаторных возможностей организма) состояния – летальный исход (смерть) в течение 2-5 лет.
Профилактика хронического легочного сердца
- Соблюдение режима труда и отдыха, сон достаточной продолжительности.
- Отказ от курения (в том числе, и пассивного).
- По возможности исключение переохлаждения и профилактика острых респираторных вирусных инфекций (простуды) так как у многих больных ведущей причиной в развитии и прогрессировании хронического легочного сердца является инфекционно-воспалительный процесс, что требует назначения антибактериальных средств в период его обострения.
- Соблюдение всех врачебных рекомендаций при лечении заболеваний.
- Авторы
- Физиология сердечно-сосудистой системы. Морман Д., Хеллер Л. — СПб: Издательство « Питер», 2000.
- Кардиология/ В.Н. Никишова, Е.Ю. Францева. — М.: Эксмо,2008.
Что делать при хроническом легочном сердце?
Источник

Под понятием «хроническое легочное сердце» объединяется ряд состояний, при которых в течение нескольких лет формируется легочная артериальная гипертензии и правожелудочковая недостаточность. Данное состояние существенно отягощает течение многих хронических бронхолегочных и кардиологических патологий и может приводить больного к инвалидизации и летальному исходу.
Причины, классификация и механизм развития
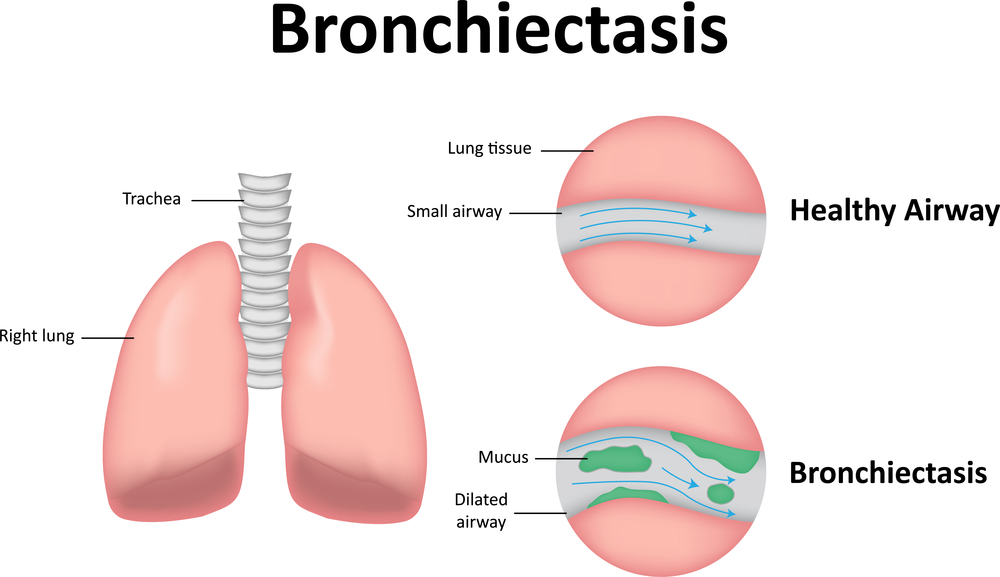 Хроническое легочное сердце формируется при длительно существующей бронхоэктатической болезни, а также некоторых других заболеваниях дыхательной системы.
Хроническое легочное сердце формируется при длительно существующей бронхоэктатической болезни, а также некоторых других заболеваниях дыхательной системы.
В зависимости от причин, вызывающих развитие легочного сердца, выделяется три формы данного патологического состояния:
- бронхолегочная;
- торакодиафрагмальная;
- васкулярная.
Кардиологи и пульмонологи выделяют три группы патологических состояний и заболеваний, которые способны приводить к развитию хронического легочного сердца:
- I группа: поражения бронхолегочного аппарата (хронический бронхит, пневмокониоз, бронхоэктатическая болезнь, легочный фиброз при туберкулезе легких, высотная гипоксемия, саркоидоз, бронхиальная астма, дерматомиозит, системная красная волчанка, муковисцидоз, альвеолярный микролитиаз, бериллиоз и др.);
- II группа: заболевания, сопровождающиеся патологическим нарушением подвижности грудной клетки (кифосколиоз, истощение, торакопластика, синдром Пиквика, ожирение, плевральный фиброз, болезнь Бехтерева, нервно-мышечные заболевания и др.);
- III группа: заболевания, приводящие к вторичным поражением сосудов легких (эмболии на фоне внелегочных тромбозов, легочная гипертензия, васкулиты, аневризмы со сдавливанием легочных сосудов, шистосомоз, легочный тромбоз, опухоли средостения, узелковый периартериит).
В течении этого патологического состояния выделяют три стадии. Перечислим их:
- доклиническая: может выявляться только после проведения инструментального диагностического исследования, проявляется признаками транзиторной артериальной гипертензии и симптомами перегрузки правого желудочка;
- компенсированная: сопровождается гипертрофией правого желудочка и постоянной легочной гипертензией, больного обычно беспокоят симптомы основного заболевания, признаков сердечной недостаточности не наблюдается;
- декомпенсированная: у больного появляются признаки правожелудочковой недостаточности.

По данным статистики ВОЗ, наиболее часто хроническое легочное сердце провоцируется такими заболеваниями:
- хронические инфекционные заболевания бронхиального дерева;
- бронхиальной астма (II-III стадии);
- пневмокониоз;
- эмфизема легких;
- поражение легочной ткани паразитами;
- тромбоэмболическая болезнь;
- деформации грудной клетки.
В 80% случаев к формированию легочного сердца приводит легочная гипертензия, вызываемая заболеваниями дыхательной системы. При торакодиафрагмальной и бронхолегочной форме данной патологии происходит заращение просвета сосудов соединительной тканью и микротромбами, сдавление легочных артерий и вен в зонах опухолевых или воспалительных процессов. Васкулярные формы легочного сердца сопровождаются нарушением кровотока, спровоцированного закупориванием легочных сосудов эмболами и воспалительным или опухолевым инфильтрированием сосудистых стенок.
Такие структурные изменения артерий и вен малого круга кровообращения приводят к существенной перегрузке правого отдела сердца и сопровождаются увеличением размеров мышечной оболочки сосудов и миокарда правого желудочка. В стадии декомпенсации у больного начинают появляться дистрофические и некротические процессы в миокарде.
Симптомы
 Одним из первых симптомов ХЛС является одышка при физической нагрузке, а также в положении лежа.
Одним из первых симптомов ХЛС является одышка при физической нагрузке, а также в положении лежа.
В стадии компенсации хроническое легочное сердце сопровождается выраженными симптомами основного заболевания и первыми признаками гиперфункции и гипертрофии правых отделов сердца.
В стадии декомпенсации легочного сердца у больных появляются такие жалобы:
- одышка, усиливающаяся при физической нагрузке, вдыхании холодного воздуха и попытках лечь;
- цианоз;
- боли в области сердца, которые возникают на фоне физической нагрузки и не купируются приемом Нитроглицерина;
- резкое снижение толерантности к физическим нагрузкам;
- тяжесть в ногах;
- отеки на ногах, усиливающиеся к вечеру;
- набухание шейных вен.
При прогрессировании хронического легочного сердца у больного развивается стадия декомпенсации, и появляются абдоминальные расстройства:
- сильные боли в области желудка и в правом подреберье;
- метеоризм;
- тошнота;
- рвота;
- формирование асцита;
- уменьшение количества мочи.
При выслушивании, перкуссии и пальпации сердца определяется:
- глухость тонов;
- гипертрофия правого желудочка;
- дилатация правого желудочка;
- выраженная пульсация слева от грудины и в эпигастральной области;
- акцент II тона в области легочной артерии;
- диастолический шум после II тона;
- патологический III тон;
- правожелудочковый IV тон.
При тяжелой дыхательной недостаточности у больного могут появляться различные церебральные расстройства, которые могут проявляться повышенной нервной возбудимостью (психоэмоциональное возбуждение вплоть до агрессивности или психоза) или подавленностью, нарушениями сна, вялостью, головокружениями и интенсивными головными болями. В некоторых случаях данные нарушения могут завершаться эпизодами судорог и обмороками.
Тяжелые формы декомпенсированного легочного сердца могут протекать по коллаптоидному варианту:
- тахикардия;
- головокружение;
- резкое снижение артериального давления;
- холодный пот.
Диагностика

Больные с подозрением на хроническое легочное сердце должны получить консультацию у пульмонолога и кардиолога и пройти такие виды лабораторной и инструментальной диагностики:
- клинический анализ крови;
- ЭКГ;
- рентгенография;
- ЭХО-кардиография;
- легочная ангиография;
- катетеризация правых отделов сердца;
- спирография;
- спирометрия;
- тесты на диффузную способность легких;
- пневмотахиграфия и др.
Лечение
Основные цели при лечении больных с хроническим легочным сердцем направлены на устранение правожелудочковой недостаточности и легочной гипертензии. Также оказывается активное воздействие на основное заболевание бронхолегочной системы, которое повлекло за собой развитие данной патологии.
Для коррекции легочной артериальной гипоксемии применяются:
- бронхолитические средства (Беротек, Вентолин, Серевент, Теопек);
- ингаляции кислородом;
- антибиотики.
Эти методы лечения способствуют уменьшению гиперкапнии, ацидоза, артериальной гипоксемии и снижению артериального давления.
 Для коррекции сопротивления легочных сосудов и снижения нагрузки на правые отделы сердца применяются:
Для коррекции сопротивления легочных сосудов и снижения нагрузки на правые отделы сердца применяются:
- антагонисты калия (Дилтиазем, Нифедипин, Лаципил, Ломир);
- ингибиторы АПФ (Каптоприл, Квинаприл, Эналаприл, Раимприл);
- нитраты (Изосорбид динитрат, Изосорбид-5-мононитрат, Монолонг, Оликард);
- альфа1-адреноблокаторы (Ревокарин, Дальфаз, Фокусин, Заксон, Корнам).
Применение этих препаратов на фоне коррекции легочной артериальной гипоксемии проводится под постоянным контролем функционального состояния легких, показателей артериального давления, пульса и давления в легочных артериях.
Также в комплекс терапии хронического легочного сердца могут включаться препараты для коррекции агрегации тромбоцитов и геморрагических нарушений:
- низкомолекулярные гепарины (Фраксипарин, Аксапаин);
- периферические вазодилататоры (Вазонит, Трентал, Пентоксифиллин-Акри).
При декомпенсированном хроническом легочном сердце и правожелудочковой недостаточности больному может рекомендоваться прием сердечных гликозидов (Строфантин К, Дигоксин, Коргликон), петлевых и калийсберегающих диуретиков (Торасемид, Лазикс, Пиретанид, Спиронолактон, Альдактон, Амилорид).
Прогноз успешности лечения хронического легочного сердца в большинстве случаев зависит от степени тяжести основного заболевания.  При наступлении стадии декомпенсации пациентам требуется решать вопрос о присвоении группы инвалидности и рациональном трудоустройстве. Наиболее тяжело поддаются лечению больные с повторными тромбоэмболиями легочных артерий и первичной легочной гипертензией: при декомпенсированном легочном сердце, сопровождающемся нарастающей правожелудочковой недостаточностью, продолжительность их жизни составляет от 2,5 до 5 лет.
При наступлении стадии декомпенсации пациентам требуется решать вопрос о присвоении группы инвалидности и рациональном трудоустройстве. Наиболее тяжело поддаются лечению больные с повторными тромбоэмболиями легочных артерий и первичной легочной гипертензией: при декомпенсированном легочном сердце, сопровождающемся нарастающей правожелудочковой недостаточностью, продолжительность их жизни составляет от 2,5 до 5 лет.
Источник
