Идиопатическая тромбоцитопения код мкб

Медицинский эксперт статьи
х
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Идиопатическая (иммунная) тромбоцитопеническая пурпура является геморрагическим заболеванием, вызванным тромбоцитопенией, не ассоциированной с системным заболеванием. Обычно оно имеет хроническое течение у взрослых, но часто острое и преходящее у детей. Размеры селезенки в норме. Для диагноза необходимо исключить наличие других заболеваний посредством селективных тестов. Лечение включает назначение глюкокортикоидов, спленэктомию и при угрожающих для жизни кровотечениях трансфузию тромбоцитов и внутривенный иммуноглобулин.
[1], [2], [3], [4], [5], [6], [7], [8]
Код по МКБ-10
D69.3 Идиопатическая тромбоцитопеническая пурпура
Причины идиопатической тромбоцитопенической пурпуры
Идиопатическая тромбоцитопеническая пурпура (ИТП) обычно является результатом появления антител, направленных против структурных тромбоцитарных антигенов (аутоантитела). У детей идиопатическая тромбоцитопеническая пурпура может быть обусловлена присоединением вирусных антигенов к мегакариоцитам и тромбоцитам.
[9], [10], [11], [12], [13], [14], [15], [16], [17], [18]
Симптомы идиопатической тромбоцитопенической пурпуры
Симптоматика проявляется петехиями и кровоточивостью слизистых. Селезенка сохраняет нормальные размеры до тех пор, пока не происходит ее увеличения из-за вирусной инфекции. Идиопатическая тромбоцитопеническая пурпура подозревается у больных с необъяснимой тромбоцитопенией. Параметры периферической крови в пределах нормы, кроме уменьшения числа тромбоцитов. Исследование костного мозга проводится, если, кроме тромбоцитопении, выявлены аномалии в мазке периферической крови или изменения уровней других клеточных элементов. При исследовании костного мозга нарушений не выявляется или имеется повышение количества мегакариоцитов на фоне нормального костного мозга. Так как специфических диагностических критериев нет, для диагноза необходимо исключение других тромбоцитопенических заболеваний по клиническим и лабораторным данным. Вследствие того что ВИЧ-ассоциированная тромбоцитопения может быть неотличима от идиопатической тромбоцитопенической пурпуры, тестирование на ВИЧ выполняется у больных, имеющих факторы риска ВИЧ-инфекции.
[19], [20], [21], [22], [23]
Какие анализы необходимы?
Лечение идиопатической тромбоцитопенической пурпуры
Стартовой терапией является прием глюкокортикоидов внутрь (например, преднизолон 1 мг/кг в сутки). У больных, ответивших на терапию, количество тромбоцитов поднимается до нормы в пределах от 2 до 6 недель. Затем доза глюкокортикоидов снижается. Однако у большинства больных отсутствует адекватный ответ или возникает рецидив после начала постепенной отмены глюкокортикоидов. Спленэктомия позволяет достичь ремиссии примерно у 2/3 таких больных. Поскольку у больных, рефрактерных к терапии глюкокортикоидами и спленэктомии, дальнейшее лечение может оказаться неэффективным, а естественное течение идиопатической тромбоцитопенической пурпуры часто носит доброкачественный характер, проведение дополнительной терапии не показано, за исключением снижения уровня тромбоцитов менее 10 000/мкл или возникновения активного кровотечения; в этом случае назначается более интенсивная иммуносупрессивная терапия (циклофосфамид, азатиоприн, ритуксимаб).
У детей, как правило, применяется только симптоматическое лечение, так как у большинства из них обычно возникает спонтанное восстановление тромбоцитопении в течение нескольких дней или недель. Даже после нескольких месяцев и лет тромбоцитопении дети могут приобрести спонтанную ремиссию. При возникновении кровоточивости слизистых назначают глюкокортикоиды или внутривенный иммуноглобулин. Данные об использовании глюкокортикоидов или внутривенного иммуноглобулина начальном лечении противоречивы, так как они, повышая уровень тромбоцитов, могут не привести к улучшению клинического результата. Спленэктомия редко применяется у детей. Однако при тяжелой тромбоцитопении и наличии симптомов больше 6 месяцев спленэктомия может быть эффективна.
У детей и взрослых с кровотечениями, опасными для жизни, для быстрой блокады фагоцитоза назначают внутривенный иммуноглобулин 1 г/(кг х сут) на 1 или 2 дня. Обычно количество тромбоцитов поднимается на вторые-четвертые сутки, но только на 2-4 недели. Высокие дозы метилпреднизолона (1 г/сут внутривенно в течение 3 дней) – более дешевый и более простой в применении метод лечения, чем использование внутривенного иммуноглобулина, но и этот метод эффективен. У больных идиопатической тромбоцитопенической пурпурой и наличием угрожающих жизни кровотечений применяют тромбоцитарную массу. С профилактической целью, однако, тромбоцитарную массу не используют
Прием глюкокортикоидов внутрь или внутривенный иммуноглобулин назначают при необходимости временного подъема уровня тромбоцитов при экстракции зубов, родах, хирургических вмешательствах или других инвазивных процедурах.
Источник
Содержание
- Описание
- Дополнительные факты
- Классификация
- Причины
- Диагностика
- Лечение
- Дифференциальная диагностика
Названия
Название: Тромбоцитопении.
Тромбоцитопении
Описание
Тромбоцитопении. Количественное нарушение тромбоцитарного звена гемостаза, характеризующееся снижением количества тромбоцитов в единице объема крови. Клинические признаки тромбоцитопении включают повышенную кровоточивость из поврежденной кожи и слизистых, склонность к образованию синяков и геморрагической сыпи, спонтанные кровотечения различных локализаций (носовые, десневые, желудочные, маточные и тд ). Гематологическая диагностика основывается на изучении общего анализа крови с подсчетом тромбоцитов, иммунологическом обследовании, исследовании пунктата костного мозга. Возможными методами лечения тромбоцитопении являются медикаментозная терапия, спленэктомия, экстракорпоральное очищение крови.
Дополнительные факты
Тромбоцитопении – различные по этиологии, патогенезу и течению геморрагические диатезы, характеризующиеся склонностью к повышенной кровоточивости вследствие уменьшения количества кровяных пластинок. Пороговым критерием тромбоцитопении в гематологии принято считать уровень тромбоцитов ниже 150х109/л. Однако развернутая клиническая картина тромбоцитопении обычно развивается при снижении тромбоцитов до 50х109/л, а уровень 30х109/л и ниже является критическим. Физиологическая тромбоцитопения, возникающая у женщин в период менструации или беременности (гестационная тромбоцитопения), обычно не достигает выраженной степени. Патологические тромбоцитопении, обусловленные различными причинами, встречаются у 50-100 человек из 1 млн.
Тромбоциты (бляшки Биццоцеро) представляют собой мелкие кровяные пластинки размером 1-4 мкм. Они образуются из мегакариоцитов костного мозга при непосредственном стимулирующем воздействии полипептидного гормона тромбопоэтина. Нормальный уровень тромбоцитов составляет 150-400х109/л; примерно 70% тромбоцитов непрерывно циркулирует в периферической крови, а 1/3 часть находится в селезеночном депо. Средняя продолжительность жизни тромбоцитов составляет 7-10 дней, после чего происходит их разрушение в селезенке.
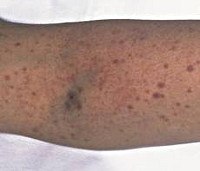
Тромбоцитопении
Классификация
Тромбоцитопении принято классифицировать на основании ряда признаков: причин, характера синдрома, патогенетического фактора, тяжести геморрагических проявлений. По этиологическому критерию различают первичные (идиопатические) и вторичные (приобретенные) тромбоцитопении. В первом случае синдром является самостоятельным заболеванием; во втором – развивается вторично, при ряде других патологических процессов.
Тромбоцитопения может иметь острое течение (длительностью до 6 месяцев, с внезапным началом и быстрым снижением количества тромбоцитов) и хроническое (длительностью более 6 месяцев, с постепенным нарастанием проявлений и снижением уровня тромбоцитов).
С учетом ведущего патогенетического фактора выделяют:
• тромбоцитопении разведения.
• тромбоцитопении распределения.
• тромбоцитопении потребления.
• тромбоцитопении, обусловленные недостаточным образованием тромбоцитов.
• тромбоцитопении, обусловленные повышенным разрушением тромбоцитов: неиммунные и иммунные (аллоиммунные, аутоиммунные, трансиммунные, гетероиммунные).
Критерием тяжести тромбоцитопении служит уровень тромбоцитов крови и степень нарушения гемостаза:
• I. Количество тромбоцитов 150 – 50х109/л – гемостаз удовлетворительный.
• II. Количество тромбоцитов 50 – 20 х109/л – при незначительной травме возникают внутрикожные кровоизлияния, петехии, длительные кровотечения из ран.
• III. Количество тромбоцитов 20х109/л и ниже – развиваются спонтанные внутренние кровотечения.
Причины
Врожденные тромбоцитопении в большинстве своем являются частью наследственных синдромов, таких как синдром Вискота-Олдрича, анемия Фанкони, синдром Бернара-Сулье, аномалия Мея-Хегглина и тд Поскольку при наследственных тромбоцитопениях, как правило, наблюдаются также качественные изменения тромбоцитов, их принято относить к тромбоцитопатиям.
Причины приобретенных тромбоцитопений крайне разнообразны. Так, возмещение кровопотери инфузионными средами, плазмой, эритроцитарной массой может привести к уменьшению концентрации тромбоцитов на 20-25% и возникновению, так называемой, тромбоцитопении разведения. В основе тромбоцитопении распределения лежит секвестрация тромбоцитов в селезенке или сосудистых опухолях – гемангиомах с выключением значительного количества тромбоцитарной массы из общего кровотока. Тромбоцитопении распределения могут развиваться при заболеваниях, сопровождающихся массивной спленомегалией: лимфомах, саркоидозе, портальной гипертензии, туберкулезе селезенки, алкоголизме, болезни Гоше, синдроме Фелти и тд.
Наиболее многочисленную группу составляют тромбоцитопении, обусловленные повышенным разрушением тромбоцитов. Они могут развиваться как в связи с механическим разрушением тромбоцитов (например, при протезировании сердечных клапанов, искусственном кровообращении, пароксизмальной ночной гемоглобинурии), так и при наличии иммунного компонента.
Аллоиммунные тромбоцитопении могут являться следствием трансфузии иногруппной крови; трансиммунные – проникновения материнских антител к тромбоцитам через плаценту к плоду. Аутоиммунные тромбоцитопении связаны с выработкой антител к собственным неизмененным антигенам тромбоцитов, что встречается при идиопатической тромбоцитопенической пурпуре, системной красной волчанке, аутоиммунном тиреоидите, миеломной болезни, хроническом гепатите, ВИЧ-инфекции и тд.
Гетероиммунные тромбоцитопении обусловлены образованием антител против чужеродных антигенов, фиксирующихся на поверхности тромбоцитов (лекарственных, вирусных и тд ). Лекарственно-индуцированная патология возникает при приеме седативных, антибактериальных, сульфаниламидных препаратов, алкалоидов, соединений золота, висмута, инъекциях гепарина и тд Обратимое умеренное снижении числа тромбоцитов наблюдается после перенесенных вирусных инфекций (аденовирусной инфекции, гриппа, ветряной оспы, краснухи, кори, инфекционного мононуклеоза), вакцинации.
Тромбоцитопении, обусловленные недостаточным образованием тромбоцитов (продуктивные), развиваются при дефиците стволовых гемопоэтических клеток. Такое состояние характерно для апластической анемии, острого лейкоза, миелофиброза и миелосклероза, опухолевых метастазов в костный мозг, дефицита железа, фолиевой кислоты и витамина B12, эффектов лучевой терапии и цитостатической химиотерапии.
Наконец, тромбоцитопения потребления возникает в связи с повышенной потребностью в тромбоцитах для обеспечения свертываемости крови, например, при ДВС-синдроме, тромбозах.
Диагностика
При любых состояниях, сопровождающихся повышенной кровоточивостью, следует обратиться к гематологу. Первым тестом на пути диагностики тромбоцитопении служит исследование общего анализа крови с подсчетом количества тромбоцитов. Мазок периферической крови может указывать на возможную причину тромбоцитопении: присутствие ядросодержащих эритроцитов или незрелых лейкоцитов скорее всего свидетельствует в пользу гемобластоза и требует более углубленного обследования (проведения стернальной пункции, трепанобиопсии).
Лечение
Для исключения коагулопатии исследуется гемостазиограмма; при подозрении на аутоиммунный характер тромбоцитопении производится определение антитромбоцитарных антител. Возможную причину тромбоцитопении позволяет выявить УЗИ селезенки, рентгенография грудной клетки, иммуноферментный анализ крови.
Дифференциальная диагностика
Дифференциальная диагностика проводится между различными формами тромбоцитопений, а также с болезнью Виллебранда, гемофилией, пернициозной анемией, тромбоцитопатиями и тд.
При установлении вторичного характера тромбоцитопении основное лечение заключается в терапии основного заболевания. Вместе с тем, наличие выраженного геморрагического синдрома требует госпитализации пациента и оказания неотложной медицинской помощи. При активных кровотечениях показаны трансфузии тромбоцитов, назначение ангиопротекторов ( этамзилаа), ингибиторов фибринолиза (аминокапроновой кислоты). Исключается прием ацетилсалициловой кислоты, антикоагулянтов, НПВС.
Пациентам с идиопатической тромбоцитопенической пурпурой проводится глюкокортикоидная терапия, внутривенное введение иммуноглобулина, плазмаферез, химиотерапия цитостатиками. В отдельных случаях (при неэффективности медикаментозной терапии, повторных кровотечениях) показана спленэктомия. При тромбоцитопениях неиммунного характера проводится симптоматическая гемостатическая терапия.
Источник
Медицинский эксперт статьи
х
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Тромбоцитопения при беременности достаточно распространена.
Тромбоцитопения – это заболевание, при котором процент содержания тромбоцитов в крови уменьшается. Тромбоциты – это разновидность мегакариоцитарной цитоплазмы, не содержащей ядра. Также тромбоциты принимают участие в локализованных воспалительных процессах. В оболочке тромбоцитов содержатся особые молекулы, распознающие повреждения в сосудах. Таким образом, тромбоцит внедряется в стенку поврежденного сосуда и выступает в роли живой латки. Однако, основная роль тромбоцитов все-таки в заключается в остановке кровотечения. Из тромбоцитов формируется тромбоцитарная пробка, вырабатываются факторы, сужающие сосудистые стенки, активируется система, влияющая на формирование сгустка фибрина. Тромбоциты вырабатываются клетками красного костного мозга, при неблагоприятных факторах процесс выработки угнетается и возникает тромбоцитопения – низкая свертываемость крови. Визуально недостаток тромбоцитов проявляется в виде диапедезной сыпи – мелких кровотечений. Тромбоцитопения при беременности опасна тем, что очень высока вероятность кровоизлияний в органы и внутричерепную полость. Также есть риск развития тромбоцитопении у плода. Поэтому беременным нужно особенно ответственно отнестись к сдаче анализов крови и оценить возможный риск при отсутствии лечения.
Код по МКБ-10
D69.6 Тромбоцитопения неуточненная
Причины тромбоцитопении при беременности
Причины тромбоцитопении при беременности бывают разными, это нередкая патология. Основные причины тромбоцитопении:
- сокращение жизнеспособности тромбоцитов из-за гормонального дисбаланса;
- увеличение объема крови и из-за этого уменьшение процентного содержания тромбоцитов;
- неправильное питание, связанное с недостаточным поступлением необходимых витаминов, а именно фоллатов, витамина в 12;
- состояние невропатии у беременной, преэклампсии, эклампсии;
- инфекционные заболевания вирусного характера;
- развитие аутоиммунной тромбоцитопении при активации иммунной системы у беременных;
- наличие аллергии;
- акушерское кровотечение (при отслойке плаценты);
- при внутриутробной гибели плода;
- различные интоксикации и побочные действия после приема антибактериальных препаратов.
Также возможно физиологическое уменьшение процента тромбоцитов в крови (100*109). Оно не требует специфического лечения, показан только контроль анализов крови. Если же фиксируется факт патологического снижения тромбоцитов, то требуется неотложное устранение причины и специальное индивидуальное лечение. Эти меры необходимы для предупреждения опасных патологий при беременности и в родах.
[1], [2], [3], [4], [5], [6]
Симптомы тромбоцитопении при беременности
Симптомы тромбоцитопении при беременности имеют более яркое и разнообразное описание, нежели у других больных. Для беременных характерны:
- Появление на кожных покровах небольших гематом после прикосновений, иногда даже без внешнего воздействия на них.
- Различные кровотечения – носовые, из десен. Но этот признак нельзя назвать сугубо специфическим, у многих беременных на фоне дефицита витаминов развивается воспаление десен.
- Кровотечения из желудочно-кишечного тракта, также фиксируются кровотечения из трещин заднего прохода, из геморроидальных узлов при геморрое.
- Кровотечения из полости матки, не связанные с менструальным циклом.
- Появление мелкоточечных кровоизлияний, поражающих переднюю поверхность туловища и конечности.
Симптомы тромбоцитопении при беременности говорят об очень серьезных нарушениях процесса кроветворения. Это очень опасно как и в период беременности, так и в родах. Особую опасность представляет высокая вероятность кровотечения, что может стоить жизни самой беременной, так и привести к развитию тромбоцитопении у новорожденного. В родах женщинам с тромбоцитопенией запрещают проводить какие-либо действия, сопровождающиеся физическим воздействием на ребенка, так как это может стать причиной кровотечения во внутричерепную полость.
Вторичная тромбоцитопения при беременности
Вторичная тромбоцитопения при беременности чаще всего диагностируется во втором триместре беременности и может развиться в нескольких случаях. В основном, такой вид тромбоцитопении развивается по причине облучения организма (лучевая болезнь), отравление токсическими соединения (соли тяжелых металлов, производные бензина, алкоголь), также тромбоцитопения может сформироваться как симптом при таком заболевании, как уремия. Помимо этого, вторичная тромбоцитопения при беременности развивается при токсическом поражении костного мозга и угнетении роста мегакариоцитов, при воздействии на косный мозг бактериальных ядов, а особенно губительно действие вирусов (ветряной оспы, скарлатины, кори, инфекционного мононуклеоза и др.). Препараты группы цитостатиков также снижают уровень тромбоцитов, так как направлены на угнетение роста мегакариоцитов. Также тромбоцитопения развивается при лейкозе, когда костный мозг перерождается и замещается стромой, и спленомегалии – чрезмерной гипертрофии селезенки из-за дисфункции печени или если селезеночная вена непроходима.
Вторичная тромбоцитопения при беременности особенно опасна для ребенка, так как антитела с током крови легко проникают через пуповину в его организм и это приводит к разрушению тромбоцитов у плода. Но при своевременной диагностике и специальному лечению прогноз для матери и ребенка благоприятный.
Диагностика тромбоцитопении при беременности
Диагностика тромбоцитопении при беременности в первую очередь включает лабораторные методы диагностики. Итак, диагностика тромбоцитопении состоит из нескольких этапов:
- Врачебного осмотра.
- Проведения анализа крови (биохимический и клинический).
- Выявление фактора свертываемости крови.
- Анализ крови, свидетельствующий о том, вырабатываются ли к тромбоцитам аутоантитела.
- Проведение аспирационной биопсии костного мозга.
Анализ крови – это наиболее удобный способ оценить процентное соотношении в крови лейкоцитов, эритроцитов и тромбоцитов. Также проводят анализ мочи на выявление гемосидерина.
Если при врачебном осмотре беременной визуально проявляются симптомы тромбоцитопении – мелкоточечная сыпь на кожи, мелкие кровоизлияния в слизистую рта, конъюнктиву, то это повод провести не только анализ крови, но и сделать пункцию костного мозга. При преобладании в мазке костного мозга большого количества мегакариоцитов говорит о том, что тромбоциты в организме разрушаются или депонируют в селезенке.
Подтверждение тромбоцитопении требует от врача-гематолога заключения о том, каков характер заболевания и патогенез. В дальнейшем как можно скорее назначается специфическое лечение, что дает благоприятный прогноз как для матери, так и для ребенка.
[7], [8], [9], [10], [11], [12]
Какие анализы необходимы?
Лечение тромбоцитопении при беременности
Лечение тромбоцитопении при беременности начинают как можно раньше после подтверждения предполагаемого анализа. Тромбоцитопения развивается обычно в третьем триместре беременности, а на этом сроке высока вероятность внутриутробного разрушения тромбоцитов у плода, за счет переноса антител матери через пуповину в кровоток плода.
Неотложного лечения требует тромбоцитопения с процентным содержанием тромбоцитов менее 20-40*109 в л. Также важно не только воздействовать на причину нехватки тромбоцитов, но и нормализовать гемостаз. В таких случаях основа лечебных мероприятий – назначение глюкокортикостероидов (преднизолона, дексаметазона и др.). Их назначают системно, коротким курсом, а дозировку постепенно снижают, пока не будет выраженный положительный результат.
Если введение глюкокортикостероида не дает нужного результата, внутривенно вводят иммуноглобулины. Назначают их одномоментно, но по следующей системе: 3-4 раза за время беременности, в родах и после родов. В особо редких и сложных случаях назначают внутривенно тромбоцитарную массу.
Если же все доступные консервативные методы лечения не дают результата, в период второго триместра беременной проводят операцию по удалению селезенки, а чтобы исключить все риски полостной операции, удаление проводят лапораскопически. Прогноз консервативного лечения и послеоперационного периода для ребенка и плода положителен.
Профилактика тромбоцитопении при беременности
Профилактика тромбоцитопении при беременности сводится к исключению факторов провоцирующих дисфункцию иммунной системы женщины. Это изоляция от больных или вакцинация до наступления беременности от кори, краснухи, ветряной оспы, гриппа и ОРВИ; ограждение от общения с больными и носителями цитомегаловирусной инфекции, прочих детских инфекций. Вирусы для беременной особенно опасны, так как выделяют токсины, угнетающие работу костного мозга, в результате чего снижается процент выработки тромбоцитов и развивается тромбоцитопения.
Также при подтверждении беременности необходимо отказаться от вакцинации и приема некоторых лекарств, а именно:
- противоопухолевых;
- эстрогенов;
- тиазидных диуретиков;
- спиртосодержащих препаратов;
- хинидина;
- гепарина;
- сульфаниламидов;
- аспирина;
- прочих антикоагулянтов и антиагрегантов.
Также нужно максимально оградиться от воздействия химических токсинов, облучения.
Необходимо употреблять в пищу все необходимые витамины, пищевые добавки, что будет положительно сказываться на состоянии иммунной системы и здоровье плода. Также на ранних сроках беременности показана консультация гематолога и генетика, особенно если в семье зафиксированы случаи тромбоцитопении наследственного характера.
Прогноз тромбоцитопении при беременности
Прогноз тромбоцитопении при беременности в целом благоприятный. Тромбоцитопения у беременных встречается в 1-2 процентах случаев в последнем триместре. В более чем половине случаев данная патология имеет гормональный характер, то есть связана с перестройками в организме, естественными для беременности. Нехватка тромбоцитов с показателями выше 20-40*109 в л не требует специфического лечения. Но такая патология, как иммунная тромбоцитопения опасна для плода. Антитела, попадая через пуповину с током крови матери в кровоток плода, вызывают гибель тромбоцитов. При подтверждении тромбоцитопении у плода запрещают любые акушерские методы и операции в родах, так как это опасно для плода и может спровоцировать внутричерепное кровоизлияние.
В целом роды при умеренной тромбоцитопении ведутся консервативно. Если лечение тромбоцитопении у беременной не дало результатов или состояние начало резко ухудшаться (участились кровоизлияния, прогрессирует анемия), то поднимается вопрос о досрочных родах путем кесарева сечения. Это обезопасит плод от травм в родах и даст возможность контролировать кровопотерю в родах без вреда для матери и плода.
При острой форме тромбоцитопении, сопровождающейся массивными кровотечениями, кровоизлияниями в полость черепа, беременность не допустима. Но при уже наступившей беременности прерывание противопоказано, так как может угрожать жизни женщины.
Источник
