Им правого желудочка код мкб

Медицинский эксперт статьи
х
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
В России аритмогенная дисплазия правого желудочка впервые описана Г.И Сторожаковым и соавт.
Аритмогенная правожелудочковая кардиомиопатия (АПЖК), или аритмогенная дисплазия правого желудочка, – заболевание, при котором нормальный миокард правого желудочка замещается жировой или фиброзно-жировой тканью. Обычно происходит изолированное поражение правого желудочка, однако в процесс могут вовлекаться межжелудочковая перегородка и миокард левого желудочка.
Код по МКБ-10
142.8. Другие кардиомиопатии.
Эпидемиология
Заболеваемость в популяции зависит от региона и колеблется от 6 до 44 случаев на 10 000 населения. Наиболее часто аритмогенная дисплазия правого желудочка встречается в средиземноморских регионах. В 80% случаев ее обнаруживают в возрасте до 40 лет, чаше у мужчин.
Аритмогенная дисплазия правого желудочка – причина 5-20% случаев внезапной смерти в молодом возрасте (второе место после ГКМП).
[1], [2], [3], [4], [5], [6], [7], [8], [9]
Причины аритмогенной дисплазии правого желудочка
Причина заболевания остается до настоящего времени неясной. Есть данные о наследственном характере АПЖК. Установлены генетические нарушения нескольких хромосом в семейных случаях аритмогенной дисплазии правого желудочка.
Предполагают, что изменения в хромосомах приводят к патологии белков, формирующих межклеточные соединении. Нарушения этих соединений приводят к гибели кардиомиоцитов и их фиброзно-жировому замещению. Генетические нарушения при аритмогенной дисплазии правого желудочка (ESC, 2008) связывают с семейным геном, мутацией белка вставочного диска (плакоглобин, десмоплакин, плакофилин 2, десмоглеин 2, десмоколлин 2). Существует также воспалительная теория формирования аритмогенной дисплазии правого желудочка в исходе вирусного миокардита у генетически предрасположенных лиц с измененным миокардом.
Макроскопически у больных с АПЖК наблюдают локальную или генерализованную дилатацию правого желудочка с истончением миокарда. Типичная локализация изменений – верхушка, инфундибулярная и субтрикуспидальная область («треугольник дисплазии»).
Микроскопическим критерием диагноза считают наличие очагов фиброзно-жировой ткани, перемежающихся с неизмененным миокардом.
Симптомы аритмогенной дисплазии правого желудочка
Симптомы аритмогенной дисплазии правого желудочка варьируют от бессимптомных форм до случаев внезапной смерти или тяжелой бивентрикулярной сердечной недостаточности.
Аритмогенная дисплазия правого желудочка обычно дебютирует желудочковыми нарушениями ритма сердца: экстрасистолией различных градаций, короткими «пробежками» желудочковой тахикардии, в ряде случаев – пароксизмами устойчивой желудочковой тахикардии. Поскольку аритмогенный очаг находится в правом желудочке, эктопические желудочковые комплексы имеют вид блокады левой ножки пучка Гиса.
Возможно наличие нетипичных болей в груди, слабости, повышенной утомляемости, эпизодов учащенного сердцебиения при физической нагрузке. Аритмогенные коллапсы возникают во время нагрузки иди спонтанно.
При физикальном исследовании в половине случаев никаких отклонений не обнаруживают.
На поздних стадиях у больных может развиться недостаточность кровообращения, что вызывает серьезные трудности при дифференциальной диагностике АПЖК с дилатационной кардиомиопатией.
Диагностика аритмогенной дисплазии правого желудочка
Рядом международных кардиологических обществ приняты предложенные W.J. McKenna диагностические критерии аритмогенной дисплазии правого желудочка. Выделяют большие и малые критерии. О наличии аритмогенной дисплазии правого желудочка свидетельствует установление 2 больших критериев, 1 большого и 2 малых критериев или 4 малых критериев из разных групп.
Критерии диагностики аритмогенной дисплазии правого желудочка (McKenna W.J. et аl., 1991)
Критерии | Большие признаки | Малые признаки |
Глобальная и/ или региональная дисфункция и структурные изменения | Значительная дилатация и снижение фракции выброса правого желудочка при отсутствии изменений (или незначительном изменении) левого желудочка | Умеренная дилатация правого желудочка и/или снижение его фракции выброса при нормальном левом желудочке |
Характеристика ткани стенок | Фиброзно-жировое перерождение миокарда при эндомиокардиальной биопсии | – |
Аномалии реполяризации | – | Инверсия Т-волны в правых V2 и VЗ грудных отведениях у пациентов старше 12 лет при отсутствии блокады правой ножки лучка Гиса |
Аномалии деполяризации / проведений на ЭКГ | Волны эпсилон или локальное увеличение длительности комплекса QRS (>110 мс) в правых грудных отведениях (V1-VЗ) | Поздние потенциалы желудочков на ЭКГ высокого разрешения |
Аритмии | – | Устойчивая или неустойчивая желудочковая тахикардия (с комплексами типа блокады левой ножки пучка Гиса) по данным ЭКГ, суточного монигорирования и пробы с нагрузкой |
Семейный анамнез | Семейный характер заболевания, подтвержденный данными аутопсии или при операции | Внезапная смерть родственников моложе 35 пет с предполагаемой аритмогенной дисплазией правого желудочка |
Для уточнения характера нарушений ритма и оценки риска фатальных аритмий проводят электрофизиологическое исследование.
Для диагностики аритмогенной дисплазии правого желудочка большое значение имеют методы визуализации.
При эхокардиографии (о том числе контрастной) устанавливают аномалии сократимости правого желудочка.
Магнитно-резонансная томография помогает обнаружить повышенное содержание жировой ткани в миокарде.
«Золотым стандартом» диагностики аритмогенной дисплазии правого желудочка является вентрикулография.
Достоверные диагностические признаки аритмогенной дисплазии правого желудочка могут быть определены при эндомиокардиальной биопсии, которую проводят в области межжелудочковой перегородки и свободной стенки правого желудочка. Чувствительность метода около 20%, так как не всегда удается взять биопсию именно из пораженного участка.
[10], [11], [12], [13], [14], [15], [16], [17], [18], [19], [20], [21]
Лечение аритмогенной дисплазии правого желудочка
Заболевание имеет неуклонно прогрессирующий характер, однако при своевременной диагностике и адекватном лечении прогноз может быть существенно улучшен.
Воздействие при АПЖК направлено на предупреждение внезапной смерти и лечение сердечной недостаточности.
Лечение ХСН при АПЖК предполагает стандартное применение диуретиков, ингибиторов АПФ, дигоксина и, при наличии показаний, антикоагулянтов.
Среди антиаритмиков наибольший опыт накоплен в отношении амиодарона и соталола. Последний имеет наибольшую эффективность, поэтому с целью лечения желудочковых аритмий и профилактики внезапной смерти начинать лечение рекомендуется именно с соталола. При его неэффективности следует использовать немедикаментозные методы, в частности имплантацию кардиовертера-дефибрилятора.
Проведение радиочастотной абляции имеет низкую эффективность, так как развиваются рецидивы аритмий, вызванные активизацией новых очагов.
Единственным методом лечения аритмогенной дисплазии правого желудочка у пациентов, рефрактерных к консервативному воздействию, служит трансплантация сердца.
Источник
Содержание
- Описание
- Симптомы
- Причины
- Лечение
- Основные медицинские услуги
- Клиники для лечения
Названия
Аритмогенная кардиомиопатия правого желудочка.
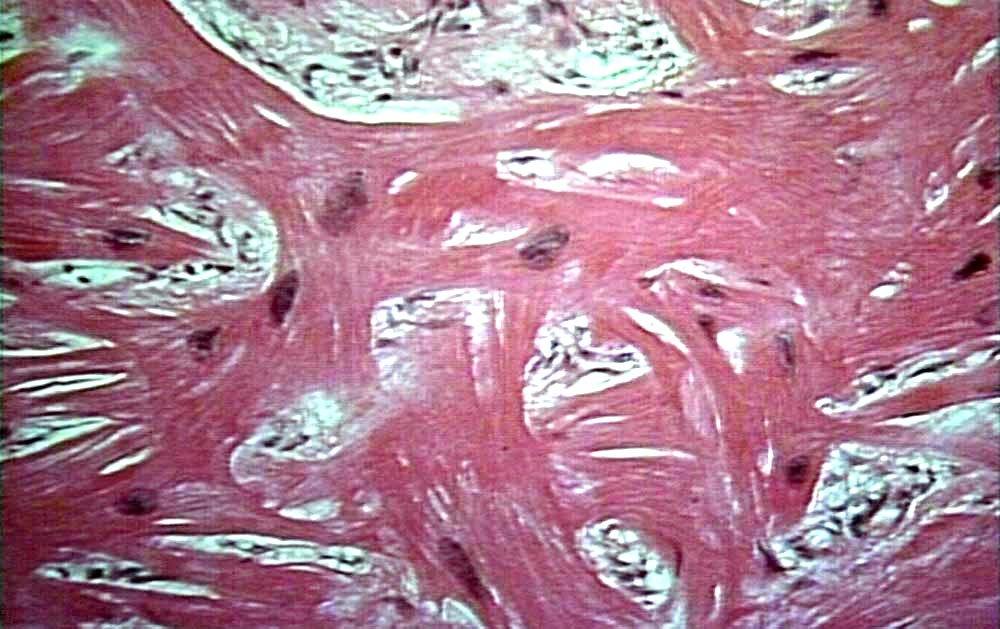
Аритмогенная кардиомиопатия правого желудочка (гистологически)
Описание
Правожелудочковая аритмогенная кардиомиопатия – заболевание, характеризующееся прогрессивным замещением миокарда правого желудочка соединительной или жировой тканью, с редким вовлечением в процесс миокарда левого желудочка, как правило, не поражает межжелудочковую перегородку». Термин «аритмогенная дисплазия правого желудочка» предложен G. Fontaine в 1977 г. , поэтому это заболевание часто называют болезнью Фонтейна. В 1982 г. Marcus предложил термин «аритмогенная правожелудочковая кардиомиопатия, или аритмогенная болезнь правого желудочка». Многие авторы рассматривают ПКМП как миокардиальный феномен, однако, по мнению Fontaine, ПКМП является проявлением дисплазии. D. Corrado и соавт. Считают, что в 76% случаев ПКМП в процесс вовлекается и левый желудочек (ЛЖ). А по данным C. McRae и соавт. , ЛЖ поражается в 50% случаев ПКМП, что сопровождается наличием выраженной дилатационной кардиомиопатии.
Симптомы
Изолированная дисплазия ПЖ.
1. Чистая форма ПКМП: макроскопический образец содержит в себе дилатацию ПЖ с выпячиваниями в области «треугольника дисплазии» (фиброзная и жхзировая ткань окутывают ПЖ в виде пятен, распространяясь на область верхушки, воронки и трикуспидальную область в форме треугольника. Большая часть массы миокарда замещена жиром. Типичный гистологический образец дает возможность выявить замещение среднего и наружного слоя миокарда ПЖ (менее миокард ЛЖ) жировой тканью и фиброзным ограничением. Утолщенная медия дистальной части коронарных артерий объясняет появление у таких пациентов атипичной боли в области грудной клетки, которая относится к маркерам синдрома Х.
2. Болезнь Наксоса – уникальная аутосомно-рецессивная форма ПКМП, часто представлена в виде злокачественных желудочковых аритмий. Статистически: 25 пациентов из 12 семей, пенетрантность – 90%. У таких больных имеется характерный фенотип: ладонно-стопный кератоз по типу пемфигоида, шерстистые волосы. Клинические признаки, данные электрокардиографии (ЭКГ) и результаты биопсии сходны с таковыми при ПКМП.
3. Венецианская кардиомиопатия представляет собой наибольший симптомокомплекс ПКМП. При этой форме ЛЖ вовлекается чаще, чем при предыдущей. Семейная пенетрантность составляет 50%. Зарегистрирован летальный исход в возрасте 7 лет.
4. Болезнь Поккури, гистологически соответствующая ПКМП, описана в Юго-Восточной Азии, Японии. Некоронарная прекардиальная элевация сегмента ST в области ПЖ выявлена у подростков, у которых во время сна или отдыха был риск возникновения внезапной смерти. У некоторых пациентов выявлены типичные ЭКГ-признаки ПКМП.
5. Изолированная тахикардия, исходящая из ПЖ: полученные при выполнении ядерного магнитно-резонансного исследования и ангиоконтрастировании данные подтверждают наличие ПКМП, локализованной в области воронки.
6. Доброкачественные экстрасистолы.
Предполагают, что они исходят из области воронки. Гистологически определялось значительное распространение фиброзной ткани в области воронки, ассоциированное с воспалением. По мнению авторов, причины смерти таких больных – миокардиты.
7. Аномалия Уля – редко встречаемая патология, приводящая к сердечной недостаточности в молодом возрасте и в течение нескольких дней/недель – к смерти. Причина смерти таких пациентов – перегрузка сердца, сердечная недостаточность и/или аритмии. В таких случаях миокард характеризуется полным отсутствием мышечных волокон, а эндокард и эпикард противопоставлены. Макроскопически при болезни Уля определяется «пергаментное» сердце. Болезнь Уля является результатом экстенсивной и завершенной апоптотической деструкции миокарда ПЖ, в отличие от ПКМП. На данный момент аномалия Уля и ПКМП рассматриваются как патогенетически сходные заболевания.
8. Неаритмогенные формы ПКМП согласно новой классификации ВОЗ рассматриваются как форма ПКМП. В этом случае предполагается наличие аритмогенного субстрата в «спящем состоянии», который выявляется при специальных инвазивных/неинвазивных исследованиях.
Дисплазия с вовлечением ЛЖ.
1. Бивентрикулярная дисплазия характеризуется поражением обоих желудочков. Типичная гистологическая структура ЛЖ: замещение жировой тканью, фиброзным ограничением. Это состояние приводит к сердечной недостаточности в связи с чрезмерным уменьшением миокарда ЛЖ и может быть ошибочно диагностировано как идиопатическая дилатационная кардиомиопатия. Дифференциально-диагностическим критерием является наличие жировой инфильтрации миокарда.
2. Дисплазия, осложненная миокардитом – в таком случае вовлекаются оба желудочка, прогноз неблагоприятный. В большинстве случаев в структурной основе ПКМП миокардит генетически предопределен. При миокардите с вовлечением обоих желудочков возникает сердечная недостаточность, приводящая к смертельному исходу, уносящая жизни 1% пациентов в год.
Сложной является постановка диагноза в случаях неаритмогенных форм, осложненных миокардитом.
Причины
Этиология правожелудочковой аритмогенной дисплазии в настоящее время изучена недостаточно. Чаще всего заболевание носит идиопатический или наследственный характер. Показано, что с генетической точки зрения когорта больных достаточно гетерогенна, выявлены как аутосомно-доминантные, так и рецессивные типы наследования. Кроме того, идентифицировано 6 генов и 9 независимых локусов, ответственных за развитие правожелудочковой дисплазии/кардиомиопатии. Мутантные гены, ассоциированные с правожелудочковой кардиомиопатией, выявлены в 14 [q23-24] и 17, 12, 18 [q21] хромосомах. Они включают промежуточные филаменты, десмоплакин, плакофиллин, плакоглобин, ядро – факторы защиты миокарда от воздействия механического стресса на клеточном уровне. Помимо этого, десмосомы входят в структуру вставочного сердечного диска и участвуют во внутриклеточных сигнальных сетях, которые сейчас прицельно изучаются in vitro Проявлением данных мутаций является нарушение функции сократительных белков и их взаимодействия.
Кроме того, выделяют и другие варианты ПКМП:
1. Врожденная аномалия развития миокарда ПЖ с клиническим проявлением – внезапной смертью.
2. Следствие дисплазии, обусловленной метаболическими нарушениями, поражающими ПЖ и вызывающими прогрессирующее замещение миоцитов.
3. Воспалительного генеза: дисплазия как результат миокардита, когда инфекция не оставляет следов первичного воспаления. По данным F. Calabrese и соавт. , в случаях ПКМП часто обнаруживали миокардит, в связи с чем рассматривают этиологический агент заболевания в виде группы кардиотропных вирусов. Е. Нурмухаметова считает самой частой причиной миокардита поражение вирусом Коксаки группы В. При этом возможно вовлечение как проводящей системы сердца, так и непосредственно миокарда. Но Fontaine придерживается другой точки зрения: пациенты с ПКМП склонны к возникновению инфекционных миокардитов, то есть изменена интерпретация причинно-следственной связи. По мнению Peters, острый/хронический миокардит приводит к вовлечению в процесс левые отделы сердца, что является прогностически неблагоприятным признаком. Ввиду противоречивых данных роль инфекционного миокардита при ПКМП требует дальнейшего изучения.
4. По мнению Turrini, Corrado, ПКМП является следствием дистрофии миокарда с уменьшением массы миокарда, его дисфункцией, электрической нестабильностью и сердечной недостаточностью.
5. Morgera и соавт. Отметили ассоциации блокады левой ножки пучка Гиса с аритмиями и идиопатическими желудочковыми тахиаритмиями.
6. По мнению Folino, существует корреляционная зависимость между снижением вагусного воздействия и степенью тяжести болезни.
Лечение
При ПКМП применяют медикаментозное, неинвазивное и оперативное лечение.
Медикаментозное лечение проводится только как симптоматическая терапия и предусматривает устранение и предотвращение жизнеугрожающих аритмий, реже – проявлений застойной сердечной недостаточности. Лучшие результаты получены при использовании соталола (83%) в сравнении с верапамилом, эффективность которого составила 50%, амиодароном (25%) и бета-блокаторами (29%). В тяжелых случаях при хорошей переносимости с соблюдением мер предосторожности можно использовать комбинации препаратов, например амиодарона с бета-адреноблокаторами или амиодарона с флекаинидом или другими антиаритмическими средствами класса 1С. В первом случае учитывается положительное фармакодинамическое, а во втором – фармакокинетическое взаимодействие комбинируемых лекарственных средств. Флекаинид можно сочетать также с бета-адреноблокаторами. При недостаточной эффективности, оцениваемой с использованием данных холтеровского мониторирования ЭКГ, подбор методов антиаритмической терапии целесообразно проводить с помощью электрофизиологического исследования.
Лечение застойной сердечной недостаточности проводят общепринятыми методами. Особенно эффективны карведилол и ингибиторы АПФ.
При брадикардии, в том числе и индуцированной антиаритмической терапией, рекомендуется установка электрокардиостимулятора.
В случаях рефрактерности к терапии и при высоком риске развития синдрома внезапной сердечной смерти прибегают к неинвазивным методам лечения: имплантации дефибриллятора-кардиовертера или радиочастотной абляции. По данным Gatzoulis, на о. Наксос двум пациентам со злокачественными желудочковыми аритмиями имплантированы автоматические дефибрилляторы. По мнению S. Peter, абляция проводится только при ангиографическом подтверждении фокальной дисплазии. По данным Masedo, при липоматозной инфильтрации ПЖ≥6 мм (согласно результатам магнитно-резонансного исследования) без локальной или распространенной дисфункции ПЖ следует осторожно проводить имплантацию кардиовертерадефибриллятора и использовать лекарственные препараты. Имплантация кардиовертера-дефибриллятора, как правило, переносится без осложнений и позволяет снизить смертность.
У больных с упорными потенциально фатальными желудочковыми аритмиями, особенно в сочетании с дисфункцией ЛЖ и застойной сердечной недостаточностью, эффективно хирургическое лечение – вентрикулотомия, обеспечивающая прерывание циркуляции патологической волны возбуждения в ПЖ.
Среди методов оперативного вмешательства самым эффективным является трансплантация сердца. Однако, ввиду многих причин, она производится крайне редко, и данные по этому поводу в литературе встречаются нечасто.
Наряду с тем что в изучении ПКМП достигнуты определенные результаты, присутствие «белых пятен» в этиологии этого заболевания свидетельствует о необходимости проведения дальнейших исследований по данной теме.
Основные медуслуги по стандартам лечения | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Клиники для лечения с лучшими ценами
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Источник
