Ишемическая форма синдрома диабетической стопы

Для пояснения понятия «ишемическая диабетическая стопа», которое будет рассматриваться в рамках этой статьи, прежде всего, расшифруем такое основополагающее определение как «диабетическая стопа» (ДС). Это возникающее при сахарном диабете осложнение специалисты классифицируют как синдром, сопровождающийся анатомо-функциональными изменениями в стопах, вызывающихся макро- и микроангиопатиями (то есть поражениями мелко- и крупнокалиберных сосудов) и нейропатиями (патологическими изменениями нервов).
Термин «ишемическая диабетическая стопа» является одной из разновидностей диабетической стопы и подразумевает присутствие закупоривания сосудов, приводящего к некрозу нижерасположенных тканей. Первопричина такого нарушения кроется в последствиях диабетической ангиопатии, приводящей к повреждению магистральных артерий ног. Это состояние выявляется у 5-10% пациентов старше 55 лет с сахарным диабетом и такими сопутствующими заболеваниями и состояниями как атеросклероз, ишемическая болезнь сердца, артериальная гипертензия и никотиновая зависимость.
К сожалению, по данным статистики, примерно в половине клинических случаев лечение данной патологии начинается позже, чем необходимо. А причиной первого визита к врачу зачастую становится неэффективность консервативной терапии язвенно-некротических очагов на стопе. Некоторые пациенты при первом посещении хирурга могут предъявлять жалобы на сопутствующую перемежающуюся хромоту, а другие обращаются к доктору еще на той стадии, когда этот симптом не возник.
Рассматриваемая в рамках данной статьи патология примерно в 10 раз чаще выявляется у пациентов с сахарным диабетом второго типа. Ишемическая ДС является опасным состоянием, так как эта патология способна приводить к развитию гангрены, являющейся показанием для проведения ампутации пораженной части конечности. Как вовремя заподозрить развитие такого опасного недуга? Как избавиться от появляющихся симптомов и возможно ли это? Ответы на эти беспокоящие многих пациентов эндокринолога или сосудистого хирурга вопросы вы получите в этой статье.
Причины
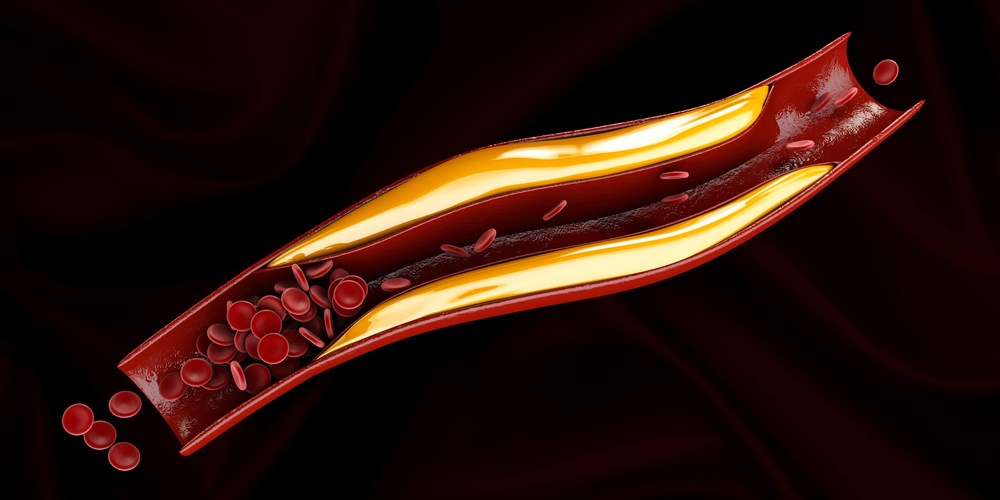 Затрудненное из-за атеросклероза сосудов поступление крови к мягким тканям голеней и стоп — одно из звеньев патогенеза ишемической диабетической стопы.
Затрудненное из-за атеросклероза сосудов поступление крови к мягким тканям голеней и стоп — одно из звеньев патогенеза ишемической диабетической стопы.
Причины развития ишемической ДС такие же, как и факторы, провоцирующие возникновение синдрома диабетической стопы:
- периферическая полинейропатия – вызывает деформацию стоп, которая становится первопричиной повреждений нижних конечностей при продолжительной ходьбе или нахождении в положении стоя, снижения чувствительности и повышения риска развития гнойных и некротических процессов;
- ангиопатия – атеросклеротическое поражение сосудов при сахарном диабете, приводящее к затрудненному поступлению крови к отдельным участкам мягких тканей стоп и их ишемии;
- нейроостеоартропатия – возникает из-за поражения нервов и сопровождается нарушением строения костной ткани (остеопороз, повреждение целостности и структуры суставных сочленений, разрушение определенных частей кости, склонность к возникновению патологических переломов);
- инфекционные поражения кожи ног (особенно микозы);
- облитерирующие процессы в артериальных сосудах ног;
- травмы;
- вросший ноготь;
- деформации стоп;
- снижение иммунитета.
Симптомы
В начале у больного с ишемической ДС возникают следующие жалобы:
- быстрая утомляемость ног;
- неприятные ощущения и боли в ногах;
- перемежающаяся хромота (не всегда);
- отсутствие пульсации сосудов на стопе;
- стойкий отек мягких тканей ног (в области стоп и щиколотки).
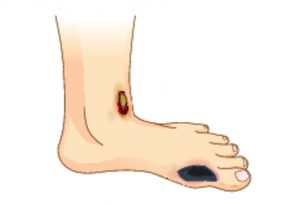
Кожа на пораженной части ноги становится бледной и холодной. На фоне побледневших участков кожных покровов нередко визуализируются очаги гиперпигментации (то есть такие зоны, которые своим оттенком отличаются от окружающих их кожных покровов). На ногах часто обнаруживаются мозоли, длительно незаживающие раны, потертости и трещины в области лодыжки, первого и пятого плюснефаланговых суставов. Впоследствии в местах таких кожных дефектов возникают язвы. Они могут быть разных размеров, а их дно покрывается черно-коричневым струпом. Как правило, из язв не выделяется экссудат, и поражение протекает по типу сухого некроза кожи.
В течении ишемической ДС на основании данных о возможности прохождения пациентом определенного расстояния можно выделить четыре основные стадии:
- I – без возникновения болей больной может пройти 1 км;
- II – возможность пройти 200 м;
- III – больной ощущает боль после преодоления расстояния менее 200 м;
- IV (критическая) – больному тяжело пройти даже небольшое расстояние, возникают признаки некроза пальцев стоп и первые признаки сухой гангрены стопы или голени.
Причиной развития гангрены при ишемической ДС, протекающей по сухому типу, становится длительное нарушение кровообращения. Из-за этого ткани недополучают в полном объеме питательные вещества, так необходимый для протекания обменных процессов в клетках кислород и жидкость. Эти нарушения приводят к отмиранию тканей в тех участках, в которых нарушен кровоток. Параллельно с этим иммунная система, защищая организм, ограничивает некротизированные участки от здоровых тканей, и в области поражения образуется воспалительный валик, который четко ограничивает больные ткани от нормальных.
Далее в пораженной области стопы начинается этап мумифицирования. Из-за утраты жидкости вызывается усыхание пораженных некрозом тканей. Они уменьшаются в объеме и приобретают черновато-коричневый цвет.
Малое количество жидкости и отсутствие патогенных бактерий приводит к тому, что в пораженных тканях тормозятся процессы гниения. Наряду с этим в организм выделяется меньшее, чем при влажной гангрене, количество токсинов, и больной при таком течении гангренозного процесса повергается меньшей опасности. Впоследствии организм начинает отторгать омертвевшие ткани, и эти процессы вызывают их ампутацию.
Сухая гангрена в любой момент может осложняться присоединением инфекции. В таких случаях в пораженном очаге могут возникать гнойные процессы, приводящие к развитию влажной гангрены и существенной интоксикации организма. Такое течение болезни может становиться причиной развития сепсиса.
Диагностика
При обращении к врачу с вышеописанными симптомами диагностика заболевания проводится в двух направлениях:
- оценка общего состояния здоровья больного, страдающего от сахарного диабета;
- определение формы диабетической стопы.
Второе направление диагностики в таких случаях крайне важно, так как дальнейшее лечение патологии во многом зависит от ее формы – ишемическая форма лечится не так, как нейропатическая ДС.
Для постановки диагноза «ишемическая ДС» врач проводит следующие мероприятия:
- устанавливает длительность, тяжесть течения и тип диабета;
- осматривает ткани пораженной ноги;
- выполняет тесты для оценки чувствительности (тактильной, температурной, вибрационной), лодыжечно-плечевого индекса и рефлексов;
- назначает проведение лабораторных анализов для установления уровня глюкозы, холестерина, липопротеинов, гликозилированного гемоглобина в крови и выявления кетоновых тел и сахара в моче;
- проводит бактериологический посев отделяемого из краев и дна язвы.
Для оценки степени поражения тканей и сосудов ног проводятся следующие исследования:
- УЗДГ сосудов ног – дает возможность установить проходимость артерий, оценить линейную скорость кровотока и измерить давление в артериях;
- рентгеноконтрастная ангиография (пункционная, по Сельдингеру или окклюзионная) – позволяет провести топическое исследование сосудов ног;
- периферическая КТ-артериография.
Для определения характера изменения со стороны микрогемодинамики пораженной ноги применяются следующие методики:
- лазерная допплеровская флуометрия;
- компьютерная видеокапилляроскопия.
Для оценки состояния сердца и почек больному могут назначаться дополнительные исследования: ЭКГ, Эхо-КГ, УЗИ почек и пр.
Лечение
 Первоочередная цель лечения — компенсация сахарного диабета, то есть поддержание уровня глюкозы крови в нормальных пределах.
Первоочередная цель лечения — компенсация сахарного диабета, то есть поддержание уровня глюкозы крови в нормальных пределах.
Лечение ишемической формы диабетической стопы может быть консервативным и/или хирургическим. Только медикаментозная терапия при такой патологии показана лишь в тех случаях, когда пациенту противопоказано выполнение хирургической операции.
Цели консервативной терапии, в большинстве случаев являющейся только дополнением к хирургическому лечению этой патологии, направлены на следующие аспекты:
- компенсация состояния при сахарном диабете;
- устранение проявлений критической ишемии стопы;
- подготовка микроциркуляторного русла;
- предупреждение наслоения вторичной инфекции.
В качестве медикаментозной терапии больному могут назначаться:
- реологические растворы: Реомакродекс, Реополиглюкин;
- дезагреганты: Трентал, Курантил;
- спазмолитические средства: Папаверина гидрохлорид, Но-шпа.
Курс консервативной терапии может составлять от 7 до 10 дней.
Иногда, при наличии сопутствующей патологии со стороны сердца, пациенту показано назначение диуретиков и ограничение по объему вводимых внутривенно растворов. Кроме этого, при таких заболеваниях все внутривенные вливания выполняются только медленно.
Еще одним эффективным способом терапии ишемии ДС является внутривенно введение простагландина Е1 (60 мг в сутки с 250 мл раствора натрия хлорида 0,9%). По данным клинических исследований назначение этого препарата у 60% больных с таким диагнозом обеспечивает выраженное улучшение состояния. В ряде случаев, при возникновении необходимости, курс терапии может продлеваться до 28 дней. А если обычный курс смог обеспечить необходимый лечебный эффект, то пациента переводят на стандартный курс дезагрегантной терапии.
В качестве дезагреганта при ишемической форме диабетической стопы могут использоваться инъекционные и таблетированные формы такого препарат как Вессел Дуэ Ф (Vessel Due F). Активный компонент этого лекарственного средства – сулодексид – является натуральным и выделяется из тонкого кишечника свиней. Он улучшает реологические свойства крови, снижая триглицериды, оказывает антикоагулянтное, антитромботическое, ангиопротекторное и профибринолитическое действие.
Хирургическое лечение при ишемической ДС показано в следующих клинических случаях:
- возможность восстановления сосудистого русла путем реконструктивного вмешательства;
- неэффективность консервативного лечения.
В ряде случаев хирургическая операция для устранения ишемии не может проводиться из-за присутствия следующих противопоказаний:
- наличие в анамнезе острого нарушения мозгового кровообращения или острого инфаркта миокарда до 3 месяцев;
- онкологические заболевания;
- недостаточность кровообращения III-IV степени.
Возраст пациента не является противопоказанием к выполнению реконструктивной хирургической операции, а сахарный диабет не может становиться поводом для выбора выжидательной тактики ведения больного. Такое обстоятельство, наоборот, является поводом для более скорого проведения вмешательства, так как на фоне этого заболевания ишемия способна в более короткие сроки провоцировать развитие деструктивных изменений.
Вид хирургической операции, выполняющейся для устранения ишемии при ДС, выбирается в зависимости от клинического случая. При выявлении у пациента только стенотического нарушения в артериях ног проводится транслюминальная ангиопластика, направленная на восстановление сосудистого просвета при помощи расширения его баллоном. Такая операция не может проводиться тогда, когда в месте сужения сосуда выявляется кальциноз. В остальных случаях эффективность такого вмешательства достигает 60-95% (в зависимости от места локализации стенотического поражения). По данным статистики и мнению ведущих сосудистых хирургов, такая операция при диабете является наиболее предпочтительной и легче переносится пациентами, чем реконструктивное сосудистое вмешательство.
Если же у больного во время обследования выявляются пролонгированные стенозы или окклюзии, то для восстановления кровотока и устранения ишемии могут проводиться только стандартные реконструктивные шунтирующие вмешательства. Для проведения таких операций хирург должен правильно определить область для наложения и проксимального, и дистального обходного пути (то есть анастомоза), по которым кровь будет максимально продуктивно притекать к ранее пораженному ишемией участку и оттекать от него.
Если сосудистая реконструкция выполняется на уровне аорто-бедренных артерий, то верхний обходной путь накладывается с аортой именно на уровне нижней брыжеечной артерии, а не в области бифуркации этого самого крупного сосуда. Эта тонкость учитывается из-за того, что на уровне бифуркации аорты чаще развиваются атеросклеротические процессы, и впоследствии пациенту придется выполнять повторное шунтирование.
Если проводится реконструкция на уровне бедренно-подколенных артерий, то проксимальный анастомоз выполняется из общей бедренной артерии по типу «конец в конец» или «конец в бок». А при подколенно-стопных или подколенно-берцовых реконструкциях верхний обходной путь начинается с подколенной артерии по типу «конец в бок».
Если во время операции не может использоваться аутовена пациента, то хирург может заменять ее трансплантатом из такого искусственного материала как политетрафторэтилен. Диаметр протеза в таких случаях выбирается в зависимости от клинического случая (то есть от позиции анастомоза: бедренно-подколенной, подколенно-берцовой и т.п.).
Сосудистые хирурги всегда объясняют своим пациентам важность своевременного проведения реконструктивных вмешательств при ишемической ДС. Они предупреждают о том, что отказ от таких назначений может становиться поводом для необходимости выполнения таких инвалидизирующих больного операций как ампутация пальцев, половины стопы или верхней трети голени. По данным статистики, артерии при такой патологии остаются проходимыми в 90-95% случаев, а этот факт означает, что восстановление кровоснабжения путем шунтирования обычно возможно для подавляющего количества больных.
После проведения операции пациенту назначаются следующие препараты для улучшения кровотока и реологии крови:
- антикоагулянты;
- антиагреганты;
- антибиотики.
А для уменьшения проявлений сахарного диабета, влияющего на заживление послеоперационных ран и состояние сосудов в целом, рекомендуется наблюдение и лечение у эндокринолога.
Двигательный режим в послеоперационном периоде расширяется постепенно, а после выписки больному рекомендуется соблюдать некоторые ограничения в физических нагрузках и образе жизни. Кроме этого, таким пациентам необходимо состоять на диспансерном учете у сосудистого хирурга.
К какому врачу обратиться?
При появлении болей и дискомфортных ощущений, присутствии долго незаживающих ран или трещин следует обратиться к сосудистому хирургу. После проведения ряда обследований – лабораторных анализов, УЗДГ сосудов ног, ангиографии и др. – пациенту будет назначено медикаментозное и/или хирургическое лечение.
Ишемическая диабетическая стопа относится к опасным патологиям и всегда требует своевременного начала лечения. При таком осложнении сахарного диабета происходит закупоривание артериальных сосудов ног и развивается ишемия стопы, приводящая в конечном итоге к некрозу ее тканей и развитию гангрены. Именно поэтому пациентам с таким заболеванием следует внимательно относиться к состоянию своего здоровья, регулярно проводить лечение основного заболевания и обращаться к сосудистому хирургу при первых же признаках нарушения кровообращения в нижних конечностях.
Врач-хирург, д. м. н. Косован В. Н. рассказывает о формах диабетической стопы:
Источник
Диабетическая стопа (синдром диабетической стопы, англ. diabeticfoot) — это общее понятие группы поздних осложнений декомпенсированного сахарного диабета, когда происходят микроциркуляторные и нейротрофические изменения в дистальных отделах нижних конечностей, ведущих к гнойно-язвенно-некротическим процессам кожи, мягких тканей и костно-суставным поражениям. В Международном соглашении по диабетической стопе в 2000 году было принято определение «синдрома диабетической стопы» как комплекса анатомо-функциональных изменений стопы у больного сахарным диабетом, связанного с диабетической нейропатией, ангиопатией, остеоартропатией, переходящих в гнойно-некротические процессы.

При сахарном диабете возможны нарушения нормального кровоснабжения и нервной регуляции ног, что предопределено сбоями функционирования сосудистой (поражения артерий нижних конечностей, склероз Менкеберга) и нервной (нейропатии) систем. Процесс бывает отягощенным из-за воздействия какой-либо инфекции. Из этих составляющих и складывается основа синдрома диабетической стопы. Тяжелое течение данного заболевания может закончиться гангреной и ампутацией конечностей. Чаще всего синдром развивается после 15-20 лет заболевания сахарным диабетом у 10% пациентов, 40-50% больных диабетом находятся в группе риска с угрозой лишиться ног, до 90% пациентов, имеющих диабетическую стопу, больны сахарным диабетом второго типа.
Классификация форм диабетической стопы
В зависимости от тяжести течения синдрома диабетической стопы определяют стадии:
- 0 — высокий риск развития диабетической стопы при наличии её деформации, мозолей, гиперкератоза и отсутствия язвенных дефектов;
- 1 — стадия поверхностной язвы в пределах кожных покровов;
- 2 — стадия глубокой язвы на коже с вовлечением подкожно-жировой клетчатки, мышечной ткани, сухожилий и без поражения костей;
- 3 — стадия глубокой язвы с поражением костных тканей;
- 4 — стадия ограниченной гангрены;
- 5 — стадия обширной гангрены.
Отталкиваясь от преимущественного наличия какого-либо из патологических компонентов, определяют ишемическую (5-10%), нейропатическую (60-75%) и смешанную — нейро-ишемическую (20-30%) форму диабетической стопы:
Ишемическая (нейроишемическая) форма диабетической стопы развивается на фоне диабетической ангиопатии и характеризуется нарушением кровоснабжения конечностей в связи с поражениями крупных и мелких сосудов атеросклерозом, развивающимся у больных сахарным диабетом намного быстрее, чем других людей. Течение ишемической формы подчеркивается стойким отёком, перемежающей хромотой, постоянными болями и усталостью в ногах, посинением кожи конечностей. Стопы и голени холодеют, при запущенности заболевания появляются язвы, некроз края пятки или пальцев стопы.
Нейропатическая форма диабетической стопы имеет три вида:
- нейропатическая язва;
- остеоартропатия (сустав Шарко);
- нейропатический отёк.
Нейропатическая форма развивается при поражении нервного аппарата дистальных отделов конечностей на фоне диабетической полиневропатии. Первые сигналы заболевания появляются в местах наибольшего нажима на стопу при нагрузках. Впоследствии при длительном течении нейропатии стопа деформируется, и точка опоры переносится на определённые её участки, где кожа утолщается, а позже образовывается язва.
При таких обстоятельствах больной ощущает частичное онемение конечности, жжение и «мурашки». Через какое-то время чувствительность ноги снижается настолько, что человек не ощущает появление язвы. По той же причине нечувствительности человек не в состоянии отреагировать на травмирующие термические или механические факторы, что сильнее усугубляет разрушительный процесс, к которому легко присоединяется инфекция.
Предрасположенность больных сахарным диабетом к переломам костей и другим костным изменениям часто ведёт к развитию остеоартропатической формы или сустава Шарко, поражающего, как правило, коленный сустав. Возникает остеоартропатия в результате малозначительных травм, получение которых пациент не ощущает, затем сустав опухает и с течением времени деформируется.
При нейропатической форме синдрома развивается нейропатический отёк (накопление жидкости в подкожных тканях), который осложняет нездоровые процессы стоп.
Классификация диабетической остеоартропатии:
- стадия 1 — наличие отёка стопы, гипертермии и гиперемии;
- стадия 2 — развитие деформации стопы (под рентгеном видны костные изменения — остеопороз, костная деструкция, фрагментация костных структур);
- стадия 3 — чёткая выраженность деформации стопы, спонтанных переломов и вывихов;
- стадия 4 — образование язв, при инфицировании опасность быстрого развития гангрены.
Смешанная форма диабетической стопы в равной степени отражает признаки ишемической и нейропатической формы.
Прогноз и профилактика диабетической стопы
Профилактические меры для предотвращения развития диабетической стопы:
- тщательное соблюдение правил ухода за ногами и ежедневный осмотр стоп с целью обнаружения изменений;
- регулярный контроль уровня глюкозы в крови в домашних условиях;
- постоянное наблюдение у диабетолога и подиатра;
- соблюдение диеты и схемы приема лекарств;
- отказ от тесной обуви в пользу ортопедических стелек и обуви;
- упражнений для стоп;
- опаска травмирования ног.
Для составления прогноза должен учитываться целый комплекс факторов, включая адекватность лечения, стаж заболевания диабетом и сопутствующие недуги.
Причины развития диабетической стопы
Основными элементами патогенеза синдрома диабетической стопы выступают ангиопатия, нейропатия и инфекция.
Некорригируемая гипергликемия на протяжении длительного периода при сахарном диабете приводит к специфическимизменениям сосудов (диабетической макроангиопатии и микроангиопатии) и периферических нервов (диабетической нейропатии).
Ангиопатии вызывают снижение эластичности и проходимости кровеносных сосудов, повышение вязкости крови, что нарушает иннервацию и нормальную трофику тканей, а также ведёт к потере чувствительности нервных окончаний ног.
Повышенное гликозилирование пептидов снижает подвижность суставов, это объединяется с деформацией костей конечности и вызывает нарушение нормальной биомеханической нагрузки на стопу (диабетическая остеоартропатия или стопа Шарко). При измененном кровообращении, снижении чувствительности и защитной функции тканей каждая незначительная травма стопы (ушиб, потертость, трещинка, микропорез) превращается в длительно незаживающие трофические язвы, которые нередко инфицируются стафилококками, колибактериями, стрептококками, анаэробной микрофлорой.
Различные бактериальные группы ферментов разрыхляют окружающие ткани, распространяя инфекцию и некротизацию на подкожно-жировую клетчатку, мышечную ткань, костно-связочный аппарат и повышая риск развития абсцесса, флегмоны и гангрены конечности.
Невзирая на то, что потенциальная угроза формирования диабетической стопы существует у всех больных сахарным диабетом, к группе наибольшего риска относятся пациенты с:
- периферической полинейропатией;
- атеросклерозом сосудов;
- аномальным содержанием липидов в крови;
- ишемической болезнью сердца;
- артериальной гипертензией;
- лица, злоупотребляющие алкоголем и курением.
Повышенным риском развития диабетической стопы при сахарном диабете угрожают очаговые изменения тканей стоп:
- вросший ноготь;
- грибковые поражения ногтей;
- микозы кожи;
- натоптыши и мозоли;
- трещины пяток;
- недостаточная гигиена ног.
Причиной появления вышеуказанных дефектов может быть неправильно подобранная обувь — слишком тесная, узкая или сильно разношенная, не плотно сидящая на ногах. Потеря чувствительности конечностей не позволяет больному ощутить, что неподходящая обувь травмирует стопу.
Симптомы диабетической стопы
У такого заболевания, как диабетическая стопа, симптомы зависят от причины синдрома (нарушение кровоснабжения или повреждение нервов).
При поражении нервов конечностей:
- язвы, образующиеся в местах повышенного давления на стопу (подошва, пальцы) безболезненны и сопровождаются выраженным утолщением эпидермиса стопы (омозолелостью);
- снижение вибрационной, болевой и температурной чувствительности стоп;
- розовость и теплота кожи стоп;
- пульсация на артериях конечностей сохранена.
При преимущественном поражении костей и суставов:
- покраснение и отёк стопы;
- позднее —деформация костей стопы, плоскостопие;
- частые спонтанные переломы костей ног.
При сочетанном поражении артерий и нервов:
- выраженные постоянные боли в области пораженной стопы, уменьшающиеся при свешивании ног с постели;
- сухость, бледность или синюшность, холодность кожи ног;
- язва в области кончиков пальцев, пяток при тяжелом нарушении кровообращения.
Признаки нейропатической стопы:
- сухость кожи конечностей;
- гиперкератозы (ороговение эпидермиса);
- ангидроз конечностей;
- снижение всех видов чувствительности (тепловой, болевой, тактильной и прочих);
- деформации костей стопы;
- плоскостопие;
- спонтанные переломы.
Любые из вышеперечисленных симптомов обязывают больного сахарным диабетом срочно обратиться к врачу-эндокринологу. Промедление может привести к ампутации ноги или летальному исходу.
Обнаружили симптомы данного заболевания?
Звоните
Наши специалисты проконсультируют Вас!
Диагностика диабетической стопы
Диагностировать синдром диабетической стопы следует обязательно. Пациенты с высоким риском развития диабетической стопы должны наблюдаться не только у эндокринолога-диабетолога, но также врача-подолога, сосудистого хирурга, ортопеда. Важна роль самообследования по обнаружению изменений, характерных для диабетической стопы: изменение цвета кожи, появление сухости, отечности и боли, искривления пальцев, грибковых поражений и пр.
Диагностика диабетической стопы предполагает сбор анамнеза с уточнением стажа заболевания сахарным диабетом, осмотр стоп, определение лодыжечно-плечевого индекса и рефлексов, оценку всех видов чувствительности.
Применяются методы диагностики:
- неврологическое исследование чувствительности (вибрационной, температурной);
- УЗИ с доплерографией, с измерением артериального давления в артериях голени для оценки кровотока в стопе;
- ангиография — для исследования состояния сосудов стопы;
- периферическая КТ-артериография;
- УЗДГ сосудов нижних конечностей;
- Транскутанная оксиметрия — для определения состояния тканевого кровоснабжения;
- денситометрия (вид рентгенологического исследования) для определения наличия остеопороза и минеральной плотности костной ткани;
- гликемический профиль — для определения суточного уровня сахара в крови, гликолизированного гемоглобина, холестерина, липопротеидов;
- анализ мочи на сахар и кетоновые тела;
- рентгенография стоп в двух проекциях;v
- ультразвуковое сканирование кости для выявления переломов при большой отечности;
- общий анализ крови;
- бактериологический посев крови;
- тщательное изучение содержимого дна, краев язв и его бактериологический посев на микрофлору.
Изучив результаты диагностики при диагнозе «диабетическая стопа», врач назначает адекватное лечение.
Лечение диабетической стопы
Подход к терапии больных с диабетической стопой должен быть мультидисциплинарным и объединять специалистов различных профилей: эндокринолога-диабетолога, хирурга (сосудистая и гнойная хирургия), ортопеда-подиатра, психолога, терапевта, анестезиолога—реаниматолога совместно с подготовленным средним медицинским персоналом.
Лечение диабетической стопы имеет основную тактику:
- коррекция углеводного обмена и артериального давления;
- разгрузка пораженной конечности;
- местная обработка ран/язв;
- системная медикаментозная терапия;
- при неэффективности консервативной терапии — хирургическое лечение.
С целью оптимизации уровня гликемии при сахарном диабете 1 типа производится корректировка дозы инсулина; при диабете 2 типа — перевод пациента на инсулинотерапию.
Для нормализации артериального давления применяются β—блокаторы, ингибиторы АПФ, антагонисты кальция, диуретики.
При гнойно-некротических поражениях (особенно при нейропатической форме синдрома) следует обеспечить разгрузку пораженной конечности, ограничив её движения применение костылей или кресла-каталки, специальных ортопедических приспособлений, стелек или обуви.
При диагнозе «диабетическая стопа» лечение язвенных поражений необходимо производить систематически, обрабатывая раны, иссекая некротизированные ткани, делая перевязки с использованием антибактериальных и антисептических средств. Также язву необходимо освобождать от окружающих мозолей, натоптышей, участков гиперкератозов для снижения нагрузки на пораженный участок.
Терапия антибиотиками широкого спектра противомикробного действия при синдроме диабетической стопы проводится системно.
Консервативная терапия диабетической стопы предусматривает применение препаратовa—липоевой кислоты, спазмолитиков (дротаверина, папаверина), актовегина, инфузии растворов.
При тяжелых поражениях нижних конечностей, когда консервативное лечение бессильно помочь, требуется хирургическое лечение.
При ишемической форме диабетической стопы применяется:
- эндоваскулярная дилатация и стентирование периферических артерий;
- тромбоэмболэктомия;
- пластическое закрытие больших раневых повреждений —аутодермопластика;
- аутовенозное шунтирование;
- артериализация вен стопы, стентирование артерий нижних конечностей и др.
При необходимости применяется дренирование глубоких гнойных очагов —абсцессов, флегмон. При гангрене и остеомиелите высок риск ампутации/экзартикуляции пальцев или стопы.
Данная статья размещена исключительно с целью ознакомления в познавательных целях и не является научным материалом
или профессиональным медицинским советом. За диагностикой и лечением обратитесь к врачу.
Источник
