История болезни синдром слабости синусового узла
Скачать бесплатно историю болезни:
«ИБС, Стабильная стенокардия напряжения, ФК II. Нарушение ритма по типу синдрома слабости синусового узла»
ПАСПОРТНАЯ ЧАСТЬ
Ф.И.О. пациента: ________________
Возраст: 66 лет (07.01.1947г.)
Постоянное место жительства: _____________________
Место работы, профессия: пенсионерка
Дата и время поступления в стационар: 27.03.2012
Дата выписки из стационара: 04.04.2012
Кем направлен больной: ЦРБ
Диагноз направившего учреждения: ИБС, Стабильная стенокардия напряжения, ФК II. Нарушение ритма по типу синдрома слабости синусового узла: тахи-бради форма, транзиторной блокады ПНП, блокады передней ветви ЛНПГ. Легочная гипертензия I степени HI,NYHA II ФК. Артериальная гипертензия II, риск 3.Узловатый зоб.
Диагноз клинический :
Основной: ИБС, Стабильная стенокардия напряжения, ФК II. Нарушение ритма по типу синдрома слабости синусового узла: тахи-бради форма. Частые пароксизмы мерцательной аритмии. Транзиторной блокады ПНП, блокады передней ветви ЛНПГ. Эпизоды асистолии желудочков 3992 мс. Легочная гипертензия I степени NYHA II.
Осложнения: –
Сопутствующий: Артериальная гипертензия II, риск 4.Узловатый зоб.
1. ЖАЛОБЫ
при поступлении: беспокоит слабость, перебои в работе сердца (приступы тахикардии сменяются брадикардией), выраженные приступы слабости и головокружения, предобморочные состояния.
на момент курации:
2. ИСТОРИЯ НАСТОЯЩЕГО ЗАБОЛЕВАНИЯ
Считает себя больной около 4 лет, когда впервые появились перебои в работе сердца. В последнее время приступы начала усиливаться. При обследовании выявлен синдром слабости синусового узла, госпитализирована в КХО для решения вопроса о необходимости имплантации ЭКС
3. ИСТОРИЯ ЖИЗНИ
Родилась в _____________ в 1947 году. Росла и развивалась соответственно возрасту. В психическом и физическом развитии от сверстников не отставала.
Жилищно-бытовые условия удовлетворительные, питание регулярное.
Перенесенные заболевания – простудные, длительное время страдает артериальной гипертензией.
Операции: аппендэктомия в 1992 году. Травмы: не было.
Наличие у себя таких заболеваний как: туберкулез, гепатит, малярию, венерические заболевания отрицает.
Наследственный анамнез: не отягощён.
Трансфузиологический анамнез: переливаний крови и кровезаменителей не было.
Аллергологический анамнез не отягощен.
Вредные привычки: не отмечает
4. ОБЩЕЕ СОСТОЯНИЕ БОЛЬНОГО
Общий осмотр
Общее состояние удовлетворительное. Температура тела 36.7ºС. Сознание ясное, адекватное, ориентирован во времени и пространстве. Положение активное.
Конституциональный тип – гиперстенический. Телосложение правильное. Рост 170 см, масса 82 кг.
Подкожно-жировая клетчатка хорошо развита. Кожные покровы бледно-розового цвета. Элементы сыпи отсутствуют. Влажность, эластичность кожи соответствуют норме. Расчёсов, объёмных образований не определяется.
Лимфатические узлы, доступные для пальпации не увеличены, мягкие, безболезненные, не спаяны с кожей. Щитовидная железа увеличена.
Мышцы развиты удовлетворительно, симметричны, тонус мышц сохранен, сила достаточная. Суставы обычной конфигурации, симметричные, безболезненные, активные и пассивные движения в полном объеме. Кости не деформированы.
Система органов дыхания
Дыхание через нос свободное, ритмичное. Частота дыхания 16 в минуту. Форма грудной клетки гиперстеническая, симметричная, обе половины грудной клетки активно участвуют в акте дыхания. Тип дыхания – грудной.
Пальпация
Грудная клетка при пальпации безболезненная, эластичная. Голосовое дрожание с обеих сторон проводится одинаково.
Перкуссия
При сравнительной перкуссии на симметричных участках грудной клетки определяется ясный легочный звук. Топографическая перкуссия: границы лёгких в пределах нормы.
Аускультация
В лёгких по всем полям выслушивается везикулярное дыхание. Хрипов нет.
Одышки нет.
Система органов кровообращения
Осмотр
Видимой пульсации в области сердца не определяется.
Пальпация
При пальпации верхушечный толчок определяется в пятом межреберье на 1,5 см кнутри от срединно-ключичной линии, умеренной высоты и резистентности.
Пульс одинаковый на обеих руках, ритмичный, удовлетворительного напряжения и наполнения. Частота 70 ударов в минуту. Дефицита пульса нет.
Артериальное давление 130/85 мм. рт. ст.
Аускультация
При аускультации тоны сердца ритмичные, приглушены, шумов нет.
Частота сердечных сокращений 70 ударов в минуту.
Система органов пищеварения
Осмотр
Язык розового цвета, влажный, обложен белым налетом.
Живот обычной формы, мягкий, не вздут, участвует в акте дыхания, при поверхностной и глубокой пальпации безболезненный, доступен во всех отделах. Перистальтика живая, 4 перистальтических волны в минуту.
Стул 1 раз в сутки, оформленный.
Пальпация
Границы печени в пределах нормы. Печень пальпируется на уровне окологрудинной линии на 1,5 см ниже рёберной дуги. Край ее ровный, безболезненный. Размеры по Курлову: 9-8-7 см. Желчный пузырь не пальпируется.
Селезенка не пальпируется.
Симптомов раздражения брюшины нет. Свободной жидкости в брюшной полости нет.
Пальцевое исследование прямой кишки: сфинктер прямой кишки нормотоничен, ампула содержит каловые массы обычной окраски, новообразований не выявлено.
Мочеполовая система
Мочеиспускание свободное, безболезненное. Симптомы поколачивания отрицательны с обеих сторон. Почки не пальпируются. Пальпация мочеточниковых точек безболезненна.
Психоневрологический статус
Сознание ясное. Настроение спокойное, ориентирование во времени и месте не нарушено, концентрация внимания без усилий. Интеллект развит, память не изменена, речь живая, связная. Сон нормальный, без особенностей. Зрачки одинаковы, живо реагируют на свет. Болевая и температурная чувствительность не нарушены. Психических нарушений нет.
5. ПРЕДВАРИТЕЛЬНЫЙ ДИАГНОЗ
На основании жалоб пациента (беспокоит слабость, перебои в работе сердца (приступы тахикардии сменяются брадикардией), выраженные приступы слабости и головокружения, предобморочные состояния), анамнеза заболевания (Считает себя больной около 4 лет, когда впервые появились перебои в работе сердца, в последнее время приступы начала усиливаться), обратилась в поликлинику по месту жительства, где при обследовании выявлен синдром слабости синусового узла и выдано направление на госпитализирована в ВОКБ в КХО для решения вопроса о необходимости имплантации ЭКС
можно выставить предварительный диагноз:
ИБС, Стабильная стенокардия напряжения, ФК II. Нарушение ритма по типу синдрома слабости синусового узла: тахи-бради форма, транзиторной блокады ПНП, блокады передней ветви ЛНПГ. Легочная гипертензия I степени HI,NYHA II ФК. Артериальная гипертензия II, риск 3.Узловатый зоб.
6. ПЛАН ОБСЛЕДОВАНИЯ И ЛЕЧЕНИЯ
1. Общий анализ крови
2. Общий анализ мочи
3. Биохимический анализ
4. Коагулограмма
5. Кровь на RW
6. Определение группы крови, резус-фактора.
7. УЗИ сердца
8. ФГДС
9. ЭКГ
10. Рентгенография грудной клетки
11. УЗИ ОБП
12. Осмотр кардиолога
13. Коронарография.
14.ХМ
План лечения –планируется оперативное лечение, имплантация ЭКС.
7. РЕЗУЛЬТАТЫ ЛАБОРАТОРНЫХ И ИНСТРУМЕНТАЛЬНЫХ ИССЛЕДОВАНИЙ
Общий анализ крови от27.03.2013г.
Эритроциты (RBC) – 4,47×10¹²/л;
Гемоглобин (HGB) – 147 г/л;
Гематокрит (HCT) –99%
Лейкоциты (WBC) – 7,95 ×109/л;
СОЭ – 19 мм/ч;
Нейтрофилы:
Палочкоядерные – 1%;
Сегментоядерные – 45 %;
Эозинофилы – 5%;
Лимфоциты – 44%;
Моноциты – 5%.
Заключение: Увеличение СОЭ
Общий анализ мочи от27.03.2013г.
Цвет – соломенно-желтый
Прозрачность – полная
Реакция – кислая
Удельный вес – 1023
Белок – нет
Глюкоза – нет.
Эпителий плоский – 2-3 в поле зрения
Лейкоциты – 3-4 в поле зрения
Заключение: все показатели в пределах нормы.
Биохимический анализ крови27.03.2013г.
Общий белок – 76 г/л
Мочевина – 6,7 ммоль/л
Креатинин – 0,094 ммоль/л
Билирубин общий –20 ммоль/л
Билирубин прямой –3,5ммоль/л
АлАТ – 56 ЕД/л
АсАТ –43ЕД/л
Глюкоза – 5,7 ммоль/л
Холестерин –3,89 ммоль/л
Заключение: в норме
Коагулограмма крови от 01.03.2013г.
АЧТВ – 38 с.
Тромбиновое время – 15 с.
Заключение: все показатели в пределах нормы.
RW крови от04.03.13 – отр.
Определение группы крови и резус-фактора от 27.03.2013
(III) третья, Rh (-) отриц.
Осмотр кардиолога от 25.03.13
Пульс ритмичный,85 в минуту. АД 125/80 мм. рт. ст.
Сердце: тоны приглушены.
Живот мягкий, безболезненный. Отёков нет.
Диагноз: ИБС, Стабильная стенокардия напряжения, ФК II. Нарушение ритма по типу синдрома слабости синусового узла: тахи-бради форма, транзиторной блокады ПНП, блокады передней ветви ЛНПГ. Легочная гипертензия I степени HI,NYHA II ФК. Артериальная гипертензия II, риск 4.
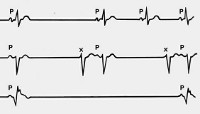
ЭКГ от 26.03.13
Заключение: Синусовый ритм не регулярный с ЧСС мах 106,мин 40 уд в мин.Брадикардия. Отклонение ЭОС сердца в лево. Замедление внутрипредсердной проводимости.
8. КЛИНИЧЕСКИЙ ДИАГНОЗ И ЕГО ОБОСНОВАНИЕ
На основании жалоб пациента (на сжимающие боли за грудиной при физической нагрузки, купирующиеся приёмом нитроглицерина, повышение артериального давления до 180 мм.рт.ст.), истории заболевания (Считает себя больным с января 2012 года, когда впервые появились боли за грудиной при выполнении физической нагрузки. Боли купировались приёмом нитроглицерина. В феврале 2013 года почувствовал ухудшение состояния: боль за грудиной, одышка при незначительной физической нагрузке (ходьбе до 100 м, подъёме на один этаж), обратился в поликлинику по месту жительства, где ему было выдано направление в ВОКБ. Госпитализирован для реваскуляризации миокарда), истории жизни (у отца – ИБС, курит с 40 лет), данных объективного осмотра (гиперстеническое телосложение), данных лабораторного и инструментального исследования (БАК от 01.03.13: увеличение общего и прямого билирубина, общего холестерина, АсАТ; ЭКГ от 01.03.13: Ритм синусовый, 60 уд. в мин. Гипертрофия левого желудочка) можно выставить окончательный клинический диагноз: ИБС, Стабильная стенокардия напряжения, ФК III, Н I. Артериальная гипертензия II, риск IV.
9. ЛЕЧЕНИЕ И ЕГО ОБОСНОВАНИЕ
10. ДИНАМИЧЕСКОЕ НАБЛЮДЕНИЕ ЗА ПАЦИЕНТОМ
Дата 03.04
T0С 36.7
ЧСС 65 в мин.
АД 130/85 мм.рт.ст.
Общее состояние удовлетворительное.Жалоб нет
Объективно: кожные покровы и видимые слизистые без особенностей. Язык влажный, обложен белым налётом.
Дыхание в легких везикулярное. Хрипов нет. ЧД 18 в мин.
Тоны сердца ясные, приглушены.
Живот при пальпации мягкий, безболезненный.
Стул 1 раз в сутки, оформленный. Отёков нет.
Мочеиспускание безболезненное, не затруднено. Диурез достаточный.
Повязка сухая, лежит хорошо. Режим палатный.
Стол Б.
Дата 04.04
T0С 36.6
ЧСС 72 в мин.
АД 130/80 мм.рт.ст.
Общее состояние удовлетворительное.
Жалоб нет
Объективно: кожные покровы и видимые слизистые без особенностей. Язык влажный, обложен белым налётом.
Дыхание в легких везикулярное. Хрипов нет. ЧД 17 в мин.
Тоны сердца ясные, приглушены.
Живот при пальпации мягкий, безболезненный. Стул 1 раз в сутки, оформленный. Отёков нет.
Мочеиспускание безболезненное, не затруднено. Диурез достаточный. Швы без особенностей. Выписала для дальнейшего амбулаторного лечения.
12. ЭПИКРИЗ
Пациентка ____________,1947 года. Находится в отделении сердечно-сосудистой хирургии с 27.03.2013 по 04.04.2013.
Диагноз клинический :
основной: ИБС, Стабильная стенокардия напряжения, ФК II. Нарушение ритма по типу синдрома слабости синусового узла: тахи-бради форма. Частые пароксизмы мерцательной аритмии. Транзиторной блокады ПНП, блокады передней ветви ЛНПГ. Эпизоды асистолии желудочков 3992 мс. Легочная гипертензия I степени NYHA II.
осложнения : –
сопутствующий: Артериальная гипертензия II, риск 4.Узловатый зоб.
Исследования : Общий анализ крови
Эритроциты (RBC) – 4,47×10¹²/л;
Гемоглобин (HGB) – 147 г/л;
Гематокрит (HCT) –99%
Лейкоциты (WBC) – 7,95 ×109/л;
СОЭ – 19 мм/ч;
Нейтрофилы:
Палочкоядерные – 1%;
Сегментоядерные – 45 %;
Эозинофилы – 5%;
Лимфоциты – 44%;
Моноциты – 5%.
Заключение: Увеличение СОЭ
Общий анализ мочи.
Заключение: все показатели в пределах нормы.
Биохимический анализ крови
Общий белок – 76 г/л
Мочевина – 6,7 ммоль/л
Креатинин – 0,094 ммоль/л
Билирубин общий –20 ммоль/л
Билирубин прямой –3,5ммоль/л
АлАТ – 56 ЕД/л
АсАТ –43ЕД/л
Глюкоза – 5,7 ммоль/л
Холестерин –3,89 ммоль/л
Заключение: в норме
Лечение :
12. ЛИТЕРАТУРА
1. Акчурин Р.С., Ширяев А.А., Бранд Я.Б., Королев С.В., Галяутдинов Д.М., Васильев В.П. Реконструктивная микрохирургия коронарных артерий: опыт первых 2000 операций. Сборник статей по Материалам Всероссийской научно–практической конференции «Современные технологии хирургии ишемической болезни сердца». М., 2001, с.13–15.
2. Белов Ю.В. Показания и противопоказания к аортокоронарному шунтированию. Грудная и сердечно–сосудистая хирургия, 1992, N. 1–2, с. 8–12.
3. Шабалкин Б.В. Аорто–коронарное шунтирование в лечении ИБС: Автореф. дисс. доктора мед. наук. М. , 1975.
Источник
Синдром слабости синусового узла (СССУ, синдром дисфункции синусового узла) – нарушение ритма, вызванное ослаблением или прекращением функции автоматизма синусно-предсердного узла. При СССУ нарушается образование и проведение импульса из синусового узла в предсердия, что проявляется урежением сердечного ритма (брадикардией) и сопутствующими эктопическими аритмиями. У пациентов с синдромом слабости синусового узла возможно наступление внезапной остановки сердечной деятельности.
Общие сведения
Синдром слабости синусового узла (СССУ, синдром дисфункции синусового узла) – нарушение ритма, вызванное ослаблением или прекращением функции автоматизма синусно-предсердного узла. При СССУ нарушается образование и проведение импульса из синусового узла в предсердия, что проявляется урежением сердечного ритма (брадикардией) и сопутствующими эктопическими аритмиями. У пациентов с синдромом слабости синусового узла возможно наступление внезапной остановки сердечной деятельности.
Синдромом слабости синусового узла в основном страдают пожилые пациенты (старше 60-70 лет) обоего пола, хотя СССУ также встречается у детей и подростков. Распространенность данного вида аритмии в общей популяции составляет от 0,03 до 0,05%. Помимо истинной дисфункции синусового узла, связанной с его органическим поражением, встречаются вегетативные и медикаментозные нарушения функции автоматизма, устраняющиеся лекарственной денервацией сердца либо отменой препаратов, ведущих к подавлению образования и проведения импульса.
Синусовый (синусно-предсердный) узел является генератором импульсов и водителем сердечного ритма первого порядка. Он расположен в зоне устья верхней полой вены в правом предсердии. В норме в синусовом узле зарождаются электрические импульсы с частотой 60—80 в 1минуту. Синусовый узел состоит из ритмогенных пейсмекерных клеток, обеспечивающих функцию автоматизма. Деятельность синусно-предсердного узла регулирует вегетативная нервная система, что проявляется изменениями сердечного ритма сообразно гемодинамическим потребностям организма: учащением сердечных сокращений при физической нагрузке и замедлением в покое и период сна.
При развитии синдрома слабости синусового узла возникает периодическая или постоянная утрата синусно-предсердным узлом ведущей позиции в формировании сердечного ритма.

Синдром слабого синусового узла
Классификация СССУ
По особенностям клинического проявления выделяют следующие формы синдрома слабости синусового узла и варианты их течения:
1. Латентная форма – отсутствие клинических и ЭКГ-проявлений; дисфункция синусового узла определяется при электрофизиологическом исследования. Ограничений трудоспособности нет; имплантация электрокардиостимулятора не показана.
2. Компенсированная форма:
- брадисистолический вариант – слабо выраженные клинические проявления, жалобы на головокружение и слабость. Может быть профессиональное ограничение трудоспособности; имплантация электрокардиостимулятора не показана.
- брадитахисистолический вариант – к симптомам брадисистолического варианта добавляются пароксизмальные тахиаритмии. Имплантация электрокардиостимулятора показана в случаях декомпенсации синдрома слабости синусового узла под влиянием противоаритмической терапии.
3. Декомпенсированная форма:
- брадисистолический вариант – определяется стойко выраженная синусовая брадикардия; проявляется нарушением церебрального кровотока (головокружением, обморочными состояниями, преходящими парезами), сердечной недостаточностью, вызванной брадиаритмией. Значительное ограничение трудоспособности; показаниями к имплантации служат асистолия и время восстановления функции синусового узла (ВВФСУ) более 3 секунд.
- брадитахисистолический вариант (синдром Шорта) – к симптомам брадисистолического варианта декомпенсированной формы добавляются пароксизмальные тахиаритмии (суправентрикулярная тахикардия, мерцание и трепетание предсердий). Пациенты полностью нетрудоспособны; показания к имплантации электрокардиостимулятора те же, что и при брадисистолическом варианте.
4. Постоянная брадисистолическая форма мерцательной аритмии (на фоне ранее диагностированного синдрома слабости синусового узла):
- тахисистолический вариант – ограничение трудоспособности; показаний к имплантации электрокардиостимулятора нет.
- брадиситолический вариант – ограничение трудоспособности; показаниями к имплантации электрокардиостимулятора служат церебральная симптоматика и сердечная недостаточность.
Развитию брадисистолической формы мерцательной аритмии может предшествовать любая из форм дисфункции синусового узла. В зависимости от регистрации признаков слабости синусового узла при холтеровском ЭКГ-мониторировании выделяют латентное (признаки СССУ не выявляются), интермиттирующее (признаки СССУ выявляются при снижении симпатического и возрастании парасимпатического тонуса, например, в ночные часы) и манифестирующее течение (признаки СССУ выявляются при каждом суточном ЭКГ-мониторировании).
Синдром слабости синусового узла может протекать остро и хронически, с рецидивами. Острое течение синдрома слабости синусового узла часто наблюдается при инфаркте миокарда. Рецидивирующее течение СССУ может быть стабильным или медленно прогрессирующим. По этиологическим факторам различаются первичная и вторичная формы синдрома слабости синусового узла: первичная вызывается органическими поражениями синусно-предсердной зоны, вторичная — нарушением ее вегетативной регуляции.
Причины СССУ
К случаям первичного синдрома слабости синусового узла относится дисфункция, вызванная органическими поражениями синоатриальной зоны при:
- кардиальной патологии – ИБС, гипертонической болезни, кардиомиопатии, пороках сердца, миокардитах, хирургических травмах и трансплантации сердца;
- идиопатических дегенеративных и инфильтративных заболеваниях;
- гипотиреозе, дистрофии костно-мышечного аппарата, старческом амилоидозе, саркаидозе, склеродермическом сердце, злокачественных опухолях сердца, в стадии третичного сифилиса и др.
Ишемия, вызванная стенозом артерии, питающей синусовый узел и синоатриальную зону, воспаление и инфильтрация, кровоизлияние, дистрофия, локальный некроз, интерстициальный фиброз и склероз вызывают развитие на месте функциональных клеток синусно-предсердного узла соединительной ткани. Вторичный синдром слабости синусового узла обусловлен внешними (экзогенными) факторами, воздействующими на синусный узел. К экзогенным факторам относят гиперкалиемию, гиперкальциемию, лечение лекарственными препаратами, снижающими автоматизм синусового узла ( b-адреноблокаторами, клофелином, допегитом, резерпином, кордароном, верапамилом, сердечными гликозидами и др.).
Особо среди внешних факторов выделяют вегетативную дисфункцию синусового узла (ВДСУ). ВДСУ часто наблюдается в связи с гиперактивацией блуждающего нерва (рефлекторной или длительной), вызывающей урежение синусового ритма и удлинение рефрактерности синусового узла. Тонус блуждающего нерва может повышаться при физиологических процессах: во сне, во время мочеиспускания, дефекации, кашля, глотания, тошноты и рвоты, пробы Вальсавы. Патологическая активация блуждающего нерва может быть связана с заболеваниями глотки, мочеполового и пищеварительного трактов, имеющих обильную иннервацию, а также при гипотермии, гиперкалиемии, сепсисе, повышении внутричерепного давления.
ВДСУ чаще наблюдается у подростков и молодых людей в связи со значительной невротизацией. Стойкий синусовый брадикардический ритм также может отмечаться у тренированных спортсменов в связи с выраженным преобладанием вагусного тонуса, однако, такая брадикардия не является признаком синдрома слабости синусового узла, т. к. нарастание частоты сердечных сокращений происходит адекватно нагрузке. Вместе с тем, у спортсменов может развиваться истинная СССУ в сочетании с другими нарушениями ритма, обусловленные дистрофией миокарда.
Симптомы СССУ
Варианты клинического течения синдрома слабости синусового узла разнообразны. У части пациентов клиника СССУ длительный период времени может отсутствовать, у других отмечаются выраженные нарушения ритма, сопровождающиеся в тяжелых случаях головными болями, головокружением, приступами Морганьи-Адамса-Стокса. Возможно расстройство гемодинамики в результате уменьшения ударного и минутного объема выброса, сопровождающихся, в том числе, развитием кардиальной астмы, отека легких, коронарной недостаточностью (стенокардией, реже – инфарктом миокарда).
В клинике синдрома слабости синусового узла выделяют две основные группы симптомов: церебральные и кардиальные. Церебральная симптоматика при маловыраженных нарушениях ритма проявляется усталостью, раздражительностью, забывчивостью, эмоциональной лабильностью. У пожилых пациентов наблюдается снижение интеллекта и памяти. При прогрессировании СССУ и недостаточности мозгового кровообращения церебральная симптоматика нарастает. Развиваются предобморочные состояния и обмороки, которым предшествует появление шума в ушах, резкой слабости, ощущение замирания или остановки сердца. Обмороки кардиального генеза при синдроме Морганьи-Эдемс-Стокса протекают без предвестников и судорог (исключение – случаи длительной асистолии).
Кожные покровы бледнеют, холодеют, покрываются холодным потом, АД резко снижается. Провоцировать обмороки может кашель, резкий поворот головы, ношение тесного воротника. Обычно обмороки проходят самостоятельно, однако при затяжных обморочных состояниях может потребоваться оказание неотложной помощи. Выраженная брадикардия может вызывать дисциркуляторную энцефалопатию, характеризующуюся усилением головокружения, появлением мгновенных провалов в памяти, парезов, «проглатыванием» слов, раздражительностью, инсомнией, снижением памяти.
Кардиальные проявления синдрома слабости синусового узла начинаются с ощущений пациентом замедленного или нерегулярного пульса, болей за грудиной (в связи с недостатком коронарного кровотока). Присоединяющиеся аритмии сопровождаются сердцебиением, перебоями в работе сердца, одышкой, слабостью, развитием хронической сердечной недостаточности.
При прогрессировании СССУ нередко присоединяется вентрикулярная тахикардия или фибрилляция, повышающие вероятность развития внезапной сердечной смерти. Среди других органических проявлений синдрома слабости синусового узла могут отмечаться олигурия, обусловленная почечной гипоперфузией; нарушения со стороны желудочно-кишечного тракта, перемежающаяся хромота, мышечная слабость в связи с недостаточностью оксигенации внутренних органов и мышц.
Объективно выявляются синусовая брадикардия (особенно ночная), сохраняющаяся при физической нагрузке, синоаурикулярная блокада и эктопические ритмы (мерцание и трепетание предсердий, пароксизмальная тахикардия, суправентрикулярная, реже желудочкая экстрасистолия). После периода эктопических ритмов восстановление нормального синусового ритма замедлено и наступает после предшествующей длительной паузы.
Диагностика СССУ
Наиболее характерным признаком синдрома слабости синусового узла служит брадикардия, встречающаяся в 75% случаев, поэтому предположить наличие СССУ следует у любого пациента с выраженным урежением сердечного ритма. Установление наличия брадикардии производится при помощи ЭКГ-регистрации ритма во время появления характерной симптоматики. В пользу синдрома слабости синусового узла могут свидетельствовать следующие электрокардиографические изменения: синусовая брадикардия, синоатриальная блокада, остановка деятельности синусового узла, депрессия синусового узла в постэкстрасистолический период, синдром тахи-брадикардии, внутрипредсердная миграция водителя ритма.
В диагностике преходящей брадикардии используется холтеровское суточное мониторирование ЭКГ на протяжении 24-72 часов. Мониторирование с большей вероятностью и частотой позволяет зафиксировать вышеозначенные феномены, проследить их связь с нагрузкой и реакцию на лекарственные препараты, выявить бессимптомное течение синдрома слабости синусового узла. Для диагностики СССУ применяется атропиновая проба: при синдроме слабости синусового узла после введения 1 мл 0,1% атропина частота синусового сердечного ритма не превышает 90 ударов в минуту.
Следующим этапом диагностики СССУ служит ЭФИ – электрофизиологическое исследование. Путем введения чрезпищеводного электрода (ЧПЭКГ) пациенту проводится стимуляция ритма до 110-120 в мин., и после прекращения стимуляции по ЭКГ оценивается скорость восстановления синусовым узлом ритма сокращений. При паузе, превышающей 1,5 см, можно предположить наличие синдрома слабости синусового узла.
При выявлении измененной функции синусового узла проводится дифференциальная диагностика между истинным СССУ, обусловленным органическим поражением водителя ритма, и вегетативной или медикаментозной дисфункцией синусового узла. Для выявления кардиопатологии проводится УЗИ сердца, МСКТ и МРТ сердца.
Лечение СССУ
Объем лечебных мероприятий при синдроме слабости синусового узла зависит от степени нарушения проводимости, остроты нарушения ритма, этиологии, выраженности клинической симптоматики. При отсутствии или минимальных проявлениях СССУ проводится терапия основного заболевания и динамическое наблюдение кардиолога. Медикаментозное лечение СССУ проводится при умеренных проявлениях бради- и тахиаритмий, однако, оно малоэффективно.
Основным методом лечения синдрома слабости синусового узла является постоянная электрокардиостимуляция. При выраженной клинике СССУ, вызванной брадикардией, удлинении ВВФСУ до 3-5 сек., наличии признаков хронической сердечной недостаточности показана имплантация электрокардиостимулятора, работающего в demand-режиме, т. е. вырабатывающего импульсы при падении частоты сердечных сокращений до критических показателей.
Абсолютными показаниями к электрокардиостимуляции служат:
- хотя бы однократное возникновение приступа Морганьи-Эдемс-Стокса;
- брадикардия < 40 уд. в мин., ВВФСУ более 3 сек.;
- головокружения, пресинкопальные состояния, коронарная недостаточность, высокая артериальная гипертензия;
- сочетание брадикардии с другими видами аритмий, требующих назначения противоаритмических препаратов, что невозможно при нарушении проводимости.
Прогноз при СССУ
Течение синдрома слабости синусового узла обычно имеет тенденцию к прогрессированию, поэтому в отсутствии лечения клиническая симптоматика усугубляется. Неблагоприятно на прогноз СССУ влияют имеющиеся органические заболевания сердца.
В значительной мере прогноз СССУ определяется проявлением дисфункции синусового узла. Наиболее неблагоприятным сочетанием является синусовая брадикардия и предсердные тахиаритмии; менее неблагоприятный прогноз – при сочетании с синусовыми паузами; удовлетворительный – наличие изолированной синусовой брадикардии. Такой прогноз обусловлен вероятностью развития тромбоэмболических осложнений при каждом из вариантов течения, являющихся причиной летальности у 30-50% пациентов с синдромом слабости синусового узла.
В целом СССУ увеличивает процент летальности в среднем на 4-5% ежегодно, причем развитие внезапной сердечной смерти может наступить в любой из периодов заболевания. Продолжительность жизни пациентов с СССУ при отсутствии лечения вариабельна и может составлять от нескольких недель до 10 и более лет.
Профилактика СССУ
Предупреждение развития синдрома слабости синусового узла включает своевременное выявление и терапию опасных этиологических состояний, осторожное назначение противоаритмических препаратов, влияющих на автоматизм и проводимость синусового узла. Для профилактики фибрилляции предсердий у пациентов с СССУ необходимо проведение электрокардиостимуляции.
Источник
