Изобразите формирование ожирения и метаболического синдрома при переедании

Метаболический синдром – симптомокомплекс, проявляющийся нарушением обмена жиров и углеводов, повышением артериального давления. У больных развивается артериальная гипертензия, ожирение, возникает резистентность к инсулину и ишемия сердечной мышцы. Диагностика включает осмотр эндокринолога, определение индекса массы тела и окружности талии, оценку липидного спектра, глюкозы крови. При необходимости проводят УЗ-исследование сердца и суточное измерение АД. Лечение заключается в изменении образа жизни: занятиях активными видами спорта, специальной диете, нормализации веса и гормонального статуса.
Общие сведения
Метаболический синдром (синдром Х) – коморбидное заболевание, включающее сразу несколько патологий: сахарный диабет, артериальную гипертензию, ожирение, ишемическую болезнь сердца. Термин «синдром Х» впервые был введен в конце ХХ века американским ученым Джеральдом Ривеном. Распространённость заболевания колеблется от 20 до 40%. Болезнь чаще поражает лиц в возрасте от 35 до 65 лет, преимущественно страдают пациенты мужского пола. У женщин риск возникновения синдрома после наступления менопаузы увеличивается в 5 раз. За последние 25 лет количество детей с данным расстройством возросло до 7% и продолжает увеличиваться.

Метаболический синдром
Причины метаболического синдрома
Синдром Х – патологическое состояние, которое развивается при одновременном воздействии нескольких факторов. Главной причиной является нарушение чувствительности клеток к инсулину. В основе инсулинорезистентности лежит генетическая предрасположенность, заболевания поджелудочной железы. К другим факторам, способствующим возникновению симптомокомплекса, относят:
- Нарушение питания. Повышенное потребление углеводов и жиров, а также переедание приводят к увеличению веса. Если количество потребленных калорий превосходит энергетические затраты, накапливаются жировые отложения.
- Адинамия. Малоактивный образ жизни, «сидячая» работа, отсутствие спортивной нагрузки способствуют замедлению метаболизма, ожирению и появлению инсулинорезистентности.
- Гипертоническая болезнь. Длительно протекающие неконтролируемые эпизоды гипертензии вызывают нарушение кровообращения в артериолах и капиллярах, возникает спазм сосудов, нарушается метаболизм в тканях.
- Нервное напряжение. Стресс, интенсивные переживания приводят к эндокринным расстройствам и перееданию.
- Нарушение гормонального баланса у женщин. Во время менопаузы повышается уровень тестостерона, снижается выработка эстрогена. Это становится причиной замедления обмена веществ в организме и увеличения жировых отложений по андроидному типу.
- Гормональный дисбаланс у мужчин. Снижение уровня тестостерона после 45 лет способствует набору массы тела, нарушению метаболизма инсулина и повышению артериального давления.
Симптомы метаболического синдрома
Первыми признаками метаболических нарушений становятся утомляемость, апатия, немотивированная агрессия и плохое настроение в голодном состоянии. Обычно пациенты избирательны в выборе пищи, предпочитают «быстрые» углеводы (торты, хлеб, конфеты). Потребление сладкого вызывает кратковременные подъемы настроения. Дальнейшее развитие болезни и атеросклеротические изменения в сосудах приводят к периодическим болям в сердце, приступам сердцебиения. Высокий уровень инсулина и ожирение провоцируют расстройства работы пищеварительной системы, появление запоров. Нарушается функция парасимпатической и симпатической нервной системы, развивается тахикардия, тремор конечностей.
Для заболевания характерно увеличение жировой прослойки не только в области груди, живота, верхних конечностей, но и вокруг внутренних органов (висцеральный жир). Резкий набор веса способствует появлению бордовых стрий (растяжек) на коже живота и бедер. Возникают частые эпизоды повышения АД выше 139/89 мм рт. ст., сопровождающиеся тошнотой, головной болью, сухостью во рту и головокружением. Отмечается гиперемия верхней половины туловища, обусловленная нарушением тонуса периферических сосудов, повышенная потливость за счет сбоев в работе вегетативной нервной системы.
Осложнения
Диагностика
Метаболический синдром не имеет явной клинической симптоматики, патология часто диагностируется на поздней стадии после возникновения осложнений. Диагностика включает:
- Осмотр специалиста. Врач-эндокринолог изучает анамнез жизни и заболевания (наследственность, распорядок дня, режим питания, сопутствующие болезни, условия жизни), проводит общий осмотр (параметры АД, взвешивание). При необходимости больной направляется на консультацию к диетологу, кардиологу, гинекологу или андрологу.
- Определение антропометрических показателей. Андроидный тип ожирения диагностируется путем измерения окружности талии. При синдроме Х данный показатель у мужчин составляет более 102 см, у женщин – 88 см. Лишний вес выявляется подсчетом индекса массы тела (ИМТ) по формуле ИМТ = вес (кг)/рост (м)². Диагноз «ожирение» ставят при ИМТ больше 30.
- Лабораторные анализы. Нарушается липидный обмен: повышается уровень холестерина, ЛПНП, триглицеридов, снижается уровень ЛПВП. Расстройство углеводного обмена ведет к увеличению глюкозы и инсулина в крови.
- Дополнительные исследования. По показаниям назначается суточный мониторинг АД, ЭКГ, ЭХО-КГ, УЗИ печени и почек, гликемический профиль и глюкозотолерантный тест.
Метаболические нарушения следуют дифференцировать с болезнью и синдромом Иценко-Кушинга. При появлении затруднений выполняют определение суточной экскреции кортизола с мочой, дексаметазоновую пробу, томографию надпочечников или гипофиза. Дифференциальная диагностика метаболического расстройства также проводится с аутоиммунным тиреоидитом, гипотиреозом, феохромоцитомой и синдромом стромальной гиперплазии яичников. В этом случае дополнительно определяют уровень АКТГ, пролактина, ФСГ, ЛГ, тиреотропного гормона.
Лечение метаболического синдрома
Лечение синдрома Х предполагает комплексную терапию, направленную на нормализацию веса, параметров АД, лабораторных показателей и гормонального фона.
- Режим питания. Пациентам необходимо исключить легкоусвояемые углеводы (выпечку, конфеты, сладкие напитки), фаст-фуд, консервированные продукты, ограничить количество потребляемой соли и макаронных изделий. Ежедневный рацион должен включать свежие овощи, сезонные фрукты, злаковые, нежирные сорта рыбы и мяса. Пищу следует употреблять 5-6 раз в день небольшими порциями, тщательно пережевывая и не запивая водой. Из напитков лучше выбирать несладкий зеленый или белый чай, морсы и компоты без добавления сахара.
- Физическая активность. При отсутствии противопоказаний со стороны опорно-двигательной системы рекомендуется бег трусцой, плавание, скандинавская ходьба, пилатес и аэробика. Физическая нагрузка должна быть регулярной, не менее 2-3 раз в неделю. Полезна утренняя зарядка, ежедневные прогулки в парке или лесополосе.
- Медикаментозная терапия. Лекарственные препараты назначаются с целью лечения ожирения, снижения давления, нормализации обмена жиров и углеводов. При нарушении толерантности к глюкозе применяют препараты метформина. Коррекцию дислипидемии при неэффективности диетического питания проводят статинами. При гипертензии используют ингибиторы АПФ, блокаторы кальциевых каналов, диуретики, бета-блокаторы. Для нормализации веса назначают препараты, уменьшающие всасывание жиров в кишечнике.
Прогноз и профилактика
При своевременной диагностике и лечении метаболического синдрома прогноз благоприятный. Позднее выявление патологии и отсутствие комплексной терапии вызывает серьезные осложнения со стороны почек и сердечно-сосудистой системы. Профилактика синдрома включает рациональное питание, отказ от вредных привычек, регулярные занятия спортом. Необходимо контролировать не только вес, но и параметры фигуры (окружность талии). При наличии сопутствующих эндокринных заболеваний (гипотиреоз, сахарный диабет) рекомендовано диспансерное наблюдение эндокринолога и исследование гормонального фона.
Метаболический синдром – лечение в Москве
Источник
Автор Предложить Статью На чтение 6 мин. Опубликовано 14.06.2015 19:53
Обновлено 21.11.2016 19:40
 Ожирение, как связующее звено патофизиологических нарушений при метаболическом синдроме
Ожирение, как связующее звено патофизиологических нарушений при метаболическом синдромеМетаболический синдром (МС) — кластер гормональных и метаболических нарушений, объединенный общим патофизиологическим механизмом — инсулинорезистентностью (ИР) и сопутствующей гиперинсулинемией. С одной стороны это обусловлено высокой распространенностью МС в общей популяции, составляющей до 14-24% , причем в возрастных группах от 20 до 49 лет МС встречается чаще у мужчин, а в возрасте 50-69 лет распространенность практически одинакова у мужчин и женщин. Определенное время считалось, что МС — это удел лиц преимущественно среднего и старшего возраста. Однако ряд проведенных исследований свидетельствует о том, что за прошедшие два десятилетия МС демонстрирует устойчивый рост среди подростков и молодежи. Так, в период с 1994 по 2000 г. частота встречаемости МС среди подростков возросла с 4,2 до 6,4%. Избыток МТ встречается у 12-14% детского населения экономически развитых стран.
В настоящее время составляющими МС являются абдоминально-висцеральное ожирение, ИР и гиперинсулинемия, дислипидемия, артериальная гипертензия (АГ), нарушение толерантности к глюкозе (НТГ), микроальбуминурия (МАУ), нарушение гемостаза, ранний атеросклероз. Кроме того, МС часто сопутствуют нарушения пуриновго обмена, синдром ночного апноэ, дисфункция эндотелия, недостаточное снижение уровня АД в ночное время, стеатоз печени и поликистоз яичников. Практически все компоненты, составляющие МС, являются клинически значимыми факторами риска сердечно-сосудистых заболеваний (ССЗ), а сочетание нескольких компонентов существенно увеличивает опасность их развития.
Инсулинорезистентность — это снижение реакции инсулиночувствительных тканей на инсулин при его достаточной концентрации. Ключевым звеном является нарушение эффективности действия инсулина на уровне рецепторов, клеток-мишеней и внутриклеточных звеньев. В процессах взаимодействия инсулина с клетками тканей-мишеней выделяют три группы механизмов, ответственных за развитие ИР: дорецепторный, рецепторный и пострецепторный. ИР, развивающаяся на дорецепторном уровне, обусловлена мутациями гена, кодирующего рецепторы; на уровне взаимодействия гормона с рецептором — является следствием либо уменьшенного числа рецепторов на поверхности клетки, либо сниженного их сродства к инсулину. В большинстве случаев ИР вызвана нарушениями на пострецепторном уровне.
Одна из главных биологических функций инсулина заключается в усилении транспорта глюкозы внутрь клетки. В связи с этим, при наличии ИР, в первую очередь выявляются более или менее выраженные признаки нарушения углеводного обмена.
В результате снижения чувствительности клеток-мишеней к действию инсулина нарушается усвоение глюкозы инсулинозависимыми тканями (печенью, мышцами и жировой тканью) и создаются предпосылки к развитию гипергликемии. Однако благодаря компенсаторному увеличению секреции инсулина Р — клетками поджелудочной железы, концентрация глюкозы в сыворотке крови в течение длительного времени может оставаться нормальной. Таким образом, гиперинсулинемия является наиболее ранним и постоянным маркером ИР.
Нарушение действия инсулина в тканях-мишенях, основными из которых являются печень, скелетные мышцы и жировая ткань, приводят к ряду патофизиологических изменений, которые зависят от природы действия инсулина на конкретную ткань-мишень. В печени инсулин стимулирует образование гликогена и одновременно тормозит синтез глюкозы и гликогенолиз. При нечувствительности ткани печени к действию инсулина усиливаются синтез глюкозы в печени и ее секреция в кровоток, запускается гликогенолиз, а его образование и депонирование тормозятся. В скелетных мышцах инсулин опосредует утилизацию глюкозы, поэтому при ИР поступление и усвоение глюкозы в мышечные клетки нарушены.
Избыточное поступление синтетических жирных кислот (СЖК) в печень, являющихся субстратами для синтеза триглицеридов приводят к увеличению продукции липопротеинов очень низкой плотности (ЛПОНП) печенью. В то же время элиминация ЛПОНП и липопротеинов низкой плотности (ЛПНП) при ИР снижена вследствие снижения активности липопротеидлипазы. Нарушение клиренса ЛПОНП приводит к снижению уровня липопротеинов высокой плотности (ЛПВП), так как ЛПВП образуются в результате перехода апопротеинов и фосфолипидов из ЛПОНП и ЛПНП в процессе их липолиза. Кроме того, при ИР формируются более мелкие и плотные ЛПНП, характеризующиеся высокой степенью атерогенности.
Таким образом, основными характеристиками дислипидемии при МС являются: гипергриглицеридемия, повышение уровня ЛПОНП и ЛПНП, изменение структуры ЛПНП и снижение уровня ЛПВП.
Риск развития заболеваний, ассоциированных с ожирением, в большой степени определяется характером распределения жировой ткани в организме. Прогностически более неблагоприятным считается избыточное отложение жира в области живота и груди (абдоминальное, по мужскому типу, центральное или висцеральное ожирение), чем при общем ожирении (которое затрагивает нижнюю половину тела, и называется также ягодично-бедренное, гиноидное или по женскому типу, нижнее ожирение), так как эта ткань обладает более выраженной липолитической, эндокринной активностью, сопровождается метаболическими нарушениями. Ожирение характеризуется гипертрофией жировых клеток, а при выраженной форме ожирения увеличивается и количество адипоцитов в жировых депо.
Важно также отношение окружности талии к окружности бедер (ОТ/ОБ). Если это отношение > 0,95 у мужчин, > 0,85 у женщин, можно говорить о патологическом отложении жира в абдоминальной области.
Увеличение индекса ОТ/ОБ косвенно характеризует количество жировой ткани в области живота и является наряду с собственно абдоминальным ожирением клиническим маркером наличия у пациента ИР.
Однако, в последнее время более важное значение приобрел показатель ОТ, т.к. наиболее неблагоприятной с точки зрения развития метаболических нарушений является не просто абдоминальная, а собственно висцеральная жировая ткань. В этом случае более точным, хотя и косвенным показателем, отражающим количество собственно висцеральной жировой ткани, является именно величина объема талии (ОТ.
В клинической практике абдоминальный тип ожирения диагностируется у мужчин при ОТ более 102 см, у женщин — более 88 см. Новая редакция определения МС была представлена в апреле 2005 г. На 1 Международном конгрессе по предиабету и метаболическому синдрому в Берлине и на 75-ом Конгрессе европейского общества по атеросклерозу. Праге. Принципиально новой позицией было утверждение абдоминального ожирения как основного критерия диагностики МС с изменением следующих параметров: ОТ (>94 см у мужчин, >80 см у женщин) ХС ЛПВП (<0,9 ммоль/л для мужчин, <1,1 ммоль/л для женщин) и гипергликемии натощак (>5,6 ммоль/л).
Разработка таких методов визуализации жировой ткани, как компьютерная и магнитно-резонансная томография, позволила не только точно измерить количество жира, но и оценить его распределение в организме, в частности, количество интраабдоминального или висцерального депо жира. Но высокая стоимость этих методов ограничивает их применение в широкой клинической практике. Более часто используется определение количества жировой ткани биоимпедансным методом. Безусловно, есть некоторые ограничения при использовании данной методики, и показатели у различных пациентов сравнивать затруднительно, т.к. имеют значение много факторов (пол, возраст, состояние мышечно-суставного аппарата, наличие болевого синдрома при проведении измерений и т.д.). Но оценка динамики показателей у каждого отдельного пациента при снижении МТ достаточно информативна и может быть объективно оценена.
Таким образом, в развитии МС особая роль отводится жировой ткани организма, поэтому одним из направлений терапии его должно быть уменьшение количества жира в организме. Известно, что при уменьшении МТ на 10% количество абдоминальной жировой ткани уменьшается на 30%. В процессе снижения МТ необходимо контролировать количество жировой ткани, а именно, висцерального жира. В повседневной клинической практике наиболее доступными методами оценки общего количества жировой ткани является метод биоимпедансного сопротивления, а для висцерального жира — величина ОТ.
Источник
Дата публикации 26 марта 2018Обновлено 19 июля 2019
Определение болезни. Причины заболевания
Метаболический синдром (синдром Reaven) представляет собой симптомокомплекс, сочетающий в себе абдоминальное ожирение, инсулинорезистентность, гипергликемию (повышенное содержание глюкозы в крови), дислипидемию и артериальную гипертензию. Все эти нарушения связаны в одну патогенетическую цепь. Кроме того, такой синдром часто сочетается с гиперурикемией (избытком мочевой кислоты в крови), нарушением гемостаза (свёртываемости крови), субклиническим воспалением, синдромом обструктивного апноэ-гипопноэ сна (остановкой дыхания во сне).[4]
Метаболический синдром – хроническое, распространённое (до 35% в российской популяции), полиэтиологическое заболевание (возникающее по многим причинам), в котором главная роль принадлежит поведенческим факторам (гиподинамия, нерациональное питание, стресс). Имеет значение также наследственная предрасположенность к артериальной гипертензии, атеросклероззависимым заболеваниям и сахарному диабету второго типа.[5]
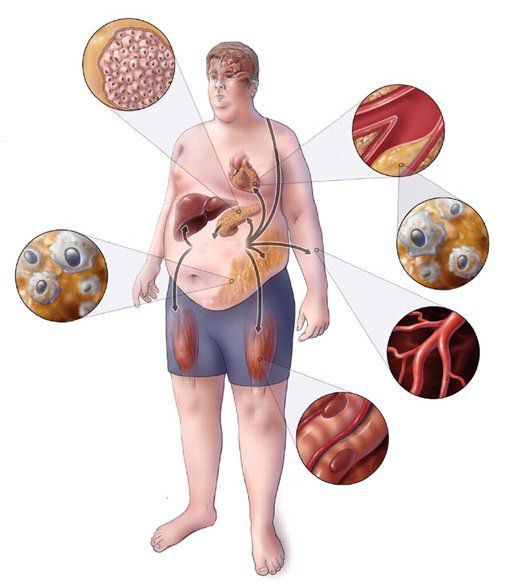
Практикующим врачам важно выделять группу риска метаболического синдрома. К данной группе относятся пациенты с начальными признаками заболевания и его осложнениями: артериальная гипертензия, углеводные изменения, ожирение и повышенное питание, ишемическая болезнь сердца, атеросклеротические заболевания периферических и мозговых артерий, нарушение пуринового обмена, жировая болезнь печени; синдром поликистозных яичников; постменопаузальный период у женщин и эректильная дисфункция у мужчин; гиподинамия, злоупотребление алкоголем, табакокурение, наследственная отягощенность по сердечно-сосудистым и обменным заболеваниям.[3][7]
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением – это опасно для вашего здоровья!
Симптомы метаболического синдрома
Клинические проявления метаболического синдрома соответствуют симптомам его составляющих:
- абдоминального ожирения;
- артериальной гипертензии;
- изменениям углеводного, липидного и пуринового обмена.
Если изменения составляющих синдрома Reaven носят субклинический характер (что встречается довольно часто), то и течение заболевания носит асимптомный характер.
Патогенез метаболического синдрома
Инсулинорезистентность — первопричина развития метаболического синдрома. Представляет собой нарушение утилизации глюкозы в органах-мишенях (поперечнополосатой мускулатуре, липоцитах и печени), связанное с дисфункцией инсулина. Инсулинорезистентность уменьшает усвоение и поступление в клетки скелетной мускулатуры глюкозы; стимулирует липолиз и гликогенолиз, что приводит к липидным и углеводным патологическим изменениям. Кроме того, инсулинорезистентность усиливает секрецию инсулина, в результате чего возникает компенсаторная гиперинсулинемия и активация эндокринных систем (симпатоадреналовой, ренин-ангиотензин-альдостероновой) с формированием артериальной гипертензии, дальнейшим нарушением метаболических процессов, гиперкоагуляции, субклинического воспаления, дисфункции эндотелия и атерогенеза. Эти изменения, в свою очередь, способствуют усилению инсулинорезистентности, стимулируя патогенетический «порочный круг».
Классификация и стадии развития метаболического синдрома
Чёткой классификации и стадийности метаболического синдрома не существует. Его деление некоторыми авторами на полный, включающий все составляющие синдрома, и неполный представляется необоснованным. Несмотря на это, выраженность симптомов, количество компонентов синдрома Reaven и наличие осложнений оказывают влияние на стратификацию риска и выбор тактики лечения у конкретного пациента. Для этого следует учитывать:
- степень ожирения и артериальной гипертензии;
- выраженность метаболических изменений;
- наличие или отсутствие сахарного диабета и заболеваний, связанных с атеросклерозом.
В зависимости от индекса массы тела (ИМТ), который рассчитывается делением веса (кг) на рост (м2), классифицируются следующие типы массы тела (МТ):
- нормальная МТ — ИМТ ≥18,5 <25;
- избыточная МТ — ≥25 <30;
- ожирение I степени — ≥30 <35;
- ожирение II степени — ≥35 <40;
- ожирение III степени — ≥40.
ИМТ <18,5 характеризуется как дефицит массы тела.
Важную роль играет распределение жировой ткани. Различают два типа ожирения:
- гиноидный (по типу «груша»), когда избыточная жировая ткань распределяется преимущественно на бёдрах и ягодицах;
- андроидный (по типу «яблоко»; абдоминальное ожирение), с преимущественной локализацией жира в области верхней половины тела (живот, грудь, плечи, спина).

Второй тип ожирения является более патогенным в плане риска возникновения сердечно-сосудистых заболеваний и сахарного диабета. Это связано с ожирением внутренних органов, в том числе печени (висцеральное ожирение, неалкогольная жировая болезнь печени), снижением сатурации крови кислородом из-за перехода дыхания на грудной, поверхностный тип и эндокринной активностью висцеральной жировой ткани с патологическим изменением выработки адипокинов (лептин, грелин, адипонектин). Выявлена чёткая корреляция между увеличением абдоминальной жировой ткани и индекса массы тела с риском сопутствующих заболеваний. Считается, что риски начинают нарастать при увеличении окружности талии (ОТ) >80 см у женщин и 94 см у мужчин, а при ОТ >88 см и 102 см соответственно риск возрастает значительно.
Центральным патологическим звеном метаболического синдрома является изменение углеводного обмена. Концентрацию глюкозы оценивают в капиллярной крови (норма <5,6) и в венозной плазме (норма <6,1) натощак в ммоль/л. Гипергликемией натощак считается показатель ≥5,6 <6,1 и ≥6,1; <7,0; сахарный диабет — ≥6,1 и ≥6,1 <7,0, соответственно. Через 2 часа после углеводной нагрузки (75 гр глюкозы или 125 гр сахара рафинада, растворённых в 200 мл воды) нормальный показатель концентрации глюкозы в капиллярной и венозной крови — <7,8 ммоль/л; НТГ — ≥7,8 <11,1 и сахарный диабет — ≥11,1.
Ещё один важный компонент метаболического синдрома — артериальная гипертензия, которая может носить вторичный характер. Нормальным считается систолическое артериальное давление (САД) 120-129 мм рт.ст и диастолическое артериальное давление (ДАД) 80-84 мм рт.ст. САД <120 и ДАД <80 называют оптимальным давлением, а САД 130-139 и ДАД 85-89 — высоким нормальным артериальным давлением. Различают три степени артериальной гипертензии:
- 1 ст. – САД 140-159, ДАД 90-99;
- 2 ст. – САД 160-179, ДАД 100-109;
- 3 ст. – САД ≥180, ДАД ≥110.
Повышение артериального давления характеризуется повышением риска сердечно-сосудистых событий.
Для метаболического синдрома характерны также изменения липидного обмена, которые классифицированы в таблице ниже (в ммоль/л).
| Параметры липидов | Риск низкий | Риск умеренный | Риск высокий | Риск очень высокий |
|---|---|---|---|---|
| ОХ | ≤5,5 | ≤5 | ≤4,5 | ≤4 |
| ХС-ЛПНП | ≤3,5 | ≤3 | ≤2,5 | ≤1,8 |
| ХС-ЛПВП | муж. >1 жен. >1,2 | муж. >1 жен. >1,2 | муж. >1 жен. >1,2 | муж. >1 жен. >1,2 |
| Триглицериды | ≤1,7 | ≤1,7 | ≤1,7 | ≤1,7 |
| ХС не-ЛПВП | ≤4,3 | ≤3,8 | ≤3,3 | ≤2,6 |
| Примечание: ОХ — общий холестерин; ХС-ЛПНП — холестерин липопротеинов низкой плотности; ХС-ЛПВП — холестерин липопротеинов высокой плотности; ХС не-ЛПВП — холестерин, не связанный с липопротеинами высокой плотности. | ||||
Осложнения метаболического синдрома
Так как метаболический синдром является сочетанием факторов риска сердечно-сосудистых и обменных заболеваний, именно эти патологии и являются его осложнениями. Речь идёт, в первую очередь, о сахарном диабете, ишемической болезни сердца и их осложнениях: диабетическая ангио-, нейро- и нефропатия, острая коронарная недостаточность, сердечная недостаточность, нарушение сердечного ритма и проводимости, внезапная сердечная смерть, цереброваскулярные заболевания и болезни периферических артерий.[17] Прогрессирование артериальной гипертензии также приводит к поражению органов-мишеней и ассоциированным клиническим состояниям.
Диагностика метаболического синдрома
Для диагностики метаболического синдрома необходимо выявить у пациента основной признак — абдоминальное ожирение по измерению ОТ (>80 см у женщин и >94 см у мужчин) и хотя бы два дополнительных критерия, которые включают в себя:
- артериальную гипертензию (артериальное давление ≥140/90 мм рт.ст.);
- липидные показатели (ммоль/л) — повышение концентрации в крови триглицеридов ≥1,7; снижение ХС ЛПВП <1,0 у мужчин; <1,2 у женщин и повышение ХС ЛПНП >3,0;
- углеводные показатели (ммоль/л) — гипергликемия натощак ≥6,1 и НТГ 7,8 – <11,1.[8]
В клинических условиях нужно дифференцировать метаболический синдром от механического сочетания факторов риска, например артериальной гипертензии, избыточной массы тела без признаков абдоминального ожирения и повышения уровня ОХ крови, что встречается довольно часто (до 30%). В сомнительных случаях рекомендовано дополнительное определение инсулинорезистентности по следующим методикам:
- оценка базальной гиперинсулинемии в крови натощак (гиперинсулинемия — >18 мкед/мл);
- показатель HOMA-IR — произведение значения инсулина натощак (мкед/мл) на величину глюкозы (ммоль/л), разделить на 22,5 (значение большее, чем 2,27, считается инсулинорезистентностью);
- индекс Caro — соотношение тощаковой глюкозы (в ммоль/л) к инсулину (в мкед/мл) (инсулинорезистентность – значение < 0,33).[12]
Лечение метаболического синдрома
Лечение метаболического синдрома следует разделить на немедикаментозное и медикаментозное.
Немедикаментозное лечение синдрома Reaven — это ведение здорового образа жизни, отказ от курения и злоупотребления алкоголем, оптимальная двигательная активность[14], рациональное питание, а также разумное использование природных и преформированных физических лечебных факторов (массаж, подводный душ-массаж, гипокситерапия и гиперкапния, водолечение, талассотерапия, бальнео- и термотерапия, внутренний прём минеральных вод, общие магнитотерапевтические воздействия)[15], психотерапевтических методик и обучающих программ.[13]
Медикаментозное лечение метаболического синдрома, в зависимости от наличия тех или иных его компонентов, может включать гиполипидемические, антигипертензивные препараты, медикаменты для снижения инсулинорезистентности, постпрандиальной гипергликемии и веса.
Основными препаратами, которые используют при лечении артериальной гипертензии у больных синдромом Reaven и сахарным диабетом, являются ингибиторы ангиотензинпревращающего фермента, сартаны и агонисты имидазолиновых рецепторов. Однако для достижения целевого уровня артериального давления часто необходимо сочетание различных классов медикаментов, таких как пролонгированных блокаторов медленных кальциевых каналов, высокоселективных бета-адреноблокаторов и тиазидоподобных диуретиков (индапамид) в сочетании с медикаментами первой линии.[10]
Для коррекции нарушений липидного обмена при метаболическом синдроме первоначально используются статины, возможно их сочетание с эзетролом и фибратами. Основной механизм действия статинов — снижение внутриклеточного синтеза ОХ за счёт обратимого блокирования фермента 3-гидрокси-3-метилглютарил-кофермент А редуктазы. Оно ведёт к увеличению количества рецепторов к ХС-ЛПНП на поверхности гепатоцита и снижению концентрации ХС-ЛПНП в крови. Помимо этого, статины имеют плейотропные эффекты, такие как антитромбогенный, противовоспалительный, улучшение функции эндотелия, что приводит к стабилизации атеросклеротической бляшки. Современные статины способны вместе со снижением ХС-ЛПНП до 55% уменьшать триглицериды до 30% и повышать ХС-ЛПВП до 12%. В то же время, ключевое достоинство статинотерапии — снижение сердечно-сосудистых осложнений и общей смертности[1]. Эффективней всего использовать аторвастатин (10-80 мг/сут) или розувастатин (5-40 мг/сут).[11]
При неэффективности монотерапии статинами целесообразно присоединение эзетрола в дозе 10 мг/сут, который препятствует всасыванию ОХ в кишечнике и может усиливать снижение ХС-ЛПНП на 15-20%.
Фибраты — ещё один класс липидснижающих препаратов. Они расщепляют богатые триглицеридами жировые частицы, снижают синтез свободных жирных кислот и повышают ХС-ЛПВП путём увеличения распада ЛНП. Это приводит к значительному уменьшению триглицеридов (до 50%), ХС-ЛПНП (до 20%) и увеличению ХС-ЛПВП (до 30%). Фибраты также имеют плейотропные эффекты: снижают концентрацию мочевой кислоты, фибриногена и улучшают инсулиночувствительность, однако их положительное влияние на прогноз пациентов не доказано. Наиболее эффективный и безопасный препарат этой группы — фенофибрат 145 мг/сут.
Для снижения инсулинорезистентности препаратом выбора является метформин, который обладает доказанным положительным эффектом на тканевую инсулинорезистентность через усиление поглощения глюкозы тканями-мишенями. Метформин уменьшает скорость всасывания углеводов в тонкой кишке, оказывает периферическое анорексигенное действие, уменьшает продукцию глюкозы печенью, улучшает транспорт глюкозы внутри клеток. Положительное воздействие метформина (1500-3000 мг/сутки) на конечные точки обусловлено снижением инсулинорезистентности, системными метаболическими эффектами (снижение веса, липидных нарушений, факторов свёртываемости крови и т.д.).[9]
Для снижения постпрандиальной гипергликемии используют акарбозу, которая обратимо блокирует глюкоамилазы, сахарозы и мальтазы в верхнем отделе тонкой кишки. В итоге непереваренные углеводы достигают нижние отделы кишечника, и абсорбция углеводов пролонгируется. Вместе с тем, у акарбозы выявлены дополнительные эффекты. В исследовании STOP-NIDDM (2002 год) у больных метаболическим синдромом, принимающих акарбозу дозировкой 300 мг/сут, продемонстрировано снижение развития сахарного диабета на 36%, новых случаев артериальной гипертензии на 34% и суммарного показателя сердечно-сосудистых событий на 46%[6].
При наличии у пациента с синдромом Reaven сахарного диабета второго типа могут применяться современные классы сахароснижающих препаратов, такие как аналог глюкагоноподобного пептида-1, ингибитор дипептидилпептидазы-4 и ингибитор натрийзависимого переносчика глюкозы второго типа. Представитель последнего класса эмпаглифлозин (Джардинс) в исследовании EMPA-REG OUTCOME (2016 год) снизил сердечно-сосудистую смертность у больных сахарным диабетом второго типа на 36%.
Медикаментозная коррекция морбидного ожирения показана, если немедикаментозное лечение не приводит к снижению массы тела более чем на 5% от исходного. Препараты для лечения ожирения делятся на аноретики центрального действия (сибутрамин), и средства, воздействующие на желудочно-кишечный тракт, например орлистат (Ксеникал).
Препарат для снижения аппетита сибутрамин в меньшей степени воздействует на дофаминовые и холинергические процессы, но уменьшает потребление жиров и углеводов, что приводит к похудению и улучшает жировой и углеводный метаболизм. Артериальное давление и частота сердечных сокращений при этом повышается только на 5%.
Орлистат является ингибитором желудочной и панкреатической липаз, вследствие чего треть пищевых триглицеридов не всасывается и снижается их концентрация в крови, что приводит к уменьшению калоража пищи и веса. Кроме того, снижается артериальное давление, уровень глюкозы и инсулинорезистентности.
В медицинской практике лечение метаболического синдрома зависит от наличия и выраженности его компонентов. В таблице ниже показана тактика подбора терапии при вариантах синдрома Reaven, которые встречаются наиболее часто.
| АО+АГ+НТГ (СД) Умеренный ССР | АО+АГ+ДЛ Высокий ССР | АО+АГ+НТГ (СД)+ДЛ Высокий и очень высокий ССР | ||
|---|---|---|---|---|
| Д/ФН+АГП+ГГП | Д/ФН+АГП+ГЛП | Д/ФН+АГП+ГГП+ГЛП | ||
| Примечание ССР – сердечно-сосудистый риск; АГ – артериальная гипертензия; АО – абдоминальное ожирение; ДЛ – дислипидемия; НТГ – нарушение толерантности к глюкозе; СД – сахарный диабет; Д/ФН – диета/физическая нагрузка; АГП – антигипертензивный препарат; ГГП – гипогликемический препарат; ГЛП – гиполипидемический препарат. | ||||
Источник
