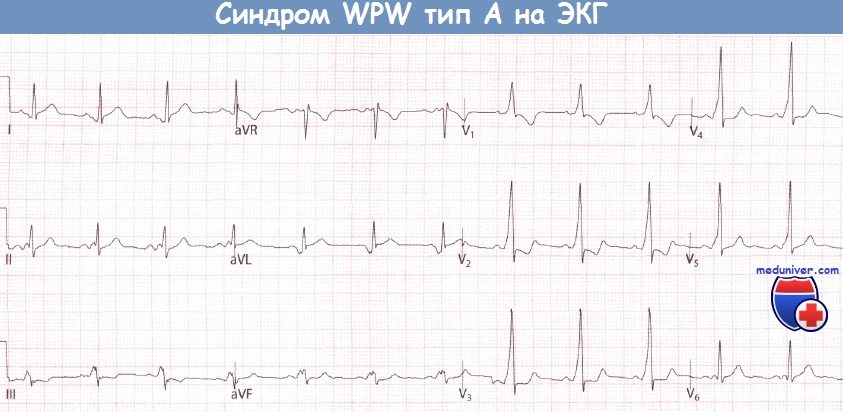
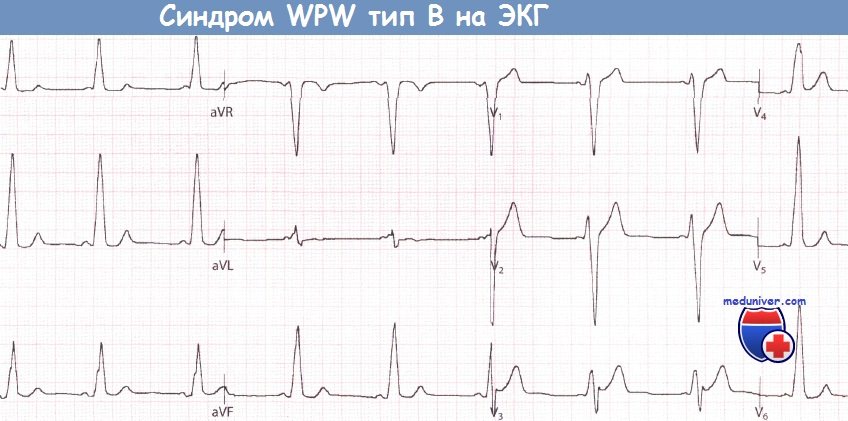
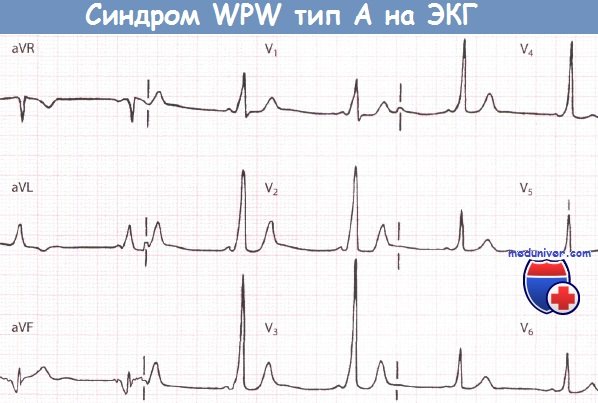
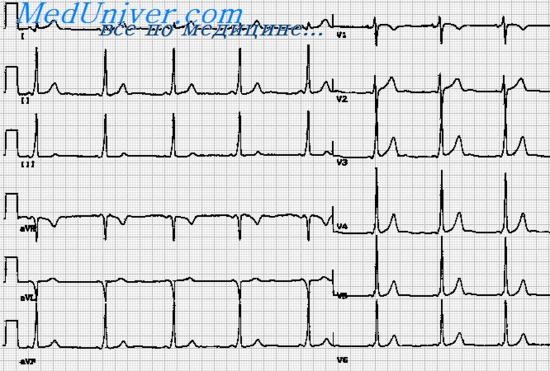
Экг при wpw и clc синдромах

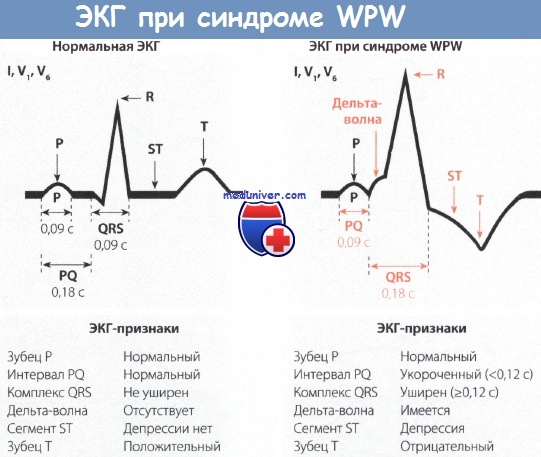
Признаки синдрома Вольфа-Паркинсона-Уайта (WPW) на ЭКГ• Синдром Вольфа-Паркинсона-Уайта (WPW) встречается редко, однако из-за многогранной картины считается «каверзным» для ЭКГ-диагностики. • Для ЭКГ-картины синдрома Вольфа-Паркинсона-Уайта (WPW) характерно укорочение интервала PQ (менее 0,12 с), уширение и деформация комплекса QRS, конфигурация которого напоминает блокаду ножки ПГ, наличие дельта-волны и нарушение возбудимости. • При синдроме WPW возбуждение сердца происходит двумя путями. Сначала частично и раньше времени через дополнительный проводящий путь возбуждается миокард одного желудочка, затем возбуждение проводится нормальным путем через АВ-узел. • Синдром Вольфа-Паркинсона-Уайта (WPW) часто наблюдается у молодых мужчин. Для него типичны приступы пароксизмальной тахикардии (АВ-узловая тахикардия). Синдром Вольфа-Паркинсона-Уайта (WPW) назван по фамилиям авторов, впервые описавших его в 1930 г. (Вольф, Паркинсон и Уайт). Частота встречаемости этого синдрома небольшая и колеблется в диапазоне 1,6-3,3%о, хотя среди больных с пароксизмальной тахикардией на его долю приходится от 5 до 25% случаев тахикардии. Важность диагностики синдрома Вольфа-Паркинсона-Уайта (WPW) связана с тем, что по своим ЭКГ-проявлениям он напоминает многие другие заболевания сердца и ошибка в диагностике чревата тяжелыми последствиями. Поэтому синдром WPW считается «каверзным» заболеванием. Патофизиология синдрома Вольфа-Паркинсона-Уайта (WPW)При синдроме Вольфа-Паркинсона-Уайта (WPW) возбуждение миокарда происходит двумя путями. В большинстве случаев причиной синдрома бывает врожденный дополнительный пучок проведения, а именно дополнительный мышечный пучок, или пучок Кента, который служит коротким путем распространения возбуждения из предсердий в желудочки. Это можно представить следующим образом. Возбуждение возникает, как обычно, в синусовом узле, но распространяется по дополнительному проводящему пути, т.е. упомянутому выше пучку Кента, достигая желудочка быстрее и раньше, чем при обычном распространении возбуждения. В результате происходит преждевременное возбуждение части желудочка (предвозбуждение). Вслед за этим возбуждается остальная часть желудочков в результате поступления в них импульсов по нормальному пути возбуждения, т.е. по пути, проходящему через АВ-соединение.
Симптомы синдрома Вольфа-Паркинсона-Уайта (WPW)Для синдрома Вольфа-Паркинсона-Уайта (WPW) характерны следующие 3 клинических признака: • По данным многочисленных наблюдений, синдром WPW у мужчин встречается чаще, чем у женщин; 60% случаев синдрома WPW приходится на долю мужчин молодого возраста. • Больные синдромом Вольфа-Паркинсона-Уайта (WPW) часто жалуются на сердцебиение, вызванное нарушением ритма сердца. В 60% случаев у больных наблюдаются аритмии, преимущественно пароксизмальная наджелудочковая тахикардия (реципрокная АВ-узловая тахикардия). Кроме того, возможны мерцание предсердий, трепетание предсердий, предсердная и желудочковая экстрасистолии, а также АВ-блокада I и II степени. • В 60% случаев синдром Вольфа-Паркинсона-Уайта (WPW) выявляют у людей, которые не предъявляют жалоб со стороны сердца. Это обычно лица, страдающие вегетососудистой дистонией. В остальных 40% случаев синдром WPW диагностируют у больных с сердечной патологией, которая нередко бывает представлена различными пороками сердца (например, синдромом Эбштейна, дефектами межпредсердной и межжелудочковой перегородок) или ИБС.
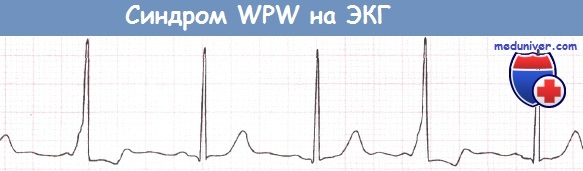
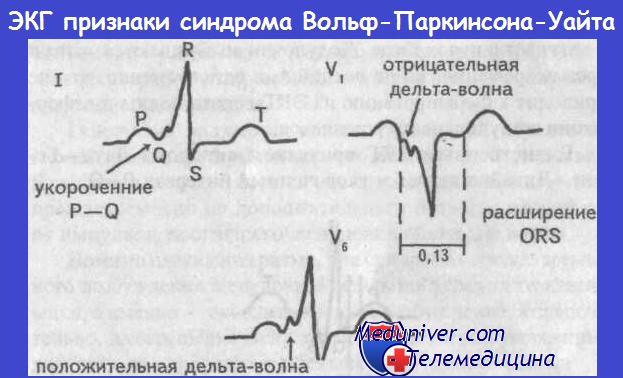
Диагностика синдрома Вольфа-Паркинсона-Уайта (WPW)Диагностировать синдром Вольфа-Паркинсона-Уайта (WPW) можно только при помощи ЭКГ. При внимательном чтении ЭКГ можно выявить своеобразную картину: после нормального зубца Р следует необычно короткий интервал PQ, продолжительность которого меньше 0,12 с. В норме длительность интервала PQ, как уже говорилось в главе, посвященной нормальной ЭКГ, равна 0,12-0,21 с. Удлинение интервала PQ (например, при АВ-блокаде) наблюдается при различных заболеваниях сердца, в то время как укорочение этого интервала представляет собой редкий феномен, который отмечается практически только при синдромах WPW и LGL. Для последнего характерно укорочение интервала PQ и нормальный комплекс QRS. Другим важным ЭКГ-признаком является изменение комплекса QRS. В его начале отмечается так называемая дельта-волна, которая придает ему своеобразный вид и делает его уширенным (0,12 с и более). В итоге комплекс QRS оказывается уширенным и деформированным. Он может напоминать по форме изменения, характерные для блокады ПНПГ, а в части случаев -ЛНПГ. Поскольку деполяризация желудочков (комплекс QRS) явно изменена, то и реполяризация претерпевает вторичные изменения, затрагивающие интервал ST. Так, при синдроме WPW отмечаются отчетливая депрессия сегмента ST и отрицательный зубец Т в левых грудных отведениях, прежде всего, в отведениях V5 и V6. Далее отметим, что при синдроме Вольфа-Паркинсона-Уайта (WPW) нередко регистрируется очень широкий и глубокий зубец Q в отведениях II, III и aVF. В таких случаях возможна ошибочная диагностика ИМ задней стенки. Но иногда явно уширенный и глубокий зубец Q регистрируется в правых грудных отведениях, например в отведениях V1 и V2. Неопытный специалист в таком случае может ошибочно диагностировать инфаркт миокарда (ИМ) передней стенки ЛЖ. Но при достаточном опыте, как правило, удается в отведениях II, III, aVF или V1 и V2 распознать дельта-волну, характерную для синдрома WPW. В левых грудных отведениях V5 и V6 регистрируется направленная вниз дельта-волна, поэтому зубец Q не дифференцируется. Лечение синдрома WPW, проявляющегося клинической симптоматикой, начинают с назначения лекарственных средств, например аймалина или аденозина, после чего, если эффект отсутствует, прибегают к катетерной аблации дополнительного проводящего пути, которая приводит к излечению в 94% случаев. При бессимптомном течении синдрома WPW специальной терапии не требуется. Особенности ЭКГ при синдроме Вольфа-Паркинсона-Уайта (WPW):
Учебное видео ЭКГ при синдроме WPW (Вольфа-Паркинсона-Уайта)
– Также рекомендуем “Классификация синдрома Вольфа-Паркинсона-Уайта (WPW): типы А и В” Оглавление темы “Расшифровка ЭКГ (электрокардиограммы)”:
|
Источник
ЭКГ при синдроме WPW (Вольфа-Паркинсона-Уайта)Синдром WPW характеризуется коротким интервалом PR, уширенным комплексом QRS вследствие наличия дельта-волны и пароксизмальной тахикардией. Если тахикардия не возникает, то, строго говоря, у пациента имеет место лишь предвозбуждение желудочков, а не синдром WPW. (Такое состояние иногда обозначается как феномен WPW.) При синусовом ритме предсердный импульс достигает желудочков – как по дополнительному пути, так и через АВ-узел. Проведение через АВ-узел происходит относительно медленно. Поэтому начальное возбуждение желудочков обусловлено исключительно проведением по дополнительному пути, результатом чего является укороченный интервал PR – это и есть предвозбуждение желудочков. Поскольку дополнительный путь не связан с системой Гиса-Пуркинье, начальное возбуждение желудочков происходит медленно, что приводит к уширению желудочкового комплекса за счет дельта-волны. Это принципиально отличается от быстрой активации желудочков через специализированную проводящую систему. Как только предсердный импульс преодолел АВ-узел, дальнейшая активация желудочков через систему Гиса-Пуркинье происходит быстро. Поэтому у пациента с синдромом WPW при синусовом ритме желудочковый комплекс формируется в результате слияния дельта-волны и нормального комплекса QRS.
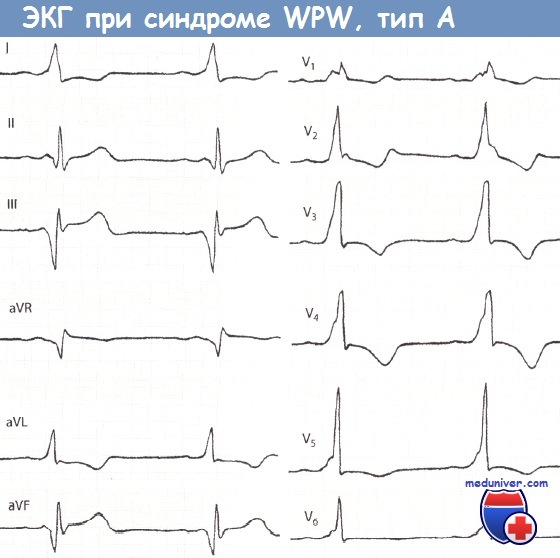
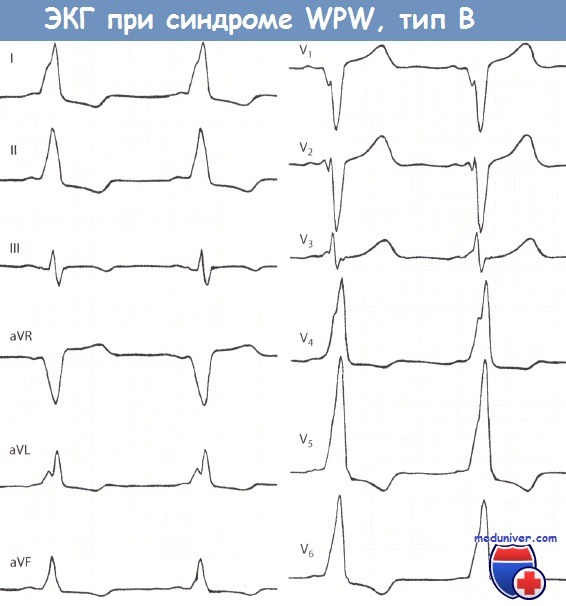
Локализация дополнительного пути при синдроме Вольфа-Паркинсона-Уайта (WPW)Выделяют 2 типа синдрома – А и В (в зависимости от характера желудочкового комплекса в отведении V1). Если преобладают положительные отклонения, это тип А, если отрицательные – тип В. Хотя тип А обусловлен левосторонним расположением дополнительного пути, тип В не обязательно связан с правосторонним расположением дополнительного проводящего пути (ДПП), особенно если дельта-волна слабо выражена. Для точного определения расположения дополнительного пути были разработаны специальные алгоритмы анализа комплексов QRS, однако все они недостаточно надежны. Есть несколько простых правил. Положительная дельта-волна в отведении V1 характерна для левостороннего ДПП. Отрицательная дельта-волна в отведениях III и aVF в сочетании с положительными волнами в отведениях V2 и V3 обусловлена ДПП, расположенным в задне-септальной области, в то время как ДПП, расположенный в области правой свободной стенки сердца, обычно сопровождается появлением положительной дельта-волны в отведениях II и III и отрицательной дельта-волны в отведении V1.
Учебное видео ЭКГ при синдроме WPW (Вольфа-Паркинсона-Уайта)При проблемах с просмотром скачайте видео со страницы Здесь – Также рекомендуем “Нарушения ритма сердца при синдроме WPW (Вольфа-Паркинсона-Уайта)” Оглавление темы “Нарушения ритма сердца”:
|
Источник
Электрокардиограмма при синдроме Вольфа — Паркинсона — Уайта. Синдром WPWСиндром WPW (синдром предвозбуждения желудочков) был описан Wolff, Parkinson и White в 1930 г. Тогда же эти авторы отметили, что у людей с синдромом WPW характерно сочетание изменений ЭКГ, отражающих преждевременное возбуждение одного из желудочков с возникновением пароксизмальных тахиаритмий. Этот синдром может определяться как у практически здоровых лиц, так и у больных различными заболеваниями. Изменения ЭКГ при этом синдроме связаны с ускорением проведения импульса из предсердия по дополнительным путям быстрого проведения в один из желудочков. В результате на ЭКГ укорачивается интервал Р – Q (Р – R). В большинстве случаев его продолжительность составляет 0,08 – 0,11 сек., но он может быть и продолжительнее (до 0,12 – 0,14 сек.). Комплекс QRS, наоборот, уширен (до 0,10 – 0,13 сек. и более), так как верхняя часть одного из желудочков возбуждается раньше остального сократительного миокарда желудочков. Это преждевременное возбуждение субэпикарда базального отдела одного из желудочков обусловливает в течение 0,03 — 0,09 сек. небольшие начальные колебания комплекса QRS в виде так называемой Д (дельта)-волны, или «лестнички».
Именно Д-волна, предшествующая комплексу QRS, сливается с последним и вызывает его уширение и деформацию. Импульс возбуждения в большую часть миокарда желудочков поступает обычным путем через атриовентрикулярный узел и систему Гиса, поэтому комплекс QRS, кроме Д-волны, менее деформирован, чем при двухпучковых блокадах, зубцы R и S имеют заостренную вершину. Однако несколько изменяется QRS и амплитуда зубцов R и S в некоторых отведениях. Увеличение продолжительности и изменения последовательности распространения возбуждения по желудочкам (преждевременное возбуждение базального отдела одного из желудочков, Д-волна) ведут к изменению последовательности процесса угасания возбуждения (реполяризация) желудочков. В связи с этим при уширении QRS изменена конечная часть желудочкового комплекса, сегмент RS – Т смещен вниз от изоэлектрической линии и зубец Т отрицательный в тех отведениях, где комплекс QRS наиболее изменен и направлен в основном вверх, и, наоборот, RS – Т смещен вверх и зубец Т положительный в тех отведениях, где регистрируются QS или rS. Таким образом, при синдроме WPW на ЭКГ определяются: 1) укорочение интервала Р – Q; 2) уширение комплекса QRS за счет Д-волны, предшествующей его основной относительно малоизмененной части; 3) изменения сегмента RS – Т и зубца Т.
Существовало много гипотез генеза синдрома WPW Согласно подтвержденной гипотезе, быстрое проведение импульса из предсердия в желудочек происходит благодаря наличию между ними дополнительных мышечных путей быстрого проведения, по которым возбуждение распространяется в обход атриовентрикулярного узла. Вследствие этого импульс из предсердия без задержки попадает в базальный отдел соответствующего желудочка. Один из таких окольных мышечных путей между правым предсердием и правым желудочком был описан Kent (1893 г.). В настоящее время определяются пути Кента, идущие в стороне от А – V узла как справа, так и слева от него, вблизи узла и ближе к боковой стенке как правого, так и левого желудочков. Кроме того, импульс может распространяться быстрее обычного по пучку Джеймса или Брехенмахера (1976 г.), которые впадают в нижнюю часть А – V узла или в ствол пучка Гиса. Следовательно, импульс, идущий по этому пути, не претерпевает задержки в верхней и средней частях А – V узла. В генезе синдрома WPW в отдельных случаях могут играть роль и ветви Махейма, идущие от ствола Гиса или его правой ветви непосредственно к верхней части межжедудочковой перегородки. Возможно, в ряде случаев в образовании синдрома укорочения Р – Q имеет значение быстрое проведение импульса по одному из каналов А – V узла (В. С. Сальманович, М. Г. Удельное, 1955; Prinzmetal et al., 1952). Типичная электрокардиографическая кривая синдрома WPW наблюдается при ускоренном проведении импульса по одному из путей Кента или при комбинации быстрого проведения по путям Торела или Джеймса (Games Т., 1961) и ветвям Махейма (Mahaim J., 1932).
Учебное видео ЭКГ при синдроме WPW (Вольфа-Паркинсона-Уайта)
– Также рекомендуем “Механизмы синдрома Вольфа — Паркинсона — Уайта. Типы синдрома WPW” Оглавление темы “Синдром Вольфа — Паркинсона — Уайта (WPW синдром)”: |
Источник
Сердце человека – удивительный орган, благодаря которому возможно нормальное функционирование всех органов и систем. Сокращение сердечной мышцы обеспечивается, благодаря электрическим импульсам, которые проходят через специальные пути. При наличии дополнительных путей проведения этих импульсов происходят определенные изменения, которые можно отследить с помощью электрокардиограммы (ЭКГ). При изменениях желудочкового комплекса речь идет о феномене WPW (преждевременное возбуждение желудочков). При небольших нарушениях, характеризующихся лишь сменой скорости проведения импульсов между желудочками и предсердием, диагностируется синдром CLC.
Что представляет собой заболевание
Синдром Клерка–Леви–Кристеско или CLC – патология строения сердца врожденного характера, одна из разновидностей синдрома преждевременного возбуждения желудочков. Обусловлена аномалия наличием пучка Джеймса. Благодаря этому пучку соединяется атриовентрикулярный узел с одним из предсердий. Эта особенность сопровождается передачей преждевременного импульса к желудочкам.
Диагностировать патологию удается с помощью ЭКГ. Часто синдром CLC встречается случайно у абсолютно здоровых людей, при этом какие-либо признаки у пациента отсутствуют. Известны случаи выявления данного заболевания у детей.
Даже при отсутствии симптомов не стоит полагать, что патология безвредна. Синдром преждевременного возбуждения желудочков способен вызывать аритмию. Состояние сопровождается учащением пульса (иногда свыше 200 ударов в минуту). Особенно это ощущается у людей пожилого возраста, молодые пациенты переносят аритмию легче.
Особенности патологии
Предвозбуждение сердечных желудочков может протекать бессимптомно, в этом случае речь идет о «феномене предвозбуждения». При появлении признаков патологии у пациента заболевание классифицируется как «синдром предвозбуждения».
Различают несколько видов заболевания:
- Брешенмаше (атриофасцикулярный) – здесь правое предсердие соединено со стволом пучка Гиса;
- Махейма (нодовентрикулярный) – при этом правая сторона межжелудочковой перегородки связана с атриовентрикулярным узлом;
- Кента (предсердно-желудочковый) – здесь предсердия и желудочки соединены в обход атриовентрикулярного узла;
- Джеймса (атрионодальный) – импульсы проходят между нижней частью атриовентрикулярного и синоатриальным узлом.
Важно! Иногда встречается наличие нескольких путей аномального проведения импульсов. Количество таких больных составляет не более 10% от всех случаев заболевания.

Синдром CLC четко отслеживается с помощью проведения электрокардиограммы
Что провоцирует CLC
Для того чтобы понять, как возникает синдром CLC, следует вспомнить анатомию. Для нормального наполнения желудочков сердца кровью и их сокращения после сокращения предсердий в строении органа присутствует специальный фильтр, расположенный между ними. Этот фильтр называется атриовентрикулярным узлом. При передаче импульса в этот узел возбуждение проходит медленно, после чего передается на желудочки. Благодаря такому процессу, кровь попадает в аорту и легочный ствол.
При некоторых врожденных патологиях у человека могут присутствовать обходные пути проведения сердечных импульсов. Часто таким путем выступает пучок Джеймса и некоторые другие каналы. При этом ЭКГ показывает незначительные отклонения от нормы или сильные нарушения, например, при серьезной деформации желудочков. Синдром преждевременного возбуждения желудочков в медицинской практике имеет название WPW.
Как протекает заболевание
Патология может проявить себя в любом возрасте пациента. Длительное время болезнь способна протекать без явных признаков и симптомов. Феномен CLC сопровождается сокращением интервала P-Q во время проведения ЭКГ. При этом самочувствие пациента не нарушено, человек ведет полноценный образ жизни.

Признаками патологии часто становятся приступы тахикардии и некоторые другие проявления
При синдроме CLC у многих больных отмечаются внезапные приступы сильного сердцебиения – пароксизмальная тахикардия. Симптомы при этом наблюдаются следующие:
- появление приступа учащенного сердцебиения. Частота сердечных сокращений составляет до 220 ударов в минуту. Начало приступа сопровождается сильным толчком в области грудины или шеи;
- головокружение;
- шум в ушах;
- повышение потливости;
- вздутие живота;
- иногда возникает тошнота, сопровождающаяся рвотой;
- обильное выделение урины в начале или в конце приступа, иногда мочеиспускание непроизвольное.
Реже патология сопровождается мерцательной аритмией предсердий, учащенным сердцебиением неритмичного характера.
Первая помощь во время приступа
Пациентам с синдромом CLC, часто испытывающим приступ повышенного сердцебиения, рекомендуется придерживаться следующих рекомендаций во время приступа:
- Выполнить массаж каротидного синуса. Воздействие на этот участок между разделением сонной артерии на внешнюю и наружную помогает нормализовать частоту сердечных сокращений.
- Мягко надавить на глазные яблоки.
- Для облегчения состояния можно опустить лицо в емкость с прохладной водой, задержав дыхание на 5 – 10 минут.
- Глубоко вдохнуть, натужиться, задержать дыхание на несколько секунд, медленно выдохнуть.
- Присесть несколько раз, напрягая все тело.
Важно! При часто повторяющихся приступах не стоит откладывать с визитом к врачу. Ранняя диагностика патологии поможет предотвратить осложнения, взять заболевание под медицинский контроль.
Диагностика
Главный метод диагностики синдрома CLC – электрокардиограмма. С помощью ЭКГ удается выявить следующие нарушения:
- сокращение интервалов P-Q;
- D-волна при наличии восходящей части R-зубца с одновременным снижением Q-зубца;
- появление комплекта QRS расширенного характера;
- отклонение СТ-сегмента и Т-зубца в обратную сторону от D-волны.
Большое внимание уделяется пространственной вектор-электрокардиограмме. С помощью метода удается с точностью определить месторасположение дополнительных проводимых каналов сердца.

Своевременная диагностика синдрома CLC позволяет взять патологию под медицинский контроль, предотвратить ее осложнения
Для более подробного исследования используют магнитокардиографию. Метод позволяет дать полную оценку деятельности сердечной мышцы. Происходит это благодаря оборудованию, регистрирующему магнитные составляющие в электродвижущей силе сердца.
Точную оценку деятельности сердечной мышцы позволяют дать такие методы инструментального исследования, как электрофизиологическое исследование сердца (ЭФИ), эндокардиальное и эпикардиальное картирование.
Особенности лечения патологии
Пациентам, у которых диагностируется бессимптомное течение патологии, особого лечения не требуется. Внимание уделяется больным, в роду у которых имелись случаи внезапной смерти. В группе риска также находятся люди, занимающиеся тяжелой физической работой, спортсмены, водолазы, летчики.
Если у больного отмечаются пароксизмы наджелудочковой тахикардии, терапия заключается в назначении медикаментозных препаратов, обеспечивающих купирование приступа. При этом обязательно учитывается характер нарушения сердечного ритма, наличие сопутствующих заболеваний сердечно-сосудистой системы.
Для избавления от ортодромной реципрокной наджелудочковой тахикардии применяются блокады, направленные на угнетение проводимости импульсов в атриовентрикулярном узле.
Медикаментозная терапия включает следующие препараты:
- Аденозин;
- Верапамил.
Часто для снижения проявления патологии назначаются b-адреноблокаторы, обладающие способностью расширения бронхов, артериаол и вен. Средства этой группы активируют выработку гликогенолиза печенью и скелетными мышцами, стимулируют секрецию инсулина.

Амиодарон – медикаментозный препарат, часто назначающийся при синдроме CLC
При отсутствии желаемого лечебного результата врачи используют Новокаинамид, помогающий блокировать импульсы, проходящие через дополнительный атриовентрикулярный канал. Лекарство отличается относительной безопасностью и хорошим эффектом при лечении многих сердечных патологий.
Кроме вышеописанных, используются следующие медикаментозные средства:
- Амиодарон;
- Соталол;
- Пропафенон;
- Флекаинид.
Важно! Использовать медикаментозные средства разрешается строго по назначению лечащего врача. Многие из них имеют серьезные противопоказания.
Среди немедикаментозных методов лечения следует выделить трансторакальную деполяризацию и предсердную электрокардиостимуляцию. Хирургическое лечение дополнительных проводящих путей используется в особых случаях, когда консервативная терапия не дает положительного эффекта. Операция проводится открытым методом в экстренных случаях при наличии серьезной угрозы для здоровья и жизни пациента. Метод заключается в разрушении дополнительных проводимых путей сердца.

Положительный прогноз для больных с нарушением проведения сердечных импульсов возможен при четком соблюдении рекомендаций врача
Заключение и прогноз для больного
Синдром CLC – генетическое заболевание, сопровождающееся поражением электрической системы сердечной мышцы. У многих пациентов патология протекает бессимптомно, не влияя на качество жизни. При обнаружении признаков заболевания требуется медикаментозное лечение, заключающееся в приеме определенных препаратов для поддержания нормального функционирования сердца.
При своевременной диагностике заболевания прогноз для больного довольно благоприятный. Медикаментозная терапия и соблюдение правил профилактики патологии позволяют больному вести полноценный образ жизни. К профилактическим мероприятиям относят соблюдение диеты и здорового образа жизни, исключение пагубного влияния стрессов, полноценный отдых, отказ от вредных привычек. Больным с синдромом CLC следует отказаться от трудовой деятельности, связанной с тяжелой физической работой. Не рекомендуется заниматься силовыми видами спорта. Бережное отношение к своему здоровью и четкое выполнение рекомендаций врача – важный аспект полноценной жизни людей с нарушением проводимости сердечных импульсов.
Источник