Эклампсия помощь при судорожном синдроме

Об эклампсии беременных, к счастью, не знают большинство счастливых мамочек, так как подобное состояние встречается лишь у 0,05 % женщин. Однако среди проблем современного акушерства вопрос о диагностике и лечении этого недуга стоит как никогда остро и требует дальнейшего изучения, ведь отечественная и зарубежная гинекология трактует его по-разному.
Этому опасному состоянию предшествует его разновидность, называемая преэклампсией. Такие патологические изменения в организме фиксируются у 5-10% беременных женщин. Из нашей статьи вы узнаете, почему возникают эти опасные недуги, как их распознать и устранить.

Специфика определений
Эклампсия и преэклампсия – состояния патологических нарушений в организме беременной женщины. Ни первый, ни второй недуг нельзя назвать самостоятельной болезнью, так как они являются следствием недостаточной функциональности систем и заболеваний внутренних органов. При этом их симптоматические проявления всегда сопровождаются нарушениями работы центральной нервной системы разной степени тяжести.
Обратите внимание!
Эклампсия и преэклампсия – состояния, которые встречаются только у беременных, у женщин во время родов и в первые сутки после родоразрешения.
Состояние возникает как следствие нарушений взаимосвязи в цепочке мать-плацента-плод во время беременности. Причины и симптомы патологии разнятся, поэтому в мировой медицинской практике до сих пор нет единого подхода к ее классификации. Так, в акушерстве Америки, Европы и Японии подобные синдромы связывают с проявлениями артериальной гипертензии во время беременности. Российские медики считают, что подобные проявления – гестозы, вернее, их осложненные судорогами формы.
Преэклампсия – синдром, развивающийся во втором триместре беременности, с характерными признаками стойких гипертонических нарушений, которые сопровождаются отеками и появлением белка в моче.
Эклампсия – ярко проявляющаяся симптоматика нарушения функционирования головного мозга, главным признаком которого является приступ судорог, быстро переходящих в кому. Припадки судорог и коматозное состояние являются следствием сбоя функционирования центральной нервной системы из-за превышенных показателей артериального давления.
Особенности классификационных проявлений
Всемирная организация здравоохранения рассматривает патологические нарушения в такой последовательности:
- Хроническое течение артериальной гипертензии, зафиксированное до наступления зачатия;
- Гипертензия, возникшая как реакция организма на появление и развитие плода во время беременности;
- Легкая стадия преэклампсии;
- Тяжелая стадия преэклампсии;
- Эклампсия.
Обратите внимание!
Развитие эклампсии не всегда происходит по рассмотренной схеме: она может возникнуть и после легкой степени преэклампсии.
Отечественное акушерство придерживается другой классификации патологии. В отличие от зарубежных коллег, российские медики предполагают, что преэклампсия длится малый промежуток времени, за которым наступает эклампсия. В Европе и Америке преэклампсию диагностируют, если показатели артериального давления превышают 140/90 мм. рт. ст., на теле женщины явно видны отеки, а количество белка в суточной дозе мочи составляет больше 0,3 г/л.
Эти же признаки российские специалисты классифицируют как нефропатию, степень тяжести которой определяют по выраженности симптоматики. Стадия преэклампсии диагностируется в том случае, если к 3 описанным выше признакам присоединяются следующие симптомы:
- Головная боль;
- Ухудшение четкости зрения;
- Рвота, сопровождающаяся болью в животе;
- Резкое снижение количества выделяемой мочи.
То есть, зарубежные специалисты считают нефропатию неотложным состоянием, требующим немедленной госпитализации.
Развитие нефропатии и степени ее проявления представлены в таблице.

Тяжелая степень относится к числу осложненных форм патологии, когда к повышенному давлению и протеинурии присоединяется такая симптоматика:
- Нарушение качества зрения;
- Сильные приступы головной боли;
- Болевой синдром в желудке;
- Тошнота, сопровождающаяся рвотой;
- Готовность к припадкам судорог;
- Массивная отечность по всему телу;
- Резкое снижение выделения порции мочи за сутки;
- Боль при пальпации печени;
- Изменение лабораторных показателей крови.
Чем тяжелее форма патологических изменений, тем больше вероятность того, что растущий эмбрион не выдержит медикаментозной терапии, а развитие плода будет прекращено.
Также выделяют формы заболевания, течение которых зависит от времени их возникновения:
- Проявления во время периода вынашивания ребенка. Самая распространенная форма патологии. Угрожает жизни матери и малыша. Есть опасность прерывания беременности, когда плод не выдерживает воздействия медикаментозных препаратов, используемых для лечения.
- В период родоразрешения у женщин. Проявляется в 20% из всех зафиксированных случаев. Несет опасность для жизни малыша и матери. Приступ провоцируют роды.
- Патология, развивающаяся после рождения ребенка. Появляется очень редко в первые сутки после родов.
Обратите внимание!
Все формы эклампсии развиваются по одной схеме, следовательно, симптомы и лечение у них будут идентичны.
Следует остановиться и на классификации, которая базируется на нарушениях функционирования какого-либо органа. В этом случае клиническая картина болезни будет разной.
- Типичная форма. Проявляется сильнейшей отечностью всего тела, высоким показателем давления крови,внутричерепного давления, протеинурией.
- Нетипичная форма. Возникает в результате длительной родовой деятельности у рожениц со слабой нервной системой. Проявляется отеком мозга без выраженных симптомов отечности подкожной клетчатки. При этом наблюдаются незначительные превышенные показатели давления и протеинурия умеренной степени.
- Состояния, в которых проявляется почечная эклампсия, отличаются от 2 предыдущих. Отеки и превышенные показатели артериального давления незначительные. Характеризуется большим скоплением жидкости в полости брюшины и плодном пузыре.
Характерная симптоматика
У больных с судорожной формой гестоза проявления патологии можно объединить в систему общих симптомов, с которыми нужно ознакомиться перед оказанием неотложной помощи при эклампсии. К ним относятся такие проявления:
- Стойкое повышение показателей артериального давления;
- Отечность, которая чаще всего охватывает верхние части тела;
- Частые припадки судорог, продолжительность которых составляет 1-2 минуты, имеют маленькие промежутки между собой. Возможна потеря сознания на незначительное время.
- Эклампсический статус. Частые припадки судорог возникают, когда женщина находится в состоянии комы и не приходит в сознание.
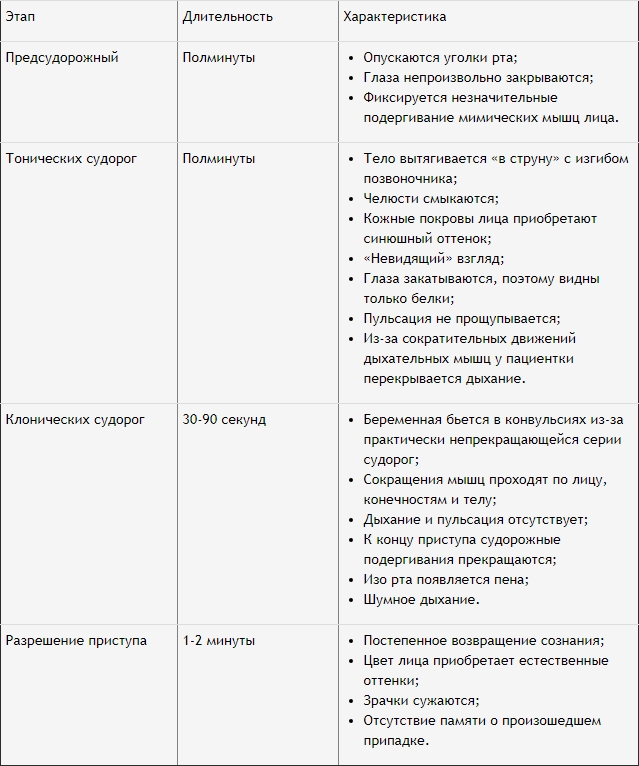
Судорожный симптом – яркое последствие эклампсии. Стадии его развития и характерная симптоматика каждого этапа представлены в таблице.
Обратите внимание!
После этапа клинических судорог женщина может не прийти в себя. В этом случае наступает состояние комы, которая развивается под воздействием отека мозга. Продолжительность комы зависит от времени устранения отека. Чем дольше он длится, тем меньше шансов на благоприятный исход.
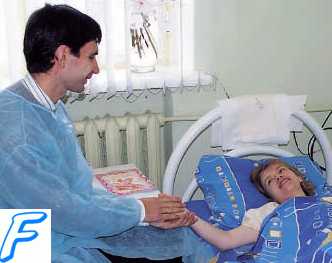
Любой из описанных выше симптомов требует оказания неотложной помощи, будь то эклампсия или преэклампсия. Пациентку нужно немедленно отправить в стационар гинекологического отделения, предварительно предоставив эклампсическую помощь неотложного характера при приступе.
Специфика первой помощи
Учитывая то, что тяжелое состояние гестоза основывается на судорожном синдроме, без квалифицированной помощи медицинского персонала не обойтись. Методы лечения также будут назначены врачом, а алгоритм неотложной помощи при эклампсии будет следующим:
- Вызовите бригаду скорой медицинской помощи, сообщив диспетчеру о крайне тяжелом состоянии беременной женщины;
- Необходимо уложить пациентку на левый бок;
- Обложить женщину мягкими вещами: одеялами, подушками, пледами. Так можно предупредить травмирование во время припадка;
- В случае необходимости зафиксировать язык, чтобы он не запал;
- Между приступами судорог аккуратно устранить изо рта скопившиеся рвотные массы.
Чтобы устранить повторный приступ серийных припадков, можно ввести раствор магнезии внутривенно.
Возможности транспортировки определяются прибывшими медиками, а помощь будущей матери следует проводить в реанемобиле, так как для восстановления дыхания может понадобиться искусственная вентиляция легких. Там же проводят экстренные мероприятия по снижению показателей артериального давления.

Лечебные мероприятия
На начальном этапе лечения для беременных и рожениц целесообразно использовать препараты, купирующие судороги и снижающие показатели артериального давления. Параллельно проводят купирование отечности, которая ухудшает общее состояние женщины.
Обратите внимание!
Использование какого-то одного направления терапии только усугубит состояние больной: использование противосудорожных средств без нормализации артериального давления бессмысленно.
Проведение сульфата-инфузионной терапии включает в себя использование таких препаратов.
- Лекарства, устраняющие судороги:
- Экстренные (Дроперидол, Магнезия);
- Поддерживающие (Фулсед, Андакин);
- Усиливающие успокоительный эффект (Глицин, Димедрол).
- Препараты, снижающие показатели артериального давления:
- Экстренные (Нифедилин);
- Поддерживающие (Метилдопа).
Обратите внимание!
Контролировать артериальное давление, принимая лекарственные средства, нужно в течение всей беременности. Все медикаментозные препараты применяют внутривенно или внутримышечно.
Если приступы тяжелые, плохо поддающиеся лечению, показано экстренное родоразрешение. К числу показаний к его проведению относят такие симптомы:
- Кровотечение из родовых путей;
- Отслойка плаценты;
- Гипоксия плода.
При этом к стимулированию родовой деятельности приступают после купирования приступа судорог, выбирая естественный метод родоразрешения, так как анестезия при кесаревом сечении может спровоцировать очередной приступ.
Во всех остальных случаях проводится терапия магнезией и назначенными лекарственными средствами до уточнения степени тяжести патологии и общего состояния здоровья матери и малыша.
Правила профилактики
Профилактика опасных состояний – важная составляющая сохранения здоровья будущей мамы. Профилактические меры применяют в таких случаях:
- У беременной уже наблюдались приступы эклампсии и преэклампсии в анамнезе;
- Приступы случались у близких родственниц женщины: мамы или сестры.
Профилактические мероприятия заключаются в использовании Аспирина с середины второго триместра (от 75 до 120 мг ежедневно по назначению врача) и средств, содержащих кальций (1 г в сутки).
Источник
Оглавление темы “Задержка мочеиспускания. Почечная колика. Гипертермический синдром. Преэклампсия. Эклампсия. Гестоз.”: Неотложная ( первая ) помощь при гестозе. Неотложная помощь при преэклампсии, эклампсии. Первая помощь при преэклампсии, эклампсии.Беременные с преэклампсией или эклампсией, должны госпитализироваться в акушерско-гинекологическое отделение. Перед транспортировкой в стационар на месте купируется судорожная готовность. Для этого используется в/в ведение 1—2 мл 0,1% р-ра рауседила, 2—4 мл 0,5% р-ра седуксена (сибазон), 2—4 мл 0,25% р-ра дроперидола или I мл 2% р-ра промедола. Для поддержания работы сердца в/в на физиологическом растворе вводятся сердечные гликозиды типа корглюкона в общепринятых дозировках. Высокое АД купируется в/м введением ганглиоблокаторов типа пентамина. По пути следования, при необходимости, больной проводится превентивное лечение судорожной готовности. При поступлении в стационар в приемном отделении все необходимые манипуляции следует выполнять под наркозом закисью азота в смеси с кислородом.
В отделении интенсивной терапии больную помещают в индивидуальную палату, исключают возможность воздействия внешних раздражителей (громкий звук, боль, яркий свет) и, в зависимости от вида гестоза, проводят специфическую терапию. 1. Седативная терапия при гестозе. Оптимальным препаратом воздействия на ЦНС является рауседил, обладающий седативным и гипотензивным действием (ампулы по 1 мл 0,1% или 0,25% р-ра); его вводят по 1—2,5 мг в/в медленно. Рауседил с успехом можно заменить транквилизатором сибазоном (синонимы: седуксен, реланиум). Препарат вводится медленно, в/в, в разведении на 10—20 мл физиологического раствора в количестве 10—20 мг (2—4 мл). Хорошим эффектом обладает нейролептик дроперидол. Его вводят также в/в медленно, в разведении, в дозе 5—10 мг (2—4 мл 0,25% р-ра). Данные препараты снижают возбудимость центров головного мозга, способствуют стабилизации АД. Для усиления действия седативных препаратов, с целью десенсибилизации и получения антигистаминного эффекта, показано использование препаратов типа димедрола (1—2 мл 1% р-ра). При высокой судорожной готовности и необходимости проведения неотложных манипуляций, показан кислородно-закис-ный наркоз. При необходимости быстрого ввода больной в наркоз в качестве вводного наркоза можно использовать фторотан, с последующим переходом на другой анестетик. 2. Спазмолитическая и гипотензивйая терапия при преэклампсии, эклампсии. При проведении гипотензивной терапии следует проводить сочетанное использование мощных, быстродействующих, но с коротким клиническим эффектом препаратов типа ганглиоблокаторов, с постоянным фоновым введением препаратов, обладающих менее мощным эффектом, но большей продолжительностью действия (дибазол, но-шпа, эуфиллин). Лечение при преэклампсии, эклампсии следует начинать с в/в медленного введения 3—4 мл 1% р-ра дибазола (см. также тему ГИПЕРТОНИЧЕСКИЕ КРИЗЫ), а затем 10—20 мл 2,4% р-ра эуфиллина. Фоновыми препаратами могут являться спазмолитики типа но-шпы в общепринятых дозах. При отсутствии должного эффекта от вышеуказанной гипотензивной терапии можно попробовать применить ганг-лиоблокаторы типа бензогексоний в виде 1 мл 1% р-ра в/в или в/ м или арфонад (250 мг в разведении на 150—200 мл физраствора, в/в медленно, капельно, под постоянным контролем АД). Хорошим многосторонним эффектом обладает сульфат магния. В. Н. Серов (1989) рекомендует придерживаться следующих принципов подбора и скорости введения данного препарата в зависимости от величины среднего АД: до 120 мм рт. ст. — 30 мл 25% р-ра магния сульфата; от 121 до 130 мм рт. ст. — 40 мл 25% р-ра, выше 130 мм рт. ст. — 50 мл в 400 мл реополиглюкина. Рекомендуемая скорость введения — около 100 мл/час, следовательно, на всю инфузию потребуется 4 часа.
3. Инфузионная терапия при преэклампсии, эклампсии. В патогенетической терапии эклампсии одно из первых мест занимает инфузионная терапия (ИТ), целью которой является восполнение ОЦК, восстановление нормальной тканевой перфузии и органного кровотока, устранение гемокон-центрации и гиперпротеинемии, коррекция КЩС. Их проводят под контролем Ht и диуреза. Гематокрит не рекомендуется снижать ниже 30%. Общее количество вводимой при ИТ жидкости не должно превышать 1200—1400 мл/сут., а скорость введения — 20—40 кап./ мин. Коррекцию гипопротеинемии осуществляют капельным в/в введением кровезамещаюших растворов, 100—200 мл альбумина или 150—200 мл сухой плазмы. Для нормализации реологии крови применяют в/в капельное введение 400 мл реополиглюкина. 4. Другие виды терапии. Для нормализации сосудистой проницаемости назначается 5—8 мл 5% р-ра аскорбиновой к-ты, гормоны типа преднизолон в дозе 60— 100 мг. Для нормализации реологических и коагуляционных свойств крови используют гепарин в дозе 350 ЕД/кг/сутки, трентал, курантил. Дегидратационная терапия включает в/в назначение 40—60 мг лазикса. Для снятия интоксикации применяют в/в введение 200—400 мл гемодеза и 200—400 мл глюкозо-новокаиновой смеси (200 мл 20% р-ра глюкозы, 200 мл 0,5% р-ра новокаина, инсулин 14—16 ЕД). Одновременно проводят профилактику внутриутробной гипоксии плода: ингаляция кислорода, в/в введение растворов глюкозы, рибоксин и т. д. – Также рекомендуем “Родоразрешение при гестозе. Родоразрешение при преэклампсии, эклампсии. Купирование судорок при эклампсии. Показаниями к переводу на ИВЛ при эклампсии.” |
Источник
Эклампсия – это наиболее тяжелая, критическая форма гестоза, протекающая с судорожным синдромом, потерей сознания, развитием постэклампсической комы. Опасность эклампсии заключается в высокой вероятности тяжелых осложнений у беременной: кровоизлияния в мозг, отека легких, преждевременной отслойки плаценты, почечной и печеночной недостаточности, а также гибели плода. Диагностика эклампсии основывается на клинической картине и лабораторных данных. Лечение эклампсии направлено на создание покоя, купирование судорог, восстановление и поддержание жизненно-важных функций. При эклампсии показано скорейшее родоразрешение беременной.
Общие сведения
Клиническая гинекология и акушерство расценивает эклампсию как крайнюю степень тяжело протекающего гестоза. Судороги, угнетение сознания и коматозное состояние при эклампсии развиваются стремительно, что и обусловило название данной патологии, в переводе с греческого означающей «вспышка, подобная молнии». Реже встречается бессудорожная форма эклампсии, которая сопровождается кровоизлиянием в мозг.
Эклампсия развивается в 1-1,5% случаев всех поздних токсикозов беременности (гестозов). В большинстве случаев эклампсии предшествуют другие клинические формы токсикоза – водянка, нефропатия и преэклампсия, которые могут сменять друг друга постепенно или довольно быстро. Эклампсия чаще развивается в течение второй половины беременности (в 68-75% случаев), реже – в процессе родов (27-30%), в отдельных случаях в первые 24-48 часов послеродового периода (1-2%).
Эклампсия
Причины эклампсии
Определяющим в развитии эклампсии является повреждение клеток головного мозга вследствие критической гипертензии, вазоконстрикции сосудов, повышения проницаемости гемато-энцефалического барьера, снижения объема мозгового кровотока, нарушения калиево-кальциевого баланса.
Эклампсия, как правило, развивается на фоне упорной, не поддающейся терапии, нефропатии или преэклампсии. Определенное значение имеет несоблюдение беременной предписаний акушера-гинеколога, режима питания и отдыха, злоупотребление вредными привычками. В группу риска по развитию эклампсии входят беременные:
- первородящие критического возраста (юные и старше 35 лет),
- с артериальной гипертензией,
- ожирением,
- гломерулонефритом,
- сахарным диабетом,
- гастритом, колитом,
- системной красной волчанкой,
- ревматоидным артритом и др. патологией.
К отягощающим акушерским факторам относят многоплодие, трофобластическую болезнь, токсикозы предыдущей беременности, преэклампсию или эклампсию у близких родственниц.
Классификация
По ведущему клиническому признаку выделяют мозговую, почечную, печеночную, коматозную формы эклампсии.
- При мозговой форме определяющим нарушением служит тяжелая степень артериальной гипертензии и связанные с ней осложнения — ишемический или геморрагический инсульт.
- Почечная форма эклампсии, кроме судорог и комы, характеризуется развитием анурии.
- Печеночная форма эклампсии сопровождается глубокими метаболическими расстройствами, гипопротеинемией, тяжелым эндотелиозом.
- Особо тяжелая — коматозная форма эклампсии протекает без судорог.
Симптомы эклампсии
Обычно развитию эклампсии предшествует состояние преэклампсии, характеризующееся головной болью, тошнотой, нарушением зрения, болями в эпигастрии и подреберье справа, повышенной возбудимостью и судорожной готовностью. Типичная клиника эклампсии включает внезапную потерю сознания и развитие судорожного припадка. Судороги при эклампсии имеют свои особенности: вначале появляются отдельные мелкие сокращения лицевых мышц (15-30 секунд), которые сменяются тоническими судорогами — спазмом скелетной мускулатуры (15-20 секунд), а затем — генерализованными клоническими судорогами (конвульсиями), охватывающими мышцы туловища и конечностей.
При эклампсии может наблюдаться один судорожный припадок или их целая череда. Судорожный припадок сопровождается кратковременным апноэ, цианозом, расширением зрачков, прикусыванием языка, выделением пены изо рта. Длительность судорожного приступа обычно составляет не более 1,5-2 минут. После исчезновения судорог беременная впадает в кому. При отсутствии следующих приступов происходит постепенное восстановление сознания. В некоторых случаях развивается длительная эклампсическая кома, из которой пациентка может не выйти.
Приступ эклампсии может провоцироваться болью, любым напряжением, внешним раздражителем (ярким светом, шумом, громким звуком) и т. д. Иногда эклампсия развивается стремительно прямо во время родов при недостаточном обезболивании схваток, затрудненном характере родов (например, при узком тазе), чрезмерно сильной родовой деятельности или ее гиперстимуляции. Эклампсия после кесарева сечения возможна в случае ранней экстубации, произведенной до нормализации гемодинамических показателей, функции печени и почек, восстановления адекватного самостоятельного дыхания.
Осложнения
Диагностика
Эклампсия является острым, внезапно развивающимся состоянием, поэтому традиционные методы обследования беременных (гинекологический осмотр, УЗИ, УЗДГ маточно-плацентарного кровотока) не имеют диагностической значимости. В диагностике эклампсии основываются на наблюдении типичных проявлений, которые позволяют отличить данную форму гестоза от других поражений мозга — аневризмы, эпилепсии, опухолей, а также уремической и диабетической комы. Типичным для эклампсии является:
- ее связь с беременностью,
- возникновение во второй половине гестации (после 22-ой недели) либо в первые послеродовые сутки,
- предшествующий тяжелый гестоз с критической артериальной гипертензией
- кратковременная симптоматика преэклампсии.
В случае эклампсии отсутствует характерная для эпилепсии аура — т. е. малые симптомы-предвестники. С целью исключения отека легких выполняется рентгенография грудной клетки; для оценки состояния головного мозга — КТ, ЯМРТ.
Лечение эклампсии
Принципы лечения эклампсии предусматривают обеспечение беременной полного покоя, как физического, так и психического; принятие срочных мер по компенсации и восстановлению жизненно-важных функций и предупреждению повторных приступов.
Пациентка с эклампсией находится под постоянным мониторным контролем АД, ЭКГ, ЧСС, ЭЭГ и лабораторных показателей (КОС, электролитов, гемоглобина, тромбоцитов, газового состава крови и др.). Для почасового контроля диуреза производится катетеризация мочевого пузыря. При эклампсии проводится:
- длительная ИВЛ для обеспечения адекватной оксигенации крови;
- капельное внутривенное введение магния сульфата (для понижения АД и профилактики судорог), раствора декстрана (для нормализации реологических свойств крови), глюкозы (для улучшения метаболизма мозга), диуретиков (для снятия отека органов).
- назначение седативных или наркотических средств – позволяет предупредить повторение приступов эклампсии.
После относительной стабилизации состояния беременной показано бережное родоразрешение, чаще путем кесарева сечения. Во время развития судорожного припадка проводятся реанимационные мероприятия. Лечение тяжелых форм эклампсии требует привлечения невролога или нейрохирурга.
Прогноз и профилактика
Прогноз при эклампсии определяется количеством и длительностью приступов, а также продолжительностью комы. Предупреждение крайней формы гестоза — эклампсии – требует профилактики развития поздних токсикозов в процессе ведения беременности, своевременное выявление и коррекцию водянки, нефропатии и преэклампсии.
Источник