Экзематизированный дерматит мкб 10 код
Экзема (дерматит) проявляется образованием пятен красной, сухой и зудящей кожи, часто покрытых пузырьками. Это состояние также называют дерматитом. Факторы риска зависят or формы болезни.
Основные характеристики экземы — красная, сухая и зудящая кожа, которая иногда покрывается мелкими пузырьками, наполненными жидкостью. Экзема имеет тенденцию к периодическим рецидивам в течение всей жизни больного. Существует несколько различных форм экземы. Некоторые провоцируются вполне определенными факторами, но другие, например, монетовидная экзема, развиваются по неизвестным причинам.
Атопический дерматит — самая распространенная форма экземы. Обычно она впервые проявляется еще в грудном возрасте и может обостряться в подростковом и среднем возрасте. Причина этого состояния не известна, но люди с наследственной склонностью к аллергическим реакциям, в том числе к астме, более предрасположены к этой форме экземы.
Контактный дерматит. Прямой контакт с раздражающими веществами или аллергическая реакция на них может привести к развитию другой формы экземы — контактному дерматиту.
Себорейный дерматит. Эта форма экземы поражает всех, от грудных детей до взрослых. Точная причина себорейного дерматита остается неизвестной, хотя это состояние часто связано с размножением на коже дрожжеподобных микроорганизмов.
Монетовидная экзема. Эта форма экземы более распространена у мужчин, чем у женщин. При монетовидной экземе на коже рук, ног и туловища появляются зудящие круглые бляшки сухой кожи, более того, пораженная кожа может мокнуть.
Астеатоз — кожное заболевание, чаще всего встречается у пожилых людей. Его вызывает сухость кожи, что является одним из признаков старения организма. Кроме этого, пребывание на сухом и холодном воздухе также может вызывать астеатоз. Характеризуется разбросанными чешуйчатыми бляшками, которые иногда покрываются трещинами.
Дисгидроз. Эта форма экземы наблюдается на участках толстой кожи на пальцах, ладонях и ступнях. Вначале появляются зудящие пузырьки, иногда они сливаются и формируют большие мокнущие области, которые утолщаются и трескаются. Причина не известна.
Для снятия зуда и воспаления кожи применяют кортикостероиды местного действия. Нужно избегать контактов с веществами, которые могут раздражать кожу. В случае контактного дерматита для определения причины аллергии применяют кожные пробы. Большинство форм экземы можно успешно контролировать.
Экзема у детей — зуд и покраснение кожи, иногда сопровождаемые появлением шелушащейся сыпи. Может наблюдаться в любом возрасте, но чаще всего развивается в возрасте младше 18 месяцев. Иногда предрасположенность к заболеванию передается по наследству. Воздействие раздражающих веществ усугубляет ситуацию. Пол значения не имеет.
Заболевание может длиться многие годы, хотя обычно проходит в раннем детском возрасте. У ребенка с экземой наблюдается покраснение, воспаление кожи, зуд, что может вызывать его беспокойство. Причины экземы у детей остаются неизученными. У некоторых детей вызывать экзему могут некоторые аллергены (вещества, провоцирующие аллергическую реакцию). К ним может относиться: коровье молоко, соя, пшеница и яйца.
Дети с экземой также подвержены другим состояниям, которыми сопровождается аллергия, таким как сенная лихорадка и астма. Близкие родственники ребенка также могут страдать аллергией некоторых типов, что позволяет предположить участие наследственных факторов в появлении экземы.
В число симптомов экземы у детей могут входить:
– красная шелушащаяся сыпь;
– сильный зуд;
– постепенное истончение кожи.
У младенцев появление сыпи обычно наблюдается на лице и шее, а когда ребенок начинает ползать, переходит на колени и локти. У детей старшего возраста сыпь обычно появляется на внутренней части локтевых и коленных суставов и на запястьях. Сильный зуд заставляет ребенка расчесывать пораженное место, нарушая при этом целостность кожных покровов и облегчая попадание в ранку болезнетворных бактерий. При развитии инфекции воспаление становится тяжелее, ранки начинают мокнуть.
Редким, но серьезным осложнением экземы является вариолиформный пустулез Капоши, который развивается, если ребенок, страдающий экземой инфицируется вирусом простого герпеса. Это осложнение сопровождается распространением сыпи по всему телу, образованием пузырей и повышением температуры тела.
При развитии у ребенка экземы следует обратиться к врачу. Детский врач объяснит правила ежедневного ухода за кожей ребенка, а также порекомендует те средства ухода за кожей ребенка, которые подходят ему наилучшим образом, например, не содержашие ароматических добавок масла для ванны или крема. Врач может назначить кортикостероиды местного действия, позволяющие снять воспаление, и антибиотики в пероральной форме или мази с содержанием антибиотиков, если пораженные участки кожи инфицированы. Ребенку также будут назначены пероральные антигистаминные препараты, которые способствуют снижению зуда и действуют как успокаиваюшие средства.
В очень редких случаях дети с тяжелой формой экземы подлежат госпитализации. Лечение обычно состоит в наложении мазей с кортикостероидами на воспаленный участок и в наложении на пораженную кожу бинтов, пропитанных смягчающей мазью.
Чтобы предупреждать развитие рецидивов и поддерживать здоровье ребенка в нормальном состоянии, следует соблюдать следующие правила:
– избегать использования косметических средств с ароматическими добавками;
– подмывать ребенка не мылом, а смягчающим молочком;
– при мытье ребенка использовать увлажняющие средства для ванны;
– сразу после мытья втирать в кожу ребенка охлажденный увлажняющий крем;
– использовать назначенные врачом местные кортикостероиды;
– если ребенок расчесывает ранки, следует убедиться, что его ногти коротко острижены.
При развитии у ребенка вариолиформного пустулеза Капоши его следует госпитализировать для лечения. Лечение включает внутривенные вливания противовирусных препаратов.
Если установлено, что причиной экземы является какой-либо тип еды, исключение этого блюда из рациона ребенка может помочь справиться с проблемой. Тем не менее разработкой специальной диеты ребенка необходимо заниматься родителям совместно с врачом. Предотвратить развитие аллергии у ребенка может грудное вскармливание.
Так как экзема является хроническим заболеванием, против которого не существует лечения с немедленными и окончательными результатами, возможно использование методов альтернативной медицины по рекомендации врача.
Ребенок может страдать экземой в течение всего детства. Хотя не существует никакого эффективного лечения болезни, проявления симптомов экземы обычно удается контролировать. К юношескому возрасту экзема обычно проходит, не оставляя шрамов на коже, но в очень редких случаях высыпания могут продолжаться. Примерно у половины страдавших экземой развиваются другие аллергические реакции.
Источник
Связанные заболевания и их лечение
Описания заболеваний
Национальные рекомендации по лечению
Стандарты мед. помощи
Содержание
- Описание
- Причины
- Симптомы
- Диагностика
- Лечение
- Профилактика
- Основные медицинские услуги
- Клиники для лечения
Названия
L20-L30 Дерматит и экзема.
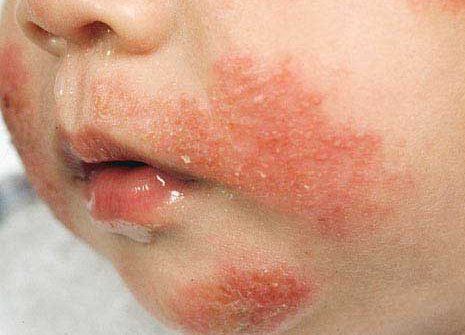
Аллергический дерматит у ребенка
Описание
Дерматит – это группа воспалительных поражений кожных покровов, которые развиваются под воздействием внутренних и внешних причин химической, физической или биологической природы.
Причины
Аллергический дерматит является генетически обусловленным процессом, и у разных лиц он вызывается различными веществами. Самым распространенным раздражающим веществом является ядовитый плющ и ядовитый дуб. В США аллергический дерматит является наиболее распространенным проявлением аллергии, который регистрируется практически у каждого второго жителя страны.
Цветы, травы и овощи также может влиять на кожу некоторых людей. Солнечные ожоги и загар повышают риск развития дерматита.
Химические раздражители, которые могут привести к дерматиту:
- хлор.
- моющие средства и мыло.
- смягчители ткани.
- клей, используемый на искусственных ногтях.
- парфюмерия.
- лекарственные препараты.
Контактный дерматит может развиваться как при первом контакте с веществом, так и после многолетнего его использования. Атопический дерматит может быть вызван аллергией, астмой или стрессом на фоне генетической предрасположенности к атопическим реакциям. Иногда причиной является реакция на никель, содержащийся в украшениях. Себорейный дерматит так же может быть генетически обусловлен. Он развивается на фоне гиперпродукции кожного жира сальными железами. Это может быть связано с сахарным диабетом, аллергией на золото или дефицитом биотина.
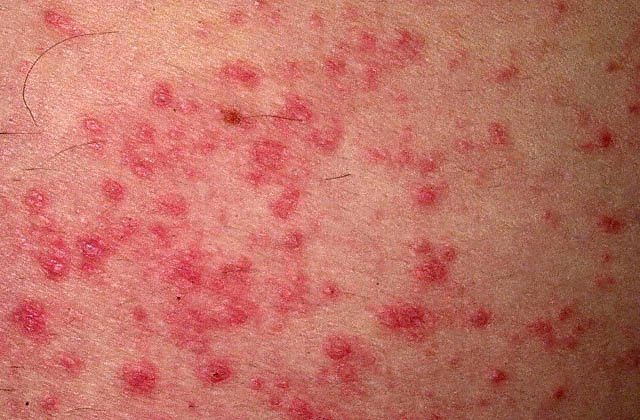
Сыпь при аллергическом дерматите
Симптомы
Для большинства видов дерматита характерны зудящие розовые или красные высыпания. Контактный дерматит является аллергической реакцией на раздражитель. Он проявляется единичными красными высыпаниями, сопровождающимися отеком и зудом. Первые проявления контактного дерматита наблюдаются в течение 48 часов после контакта с раздражающим веществом. Подобное состояние чаще встречается у взрослых, чем у детей. Контактный дерматит может возникнуть на любой части тела, но обычно наблюдается на руках, ногах и в паховой области. Контактный дерматит обычно не передается от одного человека к другому и не распространился за область воздействия раздражающего вещества. Тем не менее, в случае некоторых раздражителей, таких, как ядовитый плющ, контактный дерматит может быть передан другому лицу или распространиться на другую часть тела.
Атопический дерматит характеризуется зудом, шелушением, отеком, а иногда и высыпаниями на коже. В раннем детстве атопический называется детской экземой и характеризуется покраснением, мокнутием и образованием корок на коже. Процесс обычно локализуется на коже лица, внутренней области локтевого сгиба и под коленями.
Себорейный дерматит может быть сухим или влажным. Заболевание характеризуется желтоватыми корочками на волосистой части головы, на веках, лице, внешней поверхности ушей, подмышек, груди и в паховой области.
Диагностика
Диагноз дерматита ставится на основании характеристики сыпи и анамнеза заболевания. Врач может провести соскоб сыпи на пораженном участке кожи для микроскопического исследования. Перед исследованием пациент должен прекратить использование любого потенциального раздражителя, с которым контактировал в последнее время.
Если причина раздражения не может быть установлена анамнестически, то дерматолог может предложить пациенту один или несколько аллерготестов, которые заключаются в прикладывании небольшого количества подозреваемого раздражителя на кожу спины. Если пациент не реагирует на один раздражитель, через несколько дней применяют другой. Процесс продолжается, пока у пациента не диагностируется аллергическая реакция на месте приложения раздражителя.
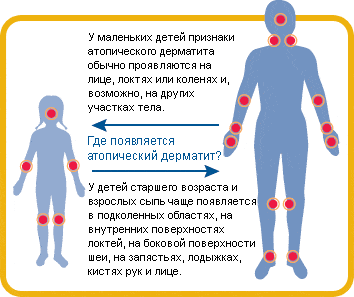
Типичная локализация сыпи при атопическом дерматите
Лечение
Воспаление и снять раздражение на коже могут кортикостероидные мази и кремы. Косметические кремы, лосьоны, мази могут усилить раздражение. С целью уменьшения зуда рекомендуются пероральные формы антигистаминных препаратов. Антибиотики необходимы при присоединении инфекции.
Люди, которые имеют в анамнезе дерматит, должны снимать кольца перед мытьем рук. Лучше использовать мыло на основе глицерина. Полезны будут так же теплые ванны с морской водой.
Кожу после купания не стоит тщательно вытирать, лучше осушить ее промокающими движениями. Высоко концентрированные препараты кортизона не следует наносить на лицо, подмышки, пах или ректальную область. Периодический медицинский контроль является необходимым для выявления побочных эффектов у людей, которые используют такие препараты для лечения сыпи, охватывающей большие участки тела.
Шампунь с каменноугольным дегтем можно использовать при себорейном дерматите, локализованном на волосистой части головы. Следует избегать воздействия солнца после использования этих шампуней, поскольку увеличивается риск солнечных ожогов кожи головы.
При дерматите может быть полезна и фитотерапия.
Среди фитопрепаратов чаще всего рекомендуются следующие:
- корень лопуха;
- мазь календулы;
- мазь с экстрактом ромашка лекарственной (MatricariaRecutita);
- масло примулы вечерней (Oenotherabiennis);
- крапива двудомная.
Для устранения зуда полезны ванны с овсяным отваром. При мокнутии применяется бентонитовая или любая другая медицинская глина.
При себорейном дерматите положительный эффект дает назначение селена, местное применение льняного масла и / или оливковое масло, и добавок с биотином.
Профилактика
Контактный дерматит может быть предотвращено путем устранения источника раздражения. Если раздражитель не может быть полностью устранен, человек должен носить перчатки и другую защитную одежду при контакте с ним.
При контакте с ядовитым плющом, ядовитым дубом или сумахой необходимо сразу же промыть область соприкосновения чистой водой с мылом, чем можно остановить аллергическую реакцию.
Люди, склонные к развитию дерматита, должны носить свободную, не стесняющую движений одежду из хлопка. После стирки одежду нужно тщательно полоскать, чтобы избавиться от моющих средств на ней.
Йога и другие методы релаксации могут помочь предотвратить атопический дерматит, вызванный стрессом. Устранение повышенной потливости может помочь в предотвращении себорейного дерматита.
Человек, страдающий дерматитом, должен безотлагательно обратиться к врачу, если:
- к симптомам дерматита присоединяется лихорадка;
- возникни признаки инфицирования очага дерматита;
- симптомы дерматита не уменьшаются на протяжении 7 дней адекватной терапии;
- пациент вступал в контакт с лицами, имеющими бородавки, герпес или другими вирусными инфекциями кожи.
Основные медуслуги по стандартам лечения | ||
Клиники для лечения с лучшими ценами
|
Источник
- (L20) Атопический дерматит
- (L20.0) Почесуха Бенье
- (L20.8) Другие атопические дерматиты
- (L20.9) Атопический дерматит неуточнённый
- (L21) Себорейный дерматит
- (L21.0) Себорея головы
- (L21.1) Себорейный детский дерматит
- (L21.8)Другой себорейный дерматит
- (L21.9)Себорейный дерматит неуточнённый
- (L22) Пеленочный дерматит
- (L23) Аллергический контактный дерматит
- (L23.0) Аллергический контактный дерматит, вызванный металлами
- (L23.1) Аллергический контактный дерматит, вызванный клейкими веществами
- (L23.2) Аллергический контактный дерматит, вызванный косметическими средствами
- (L23.3) Аллергический контактный дерматит, вызванный лекарственными средствами при их контакте с кожей
- (L23.4) Аллергический контактный дерматит, вызванный красителями
- (L23.5) Аллергический контактный дерматит, вызванный другими химическими веществами
- (L23.6) Аллергический контактный дерматит, вызванный пищевыми продуктами при их контакте с кожей
- (L23.7) Аллергический контактный дерматит, вызванный растениями, кроме пищевых
- (L23.8) Аллергический контактный дерматит, вызванный другими веществами
- (L23.9) Аллергический контактный дерматит, причина не уточнена
- (L24) Простой раздражительный контактный дерматит
- (L24.0) Простой раздражительный контактный дерматит, вызванный моющими средствами]
- (L24.1) Простой раздражительный контактный дерматит, вызванный маслами и смазочными материалами
- (L24.2) Простой раздражительный контактный дерматит, вызванный растворителями
- (L24.3) Простой раздражительный контактный дерматит, вызванный косметическими средствами
- (L24.4) Простой раздражительный контактный дерматит, вызванный лекарственными средствами при их контакте с кожей
- (L24.5) Простой раздражительный контактный дерматит, вызванный другими химическими веществами
- (L24.6) Простой раздражительный контактный дерматит, вызванный пищевыми продуктами при их контакте с кожей
- (L24.7) Простой раздражительный контактный дерматит, вызванный растениями, кроме пищевых
- (L24.8) Простой раздражительный контактный дерматит, вызванный другими веществами
- (L24.9) Простой раздражительный контактный дерматит, причина не уточнена
- (L25) Контактный дерматит неуточнённый
- (L25.0) Неуточнённый контактный дерматит, вызванный косметическими средствами
- (L25.1) Неуточнённый контактный дерматит, вызванный лекарственными средствами при контакте с кожей
- (L25.2) Неуточнённый контактный дерматит, вызванный красителями
- (L25.3) Неуточнённый контактный дерматит, вызванный другими химическими веществами
- (L25.4) Неуточнённый контактный дерматит, вызванный пищевыми продуктами при их контакте с кожей
- (L25.5) Неуточнённый контактный дерматит, вызванный растениями, кроме пищевых
- (L25.8) Неуточнённый контактный дерматит, вызванный другими веществами
- (L25.9) Неуточнённый контактный дерматит, причина не уточнена
- (L26) Эксфолиативный дерматит
- (L27) Дерматит, вызванный веществами, принятыми внутрь
- (L27.0) Генерализованное высыпание на коже, вызванное лекарственными средствами и медикаментами
- (L27.1) Локализованное высыпание на коже, вызванное лекарственными средствами и медикаментами
- (L27.2) Дерматит, вызванный съеденной пищей
- (L27.8) Дерматит, вызванный другими веществами, принятыми внутрь
- (L27.9) Дерматит, вызванный неуточнёнными веществами, принятыми внутрь
- (L28) Простой хронический лишай и почесуха
- (L28.0) Простой хронический лишай
- (L28.1) Почесуха узловатая
- (L28.2) Другая почесуха
- (L29) Зуд
- (L29.0) Зуд заднего прохода
- (L29.1) Зуд мошонки
- (L29.2) Зуд вульвы
- (L29.3) Аногенитальный зуд неуточнённый
- (L29.8) Другой зуд
- (L29.9) Зуд неуточнённый
- (L30) Другие дерматиты
- (L30.0) Монетовидная экзема
- (L30.1) Дисгидроз (помфоликс)
- (L30.2) Кожная аутосенсибилизация
- (L30.3) Инфекционный дерматит
- (L30.4) Эритематозная опрелость
- (L30.5) Питириаз белый
- (L30.8) Другой уточнённый дерматит
- (L30.9) Дерматит неуточнённый
- Экзема
Источник
Связанные заболевания и их лечение
Описания заболеваний
Национальные рекомендации по лечению
Стандарты мед. помощи
Содержание
- Описание
- Причины
- Классификация
- Симптомы
- Лечение
- Профилактика
- Основные медицинские услуги
- Клиники для лечения
Названия
Экзема.
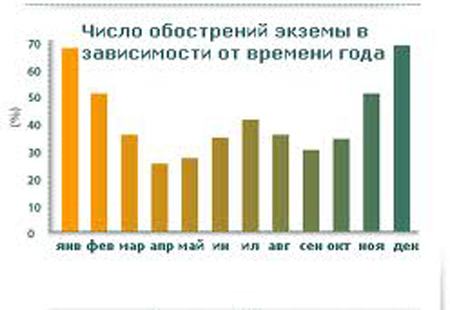
Шкала сезонности заболеваемости экземой
Описание
Экзема – это хронический воспалительный дерматоз, которое зачастую имеет рецидивирующий характер течения, с характерным разнообразием элементов кожной сыпи. Воспалительный процесс локализуется в верхних слоях кожи. Особенностью заболевания является распространение на отдаленные участки.
Термин «экзема» был введен во 2 веке до н. Э. , и использовался для обозначения острых дерматозов. Статус самостоятельной нозологической формы экзема приобрела лишь в начале 18 века.
Экзема поражает население в независимости от возрастной группы, и составляет до 40% причин обращаемости за помощью к врачу-дерматовенерологу.
Причины
Экзема является полиэтиологическим заболеванием с многоступенчатым механизмом патогенеза. Это воспалительное заболевание развивается в результате взаимодействия многих факторов, которые включают в себя обменные, экзогенные, эндокринные и нейроаллергические компоненты.
К экзогенным фактором относят бактерии, химические и физические вещества, лекарственные препараты, продукты питания Немаловажную роль играет аллергическая реактивность организма на внешние и внутренние раздражители, данная реакция протекает по типу аллергической замедленного или немедленного типа.
Выявлена четкая связь развития экземы и нарушениями в иммунной системе организма. Нарушения в цикле простагландинов и нуклеотидов влечет за собой сдвиг в области иммунитета, что проявляется в снижении лимфоцитов, в частности Т-лимфоцитарного пула, уровня Т-хелперов. Замечена прямая связь степени угнетенности иммунного статуса с выраженностью клинических проявлений экземы. Как установлено, заболеваемости экземой более подвержены лица славянской расы, что объясняется положительной ассоциацией антигенов системы гистосовместимости HLA.
Одновременно с нарушением иммунного статуса определена роль функциональных расстройств центральной нервной системы. Изменение трофики тканей, обусловленное ложными нейроэндокринными и гуморальными сдвигами, способствуют развитию экземы.
Таким образом, выявлено, что экзема имеет сложный механизм развития, формирующийся на фоне наследственной предрасположенности. Этот механизм обуславливает дальнейшее распространение заболевания в последующих поколениях. Патология беременности, в т. Сопутствующие заболевания матери, дают толчок к возникновению заболевания. Отказ от грудного вскармливание, несвоевременное введение прикормов, детское питание с преобладанием коровьего молока могут привести к экссудативному диатезу, который в дальнейшем нередко приводит к детской экземе. В связи с генетической природой заболевания определена роль пенетрантности («пробиваемости» гена в признак). Если один из родителей страдает экземой, шанс ребенка так же заболеть приравнивается к 40%; при заболеваемоти обоих родителей показатель достигает 60%.
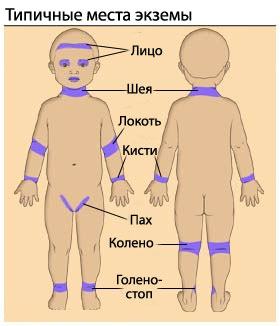
Локализация очагов поражения при экземе
Классификация
Общепринятой классификации экземы не существует, однако есть деление по течению и по форме.
Экзема может протекать в хронической, подострой и острой форме. Существуют такие основные формы экземы: микробная, профессиональная, истинная, себорейная, детская и атопическая.
Симптомы
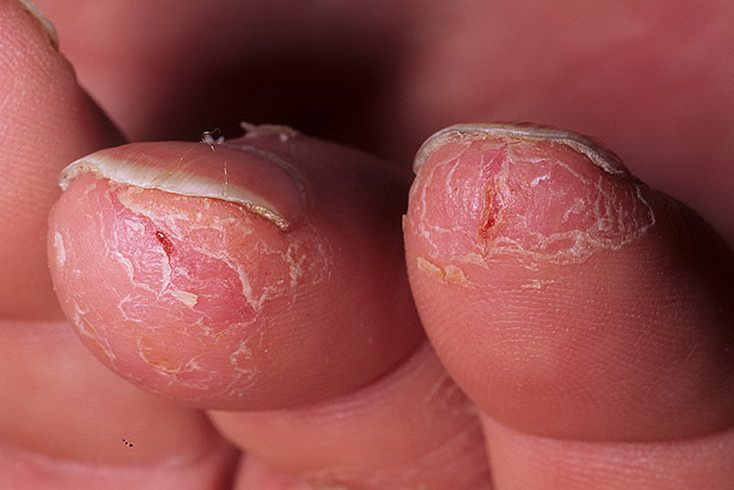
Истинная (идиопатическая) экзема обычно имеет острое начало, и может возникнуть в любой возрасте. Характерна хронификация процесса, с периодическими обострениями. В результате спонгиоза (экссудативного воспаления) на фоне отека появляются кожные высыпания – микровезикулы. Они быстро вскрываются, и на месте везикул обнаруживаются точечные эрозии, которые называются экзематозными колодцами. Наличие серозного экссудата в этих колодцах определяет экссудативный характер воспаления, характерный для мокнущей экземы. Со временем количество везикул уменьшается, эрозии подсыхают и на поверхности очагов воспаления появляются отрубевидное шелушение и мелкие корочки, оставшиеся от везикул. Наблюдается постепенный переход острой стадии воспаления в хроническую, что сопровождается такими повреждениями кожного покрова как трещины, образование чешуек и застойной эритемой. Участки повреждения кожи при истинной экземе различны по величине, имеют размытые очертания и располагаются на теле в хаотичном порядке, преимущественно на тыльной поверхности кистей, стоп, предплечий в симметричном порядке. Для детского возраста более свойственно расположение патологических очагов истинной экземы на ягодицах, лице, груди, верхних и нижних конечностях. Возникновение очагов воспаления сопровождается мучительным зудом.
Дисгидротическая экзема, которая является вариантом истинной экземы, проявляется главным образом мелкой кожной сыпью в виде пузырьков на стопах и ладонях. Так как кожа стоп и ладоней состоит из 7 слов (в отличие от кожного покрова в других частях тела, где имеется 5 слоев), то эритема бывает слабовыражена, а очаги, имеющие четкие контуры, в центре имеют микровезикулы или чешуйки.
На фоне вторичной экзематизации очагов пиодермии, грибкового поражения, инфицированных трав и ожогов, нарушения кров- и лимфообращения возникает микробная экзема. Характерно ассиметричное расположение патологических очагов, с четкими очертаниями. На границе со здоровой кожей обнаруживается «воротничок» отслаивающегося рогового слоя. При микробной экземе развивается сочная эритема с пластинчатыми корками, после удаления которых обнажается интенсивно мокнущая поверхность. На фоне повреждения видны мелкие точечные эрозии красного цвета, с примесью серозного экссудата. Вокруг основного очага располагаются элементы кожной сыпи – микровезикулы, мелкие пустулы, серопапулы. Аллергические высыпания (аллергиды) могут возникнуть вдали от основного очага.
Одним из вариантов микробной экземы является нуммулярная (монетовидная) экзема, для которой характерно наличие резко ограниченных округлых очагов поражения диаметром от 1,5 до 3 см и более синюшно-красного цвета с везикулами, серопапулами, мокнутием, чешуйками на поверхности. Такие очаги чаще обнаруживаются на тыльной поверхности кисти и разгибательных поверхностях конечностей.
К микробной экземе относят так же такие виды как варикозная, экзема сосков и пигментного кружка у женщин, сикозиформная.
Этиологическим агентом себорейной экземаы часто выступает обнаруживающийся в патологическом очаге Pityrosporum ovale Немаловажное значение в роли антигена играют стафилококки и грибы рода Candida Себорейная экзема вознакает на фоне уже имеющихся нейроэндокринных расстройств или себореи. Локализация поражения – волосистая часть головы, лоб, сгибы конечностей, складки кожи за ушными раковинами, верхняя часть груди, межлопаточная область. Отрубевидные чешуйки серого цвета возникают на гиперемированной коже с повышенной сухостью. После механического удаления этих чешуек видна мокнущая поверхность. Очаги четко очерчены, обнаруживается склеенность волос, трещины в складках, их покраснение и отек. По периферии очагов образуются чешуйки или чешуйко-корки желтого цвета. На туловище и конечностях появляются желто-розовые шелушащиеся пятна с четкими границами, в центре очагов могут возникать мелкоузелковые элементы.
Детская экзема может протекать в форме идиопатической (истинной), себорейной и микробной экзем, при этом эти признаки могут сочетаться между собой, на одних участках могут преобладать признаки истинной, на других себорейной или микробной экземы. Признаки детской экземы проявляются чаще в возрасте 3-6 лет у детей, находящихся на искусственном вскармливании. Характерна симметричность расположения высыпаний, их четко очерченные края, гиперемия, отечность в очаге поражения, с характерной кожной сыпью в виде везикул и участки мокнутия в виде колодцев, а также желто-бурые корки, чешуйки, реже папулы. Патологический процесс начинается с щек и лба, характерно что очаги не появляются в области носо-губгного треугольника. Постепенно процесс распространяется на волосистую часть головы, шею, ушные раковины, разгибательные поверхности конечностей, ягодицы, туловище. Беспокоит зуд и связанные с ним нарушения сна.
Себорейная экзема развивается на 2–3-й неделе жизни на фоне пониженного питания. Элементы кожной сыпи располагаются на волосистой части головы, лбу, щеках, ушлых раковинах, в заушных и шейных складках.
Профессиональная экзема – аллергическое заболевание кожи, развивающееся вследствие контакта с раздражающими ее веществами в условиях производства. Вначале поражаются открытые участки кожи: тыльные поверхности кистей, предплечья, лицо, шея, реже – голени и стопы. Так же отмечается гиперемия, отечность, наличие везикул, мокнутия и зуда. Со временем появляются признаки, характерные для истинной экземы. Течение длительное, но регресс быстро наступает после устранения контакта с производственным аллергеном. Однако каждое новое обострение протекает в более тяжелой форме.
Для атопической экземы характерна повышенная сухость кожи, с участками шелушения, покраснения и местного воспаления. Воспалительный процесс сопровождается интенсивным зудом, что приводит к расчесам. Через расчесы легко проникает инфекция, на месте чего появляются гнойнички. Нередко течение атопической экземы осложняется пиодермией и герпетической инфекцией.
Лейкоцитоз. Потливость. Раздражительность.

Экзема на пальцах рук
Лечение
Лечение экземы длительное и требует комплексного подхода с учетом характера течения, типа экзематозного поражения, распространенности патологического процесса и других факторов. Важное значение имеет определение причин, вызвавших заболевание. Например, важным моментом в лечении атопической экземы является устранение контакта с аллергеном. Патогенетически обоснованным является применение антигистаминных, противовоспалительных, глюкокортикоидных препаратов, физиопроцедур. Комплексное применения данных методов лечение позволяет достичь оптимального влияния на все звенья патогенеза экземы.
Людям, страдающим экземой, показано диетическое питание, которого ограничивает экстрактивные вещества, мясные бульоны, грибы, пряности. Пациентам следует отдать предпочтение кисломолочно-растительной диете. По необходимости назначают ферментные препараты, пробиотики, эубиотики. Слудует ограничить количество поваренной соли, жидкости, уменьшить потребление или вовсе отказаться от животных жиров, трансжиров,молока. При стихании острый явлений возможно санаторно-курортное оздоровление с применением сероводородных или радоновых ванн.
Десенсибилизация организма достигается путем назначения кальция хлорида, натрия тиосульфата, супрастина, тавегила, диазолина. При лечении детей необходимо строго дозировать назначение антигистаминных препаратов. Противопоказано применять детям пипольфен и димедрол в силу их побочного действия.
Глюкокортикоидные препараты назначают в небольших дозах. Их положительный терапевтический эффект связан с угнетением синтеза клеток, вырабатывающих медиаторы воспаления. Отечность тканей устраняется мочегонными средствами (верошприрон, лазикс, отвары мочегонных трав). Применения магнезии так же устраняет отечность и оказывает десенсибилизирующий эффект.
Внутрикожные введения гистоглобулина вызывают блокаду выработки иммуноглобулина Е, который имеет значение в развитии экзематозного процесса. Инъекции проводят по типу «лимонной корочки», титруя дозу, доводя ее до 2 мл. Обычно препарат вводят в наружную поверхность плеча.
Седативный эффект достигается при назначении препаратов пустырника, валерианы, транквилизирующих средств (альпрозолам, паксил, феназепам, сибазон).
Из глюкокортикостероидных препаратов применяю преднизолон и дексаметазон, курс лечения доводят до недели, затем постепенно снижают дозу во избежание синдрома отмены. Глюкокортикостероидные препараты применяют при тяжелом течении экземы.
Витаминотерапия проводится с учетом индивидуальной переносимости, с целью повышения неспецифической резистентности организма. Показаны витамины группы В, жирорастворимые витамины А, Д, К, Е. Применения антибиотиков целесообразно при микробной экземе, а так жев случаях присоединения инфекционного процесса.
Обязательно исследование иммунного статуса пациента и проведение иммуннокорреции с учетом выявленных нарушений. Для этого применяют зарекомендовавший себя препарат диуцифон, назначение которого позволяет удлинить срок клинической ремиссии. Так же применяют нуклеинат натрия, экстракт плаценты и другие иммуннокорректоры.
Одним из наиболее эффективных нестероидных противовоспалительных средств является индометацин, который блокирует фермент простагландинсинтетазу, чем ингибирует образование простагландинов.
Не менее важным является и наружное лечение экземы. При микробной экземе накладывают марлевые повязки, пропитанные борной кислотой, резорцином и другими дезсредствами. Следует учитывать, что указанные вещества не следует применять у детей во избежание интоксикации. После уменьшения явлений отечности, мокнутия целесообразно перейти на применение мазей и паст. Применяют преднизолоновую, индометациновую мазь, «Флюцинар», «Фторокорт» и Цинковая паста, мази из серы, дегтя, ихтиола так же нашли свое применение в лечении экземы.
Профилактика
При экземе целесообразно проводить вторичную профилактику, которая рассчитана на предупреждения развития осложнений. Присоединение вторичной инфекции существенно усугубляет течение экземы, поэтому необходимо тщательно обрабатывать пораженные очаги. Воспаленные фолликулы необходимо смазывать спиртовыми растворами красителей. Показано применение ванн с противовоспалительными отварами.
Большое значение уделяется лечению интеркуррентных заболеваний, нормализации работы органов пищеварения.
Профилактика варикозной экземы показана в первую очередь при варикозе конечностей, и заключается она в ношении специальных чулок и своевременном лечении, в том числе хирургическом. Важным моментом является исключение контакта с аллергеном как в быту, так в производственных условиях.
Пациентам, страдающим экземой, необходимо тщательно следить за гигиеной тела, следует отдавать предпочтение белью из натуральных тканей, соблюдать принципы рационального питания.
Основные медуслуги по стандартам лечения | ||||||||||||||||||||||
Клиники для лечения с лучшими ценами
|
