Эссенциальная тромбоцитопения код мкб
Рубрика МКБ-10: D47.3
МКБ-10 / C00-D48 КЛАСС II Новообразования / D37-D48 Новообразования неопределенного или неизвестного характера / D47 Другие новообразования неопределенного или неизвестного характера лимфоидной, кроветворной и родственных им тканей
Определение и общие сведения[править]
Эссенциальная тромбоцитемия (ЭТ) – кМПЗ (классическое миелопролиферативное заболевание), связанное с клональным нарушением на уровне стволовой кроветворной клетки, характеризующимся выраженной мегакариоцитарной гиперплазией в КМ и гипертромбоцитозом периферической крови, что сопровождается повышенным риском появления артериальных и венозных тромбогеморрагических осложнений, которые могут быть фатальными, а в долгосрочном прогнозе – развитием миелофиброза (менее 10%) и/или трансформации в острый лейкоз или миелодиспластический синдром (2%).
Эссенциальная тромбоцитемия впервые описана Е. Epstein и А. Goedel в 1934 г. как геморрагическая тромбоцитемия. Другие синонимы ЭТ: первичная тромбоцитемия, истинная тромбоцитемия, эссенциальный тромбоцитоз, идиопатическая тромбоцитемия, хронический мегакариоцитарный лейкоз.
Эпидемиология
• Эссенциальная тромбоцитемия – наиболее распространенное МПЗ среди трех классических Ph-негативных хронических МПЗ.
• Количество новых случаев заболевания – 2-3 на 100 000 человек в год.
• Распространенность ЭТ составляет около 30 случаев на 100 000 человек.
• Среди пациентов преобладают женщины, соотношение женщин и мужчин составляет 2:1.
• Средний возраст на момент постановки диагноза: 60 лет.
• 20% больных моложе 40 лет; иногда ЭТ наблюдают у детей и подростков;
• Эссенциальная тромбоцитемия имеет более благоприятный прогноз среди кМПЗ, поскольку воздействует на качество жизни пациентов больше, чем на выживаемость вследствие увеличения количества сосудистых осложнений;
• 10-летняя выживаемость составляет 80%, что может не влиять на обычную популяционную выживаемость;
• 0,6-5% случаев ЭТ трансформируется в ОМЛ, особенно при приеме химиотерапии.
Этиология и патогенез[править]
По современным представлениям, в основе развития ЭТ как кМПЗ лежит нарушение функционирования стволовой кроветворной клетки, приводящее к ее клональной трансформации. Примерно половина больных ЭТ имеют мутацию в тирозинкиназе JAK2 JAK2V617F) в хромосоме 9р24. Эта мутация считается ответственной за развитие также и ИП и ИМФ. Выделяют V617F-позитивных пациентов ЭТ и V617F-негативных пациентов ЭТ, которые различаются по клинико-биологическим характеристикам. В 2013 г. установлено, что 67-88% JAK2- или MPL-негативных пациентов с ЭТ и ПМФ (но не с ИП), имеют соматическую мутацию в гене кальретикулина CALR. В то же время ЭТ предлагается относить к гетерогенному заболеванию, учитывая найденные у значительного числа молодых женщин, имеющих строго подтвержденный диагноз ЭТ, признаки поликлонального миелопоэза. Это свидетельствует о том, что часть клеток-предшественников относится к нормальному гемопоэзу.
Несмотря на то, что эссенциальный тромбоцитоз обычно является приобретенным (не наследственным) заболеванием, также наблюдается семейная форма, первичный семейный тромбоцитоз.
Клинические проявления[править]
V617F-позитивные пациенты с ЭТ имеют многие клинические проявления, свойственные ИП, с достаточно высоким уровнем гемоглобина, повышенным количеством нейтрофилов, увеличенным костномозговым эритро- и гранулопоэзом, более низким уровнем сывороточного ЭПО и ферритина, более часто встречающимися тромбозами и более частой трансформацией в ИП. Некоторые авторы склонны объединить V617F-позитивных пациентов с ЭТ и V617F-позитивных пациентов с ИП (почти все больные ИП) в одну нозологическую группу.
Клиническая картина ЭТ определяется особенностями характерных сосудистых осложнений и кровотечений. Наиболее часто встречаются микроциркуляторные сосудистые осложнения – эритромелалгия, стенокардия, а также вазомоторные симптомы: головная боль, преходящие нарушения зрения, транзиторные ишемические атаки (инсульт головного мозга).
Эритромелалгия – (от греч. erythros – красный, melos – конечность, algos – боль; синонимы – синдром Митчелла, отек кожи ограниченный болезненный Поспелова, паралич конечностей вазомоторный Ланнуа) – характерный симптомокомплекс при ЭТ, который проявляется как приступ жгучей боли в пальцах рук и ног, кистях, стопах, усиливающийся в тепле, облегчается холодом, после приема ацетилсалициловой кислоты может проходить на несколько дней. Иногда эритромелалгию называют обратным синдромом Рейно. Впервые подобный болевой приступ описал в 1855 г. Н.И. Пирогов как «посттравматическую гиперестезию» – интенсивные боли жгучего характера в конечностях, сопровождающиеся выраженными гиперестезией, вегетативными и трофическими нарушениями у солдат, возникающими после ранения. В 1865 г. американский хирург С. Митчелл описал аналогичную клиническую картину жгучих болей, трофических расстройств в пораженной конечности у солдат, пострадавших в гражданской войне в США, и назвал ее эритромелалгией. Эритромелалгию выделяют как синдром и при других разных первичных заболеваниях, таких как рассеянный склероз, деформирующие заболевания позвоночника, последствия травматических повреждений, алкоголизма, соматические заболевания, а также как самостоятельное заболевание. У пациентов с ЭТ эритромелалгия характеризуется активацией тромбоцитов и повреждением сосудистой стенки, но не образованием тромбина, что подтверждается эффективностью ацетилсалициловой кислоты и неэффективностью антикоагулянтов. Тромбозы, тромбоэмболии и кровотечения являются наиболее типичными осложнениями.
Эссенциальная (геморрагическая) тромбоцитемия: Диагностика[править]
При подозрении на ЭТ необходимо выполнить клинический анализ крови, исследование лейкоцитов периферической крови (или КМ) методом ПЦР для выявления мутации JAK2V617F, гистологическое исследование биоптата КМ. Для уточнения размера селезенки применяются визуализирующие методики – КТ, УЗИ, МРТ.
В настоящее время диагностика ЭТ базируется на критериях, принятых ВОЗ в 2008 г. Это позволяет исключить из когорты больных ЭТ часть пациентов с ПМФ и ИП, которые раньше на основании критериев группы по изучению ИП (PVSG, 1997) могли быть диагностированы как пациенты с ЭТ. В 2011 г. международной группой по изучению и лечению миелопролиферативных заболеваний проведено исследование, в котором из 1104 пациентов, диагностированных как имеющие ЭТ, при пересмотре в соответствии с критериями ВОЗ диагноз подтвердился только у 81%, а у остальных пациентов установлена ранняя префибротическая стадия миелофиброза. Тем не менее, учитывая сложности разграничения ЭТ и раннего ПМФ, продолжаются разработки новых критериев диагностики ЭТ, например группой BCSH (British Committee for Standards in Haematology, 2010). На основании этого некоторые авторы предлагают при диагностике отказаться от трепанобиопсии КМ, например при наличии мутации JAK2V617F, однако сложно в таком случае показать отсутствие других миелоидных опухолей.
Спленомегалия обычно встречается у половины больных ЭТ; она, как правило, незначительная и связана с депонированием тромбоцитов, реже – как проявление экстрамедуллярного кроветворения. Гепатомегалия может определяться у 20-50% пациентов. Характерным является выявление в периферической крови тромбоцитоза с гигантскими тромбоцитами причудливых форм, увеличение среднего объема тромбоцитов и показателя анизоцитоза тромбоцитов. Обнаруживаются циркулирующие мегакариоциты и фрагменты ядер мегакариоцитов.
Дифференциальный диагноз[править]
Основой дифференциальной диагностики ЭТ и реактивных тромбоцитозов является, помимо характерных клинических признаков, трепанобиопсия подвздошной кости.
Чаще всего в дифференциальный диагноз ЭТ включают следующее:
- Реактивный тромбоцитоз.
- Первичный миелофиброз (ранние стадии: ПМФ 0/1).
- Истинная полицитемия.
- Хронический миелолейкоз.
- Миелодиспластический синдром.
- Семейная тромбоцитемия.
Эссенциальная (геморрагическая) тромбоцитемия: Лечение[править]
Лекарственная терапия претерпела эволюцию от алкилирующих агентов до Гидроксикарбамида, интерферона альфа и анагрелида, которые традиционно применяются для больных ЭТ, а с недавнего времени – и до назначения JAK2-ингибиторов и новых исследовательских препаратов. Первой рекомендацией для больных ЭТ является модификация образа жизни (т.е. снижение массы тела при ожирении, прекращение курения для курильщиков), а также контроль за артериальным давлением и уровнем холестерина для соответствующих пациентов.
Лечебная стратегия при ЭТ представляет собой сложный баланс между профилактикой кровотечения и тромботических осложнений и риском побочных эффектов препарата и токсичности, в связи с чем всегда взвешивается польза и риск циторедуктивной и антитромботической терапии. Большое кровотечение бывает редко и обычно связано с гипертромбоцитозом, когда уровень тромбоцитов превышает 1500х109/л. Высокий уровень тромбоцитов является показанием к назначению циторедуктивной терапии.
Традиционно для лечения ЭТ с целью циторедукции назначается Гидроксикарбамид. Начальная доза составляет 500-1000 мг с дальнейшей коррекцией для удержания уровня тромбоцитов менее 600х109/л и уровня лейкоцитов более 2х109/л. В целом, Гидроксикарбамид хорошо переносится, из побочных эффектов отмечают миелосупрессию, мукозиты и язвы нижних конечностей.
В 2005 г. знаменательное открытие мутации JAK2V617F в мультипотентных клетках-предшественниках миелопролиферативных заболеваний предоставило новую терапевтическую мишень для лечения. В последнее время на основании данных о наличии JAK2V617F-позитивных пациентов с ЭТ появилась перспектива использования JAK2-ингибиторов. Руксолитиниб – первый официально разрешенный JAK2-ингибитор для лечения пациентов с ПМФ и предлеченных больных с постполицитемическим и посттромбоцитемическим миелофиброзом. Однако хотя опыт применения JAK2-ингибиторов у первичных больных с ЭТ ограничен, в исследовании RESPONSE (III фаза) отмечены хорошие результаты лечения руксолитинибом у пациентов с ЭТ, рефрактерных к гидроксимочевине: нормализация числа тромбоцитов достигнута у 49%, а у 13 из 14 пациентов исходный тромбоцитоз >1000х109/л уменьшился на 50%, отмечено уменьшение размеров селезенки и конституциональных симптомов. Общий ответ составил 90% (26% – полная ремиссия).
Учитывая выявление при ЭТ гиперметилирования генов, участвующих в проведении сигнала на пролиферацию клетки (гиперметилирование SOCS-1 или SOCS-3), также перспективным направлением для лечения ЭТ может стать эпигенетическая терапия. В настоящее время показана предварительная эффективность ингибиторов гистоновой деацетилазы (панобиностат, вориностат) в качестве монотерапии или в комбинированном лечении (с ингибиторами JAK2 и белков теплового шока) больных ЭТ.
В лечении ЭТ изучается также эффективность ингибиторов PI3K/AKT/mTOR (эверолимус) как препаратов, противодействующих активации JAK/STAT сигнального пути.
Одной из первых опций является модификация кардиоваскулярных факторов риска. Весьма эффективной может оказаться рекомендация приема статинов, учитывая их плеоморфный эффект на ингибирование пролиферации и ангиогенеза, индукцию апоптоза, и, как недавно обнаружено, ингибирование JAK2 в липидном слое клеточной мембраны и JAK2V617F-зависимый клеточный рост. Важным фактором для терапии ЭТ является выбор антитромботического препарата, как правило, ацетилсалициловой кислоты в низких дозах, однако для группы высокого риска и при выраженном тромбоцитозе в группе низкого риска анагрелид может быть предпочтительным. Анагрелид также оказался высокоэффективным при непереносимости и толерантности к гидроксимочевине, а с учетом отсутствия лейкозогенного потенциала анагрелид может предлагаться в первой линии лечения. Хотя в настоящее время нет данных о необходимости добиваться эрадикации злокачественного клона при ЭТ, однако, учитывая роль мутации JAK2 в патогенезе ЭТ, при выборе циторедуктивной терапии целесообразно планировать раздельное лечение JAK2-позитивных и JAK2-негативных пациентов, несмотря на отсутствие окончательных результатов клинических исследований JAK2-ингибиторов у больных ЭТ. В то же время в фазе посттромбоцитемического миелофиброза у JAK2-позитивных больных показано применение JAK2-ингибиторов. Кроме того, JAK2-ингибиторы могут быть препаратами выбора при трудно купируемом кожном зуде, тяжелых конституциональных симптомах или выраженной спленомегалии. Для пациентов низкого риска Гидроксикарбамид не предлагается. При повышенном риске, как оказалось, клиническая эффективность гидроксимочевины больше у JAK2V617F-позитивных больных, в то время как анагрелид менее эффективен в этой группе. Непереносимость (толерантность) гидроксимочевины может быть поводом для назначения бусульфана или интерферона альфа. Ацетилсалициловая кислота при гипертромбоцитозе способствует появлению кровотечений, что связано с развитием приобретенного синдрома Виллебранда и снижением активности фактора Виллебранда (абсорбция на тромбоцитах мультимеров фактора Виллебранда, протеолиз фактора Виллебранда). Поэтому перед назначением ацетилсалициловой кислоты при тромбоцитозе более 1000х109/л необходимо убедиться, что активность кофактора ристоцетина более 30%.
Профилактика[править]
Прочее[править]
Прогноз
Прогноз у нелеченых пациентов с ЭТ, протекающей бессимптомно, обычно хороший. Медиана выживаемости составляет 10-15 лет, особенно при контроле и предупреждении возможных тромбоэмболических и геморрагических осложнений. По данным F. Passamonti и соавт. (2002), 20-летний рубеж общей продолжительности жизни с момента диагностики преодолевают 64% больных ЭТ. При этом основным фактором, ограничивающим выживаемость, выделен возраст пациентов.
Источники (ссылки)[править]
1. Epstein E. Goedel A. Hamorrhagische Thrombocytha-mie bei vascularer Schrumpfmilz. Virch Arch // Pathol Anat – 1934. – Vol. 292. – P. 233.
2. Harrison C.N. Bareford D. Butt N. et al. Guideline for investigation and management of adults and children presenting with a thrombocytosis // Br.J. Haematol. – 2010. – Vol. 149 – N. 3. – P. 352-375
3. Emanuel R.M. Dueck A.C. Geyer H.L. et al. Myeloproliferative neoplasm (MPN) symptom assessment form total symptom score: prospective international assessment of an abbreviated symptom burden scoring system among patients with MPNs // J. Clin. Oncol. – 2012. – Vol. 30 – N. 33. – P. 4098-4103.
4. Barosi G. Mesa R. Finazzi G. et al. Revised response criteria for polycythemia vera and essential thrombocythemia: an ELN and IWG-MRT consensus project // Blood. – 2013. – Vol. 121 – N. 23. – P. 4778-4781.
5. Gisslinger H. Gotic M. Holowiecki J. et al. Anagrelide compared with hydroxyurea in WHO-classified essential thrombocythemia: the ANAHYDRET Study, a randomized controlled trial // Blood. – 2013. – Vol. 121 – N. 10. – P. 1720-1728.
6. Harrison C.N. Campbell P.J. Buck G. et al. Hydroxyurea compared with anagrelide in high-risk essential thrombocythemia // N. Engl.J. Med. – 2005. – Vol. 353 – N. 1. – P. 33-45.
7. Cervantes F. Management of essential thrombo-cythemia // Hematology Am.Soc. Hematol. Educ. Program. – 2011. – P. 215-221.
8. Barbui T. Barosi G. Birgegard G. et al. Philadelphia-negative classical myeloproliferative neoplasms: critical concepts and management recommendations from European LeukemiaNet // J. Clin. Oncol. – 2011. – Vol. 29 – N. 6. – P. 761-770.
9. Vainchenker W. Delhommeau F. Constantinescu S.N. Bernard O.A. New mutations and pathogenesis of myeloproliferative neoplasms // Blood. – 2011. – Vol. 118 – N. 7. – P. 1723-1735.
10. Beer P.A. Erber W.N. Campbell P.J. Green AR. How I treat essential thrombocythemia // Blood. – 2011. – Vol. 117 – N. 5. – P. 1472-1482.
11. Vannucchi A.M. Guglielmelli P. Tefferi A. Advances in understanding and management of myeloproliferative neoplasms // CA Cancer J Clin. – 2009. – Vol. 59 – N. 3. – P. 171-191.
12. Гематология [Электронный ресурс] : национальное руководство / под ред. О.А. Рукавицына – М. : ГЭОТАР-Медиа, 2015. – https://www.rosmedlib.ru/book/ISBN9785970433270.html
Дополнительная литература (рекомендуемая)[править]
Действующие вещества[править]
- Анагрелид
- Гидроксикарбамид
- Руксолитиниб
Источник
Общие сведения
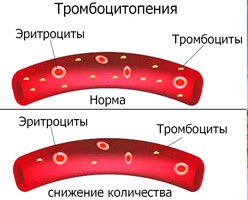
Для состояния, которое называется тромбоцитопения, характерно снижение количества тромбоцитов в крови до показателя меньше 150 х 10в9/л. Как следствие, у больного отмечается повышенная кровоточивость и сложности с тем, чтобы остановить кровотечение. Тромбоцитопения (код по МКБ-10 — D69.6 Тромбоцитопения неуточненная) может сопровождать гематологические болезни. Однако диагностируется и самостоятельная болезнь — идиопатическая тромбоцитопеническая пурпура (код по МКБ-10 — D69.3), а также аутоиммунная форма заболевания.
Говоря о том, тромбоцитопения — что это за болезнь, следует отметить, что развивается она вследствие нарушения выработки тромбоцитов либо слишком активного их разрушения. Чаще всего диагностируется аутоиммунная форма болезни. Также это состояние может развиваться на фоне ряда заболеваний: герпеса, гепатита, ВИЧ, инфекционного мононуклеоза, гриппа. Могут провоцировать его и некоторые экзогенные факторы. Что такое тромбоцитопения, причины и лечение этой болезни детально описаны в этой статье.
Патогенез
Тромбоциты – это кровяные клетки, которые вырабатываются в костном мозге. В организме они живут немногим больше недели, после чего распадаются в селезенке и в печени. Основные функции этих клеток в организме – препятствовать развитию кровотечений. Клетки склеиваются, и образуется тромб, перекрывающий раненый сосуд. Кроме того, они определяют синтез факторов роста, воздействующих на процессы восстановления тканей. Уровень тромбоцитов может колебаться в зависимости от влияния определенных факторов. Однако такие колебания являются физиологическими и временными. В норме уровень этих клеток составляет 150 тыс. на один микролитр (150 х 109/л). Если количество тромбоцитов снижается, речь идет о тромбоцитопении.
В настоящее время патогенез этой болезни достаточно не изучен.
Механизм развития болезни может быть связан со следующими факторами:
- нарушение продукции тромбоцитов костным мозгом;
- нарушение распределения их в сосудистом русле;
- неполноценность тромбоцитов и их повышенное разрушение.
Идиопатическая тромбоцитопеническая пурпура развивается вследствие аутоиммунной реакции, которая направлена против собственных тромбоцитов. Эта иммунная реакция – сложный циклический процесс, в котором участвуют В-лимфоциты, Т-лимфоциты, макрофаги, NK-клетки, цитокины. Антитела к тромбоцитам определяются в крови не всегда.
У детей развитие ИТП часто происходит после острых респираторных вирусных инфекций. Когда количество тромбоцитов снижается до показателя ниже 10 х 109/л, удлиняется период кровотечения.
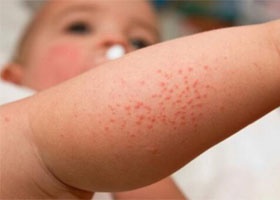
Как проявляется тромбоцитопения?
Классификация
Заболевание подразделяют по нескольким признакам. С учетом происхождения определяется:
- Первичная тромбоцитопения – развитие связано с нарушением процессов кроветворения, выработкой в организме антител, уничтожающих тромбоциты.
- Вторичная тромбоцитопения – развивается на фоне других заболеваний. Вторичная форма болезни также может быть следствием серьезных отравлений, облучения, алкоголизма.
По типам тромбоцитопении определяется:
- Иммунная тромбоцитопения – такое состояние развивается, если иммунная система начинает воспринимать тромбоциты как чужеродных агентов. В итоге иммунная тромбоцитопения приводит к уничтожению тромбоцитов иммунной системой организма.
- Эссенциальная тромбоцитопения – эта форма заболевания чаще всего поражает людей старшего возраста, после 50 лет. Эссенциальная форма часто развивается после перенесенных хирургических операций, а также на фоне хронических болезней внутренних органов, дефицита железа.
- Идиопатическая тромбоцитопеническая пурпура – диагностируется чаще всего у детей. Болезнь связана с нарушениями свертываемости крови.
- Тромбоцитопения у новорожденных – может сопровождать врожденные патологические состояния, а также развиваться как вторичное заболевание при асфиксии во время родов, инфицировании ребенка и др.
С учетом степени тяжести заболевания определяется:
- Легкая. Уровень тромбоцитов составляет нижнюю границу нормы (30-50 х 109/л), симптомы патологии не проявляются. Иногда отмечаются носовые кровотечения. Как правило, такое состояние определяют случайно, во время профилактических анализов. Лечения в таком случае не требуется, врач наблюдает за состоянием пациента.
- Средняя. Уровень тромбоцитов снижен (20-50 х 109/л). Отмечаются кровоизлияния под кожу, даже при незначительных ударах возникают заметные гематомы, беспокоят частые кровотечения из носа. Могут появляться мелкие высыпания по телу. Лечение состояния проводят, если существует угроза развития внутренних кровотечений.
- Тяжелая. Уровень тромбоцитов очень низкий, иногда критический (меньше 20 х 109/л). Развиваются обширные внутренние кровотечения, множественные высыпания на коже. Лечение нужно проводить обязательно, пациента следует госпитализировать.
По характеру нарушений выделяют такие формы тромбоцитопении:
- изоиммунная;
- трансиммунная;
- гетероиммунная;
- аутоиммунная.
По характеру течения определяется:
- острая (до полугода);
- хроническая:
- с редко проявляющимися рецидивами;
- непрерывно рецидивирующая.
Причины тромбоцитопении
Причины снижения уровня тромбоцитов у детей и взрослых связаны с тем, что они слишком активно разрушаются, либо в организме образуется недостаточное их количество.
К разрушению тромбоцитов могут приводить такие состояния:
- идиопатическая тромбоцитопеническая пурпура;
- другие аутоиммунные болезни – красная волчанка, ревматоидный артрит;
- перенесенные хирургические операции (шунтирование сердца);
- побочное воздействие некоторых лекарственных средств;
- преэклампсия у беременных.
Причины тромбоцитопении у взрослых, приводящие к снижению продукции тромбоцитов, могут быть следующими:
- вирусные заболевания – гепатит С, ветряная оспа, ВИЧ, мононуклеоз и др.;
- онкологические заболевания – лейкоз, лимфома;
- облучение костного мозга;
- химиотерапия;
- алкоголизм;
- дефицит фолиевой кислоты, витамина В12.
Симптомы
Тромбоцитопения у взрослых проявляется рядом симптомов, которые зависят от степени выраженности заболевания. Признаки могут быть следующими:
- появление спонтанных кровоизлияний в слизистые и под кожу;
- тошнота, головокружение;
- продолжительное кровотечение после удаления зуба;
- увеличение периода остановки кровотечений;
- самопроизвольное появление гематом на разных участках тела;
- сильная сонливость, упадок сил;
- учащение кровотечений из носа;
- очень обильные месячные.
Говоря о том, что такое тромбоцитопения у взрослых, следует отметить, что результаты анализа крови при тромбоцитопении показывают от 0 до 50 на 10 в 9 тромбоцитов/л.
Анализы и диагностика
Основное исследование для определения тромбоцитопении — клинический анализ крови, определяющий уровень тромбоцитов.
Если по результатам анализа у пациента диагностирована вырожденная тромбоцитопения, проводится исследование костного мозга. Определяется наличие мегакариоцитов. Если они отсутствуют, это свидетельствует о нарушении процесса образования тромбоцитов, вели они в наличии – речь идет о депонировании тромбоцитов в селезенке или об их периферическом разрушении.
Чтобы определить причины развития патологии, врач может назначить такие исследования:
- тесты на антитела;
- генетические тесты;
- УЗИ;
- электрокардиограмма;
- эндоскопическое обследование;
- рентгенография.
Лечение
Прежде всего, необходимо пройти полное обследование и определить причины заболевания. Если речь идет о легкой форме болезни без клинических проявлений, проводится врачебное наблюдение. Пациенту достаточно регулярно посещать специалиста и делать анализы крови, чтобы отслеживать состояние.
При более тяжелых формах тромбоцитопении лечение назначают в зависимости от основной болезни.
Доктора
Лекарства
Применение лекарств зависит от особенностей заболевания и причин, которые его спровоцировали.
Если тромбоцитопения спровоцирована недостатком фолиевой кислоты или витамина В12, назначают препараты для восстановления нормального уровня этих витаминов.
При иммунной тромбоцитопении назначают прием кортикостероидов (Преднизон, Дексаметазон). При необходимости больным назначают прием Винкристина, содержащего растительные алкалоиды из Vinca rosea L. Больным, которым не рекомендовано применение этого препарата, назначают Колхицин (алкалоид трополонового ряда). Возможно назначение других лекарственных средств (Дапсон, Даназол).
Применяется введение внутривенно иммуноглобулинов (Гамимун Н).
В целом лекарственная терапия назначается с учетом состояния больного. Если отсутствует эффект от лечения перечисленными препаратами, в индивидуальном порядке назначают лекарства второго, третьего и четвертого уровня лечения, являющиеся более токсичными для организма.
Процедуры и операции
Если существует необходимость, пациенту проводят переливание донорских тромбоцитов.
В случае тяжелой формы иммунной тромбоцитопении практикуют проведение спленэктомии – удаление селезенки. Резекцию этого органа проводят, чтобы предупредить патологическое разрушение тромбоцитов в селезенке. При условии неэффективности спленэктомии проводится химиотерапия.
Если развитие тромбоцитопении связано с приемом лекарственных препаратов, то после их отмены нормальное количество тромбоцитов, как правило, восстанавливается.
В некоторых случаях целесообразно проведение плазмафереза.
Пациенты, у которых диагностирована тромбоцитопения, должны соблюдать важные правила профилактики:
- Не допускать травм, отказавшись от занятий спортом, где возможно травмирование.
- Не потреблять алкоголь, так как спиртное замедляет продукцию тромбоцитов.
- На принимать ряд препаратов, негативно влияющих на состояние больных с тромбоцитопенией. Это нестероидные противовоспалительные средства, антикоагулянты непрямого действия, бутазолидины, салицилаты, карбенициллин, бруфен, аминазин, фибринолитики.
Лечение народными средствами
Если лечение тромбоцитопении проводится по схеме, назначенной врачом, то после консультации со специалистом можно попробовать улучшить общее состояние организма народными средствами. Однако важно понимать, что лечение тромбоцитопении народными средствами ни при каких обстоятельствах не должно заменять терапию, назначенную врачом.
Применять можно такие народные методы:
- Настой вербены. 5 г вербены залить стаканом кипятка. Настаивать полчаса. Пить по стакану в стуки в течение месяца.
- Кунжутное масло. Каждый день следует потреблять по 10 г масла, добавляя его в салат или потребляя отдельно от пищи.
- Крапива двудомная. 10 г сухого сырья залить стаканом кипятка и кипятить 10 минут. Пить 3 раза в день по 20 мл.
- Отвар кровохлебки. Эффективное средство для остановки кровотечений. 2 ст. л. средства залить стаканом воды и кипятить 15 минут. Через 3 часа процедить, Пить за 20 минут до еды по 3 ст. л.
- Травяной сбор. Смешать по 30 г цветков тысячелистника и пастушьей сумки. 1 ст. л. этой смеси залить 0,5 л кипятка и настаивать несколько часов. Пить по полстакана три раза в день перед едой.
- Отвар шиповника. 50 г плодов шиповника залить 0,5 л воды, варить 5 минут. Перелить в термос и настаивать на протяжении ночи. Пить вместо чая, добавляя мед.
- Калиновая кора. 2 ст. л. сухого сырья залить 300 мл воды, варить полчаса. Процедить, добавить воды, чтобы получился первоначальный объем. Пить 4 раза в день по 2 ст. л.
- Сухофрукты. Необходимо измельчить по 200 г кураги, инжира, изюма, чернослива. Добавить в смесь 200 г меда и сок 2 лимонов. Выложить смесь в небольшие баночки, хранить их в холодильнике. По утрам принимать по 1 ст. л. средства.
- Сок из свеклы. Свежий свекольный сок смешать с равным количеством сока огурца и моркови. Принимать по стакану такого средства утром, после чего через час позавтракать.
Профилактика
Чтобы не допустить развития этого заболевания, следует придерживаться общих мер профилактики:
- Вести здоровую и активную жизнь.
- Избегать стрессовых ситуаций и вирусных заболеваний.
- Отказаться от алкоголя.
- Проходить профилактические исследования и периодически делать анализ крови.
У детей
 Обсуждая лечение и причины тромбоцитопении у детей, следует отметить, что это состояние может быть врожденным, сопровождая патологии новорожденных. Также тромбоцитопения может быть вторичным заболеванием. Причины этого связаны с инфицированием ребенка, преждевременными родами либо асфиксией при родах.
Обсуждая лечение и причины тромбоцитопении у детей, следует отметить, что это состояние может быть врожденным, сопровождая патологии новорожденных. Также тромбоцитопения может быть вторичным заболеванием. Причины этого связаны с инфицированием ребенка, преждевременными родами либо асфиксией при родах.
Причины тромбоцитопении у детей зависят от формы заболевания.
- Идиопатическая тромбоцитопеническая пурпура развивается с частотой 3-5 случаев на 100 тысяч детей. Чаще всего диагностируется у детей школьного возраста. Чаще всего проявляется у детей, которые недавно перенесли вирусное заболевание – паротит, корь, ветрянку, краснуху и др.
- Вторичная тромбоцитопения может развиваться на фоне некоторых заболеваний (гепатит, цитомегаловирусная инфекция), приема ряда медикаментов (Гепарин, Абциксимаб и др.).
Чтобы вовремя распознать заболевание у ребенка, родители должны обратить внимание на характерные проявления заболевания. При таком состоянии развиваются кровотечения – появляются точечные кровоизлияния на коже, беспокоят частые носовые кровотечения, из десен, желудочно-кишечные. Важно понимать, что внутренние кровотечения могут угрожать жизни ребенка.
Если диагноз был подтвержден в ходе исследований, важно правильно проводить лечение тромбоцитопении у детей. Его схему назначает врач.
Лечение назначают, если количество тромбоцитов меньше 20-30 тысяч на микролитр. Но чаще всего врач руководствуется наличием выраженных клинических проявлений перед тем, как назначить схему терапии. Специалист может назначить кортикостероиды (Преднизолон, Дексаметазон). В тяжелых случаях назначают цитостатики (Винкристин, Винбластин), иммуносупрессоры (Азатиоприн, Циклоспорин). В редких случаях проводят удаление селезенки.
Но чаще всего количество тромбоцитов у детей со временем становится нормальным самостоятельно, без лечения. По статистике, у 60% детей состояние нормализуется через полтора месяца, у 80% малышей – через 6 месяцев.
Но в любом случае на протяжении определенного периода необходимо посещать врача и проводить контрольные исследования крови.
Кроме того, родители должны придерживаться некоторых важных правил, чтобы обезопасить малыша:
- Важно, чтобы ребенок не практиковал тех видов деятельности, которые могут привести к травмам. Он не должен заниматься травматическими видами спорта.
- Следует тщательно подбирать зубную щетку – она должна быть мягкой.
- В некоторых случаях целесообразен прием слабительных средств, чтобы избежать травматизации кишечника.
- Не применять лекарств, повышающих кровоточивость (Аспирин).
- Обеспечить госпитализацию ребенка при кровотечениях, при наличии выраженных кровоизлияний в слизистые и кожу.
Родители должны знать, что наиболее серьезное осложнение при тромбоцитопении — кровоизлияние в мозг. Оно развивается, если количество тромбоцитов равно 10-20 тысяч в микролитре. Симптомами, которые должны настораживать, является резкая распирающая головная боль, судороги, рвота, асимметрия лица. При таких признаках нужно немедленно вызывать скорую помощь. Однако подобные осложнения развиваются редко.
Тромбоцитопения при беременности
У беременных может отмечаться снижение количества тромбоцитов и гемокоагуляционные изменения. Тромбоцитопения при беременности может быть следствием как физиологических, так и патологических процессов. В норме у большинства будущих мам количество тромбоцитов снижается на 10% по сравнению с показателями нормы. Наиболее значительное уменьшение тромбоцитов при беременности отмечается в последнем триместре.
Если развивается выраженная тромбоцитопения, это проявляется упадком сил, образованием гематом на коже и слизистых.
Специфическими состояниями, связанными с беременностью, являются:
- Гестационная тромбоцитопения – количество тромбоцитов может снизиться до 43×109/л. Развивается в конце второго в начале третьего триместра. Она является физиологическим состоянием, не осложняющим беременность.
- Тромбоцитопения при гипертензионном состоянии – к таким состояниям относят преэклампсию и синдром HELLP. Эти состояния требуют лечения, так как они угрожают нормальному течению беременности.
Чтобы предупредить осложнения, беременная должна регулярно сдавать анализ крови, правильно питаться и выполнять все рекомендации врача.
Диета

Люди, у которых понижено количество тромбоцитов в крови, должны придерживаться некоторых рекомендаций, формируя свой рацион.
- Принимать пищу нужно дробно, делая это не менее 5 раз в день.
- В рационе должны быть белковые продукты, которые легко усваиваются (печень, мясо птицы, рыба).
- Важно получать белки и из растительной пищи, потребляя бобовые, орехи, грибы.
- Рекомендуется ввести в меню больше свежих овощей и фруктов. Лучше выбирать сезонные фрукты, а овощи готовить на пару, варить, запекать.
- Нежирные молочные продукты также должны присутствовать в рационе каждый день.
- Рекомендуется готовить каши на воде из цельных круп – гречневую, рисовую, пшеничную.
- Лучше выбирать хлеб с отрубями.
- Пить следует некрепкий чай, компот из сухофруктов, морсы из ягод, какао, свежие соки.
- Из перепелиных яиц можно готовить омлет.
Последствия и осложнения
Основные осложнения этого состояния — это кровотечения, которые могут иметь разную локализацию и интенсивность.
Опасными для жизни состояниями являются внутренние кровотечения и кровотечение в головном мозге.
Прогноз
В среднем заболевание имеет хороший прогноз при условии правильного лечения.
Тромбоцитопения у детей самостоятельно проходит через 6 месяцев примерно в 80% случаев.
Уровень смертности от внутренних кровотечений при острой аутоиммунной тромбоцитопении ниже 1%.
Список источников
- Волкова С.А., Боровков Н.Н. Основы клинической гематологии: учебное пособие. Н. Новгород: Изд-во Нижегородской ГМА, 2013. 400 с.
- Мазуров А.В. Лабораторная диагностика иммунных тромбоцитопений. В кн.: А.В. Мазуров. Физиология и патология тромбоцитов. М.: Литтерра, 2011.
- Пшеничная К. И. Врожденные тромбоцитопатии у детей: особенности диагностики, симптоматики и лечения: Автореф. дисс. д-ра мед. наук. СПб, 2002. 28 с.
Источник
