К какому врачу идти с синдромом рейно
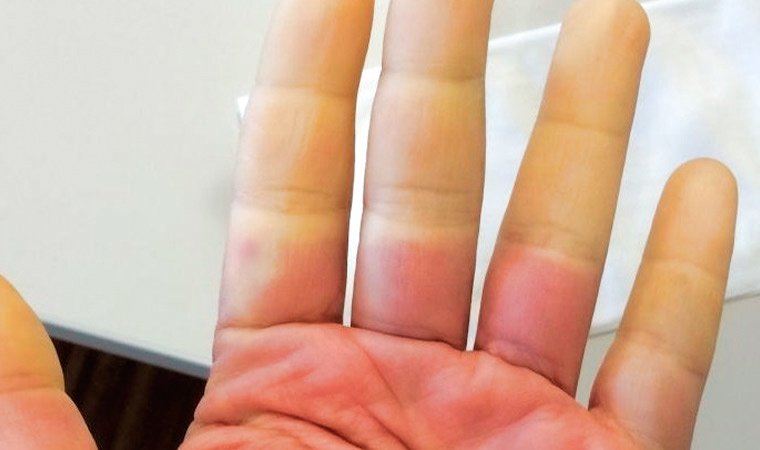
Болезнь Рейно — это нарушенное кровоснабжение (микроциркуляция) с симметричным поражением пальцев верхних и нижних конечностей. Заболевание протекает хронически, на начальных стадиях наблюдается приступообразное течение.

Болезнь и синдром Рейно характеризуются сосудистыми спазмами и связанной с ними симптоматикой. Но синдром вызывается диагностированным патологическим процессом, например, системной красной волчанкой, склеродермией и иными патологиями. А при болезни причины патологического состояния не установлены или они протекают скрытно.
В XIX веке заболевание описано Морисом Рейно.
Кстати, болеют чаще женщины, из 10 больных 1 или 2 человека составляют мужчины, у них патология происходит вторично.
Болезнь Рейно может возникнуть в любом возрасте, но часто происходит в промежутке между 15 и 30 лет.
Часто болеют люди, живущие в местах, где холодно. При отягощенной наследственности вероятность появления патологии увеличивается на 1/3.
к содержанию ^
Что за болезнь?
При болезни Рейно сосуды резко спазмируются (сокращаются), происходит поражение мелких артерий, в стенках которых имеется гладкая мышечная ткань. Это заболевание связано с нарушенным тонусом сосудов, называют ангиотрофоневрозом. Поражение сосудов пальцев кистей происходит симметрично, иногда нарушенная микроциркуляция вызывает бледность носа, губ, ушей, стоп. Такое состояние может вызываться стрессом, незначительным переохлаждением, когда человек находится под воздействием кондиционера, опускает руки в холодную воду, прикасается к холодным предметам.
Если охлажденные участки тела обогреть, то они еще некоторый период будут прохладными.
к содержанию ^
Причины болезни, как развивается
Нарушение тонуса сосудов провоцируется холодом, стрессовыми ситуациями — основными провоцирующими факторами. Вторичный синдром Рейно вызывается:
- Ревматическими патологическими процессами, системными патологиями сосудов, соединительной ткани (когда пациент страдает ревматоидным артритом, системной красной волчанкой и иными заболеваниями).
- Патологиями сосудистых тканей (при наличии атеросклероза облитерирующего, посттромботического синдрома).
- Болезнями крови (если человек болеет тромбоцитозом, множественной миеломой).
- Инфекционными процессами (воспалениями печени вида В и С).
- Заболеваниями ЦНС, неврологическими нарушениями, например, синдромом запястного канала, длительным сдавлением нервов и сосудов.
- Длительным обездвиживанием, онкологией.
- Идиопатической (первичной) легочной гипертензией.
- Особенностями профессии (длительное вибрационное воздействие, часто повторяющиеся однообразные движения пальцев).
- Хроническими травмами, перенесенными операциями.
- Эндокринной дисфункцией.
- Пагубными привычками.
- Приемом сосудосуживающих лекарств при терапии высокого АД (артериального давления), мигрени (головная боль), онкологии.
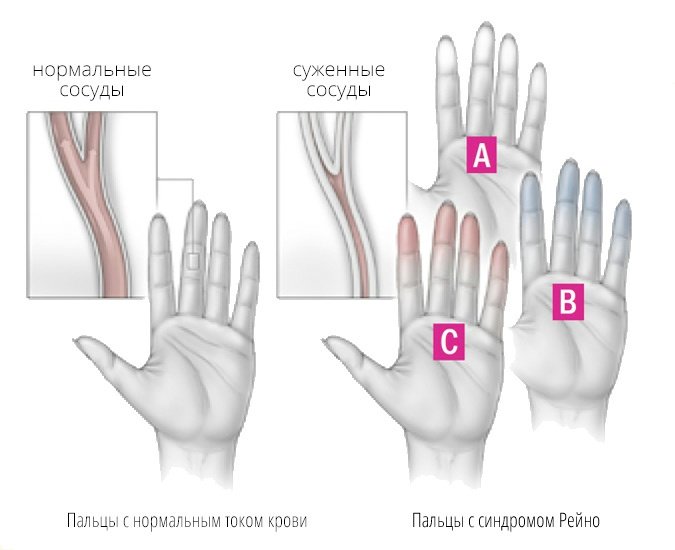
Основные механизмы формирования болезни Рейно:
- Симпатические нейроны активируются низкими температурами, стрессовыми ситуациями, из-за чего сосуды спазмируются.
- Высокая активность симпатоадреналовой системы из-за стресса приведет к сосудистому спазму, частым сердечным тонам, повышению АД. Происходит адаптация организма к стрессам, но в будущем стрессовый фактор воздействует на организм деструктивно.
- При локальных нарушениях, связанных с высокой чувствительностью к холоду, происходит функциональное повреждение сосудистых тканей без изменения их структуры.
- Химические соединения, которые сужают сосуды, приводят к их спазму, нарушению кровотока. Поражающее воздействие осуществляется эндотелином, тромбоксаном, серотонином, недостатком оксида азота.
Причины и патогенез (механизм формирования) заболевания изучены не полностью; оно не связано с иными патологиями, но при нем иногда болит голова из-за сосудистого спазма.
к содержанию ^
Симптомы
Нарушение микроциркуляции рук и ног из-за стрессового, холодового воздействия при этом заболевании называют атакой. Частые атаки, продолжительные сосудистые спазмы приведут к ишемическим поражением кожных покровов. Это означает, что кожа повреждается из-за кислородного дефицита, недостатка питательных компонентов в виде небольших язв на кончиках пальцев.
Заболевание характеризуется нарушенной микроциркуляцией, протекающей приступообразно, строгой симметрией поражения рук, ног, продолжительностью не менее 2 года.
Микроциркуляция пальцев конечностей временно прекращается, атака характеризуется трехэтапным изменением окраса кожных покровов, руки, ноги онемевают, покалывают, возникает иная симптоматика.

Общие симптомы характеризуются признаками: больной становится раздражительным, вялым. Он быстро утомляется, сердечные тоны учащены, дрожат веки, руки. При болезни Рейно одновременно человек может страдать язвой желудка, сильной головной болью, нефросклерозом, при котором нормальные почечные ткани меняются рубцовыми.
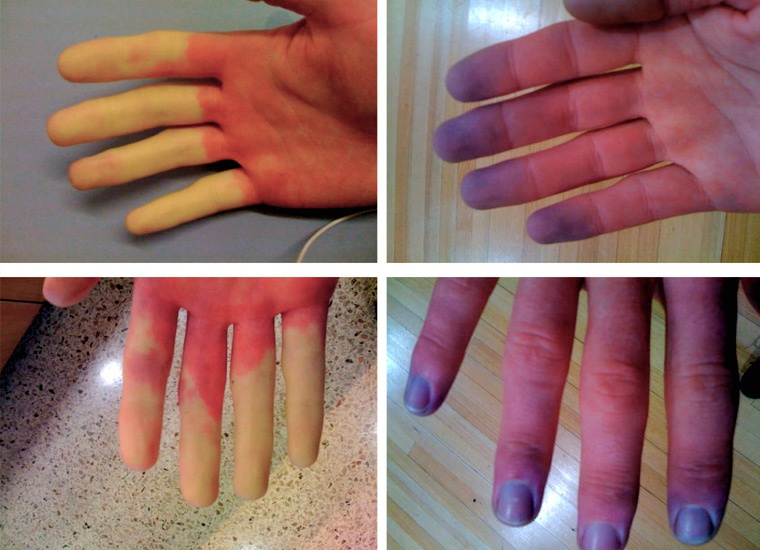
Местная симптоматика характеризуется трехэтапным изменением окраса кожи конечностей. При ишемической фазе кожа белого цвета, при цианозе — синяя, а при гиперемии — красная. Но такое трехэтапное изменение окраса происходит не всегда.
При ишемической стадии пальцы конечностей, кончик носа или подбородок бледнеют из-за того, что микроциркуляция отсутствует. Эти участки немеют, жгут, они становятся зябкими.
При цианозе кожа синеет, поскольку кровь насыщена углекислым газом, а кислорода в ней мало. Болевой синдром утихает, конечности могут покалывать.

На этапе гиперемии сосуды переполнены кровью, кровоток восстанавливается, кожа приобретает темно-красный окрас, Болевой синдром, онемение с покалыванием исчезают, конечности становятся теплыми.
По степени выраженности симптомов различают 3 стадии: ангиоспастическую, ангиопаралитическую, трофопаралитическую. Первая стадия характеризуется короткими приступами спазма сосудов, вызванными низкими температурами, стрессом. Конечности бледнеют, пальцы становятся менее чувствительными, появляется боль и жжение. После разогрева неприятные ощущения исчезнут.
Второй этап возникнет через 6 месяцев. Приступы продолжаются несколько часов, больной чувствителен к холоду. При приступе бледные пальцы становятся синими, отечными, человек страдает от интенсивной жгучей болезненности.
Через 1 или 3 года возникнет третья стадия у некоторых больных. Симптомы и ишемия усиливаются, кончики пальцев изъязвляются, пациент не переносит холод, трудоспособность человека понижается.
Подробный обзор заболевания показан на видео:
к содержанию ^
Диагностика
Чтобы подтвердить диагноз, определить стадии патологии врач собирает анамнез, осматривает пациента. Лабораторная диагностика включает проведение общего, биохимического исследования крови, антинуклеарных антител. По показаниям исследуют кровь на С-реактивный белок и ревматоидный фактор.
Перечень инструментальных методов:
- Термометрия конечностей после холодовой пробы.
- Измеряется зона температурного комфорта.
- Допплерография (исследуют ток крови в сосудах рук, ног ультразвуком).
- Реовазография (исследуется кровоснабжение тканей).
- Капилляроскопическое исследование ногтевого ложа.
- Рентгенография конечностей, грудной клетки.
- Лазерная капиллярометрия — безболезненный диагностический способ, проводится зондирование тканей и крови лазером.
к содержанию ^
Лечение
Применяется консервативная терапия или проводится хирургическая операция. Лекарства принимают курсами — 1 или 2 раза за год несколько лет. При первичной форме заболевания терапию проводят зимой.
Снизить тонус гладких миоволокон сосудов и устранить спазм, увеличить сосудистый просвет, улучшить микроциркуляцию поможет терапия антагонистами кальциевых каналов (больного лечат Нифедипином, Амлодипином, Фелодипином).
Блокировать адренергические импульсы, из-за которых сосуды сужаются, помогут α-адреноблокаторы. Эти средства улучшат кровоток, ускорится заживление язв при тяжелом течении заболевания. Используется Тропафен, Доксазозин, Дигидроэрготамин.
Улучшить микроциркуляторные процессы, обогатить ткани кислородом, уменьшить сосудистую проницаемость, укрепить стенки сосудов, снизить вязкость крови помогут периферические вазодилататоры: Пентоксифиллин, Дипиридамол.
Реологические свойства крови нормализуются с помощью Реополиглюкина, Продектина.
Спазмированность сосудов устраняется спазмолитическими препаратами (Но-шпа).
Устранить возбужденное состояние, тревогу, успокоить больного помогут седативные средства. Применяется Алора, Седасен форте, Диазепам.
Стимулирует заживление, питание, кровоснабжение тканей, устранит негативные проявления дефицита кислорода Актовегин.
Расширить капилляры, не допустить формирования тромбов поможет Витрум мемори, Билобил.
Важно! Все лекарства и дозировки для больного подбирает доктор, самолечение недопустимо.
Дополнительно применяют:
- Гипербарическую оксигенацию (в барокамере под давлением происходит насыщение организма кислородом).
- Иглорефлексотерапию.
- Психотерапию.
- Физиотерапию, включая массаж.
Если консервативное лечение не помогло, то проводится хирургическая операция, на которую больной дает согласие. Обязательные условия для ее проведения — это отсутствие:
- инфекционных процессов;
- хронических обостренных патологий;
- гнойников на коже;
- острого и перенесенного полгода назад инфаркта (омертвения) миокарда (оболочка сердца).
Общая анестезия проводится анестезирующими средствами (требуется введение Тиопентала, Пропофола, Этомидата), также анестетики подаются ингаляционно через маску.
С помощью эндоскопии удаляется симпатический узел 2-го или 3-го грудного симпатического узла, делаются маленькие надрезы. Травматичность минимальна, после операции больной быстро восстановится.
к содержанию ^
Какой врач лечит болезнь Рейно?
Это заболевание лечится врачом-флебологом (специализируется на сосудистых патологиях), ревматологом (занимается терапией суставных болезней, патологическими процессами соединительной ткани), сосудистым хирургом.

Если есть необходимость, больной консультируется у специалиста по неврологии, психологии.
Если руки, ноги стали онемевать, покалывать, менять окраску при холодовом, стрессовом воздействии, требуется обращаться к семейному (участковому) доктору. Он соберет анамнез, осмотрит пациента. Когда заболевание протекает в легкой форме, то назначается консервативная терапия, врач расскажет больному как не допустить обострений.
В тяжелых случаях при 2-3 стадии заболевания, выраженной ишемии (мягкие ткани повреждаются из-за кислородного голодания, недостатка питания) больному требуется проконсультироваться у ревматолога, сосудистого хирурга, флеболога. Эти врачи назначат диагностику и терапию.
При дифференциальной диагностике болезни и синдрома Рейно оценивается возрастная группа пациента, пол, сопутствующие патологические процессы, атаки (симметрия, болевой синдром, онемение), деструкция кожи, вызванная ишемией (некротические, язвенные изменения). В отличие от синдрома, при болезни Рейно опасные осложненные состояния не проявятся.
Если пациент эмоционально реагирует на стрессовые ситуации, необходимо проконсультироваться у психолога, который подскажет как избежать тревоги, фобии, научит человека правильно реагировать на стресс.
к содержанию ^
Профилактика
Поскольку причины патологии не установлены, профилактики возникновения (первичной) не существует.

Вторичные профилактические меры направлены на уменьшение симптомов, недопущения прогрессирования патологии:
- Необходимо не переохлаждаться, не контактировать с холодными предметами, исключить купание в прохладной воде.
- Запрещается пить кофе, крепкий чай, поскольку кофеин приводит к спазмированию сосудов.
- Не применяются сосудосуживающие лекарственные средства, включая оральные контрацептивы.
- Длительное вибрационное воздействие следует исключить.
- В холодное время года надо тепло одеваться.
- Регулярно выполняют физкультуру чтобы улучшить микроциркуляторные процессы в руках, ногах.
- Стрессовые ситуации следует не допускать, необходимо научиться расслабляющим техникам, например, заняться йогой под контролем инструктора.
- Не стоит носить маленькие кольца, тяжелые сумки в руках.
Если появились неприятные ощущения на конечностях меняется их цвет, необходимо срочно консультироваться с врачом, не заниматься самолечением, от которого возникнут тяжелые последствия.
Источник
Болезнь или синдром Рейно – это патология, поражающая верхние и нижние конечности. Характеризуется синдром приступообразным нарушением кровоснабжение кистей рук и стоп вследствие внезапного спазма сосудов, что проявляется резко очерченными изменениями цвета кожи пальцев. Изредка при синдроме Рейно отмечаются нарушения кровоснабжения в кончике носа или языка, в тканях подбородка или ушных раковин. Что это такое – синдром Рейно? Каковы его причины, признаки и последствия?
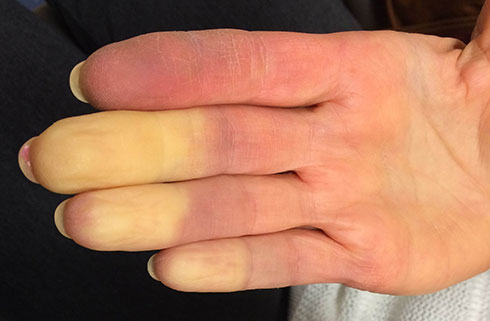
Что это такое – синдром или болезнь Рейно
Синдром назван по имени французского невропатолога Мориса Рейно, впервые описавшего его еще в 1862 году. Врач заметил, что кисти рук у работниц, которым ежедневно приходилось полоскать бельё в холодной воде, имели синюшную окраску. Женщины жаловались на частое онемение и неприятное покалывание в пальцах.
Рейно сделал вывод, что длительное охлаждение рук приводит к затяжному спазму сосудов и нарушению кровообращения. По его мнению, синдром – это особая форма невроза. Однако, подтверждения этой гипотезы до сих пор не найдено. Несмотря на то, что болезнь известна так давно, не удается пока установить причины ее возникновения.
Итак, синдром Рейно характеризуется приступообразным вазоспазмом – сужением периферических кровеносных сосудов кистей и стоп в ответ на воздействие холода, эмоциональное или физическое напряжение.
Под внешним воздействием внезапно возникает обратимый дискомфорт и изменение цвета кожи (бледность, синюшность, сильное покраснение или их комбинации) в одном или более пальцах. Иногда страдают и другие дистальные органы (в частности, нос, язык, подбородок, ушные раковины).
Формы и причины синдрома
Выделяют две формы синдрома Рейно – первичная и вторичная. Клинические проявления их абсолютно идентичны, различия имеются лишь в причинах появления.
Первичная форма или собственно болезнь Рейно
Встречается более чем в 80% случаев чаще, чем вторичная. Развивается как самостоятельное заболевание без признаков других патологий, характеризуется двусторонним проявлением и более ранним вовлечением рук, чем ног.
Встречается заболевание у 3-5% населения, причем в 90% случаев от общего количества заболевших – это женщины молодого возраста (25-35 лет).
Очень редко наблюдается синдром Рейно у детей и пожилых людей. Известно также, что определенную роль в возникновении болезни играют наследственная предрасположенность и инфекционные заболевания.
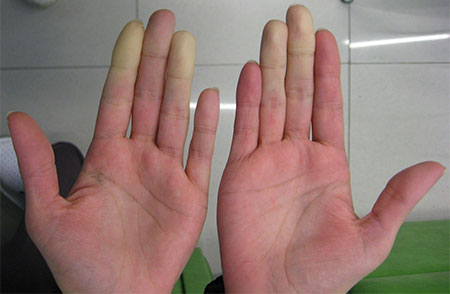
Вторичная форма
Вторичная форма синдрома Рейно возникает на фоне различных заболеваний:
- Ревматологические болезни.
Для женщин, чаще других, это системная красная волчанка, системная склеродермия, ревматоидный артрит.
Для мужчин – подагра, болезнь Бехтерева, реактивный и псориатический артриты. - Гематологические заболевания (болезнь холодовых агглютининов, истинная полицитемия, синдром повышенной вязкости крови).
- Патологии с компрессионным нейрососудистым синдромом (шейное ребро, синдром передней лестничной мышцы или малой грудной мышцы, синдром карпального канала, компрессионный синдром верхней апертуры грудной клетки).
- Некоторые болезни позвоночника (остеохондроз, деформирующий спондилёз, сколиоз, кифоз).
- Неврологические заболевания (сирингомиелия, радикулит, рассеянный склероз, полиомиелит).
Синдром, в отличие от болезни Рейно, имеет чаще односторонний характер.
Почему возникает синдром Рейно
Среди факторов, способствующих дебюту синдрома Рейно, можно назвать:
- постоянные переохлаждения конечностей;
- профессиональные факторы (воздействие вибрации – вибрационная болезнь, интенсивная и продолжительная физическая нагрузка на кисти и пальцы, хроническое отравление химическими веществами в условиях вредного производства);
- травмы пальцев, обморожение;
- тяжелые стрессовые ситуации;
- нарушения работы эндокринной системы (дисфункция надпочечников, щитовидной или половых желез);
- приём некоторых лекарственных или наркотических препаратов, в том числе никотина.
Течение заболевания медленно прогрессирующее, однако независимо от стадии синдрома Рейно возможны случаи обратного развития процесса – при наступлении климактерического периода, беременности, после родов, а также в связи с изменением климатических условий.
Симптомы и признаки
Симптоматика синдрома Рейно обусловлена пароксизмальным вазоспазмом и развивающимися вследствие этого повреждениями тканей. Клиническая картина заболевания соответствует стадии его развития. Чем дольше развивается патология, тем более выражены симптомы.
Ангиоспастическая стадия.
Типичными являются кратковременные спазмы сосудов концевых фаланг 2-4 пальцев стоп и кистей. Приступы ишемии вначале возникают редко и длятся недолго. Провоцирующими факторами могут являться: воздействие холодных температур, стрессовая ситуация, курение.
Кончики пальцев белеют, становятся холодными на ощупь, кожа теряет чувствительность. Затем неожиданно парестезия сменяется жжением, ломящей болью, чувством распирания.
После прекращения внешнего воздействия приступ завершается резкой гиперемией кожи и ощущением жара. Согревание стоп и кистей ускоряет восстановление ощущений и нормального цвета кожи.
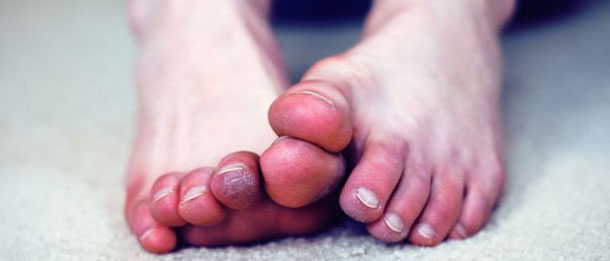
Ангиопаралитическая стадия.
Характеризуется частыми приступами, возникающими без видимой причины и длящимися от нескольких минут до нескольких часов. Изменения цвета затрагивают 3 средних пальца, в редких случаях – большие пальцы. Они становятся бледного или синюшного цвета (цианоз).
По мере развития приступа пальцы могут приобретать двухцветный (цианоз, эритема) или трехцветный окрас (бледность, сопровождаемая цианозом, а после согревания эритемой из-за реактивной гиперемии) с чёткими границами изменения цвета. К концу приступа сохраняется ярко выраженное покраснение кистей и стоп с отечностью и пастозностью пальцев.
Трофопаралитическая стадия.
Приступообразные проявления синдрома Рейно возникают все чаще, в промежутках между ними стопы и кисти остаются синюшными, холодными, влажными.
Длительное и тяжелое течение болезни приводит к тяжелым последствиям. Результатом нарушения кровоснабжения и постоянной ишемии тканей могут стать трофические изменения в виде плохо заживающих трофических язв, участков некрозов мягких тканей, разрушению ногтевых пластин, деформации фаланг пальцев, развитию гангрены.
При первичном синдроме Рейно сосудистый спазм может длиться от минут до часов, но редко бывает настолько тяжелым, чтобы вызвать некроз.
Вторичная форма или болезнь Рейно, развивающаяся на фоне заболеваний соединительной ткани, может прогрессировать до болевой гангрены и даже самоампутации кончиков пальцев.
Синдром Рейно – к какому врачу обратиться
Установление в каждом конкретном случае диагноза болезни или синдрома Рейно имеет принципиальное значение, так как стойкие положительные результаты обычно комплексной и длительной терапии при вторичном синдроме Рейно возможны лишь при устранении или воздействии на его первопричину.

При появлении симптомом заболевания пациенту необходимо посетить терапевта для общего осмотра и сбора анамнеза. Врач общей квалификации направит на консультацию к узким специалистам, занимающихся диагностикой и лечением болезни Рейно:
- ревматолог;
- сосудистый хирург;
- невролог.
Диагностика патологии
Главная задача – дифференцировать болезнь и синдром Рейно. При этом внимание обращают на сосудистый спазм, возникновение которого происходит во время действия холода или стресса, симметричность проявления симптомов болезни и повторения спазмов, которые присутствуют на протяжении нескольких лет.
Для окончательной постановки диагноза необходимо наблюдение за больными с подозрением на болезнь Рейно не менее 2 лет, так как в эти сроки обычно выявляются заболевания, сопровождаемые синдромом Рейно.
- Первоначальная диагностика болезни Рейно – холодовая проба П.П.Алексеева, позволяющая определить время восстановления температуры в конечности после ее охлаждения.
Пациенту в комнате при 20-21 °С измеряют кожную температуру на кончиках пальцев кисти или стопы. После этого кисть (стопу) на 5 минут опускают в охлажденную до 5 °С воду. После охлаждения на тех же точках вновь регистрируют неоднократно кожную температуру вплоть до восстановления ее первоначального значения.
У здоровых людей ренагрев конечности происходит через 10-12 минут, а при болезни Рейно за этот период времени температура в конечности восстанавливается лишь наполовину. Для полного же ренагрева требуются десятки минут.
- При синдроме Рейно выявить стенозирование пальцевых артерий, отсутствие капиллярных сетей и коллатералей позволяет ангиография периферического сосудистого русла.
- Интенсивность и объем кровотока в артериях конечностей исследуют с помощью реовазографии.
- Для определения тонуса сосудов используют плетизмографию.
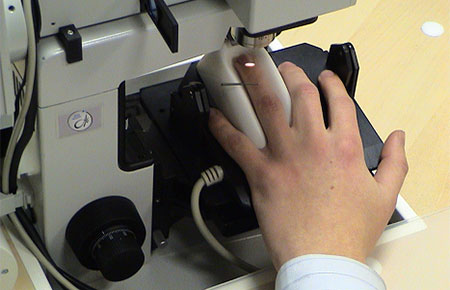
- Проводят капилляроскопию – визуальное исследование дистального ряда капилляров ногтевого ложа, позволяющую обнаружить морфологические изменения микрососудистого рисунка, свидетельствующие о нарушения кровоснабжения.
- Лазерная доплеровская флоуметрия, применяемая для оценки периферической микроциркуляции, позволяет выявить дефекты метаболической и миогенной регуляции кровообращения, снижение вено-артериальных реакций и симпатической активности.
Лабораторные методы исследования крови при болезни Рейно показывают существенное повышение вязкости крови, рост титра холодовых и противососудистых антител на поздних стадиях, а также используются для выявления или исключения сопутствующих заболеваний.
Как лечить и предотвратить синдром Рейно
Меры профилактики и помощи в домашних условиях
В первую очередь можно самостоятельно можно уменьшить частоту приступов и выраженность клинических проявлений патологии. Для этого необходимо максимально устранить влияние факторов риска:
- Следить за поддержанием нормальной температуры конечностей, не допускать переохлаждений.
- Полноценно и регулярно питаться.
- Отказаться от пагубных привычек (алкоголь, курение).
- Переехать для жительства в местность с теплым и мягким климатом.
- Отдыхать, соблюдать оптимальный режим бодрствования и сна.
- Избегать чрезмерных эмоциональных нагрузок, стрессов, вибраций.
- Ежедневно делать гимнастику и самомассаж рук и ног.
Очень важно отказаться от курения, так как никотин, содержащийся в табаке, способствует сужению сосудов и нарушению кровообращения.
Лечение этого заболевания комбинированное. Оно включает медикаментозную терапию, психотерапию, различные виды физиолечения, иглорефлексотерапию.
Консервативное лечение синдрома Рейно
Консервативное лечение при синдроме Рейно идентично таковому при болезни Рейно, однако главное внимание у этих больных необходимо уделить воздействию на причинный фактор – основное заболевание, провоцирующее спазм сосудов конечностей.
Из лекарств обычно используют:
- сосудорасширяющие (Фентоламин) и гипотензивные лекарственные препараты;
- седативные средства – Диазепам, Реланиум, Сибазон;
- блокаторы кальциевых каналов – Циннаризин, Коринфар, Изоптин, Верапамил;
- препараты, улучшающие реологические свойства (вязкость, текучесть) крови – Пентоксифиллин, Вазонит, Трентал, в некоторых случаях показан плазмаферез;
- для устранения болевого синдрома – новокаиновые блокады, анальгетики, нейролептики;
- витамины В, А, Е, С, РР, способствующих улучшению состояния сосудов и трофики тканей;
- иммуномодуляторы.
Хороший эффект дают физиотерапевтические процедуры – амплипульстерапия, магнитотерапия, ультразвук на кисти рук и стопы, бальнеолечение, а также чрескожная стимуляция нервов.
Хирургическое лечение
Хирургическим методом лечения является симпатэктомия. Суть лечения заключается в «выключении» нервных волокон, по которым идут патологические импульсы, заставляющие кровеносные сосуды спазмироваться. Существуют несколько видов симпатэктомии. Наименее травматичной является эндоскопическая симпатэктомия.
Результаты симпатэктомий при болезни, и особенно при синдроме Рейно, труднопредсказуемы. Возможны рецидивы болезни через 1-2 года. Тем не менее у большинства прооперированных больных наблюдается отчетливый положительный эффект.
Как крайняя и вынужденная мера может быть применена ампутация пораженных фаланг пальцев.
Прогноз для жизни
Комбинация консервативных и хирургических методов лечения эффективны 79—83 % больных. Стабильность результатов обеспечивается благодаря соблюдению мер профилактики, а также длительностью диспансерного наблюдения и лечения пациентов с болезнью и синдромом Рейно.
Источник
