Как лечить шейно черепной синдром что это такое

В статье рассмотрим симптомы, причины, лечение шейно-черепного синдрома.
Головная боль выступает возможной причиной ряда патологий. В это число входит и цервикокраниалгия, носящая название шейно-черепного синдрома. Это тип неврологического недуга характеризуется болью в затылочном районе и области шеи. Очень часто такая болячка может проявлять себя у людей, которые старше шестидесяти лет. При этом в пропорциональном соотношении количество заболевших среди женщин и мужчин одинаково.

Код МКБ-10
Главным провокатором развития шейно-черепного синдрома является травма головы наряду с перегрузкой шейного позвоночного отдела, что может формироваться в течение достаточно большого промежутка времени. На общем фоне жалобами при этом являются болевые ощущения, возникающие в шее и голове, не исключены головокружения.
Назойливая и со стороны не выглядящая серьезной проблема может сообщать больному о наличии в его организме более серьезной патологии нежели цервикокраниалгия. В девяноста процентах случаев она вызывается остеохондрозом шеи, требующим немедленного лечения. Код по МКБ-10 шейно-черепного синдрома – M 53.0.
Что это за патология?
Для того чтобы понимать, что это за синдром, надо немного углубиться в строение шейного позвоночного отдела и черепа. Шея выступает анатомической частью опорного двигательного аппарата, ею обеспечивается подвижность головы. Здесь пролегают важные кровеносные сосуды, которые обеспечивают питание церебральных мозговых структур. Внутри позвоночника имеется спинномозговой канал, посредством которого осуществляются вегетативные иннервации с управлением всеми структурами человеческого тела. Любыми патологиями в шейном отделе позвоночника нарушаются такие физиологические процессы, что приводит к нарушению функций сосудов и внутренних органов.
Черепная коробка является структурой, состоящей из нескольких костей. Внутри расположен головной мозг, который покрыт паутинной оболочкой. Патологическое изменение в структуре верхних шейных позвонков может спровоцировать нарушения оттока цереброспинальных жидкостей из подпаутинного района. Это может оказывать давление на костную часть черепа. В затылочной части головы возникает ощущение давления. Далее появляется приступ сильнейшей боли. Он может спровоцировать даже мозговую рвоту. Для возникновения столь серьезной неврологической патологии как шейно-черепной синдром, характерны определенные патогенетические аспекты:

- Компрессии возникают при нарушениях оттока ликвора.
- Нарушаются процессы работы вестибулярного аппарата, а вместе с тем развивается головокружение наряду с тошнотой и рвотой.
- Возникает ощущение мелькания мошек перед зрительными органами.
- Среди пациентов в молодом возрасте такие нарушения способны привести к обмороку и спутанности сознания.
- У больных в пожилом возрасте посредством тех или иных патогенетических изменений может развиться спинальный вид инсульта по ишемическому сценарию в церебральных сосудах.
- Вторичным комплексом компрессии корешковых нервов в шейном секторе позвоночника провоцируется появление болей, которые связаны с нарушениями иннервации наружной ткани в области верхнего отдела шеи и черепной коробки (там, где расположена волосистая часть головы).
- На фоне серьезной компрессии верхних пар нервов формируется невроз гортани и глотки в сочетании с невралгией тройничного и лицевого нервов, расстройством речевой и глотательных функций.
Стоит подчеркнуть, что описываемая патология – это довольно опасное состояние, требующее немедленной консультации невролога.
Причины возникновения
Цервикокраниалгия, как правило, формируется на фоне нарушенного процесса кровообращения. Мозг попросту перестает получать требуемые ему порции кислорода, в связи с этим возникает серьезный болевой синдром. Как в медицине говорят – это начинает себя проявлять рефлекторный характер заболевания. Еще наиболее распространенным фактором цервикокраниалгии считают защемление нервного окончания, что обычно сопровождается абсолютным разрушением хрящевых тканей. При этом отеки и воспаления могут оказывать неблагоприятное воздействие на нервные корешки, что проявляет себя в дискомфорте. Такой синдром называют корешковым.
Шейно-черепной синдром (по МКБ – M53.0) считается далеко не самостоятельной патологией. Он является совокупностью симптомов, которые приводят к формированию цервикокраниалгии. Косвенными ее причинами также можно считать воспалительные процессы в виде грыжи, остеохондроза и спондилеза, патологий сердца, легких, а вместе с тем и полученные прежде травмы. Далее поговорим о симптомах шейно-черепного синдрома.
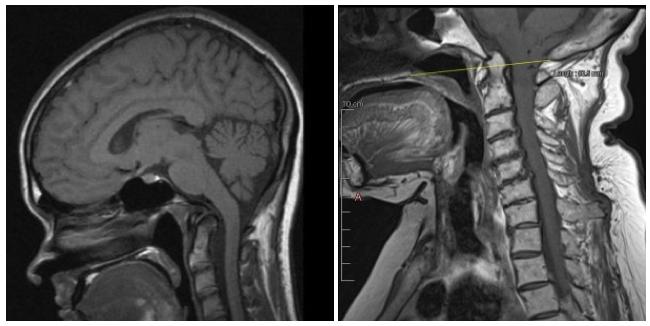
Проявления болезни
На присутствие этого отклонения соответствующим образом могут указывать следующие характерные признаки:
- Наличие состояния постоянной напряженности в мышцах шеи наряду с дискомфортом, распространяющимся на затылок.
- Шея начинает при этом зудеть от сильного жжения, на фоне которого появляется ноющая боль, которая переходит в район головы.
- Больной мучается от болевых ощущений в районе предплечья и затылка.
- На фоне резких поворотов головы в сторону может сразу возникать головокружение.
- Качество сна человека может становиться заметно ниже.
- Головой ощущаются пульсирующие шумы.
- Не исключена тошнота наряду с рвотой и значительным повышением артериального давления.
- Среди прочих явных признаков проявления заболевания также можно назвать шумы. Они способны распространяться на голову, а вместе с тем и на уши. Параллельно онемевает кожный покров на лице и затылке.
Причины и симптомы шейно-черепного синдрома взаимосвязаны.
Боли при остеохондрозе могут распространяться в район лопаток, пояса и рук. В отдельных примерах у больных с этим синдромом немеют конечности. Пальцы, к примеру, или затылок. Многим людям не под силу поворачивать голову, не разворачивая при этом с ней все тело. Боли, как правило, простреливающие и ноющие. Чем длительнее по времени продолжаются приступы, тем больше болезнь запущена, неприятные ощущения могут усиливаться даже на фоне чихания и кашля. Симптомы и проявления шейно-черепного синдрома не должны остаться незамеченными.
Виды патологии

Цервикокраниалгии подразделяют на ряд видов, которые отличаются друг от друга своей следующей симптоматикой:
- Вертеброгенный тип, сопровождающийся сильнейшим головокружением в сочетании с возникновением в глазах темных точек, тошнотой и мигренью. На фоне этого причиной, как правило, служит плохое кровообращение в районе шейного отдела.
- Хронический тип является гипертензивным синдромом, при котором наблюдают характерную давящую и распирающую боль.
- Синдром, сопровождающийся ущемлением позвоночных нервов. При этом голова у человека болит лишь с одной стороны, и обладает четко выраженным характером.
Особенности лечения
Диагностика цервикокраниалгии предполагает проведение допплерографии сосудов шеи наряду с рентгеном и магнитно-резонансной терапией. Данный перечень комплексных мероприятий непременно поможет больному выявить остеохондроз даже на раннем его этапе. Как только человеку поставят вердикт, установив болезнь, необходимо как можно плотнее держаться курса лечения, назначенного врачом. Самолечением при данном недуге заниматься недопустимо.
Лечить шейно-черепной синдром необходимо начинать с определенной категории лекарств. Например, «Диклофенак» является наиболее ходовым решением этой проблемы. Существуют у этого лекарства к тому же и аналоги в виде «Диклоната» и «Вольтарена». Продолжительность приема лекарства напрямую зависит от того, как интенсивно у человека развивается болевой синдром. Но, как правило, медикаменты группы НПВС принимают не больше одной недели. При наличии слабой ноющей боли суточной нормой такого препарата является дозировка в 75 миллиграмм. А при характерном остром болевом ощущении потребуется от 120 до 150 миллиграмм.

«Диклофенак» с его аналогами используют в лечении шейно-черепного синдрома разных формах, начиная от обычных пилюль, заканчивая всяческими растворами для внутримышечного ввода. Обязательным медицинским препаратом, также требуемым для введения, считают «Тизанидин», в короткие сроки помогающий снимать мышечный спазмы. Принимать медикамент «Тизанидин» удобнее всего именно в формате обыкновенных пилюль, которые используют в количестве от двух до четырех, что зависит от силы боли. В процессе терапии необходимо в обязательном порядке состоять у невролога на учете, проводя с ним регулярные консультации.
Помимо терапии таблетками, в целях устранения проблемы применяют также и физиотерапию, включающую электромагнитное действие, а также электрический ток на мышечные ткани. Весьма эффективны в данном вопросе и массаж с иглоукалыванием. Лечебная гимнастика, как правило, в себя включает ряд упражнений в сочетании с занятиями в специальном корсете для мышц. Таким образом, стимулируется хороший обмен веществ, нормализующий кровообращение. Все это дает возможность повернуть вспять деструктивный процесс в позвоночном столбе. Впрочем, специфика патологии показывает, что в случае локализации ее проводить полноценные массажи не рекомендуется.
Лечение рассматриваемого синдрома, который развивается в результате наличия шейного остеохондроза, обычно предполагает другой образ жизни, который должен отличаться от того, который человек вел прежде. Больному придется совмещать сразу две несовместимых вещи, а именно активную деятельность с сидячей работой. Необходимо к тому же еще и правильно питаться. Овощи с фруктами, ровно как и молочные изделия, непременно помогут. При этом от жареной и жирной еды лучше всего отказываться, исключая ее из рациона. В обязательном порядке надо принимать витаминные комплексы.
Поговорим о последствиях шейно-черепного синдрома. В чем они могут проявляться?
Последствия
Если не заняться рассматриваемой проблемой, возможно появление неблагоприятных последствий. Оставив без внимания даже наиболее незначительную травму в шейном отделе позвоночника, можно провоцировать развитие дегенеративных и дистрофических процессов. Предотвратить такое заболевание, к сожалению, очень сложно, но есть способ сократить риски его появления, облегчив течение. Для этого необходимо придерживаться определенных профилактических рекомендаций.
Профилактика
Предотвратить и предупредить шейно-черепной синдром (по МКБ-10: M53.0) очень непросто, правда, можно сократить риски его возникновения либо значительно облегчить течение. Для этого рекомендуют прислушиваться к следующим советам:
- Выполнять комплекс упражнений, который способен снимать с мышц напряжение.
- Время от времени следует вытягивать шейные мышцы в целях их укрепления.
- Надо обязательно соблюдать правильную осанку.
- Выполняя работу за компьютером, нужно располагать его монитор на уровне глаз.
- Во время сна необходимо располагать голову на подушке, а свое плечо на матрасе.
Нужно постараться полностью исключить “агрессоров” из своей жизни, которые часто провоцируют те или иные стрессовые ситуации, а если не получилось этого сделать, но то надо научиться переключаться с текущей проблемы на какие-нибудь приятные моменты.
Миофасциальный шейно-черепной синдром
Миофасциальный синдром является хроническим состоянием, связанным с формированием в мышечных тканях локальных уплотнений в форме триггерных точек. Боль обычно провоцируется пальпацией точек и посредством движений, быстро приводя к ограничению мышечной утомляемости и двигательного диапазона. Диагностику осуществляют путем проведения осмотра и пальпации. Далее по показаниям проводят рентгенографию в сочетании с исследованием соматических органов. Лечение, как правило, включает в себя сочетание фармакотерапии в виде нестероидных медикаментов, миорелаксантов и альтернативных способов, таких как рефлексотерапия, наряду с массажем, ЛФК, постизометрической релаксацией и прочее.
Миофасциальный синдром ранее ассоциировали с ревматическими поражениями мышц, с процессом воспаления фиброзной ткани, а, кроме того, с повышенной вязкостью в мышцах. Согласно таким представлениям, патология носила названия «миофасцит», «фиброзит», «миогелез». Стоит отметить, что эта болезнь отличается широким распространением, выступая одной из наиболее частых причин возникновения хронической боли. Заболеванию больше всего подвергаются люди в среднем возрасте. У мужчин миофасциальный шейный синдром наблюдают в два раза реже, чем у женщин.
Каков стандарт оказания медицинской помощи при шейно-черепном синдроме? Об этом – ниже.
Стандарт оказания медицинской помощи
Лечение недуга начинается с препаратов из категории НПВС. Зачастую, как отмечалось ранее, врачи отдают предпочтение «Диклофенаку» или «Тизанидину», являющемуся миорелаксантом центрального воздействия, который хорошо снимает спазмы мышц. Но помимо медикаментозного лечения, пациенту может понадобиться консультация невролога, наряду с рентгенографией шейного сектора позвоночника и функциональными пробами. Лечение рассматриваемого синдрома напрямую зависит от провоцирующих причин. Стандартно используются следующие методики терапии:
- Проведение консервативного лечения, в которое включен прием разных медикаментов.
- Осуществление физиотерапии.
- Ношение пациентом ортопедических специальных приспособлений.
- Выполнение операционного вмешательства.
Армия
Также поговорим о шейно-черепном синдроме и армии.
Освидетельствование рассматриваемой патологии проводят по основному заболеванию, то есть непосредственно по причине болевого синдрома. Освидетельствование по патологиям позвоночника (будь то остеохондроз, спондилоартроз, сколиоз и прочее) основано на наличии морфологических и функциональных нарушений. Данное положение основывается на классическом постулате о единстве функций в организме. Это означает, что в результате осмотра призывника определяются нарушения в органах и системах, а далее выполняют параклиническое исследование, определяя морфологический субстрат, приведший к таким отклонениям.
После всех требуемых обследований лечащим врачом устанавливается заключительный диагноз, на основании которого призывнику определяют категорию годности к военной службе. При освидетельствовании по данному заболеванию оценивают в основном выраженность нарушения функций, а далее сверяют, выступает ли выявленный субстрат (протрузия, грыжа дисков и прочее) достаточной причиной для имеющегося нарушения функций. Стоит подчеркнуть, что для освобождения от призыва достаточно бывает лишь незначительного нарушения.
Мы рассмотрели симптомы и лечение шейно-черепного синдрома.
Источник
Общие данные
Шея – это самая тонкая часть туловища человека. Но в ней расположено большое количество разных органов: шейный отдел позвоночника, крупные сосуды, питающие головной мозг, гортань, трахея, пищевод, щитовидная железа, мышцы. Иногда врачи сравнивают шею с «бочкой» в которую «как селедка» «набиты» разные органы.
Причины травм шеи
Различают закрытые и открытые травмы шеи. При открытых травмах имеется рана на шее. Ее причиной может стать удар ножом или другим острым предметом, падение на острый предмет, огнестрельное ранение.
Тупая травма шеи возникает при тупом ударе, чрезмерном сгибании или разгибании, сильном сдавливании.
Симптомы травмы шеи
Травмы шеи бывают различными, и все они имеют разную степень тяжести. Различают следующие основные виды повреждений:
- Ушиб без повреждения внутренних органов. Наиболее легкий вид травмы. Возникает боль, синяк, движения ограничены из-за болезненности.
- Повреждения мышц шеи: ушиб, растяжение, разрыв. Проявляется в виде боли и нарушения движений.
- Повреждения шейного отдела позвоночника: перелом, подвывих шейного позвонка, компрессионный перелом. Возникает боль, нарушение движений. Шея может быть деформирована. При сильной травме с повреждением спинного мозга наступает полный или частичный паралич всего тела ниже шеи.
- Повреждения гортани и трахеи. При этом по ним перестает проходить воздух, наступает удушье. Пострадавший не дышит, его лицо становится одутловатым и синюшным.
- Повреждение пищевода. Возникает боль, которая усиливается при глотании. Из раны выделяется слюна, принятая пища. Шея утолщается, на ней появляется припухлость. Впоследствии температура тела повышается до 39⁰С, состояние больного резко ухудшается.
- Повреждение щитовидной железы. Сразу эта травма не проявляется: она проявляется впоследствии в виде снижения функции железы – гипотиреоза.
- Повреждение крупных сосудов шеи. Возникает сильное кровотечение. Пострадавший теряет сознание, так как кровь перестает поступать к головному мозгу. Если кровотечение не остановить сразу, то высока вероятность гибели.
Шейно-черепной синдром
Шейно-черепной синдром – это нарушение кровообращения в сосудах шеи, которое развивается в результате перенесенной травмы. Но ведь именно сосуды шеи несут кровь к головному мозгу. В результате шейно-черепного синдрома нарушается мозговое кровообращение, что проявляется в виде постоянного головокружения, невозможности удержать равновесие даже в положении сидя. Больной постоянно пошатывается, чувствует себя оглушенным, его движения неуверенные, беспокоит тяжесть в голове, тошнота и рвота.
Хлыстовая травма шеи
Хлыстовая травма шеи часто встречается у автомобилистов во время резкого экстренного торможения или автомобильных катастроф. В одних случаях голова резко сгибается вперед, а затем назад. Может происходить и наоборот. Но характер повреждений практически всегда аналогичен.
После хлыстовой травмы обычно в течение 2-3 суток возникает боль в шее, ограничение ее сгибания, головная боль, головокружение, «мушки перед глазами».
Что можете сделать вы?
Чаще всего пострадавшему с травмой шеи нужна экстренная помощь. Промедление может грозить резким ухудшением состояния или гибелью. Необходимо сразу же вызвать «Скорую помощь» и начать оказывать доврачебную помощь.
При кровотечении из сосудов шеи его нужно остановить. Поврежденную артерию нужно сильно прижать пальцем ниже места кровотечения.
При повреждении трахеи или гортани единственным решением является коникотомия – необходимо сделать разрез на трахее ниже места повреждения – через него пострадавший сможет дышать. Это может правильно сделать только врач.
При подозрении на повреждение позвоночника нужно уложить пострадавшего на ровную плотную поверхность. Если он уже лежит на твердой земле в безопасном месте, то его лучше не переносить – можно усугубить повреждения.
Что может сделать врач?
Ушибы и закрытые повреждения мышц шеи лечат при помощи холода, покоя, физиотерапии.
При открытых ранах часто требуется операция. Нужно остановить кровотечение и ушить все разрывы.
При переломах и подвывихах шейных позвонков пострадавшего укладывают на наклонную постель и подвешивают к шее груз. Вытяжение осуществляют в течение длительного времени. Иногда необходимо хирургическое вмешательство на позвоночнике.
При шейно-черепном синдроме назначают постельный режим, ношение специального воротника Шанца, препараты, улучшающие кровообращение.
При хлыстовой травме шеи назначают ношение воротника шанца, противовоспалительные и обезболивающие средства, физиотерапию, лечебную физкультуру.
Обнаружили ошибку? Выделите ее и нажмите Ctrl+Enter.
Источник
