Как похудеть при гипоталамическом синдроме

Мозг – это орган, который регулирует работу каждой системы организма, отвечает за функционирование высшей нервной деятельности. Мало кто из нас задумывается о том, насколько слаженную работу проводят многочисленные отделы мозга. Отдельно стоит выделить гипофиз и гипоталамус, которые ответственны за выработку гормонов, а также за ряд прочих процессов, без которых невозможна нормальная жизнедеятельность человека.
Гипоталамическое ожирение – патологический процесс, который неподвластен контролю со стороны человеческой силы воли. Как бы ни пытался пациент похудеть, на сколь строгих диетах бы ни сидел – похудеть не получится. До тех пор пока с помощью медикаментов не будет отрегулирована работа гипоталамуса, результата не будет.
За что отвечает гипоталамус
Физически гипоталамус расположен под таламусом и является частью продолговатого мозга. Гипоталамус – что это, и какую роль он играет в жизнедеятельности? Этот маленький участок мозга ответственен за многие процессы в человеческом теле:
- половое поведение и либидо;
- смена фаз сна и бодрствования;
- интенсивность чувства голода и жажды;
- поддержание в норме гомеостаза;
- теплообменные процессы в теле;
- настроение и мотивация к действиям.
Гипоталамус соединен нервными путями практически со всеми участками человеческого тела. Таким образом, нет практически ни одной системы, чьи функции осуществлялись бы “без ведома” гипоталамуса.
За что отвечает гипоталамус в нервной деятельности? Этот участок мозга играет существенную роль в управлении высшими мозговыми функциями, сиюминутной и долговременной памятью, эмоциональными состояниями, влияя таким образом на модель поведения человека. Гипоталамус обеспечивает правильные реакции вегетативной нервной системы.
Как гипоталамус влияет на появление лишнего веса
Гипоталамическое ожирение – явление довольно редкое. В большинстве случаев лишний вес имеет алиментарную природу, то есть человек попросту слишком много и калорийно питается. Реакции вегетативной нервной системы осуществляются под чутким руководством гипоталамуса. Этот участок мозга способствует появлению сильного чувства голода при сбоях в функционировании (например, черепно-мозговая травма, нарушение обмена гормонов и т. д.).
Гипоталамус также обеспечивает правильную работу щитовидной железы посредством выделения либеринов и статинов. Эти вещества могут либо стимулировать, либо тормозить выработку соматропина (гормона роста), а также пролактина и лютеинизирующего гормона. При избытке этих гормонов появляется ожирение. И пока человек не откорректирует изменения в гипоталамусе, можно не мучить себя диетами и тренировками. Все равно результат от такого рода манипуляций будет незаметен.

Причины развития патологии
Ожирение гормональной природы, спровоцированное нарушением функционирования гипоталамуса, как правило, изначально имеет следующие причины:
- повреждение нормального функционирования деятельности гипоталамуса и гипофиза вследствие пережитого инфекционного или воспалительного заболевания;
- черепно-мозговая травма (как закрытая, так и открытая);
- нарушение мозгового кровообращения;
- рецидивирующий тонзиллит, аденоидит, синусит, гайморит, фронтит;
- обширная интоксикация организма.

Формы гормонального ожирения
Современная медицина выделяет несколько форм гипоталамического ожирения. В зависимости от них различаются симптомы и методы терапии. Например, тот препарат, что идеален для лечения адипозогенитальной дистрофии, будет совершенно бесполезен при иной форме заболевания. Ожирение, как правило, пропадает после назначения подходящего препарата и регулярного его приема пациентом. Параллельно с курсом лечения надо придерживаться здорового образа жизни и следить за калорийностью употребляемой пищи.
Итак, существуют следующие формы гипоталамического ожирения:
- болезнь по типу адипозогенитальной дистрофии;
- болезнь Барракер;
- болезнь Иценко-Кушинга;
- смешанная форма ожирения по причине нарушения функционирования гипоталамуса.

Болезнь по типу адипозогенитальной дистрофии
Эта форма заболевания, как правило, развивается после черепно-мозговой травмы. Многие пациенты пускают на самотек свое здоровье и не проводят необходимые исследования после ЧМТ. После сильной травмы могут начаться проблемы с лишним весом, может усилиться аппетит, постоянно меняться настроение, когнитивные функции могут значительно ухудшиться.
Для адипозогенитальной дистрофии характерны следующие симптомы:
- тучность;
- избыточная либо недостаточная выработка гормонов щитовидной железы;
- нарушение выработки гормонов гипофиза;
- отставание развития полового аппарата.
Гипоталамическое ожирение по типу болезни Барракер-Симмонса
Болезнь Барракер-Симмонса обычно развивается у женщин, которые по тем или иным причинам получили обширное повреждение головного мозга ревматической природы. Симптомы данной патологии следующие:
- отложение жировых запасов в области бедер и ягодиц, часто настолько значительное, что пропорции фигуры очень сильно портятся;
- верхняя часть корпуса при этом остается без изменений, поправляется незначительно;
- наблюдаются когнитивные нарушения, в некоторых случаях неврологические патологии, проблемы с психическим состоянием.
К какому врачу обратиться?
Ожирение – это серьезное заболевание, которое выводит из строя почти все системы организма. Не столь важно, чем именно спровоцирован набор лишнего веса – нарушением функционирования гипофиза или гипоталамуса или это обычное алиментарное ожирение. Надо отправляться к врачу, проходить комплексную диагностику организма и принимать выписанные специалистом препараты.
Терапией ожирения любого типа занимается эндокринолог. Людям с гипоталамическим ожирением может потребоваться консультации у невропатолога. В некоторых случаях придется встать на учет и регулярно отслеживать изменения в состоянии мозга и психики.
Код по МКБ-10 ожирения гипоталамического типа – Е66.1. Исключение составляет адипозогенитальная дистрофия, о которой было написано выше. Код данной формы гипоталамического ожирения – Е23.6.

Медикаментозные методы лечения гормонального ожирения
Поскольку гормональное ожирение является довольно серьезным состоянием, которое затрагивает почти все системы человеческого организма, то и лечение требуется комплексное и довольно длительное. Пациент должен с максимальной точностью соблюдать все назначения врача, при этом параллельно менять свои пищевые привычки и постепенно делать свой образ жизни максимально здоровым.

Как правило, лечение осуществляется с помощью следующих препаратов:
- анаболические стероиды (выписываются врачом строго в соответствии с нуждами пациента, после получения результатов анализов и выводов о недостатке или переизбытке конкретного гормона);
- препараты, которые снижают концентрацию холестерина и способствуют профилактике жирового перерождения печени;
- препараты, которые нормализуют мозговое кровообращение и способствуют улучшению состояния сосудов (“Липокаин”, “Петамифен”);
- витамины группы Б в инъекционной форме – “Комбилипен”, “Мильгамма”.
Часто пациенты пренебрегают поиском хорошего специалиста, не считают нужным платить деньги за консультации и проведение необходимых исследований (как правило, анализы для выявления гормонального профиля довольно дорогие). Попытки самостоятельно похудеть при гипоталамическом ожирении часто бесполезны. Более того, пациент только изматывает себя, что приводит к полному нервному истощению и даже развитию депрессии.

Таблетки, подавляющие аппетит
Одним из самых востребованных препаратов, используемых при гормональном ожирении и подавляющих аппетит, является “Мазиндол”. Отзывы пациентов сообщают, что на фоне приема похудение происходит быстро, люди теряют по 7-10 килограмм в месяц, им легко скорректировать свой рацион.
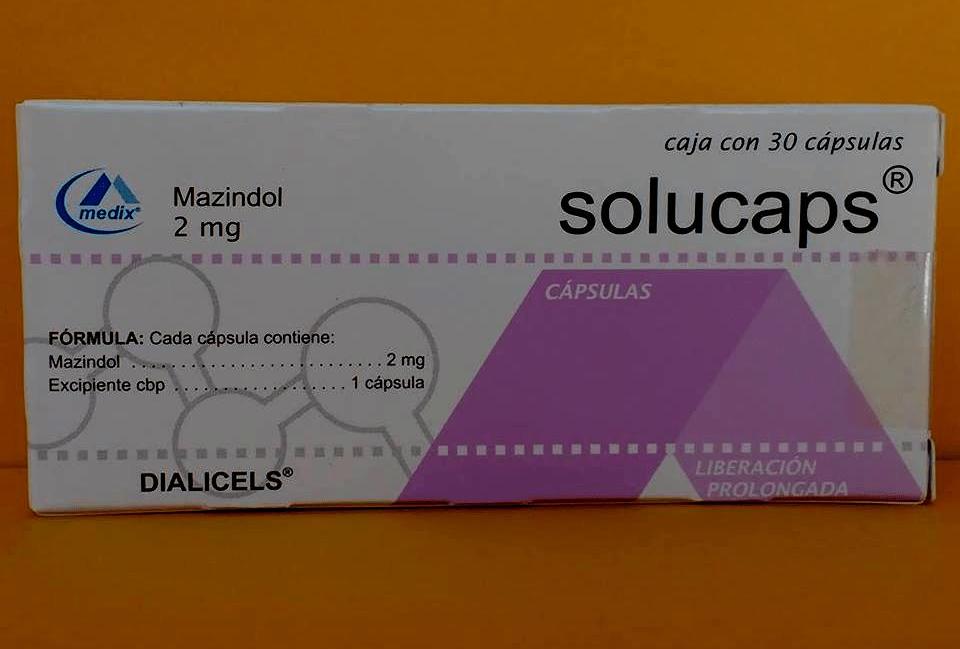
“Мазиндол” – монопрепарат, его единственным действующим веществом служит симпатомиметический амин мазиндол. У препарата довольно много противопоказаний и внушительный список побочных эффектов. При регулярном приеме “Мазиндол” воздействует на гипоталамус и способствует практически полному исчезновению аппетита. Если параллельно у пациента присутствует нарушение выработки гормонов щитовидной железы, то необходим также прием прочих препаратов. “Мазиндол” продается строго по рецепту, так как самостоятельный прием без отслеживания специалистом состояния больного чреват последствиями. Многие худеющие люди стремятся приобрести его без рецепта.
Список таблеток для снижения аппетита, для покупки которых рецепт врача не нужен:
- “МКЦ” от “Эвалар” представляет собой таблетированную микрокристаллическую целлюлозу. После попадания в желудок она частично разбухает, что приводит к снижению чувства голода.

- “Хитозан” от “Эвалар” насыщает организм необходимыми жирами и способствует стабилизации веса.
- “Турбослим День и Ночь” представляет собой чай со слабительным эффектом (производитель утверждает, что при постоянном приеме чувство голода становится менее выраженным).
Источник
При поражении внутренних органов может развиваться гипоталамическое ожирение, которое еще называют гипофизарным. Скопление жира сосредоточено в области живота и бедер, а избавиться от такого «спасательного круга» не так просто. Если своевременно не определена этиология ожирения и не устранен провоцирующий фактор, коррекция избыточного веса осложнена. Задача врача и гормональных препаратов – урегулировать жировой обмен.
Что такое гипоталамическое ожирение
Ожирение называется гипоталамо-гипофизарным, сопровождается обширными поражениями органов ЦНС с гипоталамусом. Это осложнение хронических болезней нервной системы, когда фигура за короткие сроки приобретает тучность. Жир появляется на животе (формируется «фартук»), на бедрах и ягодицах. Патологический процесс сопровождается гипоталамическим синдромом, по которому можно установить поражения головного мозга. Гормональное ожирение чаще прогрессирует у женщин, может стать основной причиной бесплодия.
Причины
Эндокринное ожирение связано с патологиями эндокринной системы, как вариант – щитовидной железы. Гипоталамическое – спровоцировано нарушением гормонов гипофиза и гипоталамуса. Определяют последний диагноз при установке связи избыточного отложения жира и дисфункции основных структур головного мозга. Интенсивное прибавление массы тела обусловлено перееданием (алиментарный фактор) и серьезными внутренними заболеваниями. В данном случае речь идет о таких патологических процессах и диагнозах:
- вирусная и хроническая инфекция;
- рецидивирующий тонзиллит, синусит, гайморит, фронтит;
- травмы черепа;
- общая интоксикация организма;
- избыток пищевых углеводов в рационе;
- внутренние кровоизлияния;
- опухоли мозга.
Формы гипоталамического ожирения
Прежде чем обеспечить медикаментозно регуляцию аппетита, требуется достоверно определить разновидность патологического процесса. Существует несколько классификаций, которые врачи задействуют для постановки окончательного диагноза. Например, по типу болезни Иценко – Кушинга ожирение гипоталамического типа возникает у лиц с 12 лет и до 35, сопровождается следующими переменами организма:
- отложение жира в зоне лица, живота, шеи при худых конечностях;
- сухость, шероховатость, мраморность, гиперемия кожных покровов;
- нарушение вегетативно-сосудистой регуляции;
- артериальная гипертония.

Болезнь по типу адипозогенитальной дистрофии развивается на форме черепно-мозговых травм, сопровождается такой симптоматикой:
- тучность и отставание развития полового аппарата;
- тяжелые органические поражения головного мозга;
- избыточная секреция гормонов гипофиза.
Ожирение гипоталамическое по типу болезни Барракер – Симонса чаще развивается у девочек-подростков и взрослых женщин с обширными поражениями головного мозга ревматической природы. Симптомы следующие:
- отложение жира в нижних отделах корпуса (живот, бедра);
- верхняя часть корпуса без изменений;
- стрии по телу полностью отсутствуют.
Нарушенному метаболизму в патогенезе может предшествовать ожирение гипоталамическое по смешанному типу. Симптомы таковы:
- ожирение в области таза, живота и груди;
- нарушения кожи в виде очевидных растяжек;
- нарушенный водный баланс, сниженный процесс диуреза.
Симптомы
Характерный недуг сопровождается систематическими нарушениями пищевого баланса, имеет место алиментарный фактор. Однако это не все видимые симптомы, которые снижают качество жизни клинического больного. Обратить внимание рекомендуется на такие перемены в общем самочувствии и внешнем виде:
- отсутствие снижения веса даже на строгой диете;
- постоянное чувство голода, повышенный аппетит;
- присутствие нейроэндокринных нарушений;
- учащающиеся приступы мигрени;
- темные или розовые растяжки на коже;
- тучность, повышенная отечность;
- повышенная утомляемость;
- невыносимое чувство жажды.
Отложение подкожного жира
При ожирении гипоталамическом наблюдается стремительная прибавка в весе, например, за 2 года пациент может поправиться на 20-30 кг. Не стоит исключать наследственных предпосылок, однако указанное заболевание больше считается приобретенным. Жир по телу распространяется неравномерно, очаги его локализации полностью зависят от разновидности гипоталамического недуга:
- При болезни Симмондса-Глинского, свойственной молодым женщинам, отложение жира собирается в нижней половине корпуса – на бедрах, ногах по типу «галифе».
- Аутироглюкозное ожирение является аналогом диэнцефального ожирения, сопровождается скоплением жира в животе и бедрах, проявляются идентичные гипотиреозу симптомы.
- Диспластическое ожирение по гипоталамическому типу связано с нарушенным гликолитическим циклом обмена. Отложение жира преобладает в верхней части тела при истончении нижних конечностей.

Клинические особенности
Ожирение гипоталамического типа возникает в женском организме при нарушениях менструального цикла, что свидетельствует о прогрессирующем гормональном дисбалансе, хронических заболеваниях по-женски. Это не единственное проявление характерного недуга, которое требует исключительно дифференциальной диагностики. Общие симптомы заболевания представлены ниже:
- хроническая бессонница;
- систематические приступы мигрени;
- склонность к задержке воды в тканях (повышенная отечность);
- мышечная слабость;
- одышка, нарушение сердечного ритма;
- замедление полового созревания;
- повышение артериального давления.
Диагностика
Определить наличие патологии и ее характер можно после лабораторного исследования крови на сахар. Преобладающий показатель инсулина отражает клиническую картину, способствует выявлению основного провоцирующего фактора ожирения гипоталамического. При постановке окончательного диагноза врач отталкивается от данных анамнеза, специфики распределения жировых масс, клинических и лабораторных признаков поражения эндокринных желез. По результатам анализов отмечается высокая концентрация липидов и кортикостероидов в крови, повышенная экскреция 17-ОКС с мочой.
Лечение гипоталамического ожирения
Поскольку характерный недуг подразумевает гормональные нарушения, основой интенсивной терапии становится заместительная терапия длительным курсом. Суточные дозы синтетических гормонов врач рекомендует индивидуально, исходя из специфики организма и весовой категории пациента, при этом дополнительно назначает лечебную диету и витамины для применения перорально.
Медикаментозное лечение
Назначение медицинских препаратов полностью зависит от патогенного фактора, который как раз и спровоцировал ожирение гипоталамическое. Пройти предстоит не один лечащий курс, а некоторые пациенты находятся на пожизненном лечении при участии индивидуальной коррекции питания. Вот основные фармакологические группы:
- Анаболические стероиды и глютаминовая кислота улучшают белковый обмен, предотвращают распад тканевых белков.
- Препараты, снижающие содержание холестерина, нормализуют системный кровоток, повышают проницаемость сосудов. Это Липокаин, Петамифен, Метионин;
- Витамины группы В симулируют обмен веществ на клеточном уровне, обеспечивают интенсивное питание тканей.
Гормональная терапия
При прогрессирующем гипотиреозе обязательно назначение тиреоидных гормонов, при гипогонадизме врачи рекомендуют половые гормоны. Когда причиной ожирения гипоталамического является хронический сахарный диабет, основой консервативного лечения становятся бигуаниды (Адебит, Глюкофаж). Заместительная циклическая терапия включает применение эстрогенов, прогестерона, хориогонина, уместна при гормональной недостаточности.
Диета
При таком заболевании пациенту требуется сократить потребление сахара и соли, регулярно устраивать разгрузочные дни. Допустимая суточная калорийность блюд – 1200–1800 Ккал. обязательно присутствие растительной клетчатки, натуральных антиоксидантов и продуктов с витаминами группы В. Запрещены консерванты, кондитерские изделия, сладости.
Хирургическое лечение
Радикальным методом интенсивной терапии является лучевая терапия, уместная при заболевании по типу болезни Иценко – Кушинга с обменно-гормональным дисбалансом. Пациент находится в стационаре, до наступления положительной динамики остается под врачебным контролем. При остальных видах ожирения гипоталамического такой метод лечения неэффективный.
Видео
Источник
Избыточный вес, сильный аппетит, потливость
С детства беспокоит избыточный вес, сильный аппетит, потливость и вечная борьба с ожирением. Мне никто не мог и не может объяснить причину этого всего. Мне сейчас 19 лет, рост 170, вес (3 месяца назад) 96кг, сейчас 84. Поправляюсь от кусочка еды! Ощущение, что мне надо питаться воздухом, а от воды тоже буду поправляться! В 13 лет обратились к эндокринологу с жалобами на избыточный вес, плохую память, потливость, раздражительность, головокружение, бардовые стрии на теле, усиленный аппетит, за пол года прибавила 15 кг!!! Назначили обследование.
Окулист: ДЗН бледно -розовые, артерии сужены, вены не изменены. ДЗ: Ангиопатия сетчатки.
Невролог: гипоталамический синдром.
ЭЭГ: легкие нарушения функции срединно-стволовых структур на диэнц. уровне.
R-черепа: гипертензический синдром.
УЗИ ЩЖ: объем 12,9, неоднородная паренхима, эхогенность повышена, контуры нечеткие, структ. рисунок сохранен, узлов нет.
ГТТ: натощак-3,5 мм/л; через 2 часа -3,7 мм/л. ТТГ-2,37 (норма: 0,2-2,0);
Пролактин-675 (до 540),
С-пептид -0,74 (от 0,4-0,5).
Нечипоренко: ураты на все поле зрения.
После положили в стационар.
В выписке : гипоталамический синдром.
Осложнения: ожирение 2ст, ангиопатия сетчатки, нарушение толерантности к глюкозе по гиперинсулинимечускому типу, аутоимунный тиреоидит, гипомоторная дискинезия пузыря.
Назначили: Lтироксин-75 мкг/сут. Сиофор-500мг, диакарб, аспаркам, нейростабил, глицин, аминолон, липоевая кислота, димефосфон, кортексин. Уколы: тиосульфат натрия, В6,В12, рибоксин, кортексин. Визуально никаких изменений не случилось.
Через 1 год опять положили в стационар и все тоже самое(рост 166, вес-84кг) Только в первом случае избыток веса был 30%, а сейчас он составлял 47%
Пролактин-141,7
С-пептид-0,8
ЛГ-2,0 ФСГ-7,8,
ГТТ натощак 5,2; через 2 часа-5,9.
ТТГ-1,0
Св. Т4-131,6
R-черепа тур.седло 15х10, усиление сосудистого рисунка.
УЗИ ЩЖ -объем 11,6 ,контуры ровные, структура однородная
РЭГ– регистр. гипертензия в артериях мелкого и среднего калибров с затруднением венозного оттока, пульсовое кровенаполнение снижено.
Выписка: гипоталамический синдром, ожирение2ст., ангиопатия сетчатки, аутоимунный тиреоидит, нарушение толерантности к глюкозе, оксалогурия.
Никто из врачей не объяснял для чего все это нужно, говорили, что если не вылечиться к 18 годам, потом будет сложно похудеть и не смогу родить, (так как ставили мультифолликулярные яичники) и сиофор для поддержания с-пептида должна принимать всю жизнь! Но со временем после лечения одно мы понимали точно: что причина не устраняется, поэтому эффекта от лечения никакого. И не увидев особого результата от этого всего в плане похудания, траты больших денег и накачивание организма таблетками, больше не обращались к врачу и стали худеть своими силами. Лечение бросили и сиофор принимать перестала. Сильно изнурялась над собой морально, было безумно тяжело и результат был кратковременный, потом опять депрессия и заедание сладким. К концу 9 класса я весила уже 84 кг.
Прошло 3 года и начали появляться новые симптомы: головокружение, раздражительность, стрии и так далее. Стали сами читать в интернете и поняли, что надо повторить анализы.
С -пептид показал 6,6 при норме (0,5-3,2) ТТГ и Пролактин в норме УЗИ ЩЖ показало диффузное увеличение ЩЖ 1ст. за счет правой доли, объем которой 13,9, а левой 7,4.
Нашли другого врача, она назначила проколоть тоже, что и в стационаре и принимать Сиофор 500 два раза в день и принимать его пожизненно! для профилактики диабета. В это время мы нашли свою систему питания, я стала взрослеть и психологически над собой работать. Это привело к тому, что стала худеть без изнурения и за 3 месяца похудела на 13 кг. Все было хорошо, мы остались довольны так прошло 2 года и я опять набрала вес, когда аппетит стал “звериным” из-за постоянных нервов в институте, с 79 поправилась до 96, С-пептид показал норму так же как и ТТГ и анти-ТПО , На УЗИ ЩЖ объем пр. доли-7,3; левой-6,9; общий-14,2 дз: Диффузное изменение паринхимы ЩЖ. Стала замечать, что глаза красные, сосуды лопаются, резь, ощущение, что что-то попало; когда сижу на стуле такое ощущение, что шатает как при землетрясении небольшом. Пошли к офтальмологу и 2 врача были в шоке какие идут изменения макулы глаза в моем возрасте и как сосуды все извиты. Поставили диагноз: выраженная гипертензия, сказали сделать МРТ и искать первопричину в голове с эндокринологами, а иначе грозит в дальнейшем потеря зрения. Сегодня иду на МРТ.
Скажите пожалуйста, правильны ли были изначальные назначения врачей и мы сглупили, что перестали лечиться у них и сейчас бы было бы все намного лучше, если бы продолжали? В переходном возрасте в организме все так резко менялось, что у нас складывалось впечатление, что улучшения наступают не от лечения,а от такого возраста, а как не придешь на обследования, то у тебя обязаны! что-то найти. Нужно ли мне принимать сиофор, да еще и всю жизнь? (Все врачи и невропатолог и офтальмолог очень удивляются его назначению.) Может ли МРТ показать действительно причину, что это все идет от гипофиза или гипоталамуса или может еще какие-то обследования сделать? И правильно ли мне кажется, что если действительно будет найдена причина, то мне будет проще похудеть и в организме все нормализуется? Я уже отчаялась найти причину, сама уже могу стать эндокринологом, прихожу к врачам рассказываю, что узнала и накапала, а им только кивать остается! Сейчас я уже больше волнуюсь не из-за полноты, я все равно красивая девушка и фигура хорошая, складная, а из-за зрения (я рисую) и диабета. У ближайших родственников диабета нет. Помогите, пожалуйста найти правильное направление обследования и лечения! Заранее благодарю за ответы!
Источник
